Ампутация ноги при артрите

 Артрит, в том числе и ревматоидный – это достаточно серьезное заболевание, которое может очень сильно мешать нормальной жизни человека. На данный момент есть множества вариантов его лечения и профилактики: от простой лечебной физкультуры до медикаментозного.
Артрит, в том числе и ревматоидный – это достаточно серьезное заболевание, которое может очень сильно мешать нормальной жизни человека. На данный момент есть множества вариантов его лечения и профилактики: от простой лечебной физкультуры до медикаментозного.
Но даже эти способы часто могут быть не эффективны для некоторых случаев. Тогда остается последний и очень действенный вариант устранения болезни – хирургическое лечение.
О хирургии артрита
Довольно часто многим пациентам, имеющим этот недуг приходится прибегать именно к хирургическому вмешательству в процесс протекания болезни, и как показывает статистика, пациенты в наши годы, прошедшие через операцию, имеют намного лучшее самочувствие, чем такие же пациенты в середине прошлого века. Инновации и заинтересованность врачей в этой области продолжают расти, и таким образом, за недавнее время, начала появляться самостоятельная ветвь в этой области – ревматохирургия.
Когда требуется хирургическое вмешательство?
Поскольку препараты помогают только уменьшить скорость распространения и развития артрита, они являются не очень действенным способом лечения. Тем более уже во время разрушения самого сустава. Тогда операция становится действительно необходимой процедурой для улучшения состояния больного.
Однако, хотя она может быть проведена, как в случаях полной запущенности протекания заболевания или иных сложных ситуациях, так и почти в самом начале, если брать во внимание не самые сложные операции, не стоит сразу отчаиваться и надеяться лишь на хирургическое лечение. Более верным поступком будет проконсультироваться у специалиста, с полным обследованием состояния и формы болезни, после чего можно будет назначить верное лечение.
Важно помнить одно: операцию необходимо проводить только в случае ее максимальной эффективности, где играют роль, как определение времени для ее успешного проведения, так и выбор метода, где врач-ревматолог и хирург должны быть уверены в своем выборе.
Виды хирургического лечения артрита
При лечении артрита существует ряд различных хирургических операций. Каждая из которых применима в том или ином случае, в зависимости от возрастной группы больного, его общего самочувствия, локализации поражения и запущенности болезни. Вот ряд распространенных операций.
Синовэктомия
Хирургическая процедура, чаще проводимая на колене или пальцах, на ранних стадиях артрита. В ее процессе с больного сустава удаляется воспалённая часть синовиальной оболочки. Такой вид операции не излечивает от артрита, однако значительно снижает болевые ощущения у человека и не дает дальше разрушаться и деформироваться месту поражения.
О методе артроскопии коленного сустава >>
Артропластика
Метод заключается в обработке сустава, пораженного ярким случаем артрита. В этом случае отшлифовывается все лишние наросты у костей и обычно выполняется при поражении колена.
Также существует заместительная артропластика или замена сустава, что намного серьезнее. Врачи удаляют некоторые части больного сустава и заменяют их имплантами, выполненными из специального металлического сплава или пластмассы. Она чаще всего проводится на бедренном или коленном суставе, однако может быть проведена не только с ними.

Резекция
Применяется при оперировании суставов ног, для уменьшения боли, при ходьбе. Для этого удаляется часть пораженной кости в локализации болезни.
О хондропластике коленного сустава >>
Артродез
Более простым языком – это сращивание суставов. К такому методу прибегают для увеличения выдерживаемой нагрузки и снижения боли. Проводится такая операция на позвоночнике, стопах или запястьях, в редких случаях невозможности проведения замены всего сустава. Врачи снимают небольшой слой ткани кости в пораженном месте, после чего концы сустава соединяются вместе. Спустя определенное время концы сустава срастаются, теряя подвижность и образуя единую кость. В итоге это дает возможность выдерживать большую нагрузку, взамен на неподвижность.
Последствия хирургии при артрите
Послеоперационное состояние больного зависит от запущенности прооперированного случая и общего состояния человека, но в любом варианте, поправка пациента после проведения процедуры занимает определенное время.
За больным, как до операции, так и после, требуется пристальное внимание медицинского персонала.
Также необходимо поддерживать процесс восстановления прописанными медицинскими препаратами и различными назначенными процедурами.
 В большинстве случаев хирургический метод осуществляется успешно и гарантирует полное выздоровление пациента.
В большинстве случаев хирургический метод осуществляется успешно и гарантирует полное выздоровление пациента.
Лечение артрита хирургическим способом, несмотря ни на что, можно назвать самым эффективным и дающим гарантию на поправку больного. Но для успешного проведения операции, первым делом необходимо задать специалисту вопрос, нет ли иного варианта лечения и будет ли это верным шагом к выздоровлению.
Медицина сделала большой шаг вперед в области прогнозирования и лечения артрита, и в наше время не стоит сильно переживать из-за операции на суставе, так как это, возможно, единственный и лучший путь к выздоровлению.
Источник
Облитерирующий артрит – это осложнение артрита нижних конечностей, при котором воспалительный процесс поражает не только суставы, но и кровеносные сосуды ног. Патология относится к опасным заболеваниям и требует комплексного лечения.
Особенности заболевания
Облитерирующий артрит – это следствие воспалительного процесса
Облитерирующий артрит развивается вследствие особо тяжелого воспалительного процесса, который не был вылечен своевременно. Сам термин «облитерация» означает разрастание соединительной ткани и закрытие полости органа, поэтому облитерирующий артрит характеризуется изменением в суставах, затрагивающим и кровеносные сосуды.
Патология приводит к выраженным нарушениям кровообращения нижних конечностей.
При этой форме осложненного артрита также происходит дегенерация хрящевой ткани и сосудов нижних конечностей. При этом патология суставов усугубляется, из-за нарушения местного кровообращения и ухудшения питания хрящевой ткани.
По статистике, с таким видом артрита чаще сталкиваются мужчины среднего возраста. У женщин болезнь встречается достаточно редко.
Опасность облитерирующего артрита заключается в том, что патология со временем приводит к потере конечности. Запущенная форма болезни лечится только путем ампутации пораженной ноги. Таким образом, вероятное осложнение при облитерирующем артрите – это инвалидность.
Причины развития болезни и провоцирующие факторы
Артрит может появиться после обморожения конечности
Основной причиной развития болезни является тяжелый артрит, который не был своевременно обнаружен и вылечен. Тем не менее для развития патологического процесса разрастания соединительной ткани необходимо действие ряда провоцирующих факторов, которыми выступают:
- длительные интоксикации организма;
- нарушение обмена веществ;
- тяжелые инфекционные заболевания;
- вредные привычки;
- сильные стрессы;
- обморожение конечностей;
- варикозное расширение вен;
- травмы суставов ног.
При этом перечисленные факторы провоцируют как артрит, так и его осложнения. Длительные интоксикации приводят к нарушению в работе внутренних органов и кроветворной системы. Из-за негативного воздействия нарушается нормальная функция сосудов, снижается иммунитет, организм становится восприимчив к влиянию различных негативных факторов. Сама по себе интоксикация вряд ли спровоцирует облитерирующий артрит, однако значительно повышает риск развития этого заболевания у людей, склонных к суставным болезням.
Нарушение обмена веществ – один из первых факторов, обуславливающих осложнения артрита. Это может быть как лишний вес, связанный с нарушением метаболизма, так и тяжелые системные заболевания, такие как сахарный диабет и подагра.
Наиболее подвержены развитию облитерирующего артрита больные сахарным диабетом.
При диабете отмечается нарушение обменных процессов и ухудшение проницаемости сосудов вследствие разрушения их стенок из-за высокой концентрации глюкозы. Все это обуславливает высокие риски распространения патологического процесса при артрите на сосуды нижних конечностей. Для больных диабетом это заболевание очень опасно, так как из-за особенностей нарушения регенерации сопровождается образованием трофических язв и приводит к ранней потери конечности.
Обморожение и сильное переохлаждение суставов ног влечет за собой нарушение трофики. При этом многократно повышается риск распространения патологического процесса на сосуды и артерии нижних конечностей. Травмы суставов также приводят к нарушению местного кровообращения и лимфотока, на фоне чего возможно развитие облитерации.
Стадии и симптомы заболевания
Различают четыре стадии заболевания:
- ишемическую;
- трофическую;
- язвенно-некротическую;
- гангренозную.
Ишемическая форма патологии является начальной стадией заболевания и характеризуется умеренно-выраженной симптоматикой. Для ишемического облитерирующего артрита характерны следующие симптомы:
- быстрая утомляемость при ходьбе;
- спазмы мышц голеностопа;
- выраженная гиперемия эпидермиса;
- повышение температуры кожи в области голени и стопы;
- парестезии;
- кратковременная потеря чувствительности;
- зябкость в ногах.
При ишемической форме болезни характерные боли в суставах и отеки отсутствуют. Они появляются при трофическом облитерирующем артрите. На этой стадии также наблюдается развитие хромоты, синюшность кожи. Боль усиливается при ходьбе, возможны судороги. Трофическая форма болезни также характеризуется прекращением роста ногтей.
Язвенно-некротическая форма заболевания характеризуется постоянным ноющим болевым синдромом, который не проходит даже в состоянии покоя. На стопах и вокруг пальцев появляются незаживающие язвы, возможно развитие некроза. В пораженных стопах отчетливо чувствуется постоянная болезненная пульсация. На этой стадии болезни появляются симптомы общего характера – ухудшение аппетита, бессонница, упадок сил и апатия.
Гангренозная форма болезни сопровождается процессом некротизации в сосудах нижних конечностей. Из-за риска инфицирования всего организма токсинами, которые выделяются при отмирании клеток, принимается решение об ампутации пальцев стопы или всей стопы, в зависимости от места локализации гангренозных изменений.
При развитии гангрены потребуется ампутация
Методы диагностики
При появлении первых признаков изменений в сосудах ног или нижних конечностей, симптомы которых указывают на облитерирующий артрит, необходимо пройти комплексный осмотр у врача.
Для постановки диагноза необходимы следующие обследования:
- рентген суставов;
- УЗИ сосудов ног;
- общий и биохимический анализ крови;
- анализ синовиальной жидкости.
Рентген суставов – это обязательный метод диагностики при любых патологиях опорно-двигательного аппарата. Чтобы подтвердить, что облитерация сосудов вызвана артритом, обязательно проводится пункция суставной капсулы. Исследование состава синовиальной жидкости позволяет точно установить причину развития сосудистых нарушений.
Общий и биохимический анализы крови помогают подтвердить сам факт наличия воспалительной реакции, оценить общий состав крови, выявить ревматоидный фактор, указывающий на аутоиммунную природу поражения суставов.
После комплексного обследования врач составляет оптимальную схему лечения для каждого пациента.
Консервативное лечение
Медикаментозная терапия основана на применении препаратов следующих групп:
- нестероидные противовоспалительные средства;
- спазмолитики;
- антикоагулянты;
- витамины.
Нестероидные противовоспалительные препараты позволяют снять воспаление и устранить болевой синдром в пораженном суставе. Препараты этой группы назначают в первую очередь, так как они помогают быстро избавиться от симптомов.
Спазмолитики снижают спазм сосудов и мышечных волокон нижних конечностей, улучшая местное кровообращение и препятствуя дальнейшему распространению патологического процесса.
Антикоагулянты назначают для улучшения кровотока. Эти препараты уменьшают свертываемость крови, тем самым предотвращая развитие тромбоза вен нижних конечностей.
Ампутация конечности проводится только при язвенно-некротической и гангренозной форме заболевания, когда наблюдается боль в состоянии покоя, а консервативные методы лечения неэффективны.
Витамины и минеральные добавки к пище необходимы для стимуляции обменных процессов. Такие лекарства применяются как для лечения артрита, так и для нормализации функции пораженных сосудов ног.
Лечение дополняют физиотерапией. При таком артрите целесообразно применять следующие методы:
- УВЧ;
- электрофорез;
- радоновые ванны;
- аппликации и компрессы.
Физиотерапия улучшает трофику нижних конечностей и предотвращает прогрессирование заболевания.
Народные средства
Для усиления эффекта лечения помогут народные методы
Средства из арсенала народной медицины можно использовать в дополнение к консервативному лечению, но только после консультации с врачом. В качестве обезболивающего средства можно использовать прохладные ванночки или компрессы. Они помогают уменьшить спазм мышц. При этом важно не допускать переохлаждения пораженных конечностей, поэтому прохладное воздействие должно быть кратковременным.
Для улучшения кровообращения можно применять хвойные ванны. Для этого следует наполнить ванну водой комфортной температуры и влить в нее отвар из килограмма сосновых иголок или еловых веточек. Такую ванну следует принимать 15 минут.
Для улучшения состава крови и профилактики тромбоза необходимо ежедневно выпивать стакан свежего молока, а затем запивать его свежевыжатым соком лимона. Курс такой терапии занимает три недели.
Источник
Своевременной вторичной ампутацией нередко удается спасти жизнь больного, подчас, казалось бы, в безнадежных случаях [Банайтис С. И., Беркутов А. Н., Каплан А. В. и др.]. Показаниями к этой операции при инфицированных ранах коленного сустава служат:
1) септикопиемия;
2) значительная степень истощения раненого;
3) явно выраженная ареактивность организма;
4) большие пролежни;
5) обширные повреждения костей и суставов, осложненные эмпиемой, капсульной флегмоной или панартритом, при крайне тяжелом состоянии больного.
Анаэробная инфекция при гнойных гонитах и наличие множественных инфицированных ран также являются показаниями к ампутации.
М. И. Куслик считал, что ампутация показана при капсульной флегмоне или панартрите, и подчеркивал, что, выбирая метод лечения, необходимо учитывать общее состояние раненого. У истощенных, анемичных раненых, особенно с сопутствующими заболеваниями, уже при эмпиеме следует сразу же произвести ампутацию, и, наоборот, у раненых с хорошим общим состоянием даже при капсульной флегмоне иногда нужно попытаться сохранить конечность, применив резекцию с добавочными разрезами.
При прогрессирующем нарастании общей интоксикации и истощении сил раненого медлить с ампутацией нельзя, в противном случае в погоне за сохранением конечности можно потерять самого раненого.
Итак, исходы раневых осложнений в области коленного сустава в основном определяются характером гнойного раневого осложнения, степенью разрушения и поражения гнойным процессом суставных элементов, длительностью и тяжестью гнойного воспалительного процесса, видом оперативного вмешательства и общего лечения.
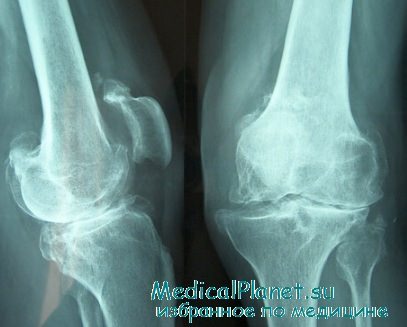
Гнойные осложнения не только угрожают развитием параартикулярных затеков и сепсиса, но и могут вызвать анатомические изменения в суставе, обусловливающие в свою очередь потерю его функции. В связи с гнойно-воспалительным процессом наступают такие изменения в тканях, которые исключают возможность восстановления движений в значительных пределах.
Даже настойчивое проведение лечебной гимнастики и физиотерапии, хотя в известной мере и препятствует образованию фиброза, но полностью его не устраняет.
Исходом гнойных гонитов при благоприятном их течении является фиброзное перерождение синовиальной оболочки и контрактура, при неблагоприятном — продолжительный эпифизарный остеомиелит.
Получить благоприятный анатомический и функциональный результат удается нечасто. Процесс в лучшем случае приводит к ограничению подвижности в суставе или анкилозу, в худшем — вынуждает ампутировать конечность, особенно при сепсисе, капсульных и параартикулярных флегмонах, когда речь идет уже не о сохранении конечности, а о спасении жизни больного.
По данным А. В. Каплана, Ю. М. Свердлова и А. X. Хуснитдинова, отдаленные результаты у больных с открытыми переломами коленного сустава оказались хорошими (полное восстановление функции сустава) в 54,1% случаев, удовлетворительными (ограниченные движения и умеренные боли в суставе) — в 21,7% и плохими — в 24,2%. Плохие результаты были связаны с гнойным процессом — остеоартритом и остеомиелитом, развившимися при обширных повреждениях мягких тканей и костных элементов сустава.
— Читать далее «Гнойный артрит голеностопного сустава — причины, диагностика»
Оглавление темы «Лечение гнойных артритов»:
- Постоянное промывание коленного сустава при гнойном артрите
- Оперативное лечение гнойного артрита коленного сустава
- Вторичная артротомия коленного сустава — техника парапателлярной артротомии
- Техника паракондиллярной артротомии коленного сустава
- Вторичная резекция коленного сустава
- Ампутация при гнойном артрите коленного сустава
- Гнойный артрит голеностопного сустава — причины, диагностика
- Лечение гнойного артрита голеностопного сустава. Точки пункции голеностопного сустава
- Техника артротомии голеностопного сустава
- Техника астрагалэктомии голеностопного сустава
Источник
В каких случаях ампутация – единственный выход?
К ампутации нижних конечностей прибегают только при отсутствии результата назначенного лечения либо при сложных травматических повреждениях функциональных тканей органа. Во всех остальных ситуациях врачи используют любые возможности для сохранения ноги пациента, так как подобная операция приводит к инвалидности и сложной психофизиологической реабилитации.
Причины, приводящие к ампутации ног
Наличие явно выраженных нарушений в ногах – угроза для здоровья и жизни организма из-за риска интоксикации продуктами распада тканей. Часто при запущенных или тяжёлых заболеваниях ампутация бедра, голени или стопы – единственно возможное решение. А также потерять конечность или часть её можно в автомобильных или железнодорожных происшествиях.
Кроме травм, ампутации нижних конечностей приходится производить при осложнениях болезней сосудов, приводящих к ишемии и гангрене, а также сахарного диабета. В половине случаев атеросклероза сосудов ног развивается критическая ишемия, ведущая к влажной гангрене. И как результат – отсечение части ноги.
А с диабетом ситуация обстоит ещё более плачевно – 2/3 удаления участков ноги приводят осложнения этой болезни. Из-за постоянного нарушения кровотока возникают гангрены и трофические язвы. Вследствие «диабетической стопы» проводится ампутация ноги при сахарном диабете 10-20 пациентам из тысячи.
Важно! В отдельных случаях неквалифицированная или не вовремя оказанная медицинская помощь может стать причиной развития осложнений в итоге приводящих к ампутации. Поэтому при отёке, изменении цвета кожных покровов, отсутствии чувствительности конечности следует срочно обратиться к врачу.
Показания к удалению участка ноги
Врачебные рекомендации по ампутации ноги разделяются в зависимости от тяжести состояния пациента на абсолютные и относительные. К первому виду причисляют показания, при которых симптоматика и статус критические, и требуют срочной операции. К ним относятся:
- Гангрена;
- Травма ноги с отрывом или размозжением органа;
- Тромбоз артерии, приведший к омертвению тканей;
- Сепсис и крупные инфицированные раны, вызывающие вторичные кровотечения;
- Необратимая ишемия мышц с нарушением кровообращения и функции конечности.
Важно! Использование кровоостанавливающего жгута свыше трёх часов опасно омертвением тканей и единственным выходом для предотвращения интоксикации организма и гибели больного станет ампутация.
В перечень относительных показаний входят состояния пациента, подразумевающие ампутирование части ноги, но при них учитывается общий статус больного. Выделяются следующие патологии:
- Злокачественные опухоли;
- Тяжёлые формы флегмоны, артрита, остеомиелита;
- Незаживающие трофические язвы с обширной поверхностью;
- Деформации ног, врождённые пороки развития и параличи;
- Сложная травма ноги в случае неэффективной операции.
Особенности ампутации при различных поражениях ног
От совокупности факторов, определяющих сложность и характер патологии, зависят уровень, способ и вид хирургического вмешательства. А также влияет на принятие решения состояние больного. Применение наиболее подходящих для иссечения методов позволяет сохранить больше здоровой ткани и создать оптимальные условия для последующей реабилитации.
Основные вопросы по ампутации
Всегда ли при сухой гангрене нужна ампутация, или мертвые ткани могут отторгнуться?
При гибели части стопы или обширных ран на голени, если удается восстановить кровоток, то удаляются только явно погибшие ткани, все остальные оживают, а раны затягиваются. Случаи самоампутации очень редки и рассчитывать на них не приходится.
Надо ли при влажной гангрене стопы удалять всю ногу?
Обойтись без ампутации при влажной гангрене на фоне сахарного диабета можно после восстановления кровотока, вскрытия всех гнойных затеков. Основная цель — побороть инфекцию и добиться грануляции ран. Последующие реконструктивные операции позволяют сохранить опорную конечность.
Если гангрена развилась быстро и погибли мышцы голени — ампутация неизбежна?
При своевременной сосудистой операции по поводу тромбоза и эмболии, когда погибла большая часть мышц на голени, возможно удалить погибшие мышцы, подключить аппарат для гемофильтрации и вывести все токсины. Нередко это позволяет сохранить опорную конечность.
Зависит ли реабилитация от уровня ампутации ноги?
Если нога полностью погибла, то ампутация нижней конечности неизбежна. Для последующей реабилитации важным является уровень ампутации и правильное формирование культи. Культя может быть опорной, т.е. позволять протезу упираться в ее торец или «висячей», когда протез упирается в вышестоящие костные выступы. Наша клиника старается во всех случаях снижать уровень ампутации и формировать опорные костно-пластические культи.
Всегда ли болит культя и как уменьшить боли?
Боли в культе могут быть связаны с заживлением раны, воспалением пересеченных нервных стволов, с раневой инфекцией.
Как правильно ухаживать за культей и подготовиться к протезированию?
Заживление культи — сложный процесс. Необходимо соблюдать несложные правила.
Виды ампутаций
Операции по иссечению нежизнеспособного участка ноги разделяют по количеству проведённых хирургических вмешательств:
- На первичное – ампутация в результате патологических процессов;
- Вторичное (реампутацию) – устранение ошибок и недочётов первичной для улучшения процесса реабилитации и протезирования.
Важно! Главный принцип ампутации в сохранении максимального функционирования конечности, сформирование культи, удовлетворяющей инструкции протеза и снижение болевого синдрома.
Техники проведения ампутации
Для ампутирования применяется несколько способов, отличающихся по методикам рассечения мягких и костных тканей, приводящих к формированию различного вида культи. От её формы будет зависеть выбор протеза и функции конечности. Для удаления мягких тканей применяют круговой и лоскутный способ.
Круговой метод
Кожа и ткани отсекаются перпендикулярно кости. Используется крайне редко — при нём невозможно сформировать полноценную культю. Применяется такая ампутация ноги при гангрене, анаэробных инфекциях – при неотложной операции.
Этот метод позволяет произвести иссечение на участках, где кость погружена в мягкие ткани – чаще всего это ампутация бедра. Круговой метод может проводиться одним, двумя или же тремя движениями и каждое имеет свои особенности:
- Одномоментное (гильотинное) иссечение – отделение тканей вокруг кости, и затем здесь же распиливается кость. Техника используется для экстренных операций, от которых зависит жизнь больного. После неё приходится проводить вторичную ампутацию для исправления недостатков культи.
- Двухмоментное иссечение выполняется в два захода. Изначально отсекается кожа и фасция, затем кожа в зоне операции натягивается и смещается к проксимальной части конечности. При втором заходе отсекаются мышцы. Минус метода – образование кожных фрагментов на культи, подлежащих удалению.
- Трехмоментное конусно-круговое иссечение — техника в три захода, применяемая на части ноги, где в мягких тканях находится одна кость. Сначала отсекается кожа и фасция. После, мышцы по краю кожи. И третьим заходом ампутируют глубокие мышцы по уровню натянутой кожи. Этот способ был создан Н.И. Пироговым и стал незаменимым в полевых условиях при развитии газовой гангрены, когда невозможно было проводить плановые операции. Минус метода — крупные рубцы на опорной плоскости культи, форма опила кости в виде конуса и необходимость повторной операции.
Информация! Костно-пластическая ампутация голени по Пирогову, предложенная учёным ещё в 1852 году и сейчас считается непревзойдённой и широко используется в современной медицине.
Лоскутный метод
Самый часто применяемый способ, позволяющий создать наиболее функциональную и соответствующую для протеза культю. Лоскутное иссечение разделяется на:
- Однолоскутное, где обработанные части кости и ткани накрываются одним куском кожи и фасцией. Кожный кусок выкраивается в форме языка и фиксируется так, чтобы рубец размещался дальше от опоры культи.
- Двухлоскутное – раневая поверхность закрывается двумя кусками кожи, сформированными с противоположных сторон ноги.
Причины ампутации нижних конечностей
В России диабетические поражения в 60% случаев являются причиной ампутации. Поражение сосудов при диабете часто ведет к развитию критической ишемии, гангрене или гнойным поражениям стопы. Микрохирургическое шунтирование или ангиопластика успешны у 80% больных с диабетической гангреной. Наиболее часто в нашей стране выполняется ампутация бедра, хотя почти всегда возможно сохранение колена.
Закупорка артерий ноги приводит к развитию необратимых изменений в пальцах и стопе. При атеросклерозе почти всегда возможно восстановить кровоток методами сосудистой хирургии или микрохирургии. Вероятность успеха в нашей клинике составляет 90%. При атеросклерозе возможно выполнение малых ампутаций пальцев и части стопы. Необходимость в ампутации бедра возникает очень редко, однако стандартом в России остается ампутация в верхней трети бедра.
(эндартериит) или болезнь Бюргера. Часто поражает молодых мужчин, вызывая сильные боли и гангрену пальцев и стопы. Возможности сосудистой хирургии весьма ограничены, однако правильное лечение, сложные пересадки тканевых комплексов, позволяет в нашей клинике ограничивать уровень ампутации пальцами или частью стопы.
Острая недостаточность кровообращения приводит к развитию гангрены в течении часов или суток, в то время как своевременная хирургическая помощь позволяет сохранить ногу у всех больных, если изменения еще не стали необратимыми. Любая резкая боль в ноге с снижением температуры и изменением кожной окраски должна заставить бежать к сосудистому хирургу. Если развивается ишемическая гангрена, то ампутация проводится с целью спасения жизни.
Уровни ампутации
В зависимости от поражения ноги выделяют уровни, определяющие размер удаляемой части. Для иссечения на конкретном уровне применяются адаптированные методики с наименьшими потерями для больного и формированием удобной для протезирования культи.
Удаление пальца
В результате осложнений, вызванных патологиями сосудов и сахарным диабетом, часто развиваются трофические язвы и гангрены, из-за опасности которых приходится удалять участок ноги. Уровень иссечения устанавливается из расчёта их распространения. Ампутация пальца ноги при сахарном диабете — одна из наименее травмирующих и не требующих протезирования операция.
Иссечение стопы
При ампутации пальцев стопы дополнительно удаляется и часть стопы, что впоследствии может изменить походку и понадобится время для реабилитации и привыканию к обуви. Для этой операции используются две техники — ампутация стопы по Шарпу и по Шопару. Удаление части стопы по Шарпу используется при гангрене при наличии удовлетворительного кровотока в органе. При технике Шопара делают два надреза в зоне плюсневых костей и позже их удаляют.
Ампутация голени
Ампутирование голени применяется, если в стопе отсутствует кровообращение, а в голени – удовлетворительный кровоток. Метод – лоскутный, выкраивается два куска, распиливаются мало и большеберцовые кости, удаляется камбаловидная мышца. Рубец создаётся на передней части культи, что способствует раннему протезированию.
Операция по ампутации бедра
Ампутация выше колена очень снижает функциональность конечности. Показание для такой операции (если это не травма) – нарушение кровообращения в голени. Ампутации бедра по Гритти-Шимановскому, или иссечения по Альбрехту используются при реамптуациях вследствие создания порочной культи. Подобная ампутация бедра не применяется при мышечной ишемической болезни и тяжёлых сосудистых осложнениях облитерирующего атеросклероза.
Ниже представлен список повреждений, которые могут привести к ампутации
1. Травма. Дорожно-транспортные происшествия, тяжелые ожоги, огнестрельные раны – все это разновидности травм, которые могут привести к необратимому повреждению кровеносных сосудов. В возрасте до 50 лет травмы являются основной причиной ампутации.
2. Заболевания. Кровеносные сосуды могут повреждаться и во время болезней. Основным является заболевание периферических артерий. Во время него сосуды затвердевают, что способствует нарушению кровотока, из-за чего ткани, оставшиеся без питания, погибают. К этому заболеванию часто приводит диабет.
3. Рак. Чтобы обезопасить тело от распространяющейся опухоли, его часть иногда приходится ампутировать.
Осложнения после операции
Одним из первых осложнений могут стать подкожные гематомы в культи. Для их предотвращения устанавливают дренажные трубки на 3-4 дня, что способствует оттоку крови. Есть риск развиться мышечной контрактуре – для избегания накладывают лонгету, используют прикроватный щит и ранние упражнения. Физические упражнения обязательны, даже когда произведена ампутация ноги выше колена.
Также в последующее время могут произойти:
- Нагноение раны;
- Предынфарктное состояние;
- Некроз тканей;
- Тромбоэмболия;
- Фантомные боли;
- Отеки;
- Келлоидные рубцы;
- Госпитальная пневмония.
Важно! Грамотно выполненная ампутация, соответствующее антибактериальное лечение и ранняя активность пациента существенно снижают риски развития необратимых последствий.
Восстановительный процесс после ампутации
Реабилитация после ампутации ноги включает в себя два основных момента – подготовку культи к ношению протеза и послеоперационное восстановление. Они зависят от многих факторов – от качества проведённого иссечения, состояния организма и назначенного лечения.
Подготовка к протезированию
Одна из распространённых проблем – порочные патологии культи. Это происходит при ошибках операции, трофических нарушениях и вторичном заражении. К порокам культи относят нестабильность и контрактуру сустава, некачественно обработанный опил, срастание мышц с рубцом, боли и спайки в рубце. В подобных случаях и при других нарушениях выполняется реампутация.
Уход за культей
Надлежащий уход за культей – верный путь к быстрой реабилитации. Вначале её обрабатывают и накладывают повязки. Чтобы избежать вторичной инфекции, применяются антибактериальные препараты. После затягивания раны нужно регулярно принимать контрастный душ и наносить на кожу детский крем. Для снижения послеоперационного отёка культи накладывается бандаж, эластичный бинт и назначается лимфодренажный массаж. После прохождения отёка переходят к ЛФК.
Важно! Благоприятному восстановлению способствуют три фактора – правильно созданная культя, реабилитация и качественный протез.
Реабилитационные методы после операции
Для профилактики тромбоза и улучшения кровообращения назначается приём сосудорасширяющих препаратов и физиотерапия. На следующий день после ампутации проводится первое занятие ЛФК. Крайне важно при прохождении реабилитации заниматься дыхательной и фантомно-импульсной гимнастикой, при которой больной мысленно производит движения ампутированным суставом.
Общая физкультура укрепляет мышцы пресса, но. Их тонус и движения подготавливают к ношению протеза. Тренировка культи обеспечивает готовность к опорным нагрузкам. Заниматься ЛФК можно только при правильно сформированной культе, отсутствии рубцов и нормально функционирующей ткани. Такие упражнения помогают избавиться от контрактуры.
Не стоит забывать о положительном настрое пациента — его желание адаптироваться в социальной среде, что в первую очередь повлияет на результаты реабилитационного процесса. ?
