Артрит стопы или остеофит
Костный вырост пятки называют остеофит стопы или шпора. Его формирование сопровождается выраженными болями и диагностируется после осмотра и рентгенографии. Выделяют разные типы образования в зависимости от строения. Лечение назначают учитывая причины остеофита. Позднее выявление и тяжелое течение заболевания требует радикальных мер воздействия.

Патогенез остеофитов стопы
Пяточная шпора — когтевидный или бугристый нарост на костной структуре пятки. Формирование возникает из-за поражения ахиллового сухожилия и подошвенной фасции, вызывает деформацию костной ткани и сопровождается болевым синдромом. Длительное нахождение в одной позе приводит к чрезмерным нагрузкам на хрящ и кости, что способствует скованности и деформации стопы. Чтобы не допустить разрушения пятки, надкостница компенсаторно увеличивается в размере. Наросты приобретают хаотическую структуру, сдавливают сосуды и нервы, нарушая двигательную функцию конечности.
К старости костная шпора на пятке образовывается у 25% населения.
Вернуться к оглавлению
Разновидности наростов
Выросты пяточной кости классифицируются по структуре, из которой они образовались. Известны такие виды остеофитов:
- Наслоения из компактной ткани. Образования содержат много кальция и фосфора, появляются на внешней поверхности трубчатых костей и на фалангах пальцев стопы.
- Губчатые наросты. Выросты формируются из пористой ткани мелких костей.
- Костно-хрящевые остеофиты. Возникают при поражении соединительной ткани сочленений. Хрящ истончается и зарастает шпорами.
- Метапластические наросты. Образуются при замещении одного вида клеток другими.
Вернуться к оглавлению
Причины патологии
 Плоскостопие может спровоцировать образование таких наростов на стопе.
Плоскостопие может спровоцировать образование таких наростов на стопе.
Факторами возникновения остеофитов на пятке:
- интенсивные нагрузки на суставы стопы;
- нарушения обмена веществ (сахарный диабет, подагра);
- травмы;
- воспалительные заболевания ОДА;
- злокачественные образования;
- плоскостопие;
- чрезмерная масса тела;
- возрастные изменения.
Вернуться к оглавлению
Симптомы болезни
Костные наросты возникают не только в суставах стопы, но и вокруг ногтевых пластин больших пальцев. Симптомы проявления шпор голеностопа:
- Острые приступы боли. Возникают по утрам или при передвижении и нагрузках, после длительного состояния покоя. Болевой синдром проявляется в результате давления на мягкие ткани или воспаления околосуставных соединительных и сухожильных структур.
- Ограничение движения стопы. Проявляется признак при многочисленных наростах. Вызывает временную хромоту. Стараясь уменьшить боль, пациент ходит, опираясь на переднюю область стопы.
Вернуться к оглавлению
Диагностические процессы
 На приеме врач должен обязательно осмотреть стопу пациента.
На приеме врач должен обязательно осмотреть стопу пациента.
Врач проводит сбор анамнеза и осмотр места воспаления стопы. Образование крупных наростов специалист диагностирует визуально, после чего назначает инструментальное исследование — рентгенограмму. Этот способ наиболее точно определяет тип и форму патологии. На снимке видны выросты в виде зубца, клинка или шипа. Если требуется расширенное исследование заболевания, назначают КТ и МРТ.
Компьютерное и магнитно-резонансное обследование применяют для выявления патологий соединительных сухожильных и хрящевых структур.
Вернуться к оглавлению
Консервативное лечение
Костные новообразования требуют уменьшения нагрузки на поврежденную конечность. Наросты стопы любой формы и образования подлежат комплексному лечению, которое включает такие мероприятия:
- Соблюдение постельного режима.
- Медикаментозная терапия. Используются мази, бальзамов и кремы местного применения («Диклофенак натрия», «Вольтарен», «Кеторол») для купирования болевого синдрома и воспаления. Для восстановления тонуса мышечных тканей, сосудов и нервов назначают минерально-витаминные комплексы. При интенсивных болях используют глюкокортикостероидные («Флостерон», «Кеналог») и новокаиновые инъекционные блокады.
- Физиотерапия. Рекомендовано сочетание с массажем и мануальной физиатрией. Действие процедур направлено на снижение болей, предупреждение образования костных наростов, уменьшение воспаления и отека, стабилизацию кровоснабжения и питания.
- Разрушение наростов. С этой целью применяют ударно-волновую терапию, лазер, криодеструкцию, рентген.
Вернуться к оглавлению
Ортопедические мероприятия
 Ортопедические стельки помогут правильно распределить нагрузку на стопу.
Ортопедические стельки помогут правильно распределить нагрузку на стопу.
Тейпирование стопы удерживает сухожильные связки в растянутом состоянии при помощи клейкой ленты — тейпа или обычного широкого лейкопластыря. Их наложение поддерживает продольный свод и подошвенную фасцию в естественном физиологическом состоянии. Перед тейпированием показано выполнение комплекса упражнений ЛФК. Применения ночных ортопедических корсетов для голеностопа предназначено для фиксации сустава под прямым углом. Обеспечивает функциональный покой конечности, ограничивает и корректирует двигательную функцию стопы. Ортопедические стельки улучшают состояние пятки и защищают ее от травм и перегрузок.
Вернуться к оглавлению
Оперативные техники
Хирургическое вмешательство рекомендовано при поражении фаланговых суставов стопы или при отсутствии результата от консервативных процедур, а также при интенсивном болевом синдроме. Применяют такие виды операций:
- Открытая. Методика отличается повышенной травматичностью.
- Эндоскопическая. Наиболее щадящая процедура, требует местной анестезии и имеет короткий период восстановления. Во время манипуляции рассекается пяточная фасция для снятия напряжения сухожилия и фрезой удаляется шпора.
- Миниинвазивная операция. Через надрез не более 3-х мм на пятке под контролем рентгена определяют и отмечают место нароста, рассекают фасцию пятки и удаляют шпору.
Остеофиты стопы являются патологией, которая доставляет болезненные и дискомфортные ощущения при движении. Тяжелое течение заболевания приводит к деформации пятки и хромоте. Запущенные формы поражения требуют длительного лечения. Ранняя диагностика новообразований предотвратит нежелательные осложнения и необходимость хирургического вмешательства. Соблюдение рекомендаций специалиста способствует длительной ремиссии.
Источник
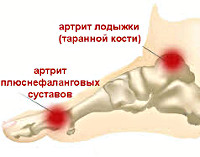
Артрит стопы — патология, характеризующаяся воспалительными изменениями костно-суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости. Алгоритм лечения артрита стопы складывается из этиотропной и патогенетической медикаментозной терапии, внутрисуставного введения препаратов, физиотерапии, суставной гимнастики, иммобилизации стопы или подбора ортопедических приспособлений, при неэффективности – оперативного вмешательства.
Общие сведения
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы. Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами. Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.

Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями. Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы артрита стопы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
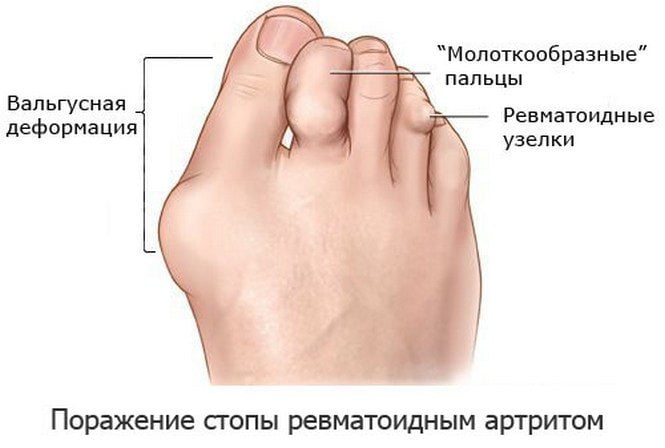
К специфическим симптомам артрита стопы относятся утренняя скованность, множественное поражение суставов, характерные деформации пальцев и стопы. Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Диагностика артрита стопы
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки и т. д.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
Лечение артрита стопы
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей. Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Прогноз и профилактика артрита стопы
В случае возникновения артрита стопы прогноз в значительной мере зависит от контроля над течением основного заболевания и полноты лечебных мероприятий. При грамотной терапии и выполнении рекомендаций врача удается восстановить былое качество жизни. В противном случае необратимые изменения суставов и тяжелые деформации стопы могут привести к инвалидизации и невозможности самостоятельного передвижения. Для профилактики артрита стопы следует позаботиться об удобной и комфортной обуви, оберегании ног от травм и чрезмерных нагрузок, поддержании оптимального веса, своевременном устранении сопутствующих заболеваний.
Источник

Диагноз на рентгене.
Клинически артрит стопы проявляется болью, ограничением движений, гиперемией, отечностью мягких тканей. При отсутствии врачебного вмешательства прогрессирующая патология становится причиной деформации суставов, частичного или полного анкилоза. На начальных этапах развития артрита стопы используются консервативные методы лечения. А при необратимых изменениях в хрящевых и костных тканях требуется проведение хирургической операции.
Что такое артрит стопы
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
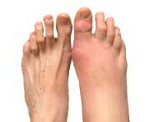
Артритом стопы называется воспалительная патология, поражающая костно-суставной аппарат. Этим термином обозначают группу заболеваний, в результате развития которых постепенно повреждаются мелкие костные сочленения, хрящи истончаются и костные поверхности начинают соприкасаться.
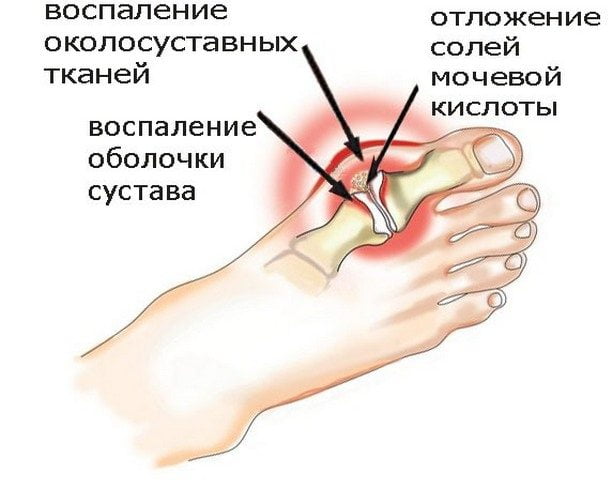
Подагрический артрит.
Наиболее часто воспалительный процесс протекает в суставах предплюсны, плюсны. Он нередко сочетается с артритом голеностопа или пальцев стопы.
Патология может быть ревматоидной, посттравматической, подагрической, инфекционной. Но для всех видов характерен быстрый переход в хроническую форму без купирования воспаления в остром и подостром периоде.
Артрит — серьезная медико-социальная проблема, так как его затяжное и рецидивирующее течение приводит к инвалидизации и утрате трудоспособности.
Виды и стадии заболевания
Помимо воспалительных артритов, бывают и дегенеративные, к которым относятся остеоартроз и посттравматическая патология. Заболевания также классифицируются в зависимости от тяжести течения. Они бывают острыми, подострыми, хроническими. А непосредственно воспаление подразделяется на следующие виды:
- серозное, обычно возникающее при синовите и характеризующееся накоплением в полости сустава серозного выпота;
- серозно-фибринозное, отличающееся тяжелым течением и выраженной симптоматикой из-за выпадения фибринозного осадка;
- гнойное, быстро распространяющееся на суставную капсулу, рядом расположенные мягкие ткани с формированием флегмоны (острого разлитого гнойного воспаления).
Если поражен единичный сустав стопы, то у пациента диагностируется моноартрит. При распространении заболевания на 2-3 сочленения выявляют олигоартрит, а при поражении более 3 — полиартрит. Патологии классифицируют и в зависимости от их этиологии и патогенеза. Выделяют первичные артриты, развившиеся из-за предшествующей травмы, инфекции, расстройства метаболизма. А к вторичным заболеваниям относятся те, которые стали результатом деструктивно-дегенеративных изменений хрящевых и костных тканей.
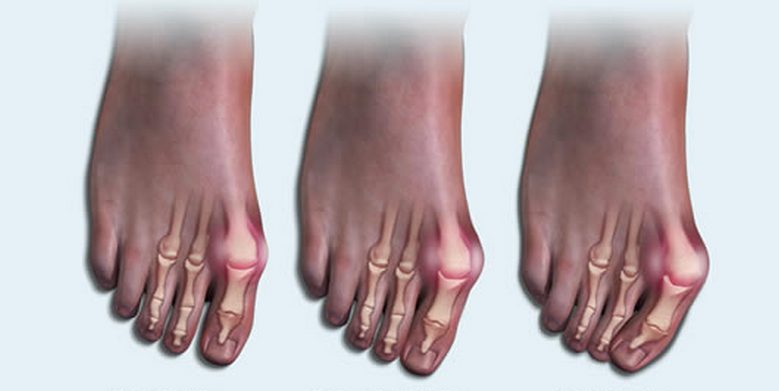
Стадии развития патологии.
Определяющим критерием стадии артрита являются рентгенологические признаки. На начальных этапах развития какие-либо изменения отсутствуют. На второй стадии наблюдается разрушение гиалиновых хрящей, на третьей — подвывихи мелких суставов. Для артрита высокой степени тяжести (4 стадия) характерно полное или частичное сращение костных поверхностей.
Причины появления болезни
Причиной развития артрита стопы часто становится проникновение в суставы патогенных микроорганизмов из первичных воспалительных очагов. Они формируются в органах дыхательной или мочеполовой системы, в желудочно-кишечном тракте. Патология выявляется при сифилисе, гонорее, бруцеллезе, туберкулезе, респираторных инфекциях. Эпидермальные стафилококки внедряются в полость суставов и в момент получения травмы с нарушением целостности кожи.
Спровоцировать воспалительный процесс в стопе могут также следующие патологические состояния:
- аутоиммунные заболевания, например, системная красная волчанка;
- эндокринные патологии (сахарный диабет, гипотиреоз);
- травмы — ушибы, вывихи, разрывы и растяжения связок, переломы, повреждения мышц или сухожилий;
- врожденные или приобретенные аномалии строения стопы;
- частые переохлаждения.
Травма стопы — одна из причин развития артрита.
Предпосылками к развитию артрита становятся ожирение, ношение обуви на плоской подошве или высоком каблуке, расстройства кровообращения, интенсивные спортивные тренировки или малоподвижный образ жизни, иммунодефицитные состояния.
Симптоматика патологии
Общими для всех видов артрита стопы ведущими симптомами являются боль, деформация суставов, нарушение функций. Но для каждой формы патологии характерны специфические признаки. На начальном этапе болевой синдром выражен слабо, но постепенно его интенсивность повышается. Боль может эпизодической, но чаще она становится постоянной, усиливается при ходьбе, сгибании, разгибании, вращении стопы.
Боли в стопе при артрите.
Дискомфортные ощущения немного стихают только после продолжительного отдыха. В клинической картине присутствуют и такие типичные признаки артрита:
- отек мягких тканей, сдавливающий чувствительные нервные окончания, усиливающий выраженность болезненности;
- утренняя скованность движений, обычно исчезающая к полудню;
- хруст, щелчки, треск, возникающие при сгибании или разгибании суставов;
- разглаживание, покраснение кожи над пораженными суставами, повышение местной температуры.
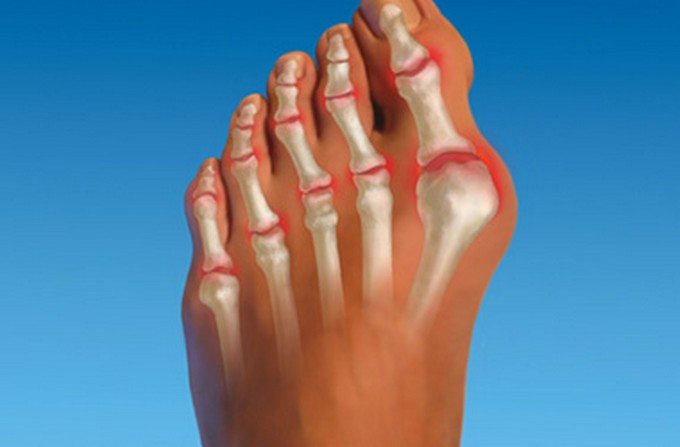
Деформация пальцев при артрите.
Подвижность стопы ограничивается, уменьшается объем, амплитуда движений. К этому приводит формирование остеофитов (костных наростов). Человек и сам намеренно избегает делать полноценный упор на стопу, чтобы не спровоцировать появления болей. Это становится причиной изменения походки.
Методы диагностики
Диагноз выставляется на основании жалоб пациента, анамнестических данных, результатах инструментальных, биохимических исследований. При внешнем осмотре изучается физикальный статус — оценивается положение и форма стопы, характер активных, пассивных движений. Пальпация дистального отдела ноги позволяет обнаружить воспалительную отечность, гиперемию.
В диагностике артрита наиболее информативны рентгенография, УЗИ, магнитно-резонансная и компьютерная томография.
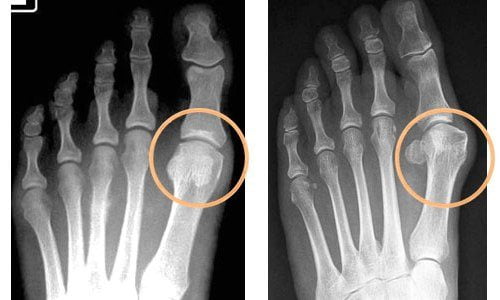
Рентген стопы при артрите.
Эти исследования позволяют выявить:
- разрушение хрящей;
- деформацию костных структур;
- локализацию и степень воспаления.
Диагностические мероприятия также помогают исключить плантарный фасциит, подпяточный бурсит, болезнь Мортона.
Для установления этиологии воспаления проводятся иммунологические, биохимические анализы и исследования. Определяются уровни глюкозы, ревматоидного фактора, С-реактивного белка. Пункция показана при подозрении на инфекционное происхождение заболевания.
Первая помощь при обострении
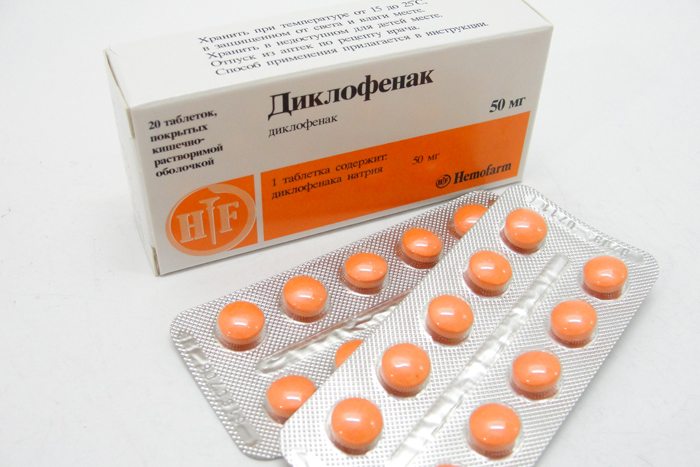
При обострении артрита возникает острая боль, часто делающая невозможным передвижение. Особенно сильны клинические проявления рецидива подагрического артрита. Больного следует уложить, успокоить, дать таблетку анальгетика. Обычно для купирования острого воспаления используются нестероидные противовоспалительные средства (НПВС) — Диклофенак, Найз, Ибупрофен. Если выраженность болей не снижается или уменьшается незначительно, следует пригласить врача для парентерального введения анальгетиков.
Как лечить артрит стопы ног
Практикуется комплексный подход к терапии любого вида артрита стопы. При выборе методов лечения учитывается стадия диагностированной патологии, интенсивность симптомов, степень поражения суставных структур.
Медикаменты
Для устранения острых болей, характерных для рецидивов артрита стопы, используются фармакологические препараты в форме инъекций. На этапе ремиссии избавиться от болезненности в суставах позволяет прием таблеток, капсул, драже.
| Группа препаратов, использующихся в терапии артрита стопы | Наименования лекарственных средств | Терапевтическое действие |
| Нестероидные противовоспалительные средства | Целекоксиб, Кетопрофен, Нимесулид, Мелоксикам, Целекоксиб | НПВС купируют острые и хронические воспалительные процессы, оказывают выраженное анальгетическое действие |
| Глюкокортикостероиды | Триамцинолон, Кеналог, Дипроспан, Дексаметазон, Флостерон | Гормональные средства используются для устранения острых болей обычно в качестве основного компонента лекарственных блокад |
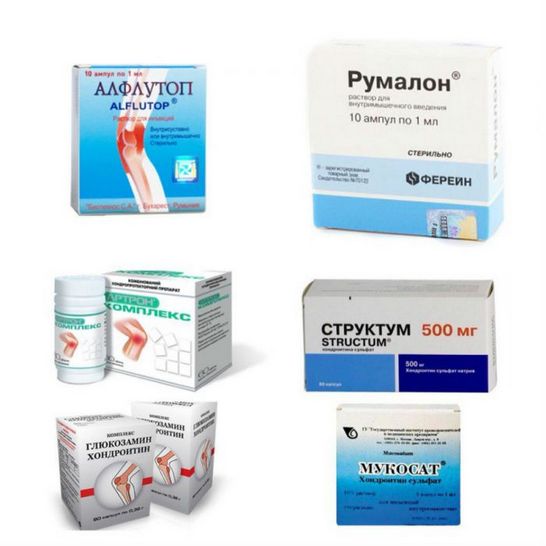
| Хондропротекторы | Алфлутоп, Дона, Румалон, Терафлекс, Структум, Артра | Препараты частично восстанавливают поврежденные хрящевые ткани, а при накоплении в полости сустава проявляют противовоспалительную, анальгетическую активность |
| Витамины группы B | Мильгамма, Комбилипен, Нейромультивит, Нейробион, Пентовит | Средства применяются для восстановления иннервации, улучшения кровообращения, микроциркуляции |
Схемы питания
Соблюдение диеты является одним из основных методов лечения только при подагрическом артрите. Больным рекомендовано исключить из рациона продукты с высоким содержанием пуринов, отказаться от алкоголя, кофе, чая. При подагре лечебное питание настолько эффективно, что позволяет существенно снизить фармакологическую нагрузку за счет уменьшения доз системных препаратов.
Пациентам с псориатическим артритом необходимо ограничить в ежедневном меню количество продуктов с простыми углеводами (кондитерские изделия, фастфуд). Их употребление негативно влияет на функционирование иммунной системы, способно спровоцировать болезненный рецидив. При любой форме патологии следует меньше подсаливать пищу, готовить ее на пару, запекать, припускать в небольшом количестве воды.

Мази
Для устранения болей слабой и средней выраженности используются наружные средства с нестероидными противовоспалительными ингредиентами — диклофенаком, кетопрофеном, кеторолаком, ибупрофеном, мелоксикамом. Это Вольтарен, Фастум, Артрозилен, Финалгель, Долгит. Локальное нанесение мазей и гелей позволяет быстро справиться практически со всей симптоматикой — болью, воспалением, отечностью, гиперемией.
После купирования воспаления в терапевтические схемы включаются местные средства с согревающим, раздражающим, отвлекающим действием:
- Капсикам;
- Финалгон;
- Апизартрон;
- Випросал;
- Наятокс.
В лечении применяются мази с хондропротекторами — Артро-Актив из синей линейки, Терафлекс, Хондроксид. Но многие опытные ортопеды, травматологи, ревматологи предпочитают системные препараты. Способность ингредиентов наружных хондропротекторов проникать в полость суставов не подтверждена клиническими испытаниями.
Терапия парафином
Одним из эффективных физиотерапевтических методов лечения артрита стопы являются аппликации с парафином. Его предварительно разогревают до 50 °C, а затем широкой кистью или деревянной лопаткой наносят в несколько слоев на область больного сустава. Поверх парафина укладывают клеенку и плотную ткань. Лечение в домашних условиях также возможно с проведением аппликаций. Но вместо послойного нанесения чаще просто парафин немного остужают, формируют из него лепешку и прикладывают на 1 час к стопе.

Парафинотерапия стоп при артрите.
Оперативное вмешательство
При неэффективности консервативного лечения, быстром прогрессировании артрита, выраженных структурных изменениях стопы показана хирургическая операция. Она становится единственным способом избежать полного ограничения подвижности и инвалидизации.
Наиболее часто проводится артропластика — восстановление функции за счет разделения фиброзных сращений с последующим моделированием суставных поверхностей. Но самым эффективным методом терапии является эндопротезирование плюснефаланговых суставов.
Гимнастика
Ежедневные занятия лечебной физкультурой и гимнастикой способствуют снижению выраженности симптоматики артрита, предупреждению его рецидивов. В ходе регулярных тренировок укрепляется мышечный каркас стопы, улучшается кровообращение и микроциркуляция, ускоряется выведение из суставов токсичных продуктов распада тканей. Комплекс упражнений составляет врач ЛФК с учетом вида артрита и стадии его течения. Обычно пациентам рекомендуются следующие упражнения:
- ходьба на пальцах стопы;
- ходьба на внутренней и внешней стороне стопы;
- собирание пальцами стопы мелких предметов из пола;
- ходьба на пятках;
- ходьба по песку или мелкой гальке.
При возникновении болезненных ощущений занятие следует прекратить, возобновив его после продолжительного отдыха. Движения во время тренировок должны быть плавными, немного замедленными, с небольшой амплитудой.
Физиотерапия
Помимо аппликаций с озокеритом и парафином, в лечении используются гальванические токи, магнитотерапия, лазеротерапия, УВЧ-терапия, ударно-волновая терапия. После проведения физиотерапевтических процедур отмечается улучшения кровоснабжения хрящевых и костных тканей питательными веществами и кислородом.
Для купирования болей применяется электрофорез, ультрафонофорез с анальгетиками, глюкокортикостероидами, анестетиками. А на стадии ремиссии при проведении этих процедур используются витамины группы B, хондропротекторы.
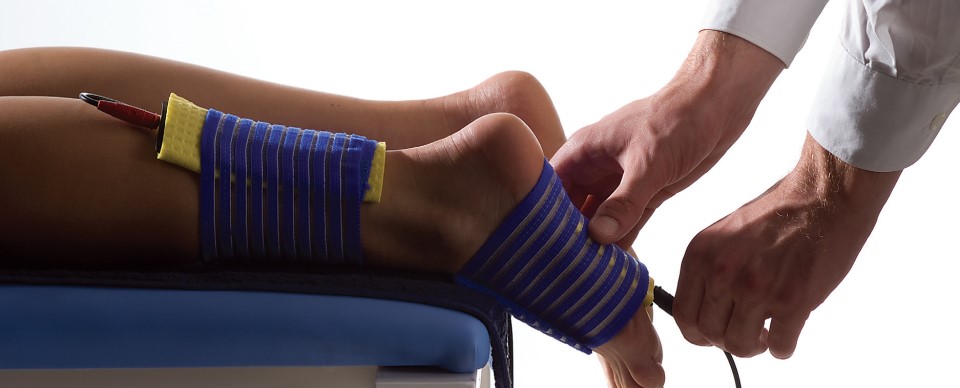
Сеанс электрофореза.
Народные средства и рецепты
Артрит — прогрессирующая патология, поэтому народные средства не используются в его терапии из-за риска быстрого распространения воспалительного процесса. После проведения основного лечения для устранения слабых болей применяются мази. В ступке растирают чайную ложку живичного скипидара с 20 г ланолина, добавляют 50 г детского жирного крема.
Слабым анальгетическим и противовоспалительным действием обладают чаи из ромашки, чабреца, девясила. Чайную ложку сухого растительного сырья заливают стаканом кипятка на час, процеживают, пьют по 100 мл после еды 2-3 раза в день.

Травы, способствующие выздоровлению.
Профилактика и прогноз
Основные профилактические мероприятия артрита стопы — отказ от курения и алкоголя, включение в рацион свежих овощей, ягод, фруктов, регулярные занятия лечебной физкультурой и гимнастикой. Врачи рекомендуют избегать избыточных физических нагрузок, способных спровоцировать микротравмирование хрящей.
Ревматоидный, подагрический, псориатический артрит пока полностью вылечить не удается. Терапия направлена на достижение устойчивой ремиссии. А вот инфекционные патологии при своевременном диагностировании хорошо поддаются лечению.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
