Артроз коленного сустава боли ночью

17 декабря 2019
Литвиненко А.С.
1261
Болит колено ночью? Из-за этого не можете нормально спать? Проблемы с суставами способны существенно ухудшить качество жизни. В медицинском центре «Стопартроз» занимаются лечением заболеваний опорно-двигательного аппарата. Специалисты центра выяснят причины появления ночных болей, проведут необходимую диагностику и лечение.
Причина, почему ночью болят колени?
Симптом, который проявляется в темное время суток, может быть признаком многих патологий. Неприятные ощущения способны вызвать повреждения связок, обычно ночные боли в коленях при этом сопровождаются отечностью, патологической подвижностью (расхлябанность), образованием синяка.
На проявление симптома может повлиять развитие артроза. Болезнь приводит к дегенеративным процессам в хрящевой ткани и последующему разрушению сочленения. Вначале болезни симптом не доставляет существенных проблем. Боли ночью при гонартрозе коленного сустава проявляются на второй и третьей стадиях патологии.
Проблемы могут проявляться при подагре. Заболевание возникает при повышенном содержании в организме мочевой кислоты. Нарушение обмена возникает по двум основным причинам:
употребление пищи богатой пуринами;
проблемы с почками.
В результате соли начинают откладываться в суставах, что вызывает боль в колене ночью в покое. Патология носит волнообразный характер, приступы могут длиться несколько дней, после этого следует длительный период ремиссии. Со временем интенсивность симптомов нарастает, а промежутки между обострениями сокращаются.
Гемартроз – скопление в сочленении крови вызванное травмой может быть причиной, когда болит колено ночью в состоянии покоя. К симптому добавляется отечность, ограниченная подвижность и хромота.
Жидкостное новообразование в области подколенной ямки (с обратной стороны сочленения) называют кистой Бейкера. При разрастании она провоцирует ночные боли под коленом.
Еще одной распространенной проблемой, когда сустав болит в покое, является бурситы и синовиты. Они вызывают воспаление синовиальной сумки и приводят к скоплению патологической жидкости.
Диагностика
При первичном осмотре определить, почему болят колени ночью в покое достаточно трудно. Симптом может проявляться при различных патологиях и для выявления причин требуется провести обследование. Для этих целей врач назначает:
Рентгенография. Одно из основных исследований, проводимых для диагностики патологий опорно-двигательного аппарата. С его помощью удается обнаружить нарушения в костной и хрящевой ткани, увидеть образование остеофитов коленного сустава (наростов) и солевых отложений солей (тофусов).
Ультразвуковое исследование. В отличие от рентгенографияа позволяет определить отклонения в мягких тканях, выявить проблемы со связками, сухожилиями. УЗИ используется для изучения новообразований, когда ломит колени ночью, скоплений жидкости и пр.
МРТ. С помощью рентгенографияологического исследования и УЗИ не всегда удается получить полную картину. Иногда чтобы понять, почему колено болит в состоянии покоя, требуется углубленное исследование всех суставных элементов в совокупности. Это удается сделать по средствам магниторезонансной томографии.
Пункция. Применяется для диагностики патологической жидкости. В процессе работы через шприц у пациента производят забор образца. Врач определяет характер экссудата (гнойный, с примесью крови или без нее), наличие патогенных микроорганизмов, которые вызвали ухудшение здоровья и провоцируют боль в состоянии покоя ночью.
Артроскопия. Процедура применяется для осмотра хрящевой ткани связок и других суставных элементов.
Биопсия. Проводится для изучения новообразований и определения их характера (доброкачественные, злокачественные).
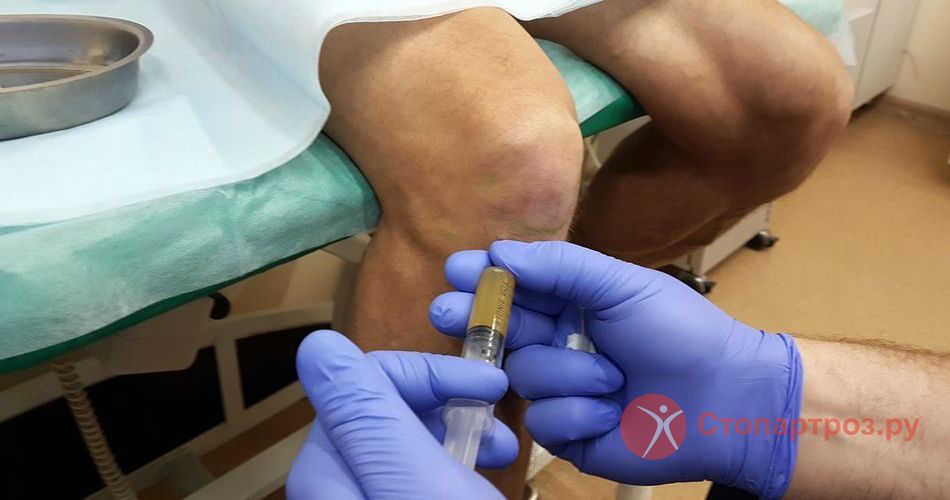 |
| Укол в коленный сустав при сильных болях |
Записаться на лечение
Лечение
Если боль усиливается ночью, не нужно терпеть, лучше сразу обратиться за помощью к специалисту. Своевременно оказанное лечение позволит избежать нежелательных последствий и поспособствует полному восстановлению.
Сильная боль ночью, вызванная воспалительными процессами устраняется нестероидными противовоспалительными средствами и анальгетиками. При тяжелых случаях требуется инъекции кортикостероидов.
При подагре, когда ночью больно разгибать ногу назначают физиотерапию, специальную диету и лекарства, выводящие мочевую кислоту из организма. В случае проблем с почками применяют соответствующие препараты.
Если боль когда лежишь, вызвана разрушением хрящевой ткани назначают хондропротекторы и препараты с гиалуроновой кислотой. Они нормализуют питание, улучшают скольжение уставных поверхностей, обеспечивают упругость и препятствуют износу тканей. Также снимаются воспалительные процессы.
Многих пациентов интересует вопрос, сустав болит, когда сплю, что делать? Обратитесь в медицинский центр «Стопартроз». Специалисты клиники обладают многолетним оптом в диагностике и лечении сочленений. Здесь могут оперативно определить, почему нога болит даже в состоянии покоя, и подберут комплекс восстановительных процедур.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Источник
Причины

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Довольно часто у людей по ночам, после тяжёлого трудового дня, когда вроде бы всё хорошо, можно расслабиться и спать, начинает сильно болеть колено, по непонятной для них причине. Прежде чем обратиться к врачу, следует понять самому почему так происходит.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Возможные причины:
- Заболевание суставов – артрит/артроз.
- Излишки веса.
- Неправильная обувь.
- Травмированный сустав вследствие вывиха, перелома, растяжения сухожилий/связок.
- Венозный застой.
Для того чтобы установить правильную причину (диагноз) появления такого рода болей, следует незамедлительно обратиться к врачу, чтобы он назначил комплексное обследование.

Необходимо знать — чем больше степень повреждения коленного сустава и чем старее дегенеративный или воспалительный процесс, медленно в нём протекающий, тем выше в нём болевая интенсивность и тем ниже вероятность его излечения. Ведь причиной появления нетерпимых болей в колене ночью, в состоянии покоя, могут быть вялотекущие тяжёлые, даже хронические, заболевания. Например: гонартроз, стабильная сердечная недостаточность, инфекционный туберкулёз, псориаз, обменные и гормональные нарушения.
Анатомические особенности коленных суставов
 Суставы покрыты синовиальной оболочкой, внутри нее имеется небольшое количество жидкости, которая питает хрящ и снижает силу трения в суставной полости.
Суставы покрыты синовиальной оболочкой, внутри нее имеется небольшое количество жидкости, которая питает хрящ и снижает силу трения в суставной полости.
Капсулы коленных суставов состоят из многих карманов и складок, кроме этого, имеются скопления жировой клетчатки. Таким образом, амортизируются колени при движениях, одновременно укрепляются сочленения. При этом колени могут становиться очагом появления болевых ощущений при повреждениях или воспалениях.
Внешне сустав укреплен внутрисуставными мышцами и связками.
Следует подчеркнуть, что мышечный каркас колена недостаточно развит, поэтому сочленение расположено поверхностно и может быть травмировано.
Особенности анатомии колена
Коленный сустав представляет собой один из самых больших и сложных органов человеческого организма. Его каркасной основой являются три кости: верхняя бедренная, нижняя большая берцовая кости и центральный надколенник (чашечка). В местах сочленения две основные кости имеют пару расширенных выступов, называемых мыщелками.

Из чего состоит сустав колена человека
Коленная чашечка располагается в углублении между наружным и внутренним выступами бедренной кости. В области контакта между собой поверхности всех коленных костей обволакивает хрящевое покрытие.
В промежутке между основными костями располагаются хрящевые подковообразные пластины, называемые мениском. В коленном суставе имеется два мениска — внешний и внутренний, которые перераспределяют нагрузку за счет увеличения и выравнивания площади контакта, а также выполняют функцию амортизаторов.
Внешний слой коленного сустава представляет собой капсулу, в которой имеется синовиальная жидкость. Эта жидкость смазывает и питает хрящевые пластины, обеспечивая своеобразную смазку.
Стабилизация и перемещение костей относительно друг друга осуществляется при помощи связок (мышц). Основные связки: передняя и задняя — крестообразные; внутренняя и наружная — боковые. Сухожилия окружают надколенник и обеспечивают разгибание (сгибание) голени. Сухожилия являются составной частью четырехглавой мышцы. Под коленной чашечкой располагается связка, соединяющая ее с большой берцовой костью.
Для облегчения функционирования мышц в коленном суставе предусмотрены синовиальные сумки (бурсы). Всего в суставе шесть сумок, питающих разные мышцы и сухожилие.
Почему?
Коленный сустав – один из самых нагруженных в опорно-двигательной системе человеческого организма. При ходьбе колено сильно нагружается всем весом человека. В результате оно не всегда выдерживает, и начинаются проблемы. Первым сигналом о нарушениях в работе коленного сустава становится боль.
Колено способно выдержать только те нагрузки, в противовес которым успевает восстанавливаться. Однако хрящевая ткань регенерирует с большим трудом. Питательные вещества она получает благодаря циркуляции крови в соседних мягких тканях. Собственных капилляров у нее нет. Поэтому, когда человек раз за разом напрягает коленный сустав, рано или поздно он начинает болеть.
Дополнительной причиной становится то, как поврежденные ткани реагируют на инфекционных возбудителей. Даже когда с инфекцией справляется организм в целом, нагруженное за тяжелый день колено претерпевает воспалительный процесс. В результате действия иммунитета погибают не только вредные микроорганизмы, но и сами клетки человеческого тела. Коленный сустав из-за обострений инфекции с каждым разом все хуже и хуже переживает физическую нагрузку.

Когда такие процессы происходят в колене, днем оно не всегда дает о себе знать. Симптомы обостряются к вечеру, когда произошедшее за день физическое напряжение бьет по нервным окончаниям. Еще один фактор ночной боли – это застой крови. Человек лежит, практически не двигается, и колени испытывают дефицит питания, начинают болеть.
Кто подвержен?
В ночное время колени болят чаще всего среди следующих групп риска:
- Профессиональные спортсмены. Спорт высоких достижений напрямую связан не только с травматизмом, но и хроническими заболеваниями суставов. Ложась спать после тяжелой тренировки, рекордсмен может обнаружить, что не может заснуть из-за того, что сильно жжет колено.
- Начинающие любители фитнеса. Одновременно с количеством занимающихся в тренажерных залах растет число людей, не имеющих понятия о спортивной технике безопасности. При этом многие совсем недавно пришедшие в зал люди начинают пытаться ставить рекорды. Что не только чревато травмой, но и крайне негативно сказывается на здоровье коленей.
- Страдающие от ожирения. Избыточный вес создает давление на коленные суставы, к которому те не готовы. Добавьте к этому тот момент, что полные люди редко увлекаются спортом. Соответственно, мускулатура их ног слабо развита, и при нагрузках не поддерживает колени в их работе.
- Пожилые люди. Ближе к шестидесяти годам накапливаются все проблемы и микротравмы, происходившие в коленных суставах. Откликается это артрозами и артритами. Проблема еще и в том, что пожилой человек обычно приходит к врачу, лишь когда дегенеративно-дистрофические процессы уже запущенны.
- Любители тесной обуви либо туфель с высокими каблуками. В первую очередь здесь нагрузка ложится, конечно, на голеностоп. Однако излишнее напряжение получают и колени.
- Активные дети. У ребенка может болеть коленка потому, что он слишком много двигается. Для детей это нормально, тем не менее, такой симптом нельзя сбрасывать со счетов. Во время прыжков, бега, конфликтов со сверстниками могут образоваться небольшие травмы. Которые заставляют вспоминать о себе болевыми ощущениями после дня, полного активного отдыха. Также могут болеть растущие кости.


Как проявляется?
В зависимости от характера болевых ощущений по ночам можно понять, в чем их причина:
- Ноющая. Характерна для дегенеративно-дистрофических нарушений как первичный симптом. В такой ситуации нужно начать профилактику артроза.
- Хронические боли. Могут быть проявлением спазмов, воспалений, неврологических нарушений.
- В виде приступов. Характерны после травм либо как симптом ущемления нерва. Иногда происходят после длительных прогулок в тесных ботинках или туфлях.
- Тянущая боль может быть связана как с воспалениями, так и со спазмами мускулатуры.
- Когда боль пульсирует, это говорит об острых воспалительных процессах.
- Распирающие ощущения становятся симптомом тромбов в глубоких венах нижних конечностей. В этой ситуации нужно как можно скорее добраться до врача, заболевание может быть смертельно опасно.

Сопутствующие симптомы у этих заболеваний могут быть следующие:
- Артроз. Ногой тяжело двигать. Причем чем дольше она находится в состоянии покоя, тем хуже. Колени ноют, а при малейших движениях слышны неприятные хрустящие звуки. Движения вызывают чувство трения внутри колена.
- Воспалительные процессы – артрит, синовит, тендинит, бурсит. Колено краснеет, проявляется отек, повышается температура в болезненной области.
- Повреждение нервных тканей. В этом причины того, что боли иррадируют в область ноги ниже колена. Ухудшается чувствительность ноги, она может онеметь, ощущаются мурашки.
- Тромбоз можно заметить по сильному отеку ноги. В целом кожа бледнеет, но иногда бросается в глаза покраснение малой площади под ней.
Причины ночных болей
Врач выяснит причины ночных болей в коленях на основании визуального осмотра, результатов анализов. Чтобы понять, к какому врачу обратиться изначально, рассмотрим факторы, спровоцировавшие боль.
Причины боли в колене ночью, в покое:
- бурсит колена;
- венозные застои;
- тромбы в кровеносных сосудах;
- артрит;
- остеопороз;
- травмы коленного сустава;
- проблема лишнего веса.
Причины боли в ногах ночью
Конечность ноги имеет три части – бедро, стопы и голень. Одни пациенты жалуются на бедровую боль в ноге, у других возникает боль между ног или паху. Третьи могут хромать, жалуются на боль в пятке или в стопе. Некоторые люди вовсе не знают, где у них ночью локализуется боль.
Все части ноги имеют суставы, сухожилия, костную, мышечную ткань, связки. Если какой-то с этих элементов повреждается, возникает боль в одной с ног – левой или правой. Резкая боль может возникать из-за того, что человек ушибся при падении и повредил ткани. Чаще всего в медицине наблюдается боль в ноге ночью из-за растяжения связок, вывихов и переломах. Помните, что в зависимости от причины боли назначается индивидуальное лечение, комбинированная терапия.
Основные причины болей в коленях
Как правило, боль – это симптом поражения самих суставов, но так бывает не всегда. Вот основные причины, из-за которых часто возникают болевые ощущения:
- Артроз коленного сустава (гонартроз) – дегенеративный процесс разрушения суставных тканей, при длительном течении вызывает деформацию, лишает сустав подвижности.
- Артрит коленного сустава (гонартрит, гонит) – воспалительное заболевание. Может быть как самостоятельной патологией, так и симптомом или осложнением других болезней.
- Менископатия – повреждение мениска. Проявляется как резкая боль, возникшая после травмы (иногда совсем незначительной – одно неловкое движение). Если не лечить – проблема переходит в хроническую форму и может стать причиной деформирующего артроза коленного сустава.
- Сосудистые боли – не являются суставной патологией, но с такой проблемой на прием к ортопедам попадает до 10% пациентов. Дискомфорт возникает из-за нарушения кровообращения в суставах и может сопровождать человека всю жизнь.
- Воспаление сухожилий коленного сустава (периартрит) – проявляется дискомфортом в области внутренней стороны колена, усиливающемся при подъеме и спуске по лестнице. Чаще всего болеют женщины старше 40 лет, страдающие лишним весом.
- “Отраженные” боли при артрозе тазобедренного сустава (коксартрозе). В данном случае сами колени не страдают, объем движений в них не снижается, на рентгеновских снимках не видно никаких изменений. Подобные симптомы развиваются у 3 – 4% больных, страдающих коксартрозом.
Причины возникновения болевых ощущений можно предположить по их характеру. Тупые, хронические боли, которые возникают во время движений и усиливаются с утра после пробуждения, хруст в суставе – признаки артроза.
Если же на больном месте присутствует отек и местное повышение температуры (колено на ощупь горячее) – это, скорее всего, артрит.
Постоянная или частая (особенно ночная) ноющая боль может быть признаком тромбоза вен ног. Это достаточно серьезная и даже опасная для жизни патология. Поэтому с таким симптомом обращение к врачу – немедленно!
Если сильная болезненность возникает резко и неожиданно – возможно поражение мениска.
Симметричные сильные болевые ощущения могут возникать при ревматизме, ревматоидном артрите и других общих заболеваниях организма.

Источник
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Симптомы деформирующего артроза коленного сустава
Болезнь развивается медленно и может доставлять небольшой дискомфорт с годами. В самом начале артроз не сопровождается болезненными ощущениями, но перейдя в более «зрелую» стадию, провоцирует усиливающиеся боли и двигательные ограничения в суставе. Больное колено постепенно начинает менять форму, увеличивается в размере, нога может принять неестественный изгиб влево или вправо.Становится затруднительно выполнять даже элементарные движения, связанные с ходьбой, менять положение тела с вертикального на горизонтальное и обратно, садиться и вставать. При отсутствии лечения артроз коленного сустава ведет к инвалидности.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Стадии заболевания
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
- 1 степень. Клиническая картина в этот период редко заставляет больных обращаться к врачу. Они ощущают легкий дискомфорт в колене после длительной ходьбы, быстро устают. Боль может возникнуть только после высоких физических нагрузок (например, после работы на дачном участке) или при максимальном сгибании-разгибании колена. Однако, если сделать рентгеновский снимок, будет видно небольшое сужение суставной щели и появление первых остеофитов — костных отростков внутри сустава. Проблема обычно выявляется случайно, при профосмотрах или других обследованиях, может быть довольно быстро разрешена при помощи консервативного лечения.
- 2 степень. Появляются более выраженные признаки патологии, которые сложно игнорировать. Боль в колене ощущается постоянно, особенно сильно по утрам и вечером, даже в состоянии покоя она полностью не проходит. Походка замедляется, движения в колене затрудняются и сопровождаются характерным глухим хрустом. Возможно осложнение в виде попадания кусочка хряща или осколка кости в суставную полость, что усиливает боль и блокирует подвижность. Это состояние называют «суставной мышью». Прощупывание колена вызывает боль, деформация сустава становится видимой. Может присоединиться воспаление, тогда возникает отек колена. Рентген показывает сильно суженную суставную щель, разрастание остеофитов, деформацию и утолщение кости. Требуется комплексная терапия, иногда необходимо хирургическое вмешательство.
- 3 степень. Запущенная стадия заболевания, стойкая инвалидность. Боль в колене постоянная, сильная, ходьба и особенно преодоление лестничных маршей мучительны. При любых движениях ноги колено издает громкий хруст. Сустав сильно деформирован, увеличен из-за скопления жидкости, практически лишен подвижности. На рентгене видно разрушение связок и менисков, истирание хряща, разрастание соединительной ткани. Суставная щель может частично срастись. Решить проблему можно только заменой пораженного сустава искусственным (эндопротезом).
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Как лечить деформирующий артроз коленного сустава
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Методы консервативного лечения гонартроза
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Медикаментозные средства применяются для снятия воспаления, боли, отеков, а также нормализации обмена веществ и активизации восстановительных процессов. Используются нестероидные противовоспалительные препараты (НПВС) в виде мазей, таблеток и инъекций (диклофенак, пироксикам, нимесулид), инъекции глюкокортикостероидов («Флостерон», гидрокортизон, «Кеналог»), анестезирующие блокады (новокаин, лидокаин, тримекаин), хондропротекторы в виде таблеток («Артифлекс», «Дона» и пр.). Инъекции делаются напрямую в сустав.
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Методы хирургического лечения
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Источник
