Артроз пример формулировки диагноза

«Наш долг — для блага наших больных различать научную правду и элементы рекламы» P.Silvestre
Виды остеоартроза
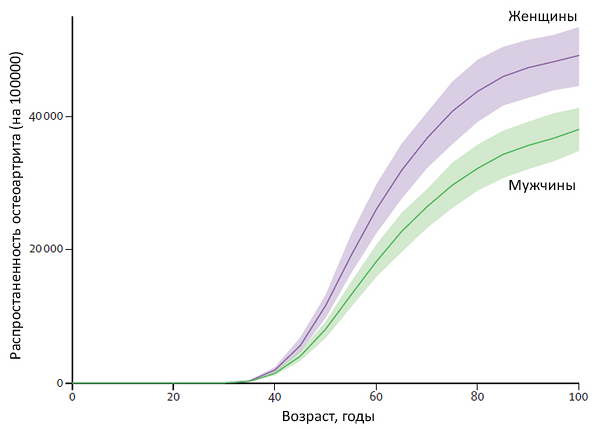
ФАКТОРЫ РИСКА ОСТЕОАРТРОЗА
Механические факторы
• Ожирение.
• Дисплазия суставов.
• Травма.
• Профессия.
Другие факторы
• Возраст >50 лет.
• Женский пол.
• Наследственность, семейный анамнез (генерализованный, узелки Гебердена).
• Плотность кости (повышение, отсутствие остеопороза).
Повреждение хряща
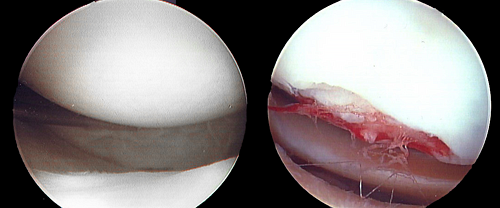
Нормальный и поврежденных хрящ коленного сустава.
КЛИНИКА ОСТЕОАРТРОЗА
• Боль в коленях, тазобедренных суставах: при нагрузке, может быть в покое и ночью.
• Кратковременная утренняя скованность (<30 мин).
• Функциональные ограничения: крепитации, уменьшение объема движения, увеличение кости.
• Выпот умеренный или отсутствует.
• Деформация: фиксированное сгибание, varus или реже valgus.
• Отсутствуют: выраженное местное и системное воспаление, эритема, прогрессирующая немеханическая боль.
Динамика депрессии у малоподвижных пациентов с остеоартрозом
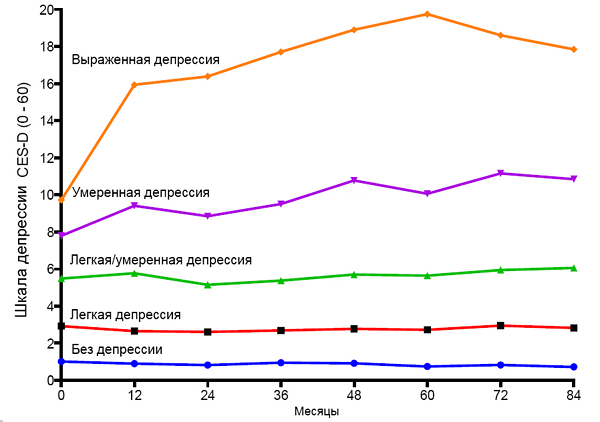
White D, et al. Arthritis Care Re. 2017;69:209-15.
КЛАССИФИКАЦИЯ ОСТЕОАРТРОЗА
• Этиология: первичный, вторичный.
• Локализация: коксартроз, гонартроз, артроз кистей (межфаланговый, запястно-пястный сустав I пальца), полиартроз.
• R cтадия: 1-4.
• Функциональная недостаточность: I степень (выполнение жизненно-важных функций без труда), II степень (с трудом), III степень (с посторонней помощью).
Рентгенография при гонартрозе
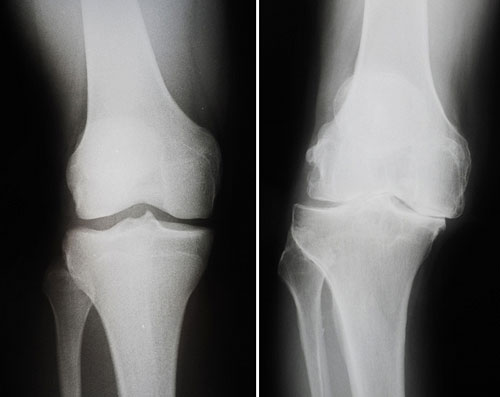
Слева нормальный суства, справа сужена межсуставная щель.
R СТАДИЯ (Kellgren-Lawrence)
• 1 стадия: возможное сужение суставной щели, формирование остеофитов.
• 2 стадия: сужение суставной щели, остеофиты.
• 3 стадия: сужение суставной щели, субхондральный склероз, множественные остеофиты, возможная деформация костей.
• 4 стадия: значительное сужение суставной щели, большие остеофиты, выраженный склероз, деформация костей.
Фрагмент хряща в полости сустава при артроскопии
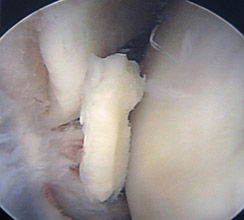
ФОРМУЛИРОВКА ДИАГНОЗА
□ Остеоартроз коленных суставов, III стадия, ФН III. [M17.0]
□ Остеоартроз межфаланговых суставов кистей, коленных и тазобедренных суставов, II стадия, ФН II. [M15.0]
Многодневная динамика боли при коксартрозе
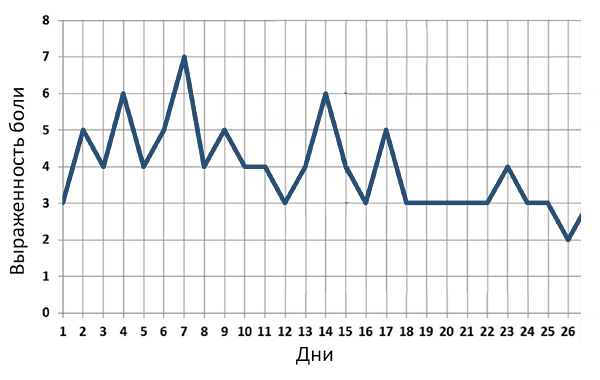
Teirlinck C, et al. Arthritis Care Res. 2019;6:768-76.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• Программы самопомощи.
• Физические нагрузки обязательно: ходьба, тред-милл, велотренажер, эластичные ленты, изокинетические, изометрические.
• Гимнастика Тай-чи.
• Адекватная обувь: туфли на низком каблуке.
• Защита суставов: ортезы для рук, брейсы тибиофеморальные, пателлофеморальные.
• Вспомогательные устройства: трость, костыль, ходок.
Селективность нестероидных противоспалительных препаратов
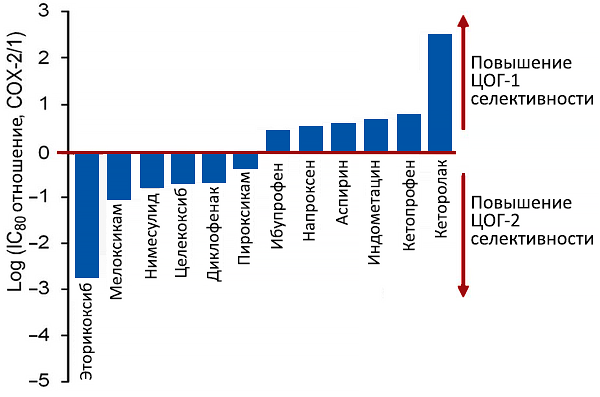
Концентрация подавляющая активность ЦОГ-1 и ЦОГ-2 на 80%. Schmidt M, et al. Eur Heart J. 2016;37:1015-23.
ТАКТИКА ЛЕЧЕНИЯ (ACR)
• НПВП низкие → полные дозы: диклофенак 50 мг 3 раза, ибупрофен 400 мг 3 раза, целекоксиб 200 мг 1-2 раза.
• Местно: диклофенак/метилсалицилат (колени, руки), крем капсаицина (колени).
• Интраартикулярные инъекции кортикостероидов: гонартроз, коксартроз.
• Дулоксетин 60-120 мг/сут.
• Трамадол: противопоказания к НПВП, неэффективность лечения.
• Преднизолон 10 мг 6 нед при остеоартрозе рук и воспалении (HOPE).
• Хирургическая замена сустава.
• Лечение без доказанного эффекта: парацетамол, глюкозамин, хондроитин, гиалуроновая кислота внутрисуставно, артроскопическая хирургия коленного сустава.
Траектория боли при гонартрозе

Ибупрофен 1200 мг/сут. Thomas M, et al. Arthritis Care & Re. 2020;12:1687-92.
ПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (NICE, BOA)
Рекомендовано
• Умеренная или выраженная боль неадекватно контролируемая без хирургии в течение ≥3 мес при 3-4 стадии поражения сустава.
Возможно
• Функциональные нарушения при наличии тяжелого поражения сустава (4 стадия).
• Прогрессирующая деформация колена (varus/valgus) с нарушением функции.
Возраст замены тазобедренных суствов
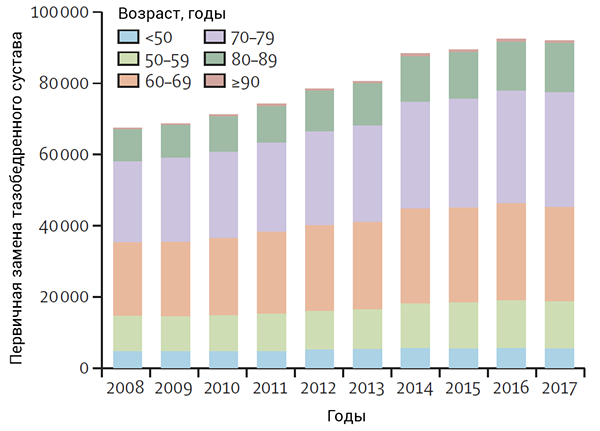
National Joint Registry for England, Wales, Northern Ireland and the Isle of Man. 2018.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (AAOS)
• Инфекция.
• Коморбидность: ожирение, курение, диабет, цирроз, психические расстройства (депрессия, тревога), остеопороз.
• Несоблюдение инструкций: деменция, алкоголизм.
• Факторы пациента (возраст, пол, курение, ожирение, коморбидность) не должны быть барьерами для хирургии (NICE).
Эффективность замены коленных суставов
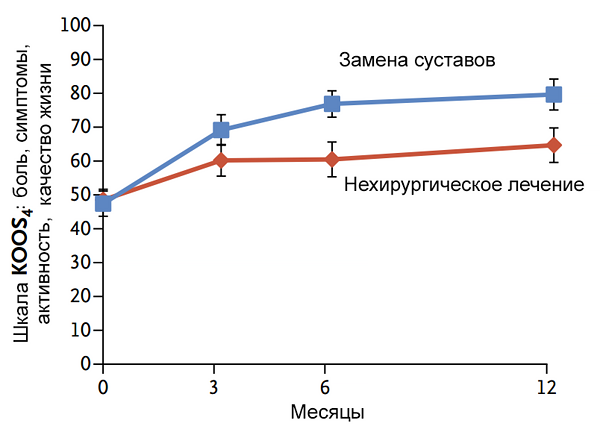
Skou S, al. New Engl J Med. 2015;373:1597-606.
Источник
Формулировка диагноза
При формулировке диагноза остеоартроз следует учитывать следующие его характеристики:
ограничение амплитуды движений, тип (сгибательный, разгибательный, приводящий) и степень выраженности контрактуры (незначительная, умеренная, выраженная и значительно выраженная), опорное укорочение конечности, гипотрофию мышц бедра и голени, рентгенологическую стадию процесса.
Нарушение функции суставов:
I степень — для плечевого и тазобедренного сустава ограничение амплитуды движения не превышает 20-30°; для локтевого, лучезапястного, коленного, голеностопного амплитуда сохраняется в пределах не менее 50° от функционально выгодного положения, для кисти — в пределах 110-170°;
II степень — для плечевого и тазобедренного суставов амплитуда движений не превышает 50°, для локтевого, лучезапястного, коленного, голеностопного — уменьшается до 45-20°;
III степень — сохранение амплитуды движений в пределах 15° либо неподвижность суставов, анкилоз в функционально выгодном положении;
IV степень — суставы фиксированы в функционально невыгодном (подтянутом) положении.
Функциональные возможности больного (функциональные классы — ФК):
I ФК — возможность выполнения всех повседневных обязанностей полностью, без посторонней помощи;
II ФК — адекватная нормальная активность, невзирая на затруднения вследствие дискомфорта или ограниченной подвижности в одном либо более суставов;
III ФК — невозможность выполнения малого числа или ни одной из обычных обязанностей и самообслуживания;
IV ФК — значительная или полная нетрудоспособность, прикованность к постели либо коляске, малое или полное отсутствие самообслуживания.
Рентгенологические изменения при остеоартрозе (Келлгрен и Лоуренс, 1957)
0 — изменения отсутствуют;
I — сомнительные рентгенологические признаки;
II — минимальные изменения (небольшое сужение суставной щели, единичные остеофиты);
III — умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
IV — выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты).
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента:
▪ молодой возраст;
▪ травма, предшествовавшая появлению боли в суставе (для исключения перелома);
▪ значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава;
▪ выраженное уменьшение объема движений в суставе;
▪ интенсивная боль в суставе, даже в случае, если диагноз остеоартроз ранее был установлен;
▪ планируемая консультация ортопеда;
▪ неэффективность адекватной консервативной терапии;
▪ повторное рентгенологическое исследование суставов при остеоартрозе должно использоваться только в клинических целях;
▪ повторное рентгенологическое исследование суставов при остеоартрозе проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе (при направлении на консультацию к ортопеду).
Нарушения статодинамической функции при остеоартрозе.
● Незначительное нарушение статодинамической функции — амплитуда движений в суставе уменьшена не более чем на 10% нормы, боли ноющего характера в области пораженного сустава появляются после длительной ходьбы (3-5 км) или значительной становой нагрузки, исчезают после кратковременного отдыха; темп ходьбы более 90 шагов в минуту; рентгенологически — I стадия процесса.
● Умеренное нарушение статодинамической функции:
▪ начальный этап — ноющие боли при ходьбе на расстояние 2 км, проходящие после отдыха, хромота при ходьбе; количество шагов не превышает 150 при 100-метровой функциональной пробе; темп ходьбы 70-90 шагов в минуту; умеренная артрогенная контрактура, опорное укорочение конечности не более 4 см; гипотрофия мышц бедра с уменьшением длины его окружности на 2 см; снижение мышечной силы на 40%; рентгенологически — I или II стадия деформирующего артроза пораженного сустава;
▪ прогрессирующий этап — постоянные боли, выраженная хромота при движении, стартовые боли, количество шагов при 100-метровой функциональной пробе не превышает 180; темп ходьбы — 45-55 шагов в минуту; выявляется выраженная артрогенная контрактура; опорное укорочение — 4-6 см; гипотрофия мышц бедра с уменьшением длины его окружности на 3-5 см, голени — на 1-2 см; снижение мышечной силы от 40 до 70%; рентгенологически — II-III стадия; анатомо-функциональные изменения в крупных суставах нижних конечностей и поясничного отдела позвоночника без вторичных неврологических расстройств.
● Выраженное нарушение статодинамической функции — постоянные интенсивные боли; выраженная хромота при ходьбе на расстояние не более 0,5 км без отдыха; количество шагов при 100-метровой функциональной пробе превышает 200, темп ходьбы — 25-35 шагов в минуту; артрогенная контрактура выражена значительно, опорное укорочение составляет 7 см и более, гипотрофия мышц бедра с уменьшением длины его окружности на 6 см и больше, голени — на 3 см и больше; снижение мышечной силы более 70%; рентгенологически — II-III стадия, выраженное дегенеративно-дистрофическое поражение крупных суставов и позвоночника с вторичным стойким болевым и корешковым синдромом.
● Значительное нарушение статодинамической функции — практическая неспособность к самостоятельному передвижению.
Варианты течения заболевания:
▪ медленно прогрессирующее течение (изменения в суставе (-ах) развиваются в срок 9 лет и более; обострения синовита редкие — 1 раз в 1-2 года);
▪ прогрессирующее течение (изменения развиваются в срок от 3 до 8 лет; признаки вторичного реактивного синовита — 2 раза в год);
▪ быстро прогрессирующее течение (изменения развиваются в срок до 3 лет, частый реактивный синовит — 3 раза и более в год).
Источник
Утратил силу — Архив
Также: H-S-014
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ: Другой уточненный артроз (M19.8)
Общая информация
Краткое описание
Остеоартроз (ОА) — хроническое прогрессирующее дегенеративное заболевание суставов, характеризующееся деградацией суставного хряща с последующими изменениями в субхондральной кости и развитием краевых остеофитов, приводящее к потере хряща и сопутствующему поражению других компонентов сустава (синовиальная оболочка, связки).
Код протокола: H-S-014 «Остеоартроз (полиартроз, коксартроз, гонартроз)»
Профиль: хирургический
Этап: стационар
Код (коды) по МКБ-10:
M15 Полиартроз
M16 Коксартроз (артроз тазобедренного сустава)
M17 Гонартроз (артроз коленного сустава)
M19 Другие артрозы
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»
Классификация
Классификация Насонова В.А., Астапенко М.Г., 1989 год.
1. Патогенетические варианты:
— первичный (идиопатический);
— вторичный.
— полиартроз;
— олигоартроз;
— моноартроз;
— в сочетании с остеоартрозом позвоночника, спондилоартрозом.
3. Преимущественная локализация:
— межфаланговые суставы (узелки Гебердена, Бушара);
— тазобедренные суставы (коксартроз);
— коленные суставы (гонартроз);
— другие суставы.
4. Рентгенологическая стадия (по kellgren J.H., Lawrence J.S.): I, II, III, IV, V
Синовит:
— имеется;
— отсутствует.
5. Функциональная способность сустава:
— функциональная способность ограничена (ФН-1);
— трудоспособность утрачена (ФН-2);
— нуждается в постороннем уходе (ФН-3) (ФН — функциональная недостаточность).
Факторы и группы риска
1. Наследственная предрасположенность.
2. Механические повреждения.
3. Физиологическая перегрузка.
4. Нарушения обмена и кровообращения.
5. Эндокринный дисбаланс.
6. Нарушение питания хряща.
7. Возрастная инволюция хряща.
8. Пожилой возраст.
9. Избыточная масса тела.
10. Нарушение развития или приобретенные заболевания суставов и костей.
11. Профессиональные особенности и физические нагрузки, связанные с работой.
Диагностика
Диагностические критерии
1. Боли при физической нагрузке и/или в покое, по ночам, при пальпации сустава.
2. Скованность в пораженном суставе по утрам или возникающая после любого отдыха, не превышающая 30 минут.
3. Ограничение подвижности сустава или ощущение нестабильности в нем.
Физикальное обследование: болезненные точки в местах прикрепления сухожилий к суставным сумкам, крепитация и потрескивание в суставе при движении.
Клинические особенности отдельных форм ОА
ОА тазобедренного сустава (коксартроз) — один из наиболее распространенных вариантов болезни. ОА развивается с одинаковой частотой у мужчин и женщин, но у женщин протекает гораздо тяжелей. Отмечено, что если коксартроз развивается в возрасте до 40 лет, это обычно связано с дисплазией сустава (врожденная дисплазия вертлужной впадины).
Основными симптомами ОА являются боли механического характера в области сустава, рано присоединяется нарушение походки (прихрамывание). В ряде случаев в начале боли появляются в коленном суставе, паху, ягодице, бедре, пояснице. Болевой синдром появляется при ходьбе и стихает в покое.
Первые клинические симптомы (боль, ограничение объема движений) появляются при отсутствии рентгенологических изменений сустава, они обусловлены мышечным спазмом.
Постепенно нарастает ограничение объема движений в суставе, у ряда больных возникает симптом «блокады» сустава (заклинивание при малейшем движении в суставе).
При обследовании больного отмечается болезненность при пальпации в области сустава, без экссудативных проявлений, при длительном течении заболевания появляется атрофия мышц бедра. Конечность принимает вынужденное положение — небольшое сгибание в тазобедренном суставе с нарушением ротации и отведения, и возникает компенсаторный поясничный лордоз, наклон таза в сторону пораженного сустава и сколиоз. Все это обусловливает появление болей в спине, ущемление бедренного, седалищного и запирательного нервов. Коксартроз приводит к изменению походки — вначале прихрамывание, затем укорочение конечности и хромоте.
При двустороннем поражении у больных коксартрозом формируется «утиная походка».
ОА коленного сустава (гонартроз). Коленный сустав — вторая по частоте локализация деформирующего ОА. Гонартрозом обычно страдают женщины, чему способствуют ожирение и нарушение кровообращения в нижних конечностях. Первые симптомы обычно появляются в 40-50 лет. Наиболее частыми этиологическими факторами развития болезни являются нарушение осанки, частая травматизация. Как правило, гонартроз бывает двусторонним, но больной долгое время жалуется на боли в одном суставе.
Основным симптомом гонартроза является боль механического типа. Боль возникает при ходьбе, особенно по лестнице. Боль возникает при долгом стоянии, длительной физической нагрузке, иногда ночью.
Локализация болей: в передней или внутренних частях сустава, с иррадиацией в голень. У больных появляется ощущение «подкашивания ног». Движения в коленных суставах уменьшаются в основном при сгибании, с течением болезни сгибание ограничивается. Больные не могут выполнить полное сгибание из-за
боли, но полностью сгибание не блокируется. Ограничение движений в коленных суставах возрастает при длительном течении болезни.
При пальпации отмечаются болезненность, хруст. Постепенно нарастает деформация сустава за счет образования остеофитов, перестройки суставных поверхностей с последующим подвывихом в суставе, нарастает атрофия мышц нижней конечности.
Почти у половины больных обнаруживается девиация коленного сустава (genu varum и genu valgum), за счет ослабления боковых и крестообразных связок появляется нестабильность сустава при латеральных движениях в суставе, или симптом «выдвижного ящика». В начале заболевания чаще возникает пателлофеморальный артроз, что вызывает боль при разгибании в передней части сустава, особенно при движениях по лестнице, и поколачивании по надколеннику. При присоединении поражения коленного сустава появляются боли при пальпации суставной щели, варусные или вальгусные отклонения, гиперподвижность. ОА коленных суставов очень часто осложняется вторичным синовитом.
При длительно протекающем гонартрозе может периодически возникать «блокада» сустава, связанная с появлением в суставной полости «суставной мыши». Поражение коленного сустава может осложниться остеонекрозом мыщелка бедра, это наблюдается при варусной девивации.
Лабораторные исследования: нет.
Инструментальные исследования: рентгенологическая картина поражения суставов, подтверждающая диагноз — сужение суставной щели до ее исчезновения, костные разрастания по краям суставных поверхностей, грубо деформированные суставные концы.
Показания для консультации специалистов: нет.
Дифференциальный диагноз: нет.
Перечень основных диагностических мероприятий:
1. Рентгенологическое исследование сустава.
2. Компьютерная томография суставов.
3. Ядерно-магнитный резонанс суставов.
4. УЗИ внутренних органов.
Перечень дополнительных диагностических мероприятий: нет.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Тактика лечения
Цели лечения: уменьшение функциональной недостаточности суставов, коррекция терапии.
Немедикаментозное лечение
Алгоритм лечения остеоартроза.
I этап:
— физиотерапия (тепловые процедуры, водолечение);
— лечебная физкультура (основная задача — уменьшить нагрузку на сустав и укрепить мышцы): коррекция осанки и длины нижних конечностей, упражнения с изометрической нагрузкой, упражнения для отдельных мышечных групп;
— локальные анальгетики и НПВП (мазь, гель, крем).
Алгоритм лечения остеоартроза.
II этап:
— системные НПВП (нестероидные противовоспалительные препараты) при возникновении признаков манифестного остеартроза и при появлении признаков воспаления;
— пероральные и ректальные НПВП — ибупрофен, диклофенак, кетопрофен, лорноксикам, прироксикам, целекоксиб;
— хондропротекторы;
— при стойком синовите — внутрисуставное введение глюкокортикоидов.
III этап:
— при неэффективности консервативного лечения — ортопедические операции: эндопротезирование тазобедренного или коленного сустава, артроскопия с абразивной хондропластикой.
Анальгетическая и противовоспалительная терапия:
1. Локальные анальгетики (препараты с раздражающим и отвлекающим действием) — финалгон.
2. Локальные НПВП — диклофенак, ибупрофен, кетопрофен, пироксикам.
3. Системные НПВП — диклофенак (100-150 мг/сут.), ибупрофен (1200-2400 мг/сут.), кетопрофен (200-300 мг/сут.), напроксен (500-100 мг/сут.), пироксикам (20 мг/сут.), лорноксикам (8-16 мг/сут.).
4. Специфические ингибиторы ЦОГ-2: целекоксиб (200-400 мг/сут.).
1. Хондроитин сульфат (500 мг 2 раза в сутки).
2. Дериваты гиалуроновой кислоты для внутрисуставного введения (3 еженедельные внутрисуставные инъекции).
Для улучшения обменных процессов назначают метаболическую терапию. Фосфаден внутрь по 0,05 г 3 раза в день в течение 4 недель, в/м 2-4 мл 2% р-ра 2-3 раза в день, в течение 2-4 недель.
Для улучшения микроциркуляции применяют антикоагулянты. Пентоксифиллин улучшает микроциркуляцию в зонах нарушенного кровообращения. Назначают по 5 мл в 250 мл 0,9% р-ра натрия хлорида в/в капельно. Таблетки по 0,1 г 3 раза в день, в течение месяца.
Профилактические мероприятия: профилактика травм суставов, своевременное, полное лечение артритов.
— устранение механических факторов (ношение ортопедической обуви, корсета или поддерживающего пояса, использование трости);
— снижение массы тела;
— разгрузка пораженного сустава.
Перечень основных медикаментов:
1. *Ибупрофен 200 мг, 400 мг табл.
2. *Диклофенак натрия 25 мг, 100 мг, 150 мг табл.
3. Диклофенак натрия, эмульгель 1% для наружного применения
4. Диклофенак калия 12,5 мг табл.
5. Кетопрофен раствор для инъекций 100мг/2 мл, амп.
6. Лорноксикам 4 мг, 8 мг табл.
7. Целекоксиб 100 мг, 200 мг капс.
8. Напроксен 250 мг табл.
9. Пироксикам 10 мг табл.
10. Хондроитин сульфат 5%, мазь
11. Фосфаден 0,05 г табл, 2% раствор для инъекций, амп.
12. Пентоксифиллин 100 мг, драже, раствор для инъекций 100 мг/5 мл амп.
13. *Надропарин кальция — раствор для инъекций в предварительно наполненных шприцах 2850 МЕ анти-Ха/0,3 мл; 3800 МЕ анти-Ха/0,4 мл; 5700 МЕ анти-Ха/0,6 мл; 7600 МЕ анти-Ха/0,8 мл, 9500 МЕ анти-Ха/1,0 мл
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения: уменьшение функциональной недостаточности суставов.
* — препараты, входящие в список основных (жизненно важных) лекарственных средств.
Госпитализация
Показания для госпитализации: выраженный болевой синдром, отсутствие эффекта амбулаторной терапии, синовит сустава.
Необходимый объем обследований перед плановой госпитализацией:
1. Рентгенография пораженного сегмента и симметричного сустава в 2 проекциях.
2. Общий анализ крови (6 параметров).
3. Общий анализ мочи.
4. Определение С-реактивного белка.
5. Реакция Райта, Хеддельсона при совместной постановке.
6. ЭКГ.
7. Исследование кала на яйца глист.
8. Микрореакция.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Насонова В.А., Остеоартроз. 2001; 2. Дроздов В.Н., Остеоартроз, 2004; 3. Насонова В.А., Муравьев Ю.В., Цветкова Е.С., Беленький А.Г., Остеоартроз коленного сустава, 2003; 4. Насонова В.А., Насонов Е.Л., Алексеева Л.И., Муравьев Ю.В., Остеоартроз тазобедренного сустава, 2004; 5. Насонова В.А., Современный взгляд на проблему остеартроза, 2004; 6. Поворознюк В.В., Остеоартроз: современные принципы лечения, 2003.
Информация
Список разработчиков: Малик Б.К., НИИТО МЗ РК.
Прикреплённые файлы
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Источник
