Артроз с реактивный белок повышен

837 просмотров
1 ноября 2018
Добрый день, мой муж (37 лет) мучается от воспалений суставов, в основном от воспаления голеностопа. В прошлом он профессионально занимался танцами (артист балета). Недавно воспаление стало переходить на др суставы. Он сдал анализы (прикрепляю результаты). Он часто принимает нимику и немисил. Употребляет алкоголь. Мы сейчас проживаем в Таиланде, обратиться к врачам сложно.
1. Подскажите у него отрицат ревматоидный фактор, но повышена мочевая кислота? Можно ли сказать, что он страдает подагрой?
2. Повышен с реакт белок, какой врач может найти причину ?
3. Повышен уровень гамма гт, что это значит ?
4. К какому врачу на прием необходимо обратиться с данными анализами?
2. На какие заболевания указывают показатели в анализах ? Спасибо
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!
Терапевт, Гинеколог, Акушер
Здравствуйте. Болезненные суставы отечны, кожа над ними красная, есть узелки над ними? Гамма гт — это печеночный фермент. Часто повышается при алкогольном гепатите. И кстати мочевая кислота тоже повышается при употреблении алкоголя.
Елена, 1 ноября 2018
Клиент
Анна, спасибо. Кожа красная и сустав горячий, появляется над суставом, как опухоль, жировой нарост. Узелков не замечаем. С реактивный белок высокий из-за состоянии печени?
Елена, 2 ноября 2018
Клиент
Анна, спасибо. Какие необходимо досдать анализы, чтобы определиться есть или нет алко гепатит?
Терапевт
Здравствуйте! Если человек злоупотребляет алкоголем, ест много белковойц пищши, то у него может быть повышен уровень мочевой кис лоты, страдаети пекчнь* повышение ГГТП),не исключена подагра , но она может сочетаться и с артрозом ( профзаболевание).С-реактив белок может быть повышен при любых воспалит заболеваниях, а также вышеперечисленных .
Терапевт, Нефролог
У вашего мужа подагра. Надо сделать рентген суставов. Конечно, алкоголь будет только провоцировать обострение. Надо строго придерживаться гипопуриновой диеты. Кроме этого, делайте УЗИ почек и мочевого и анализом крови на креатинин и мочевину, так как это часто происходит параллельно с мочекаменной болезнью или уратной нефропатией. После рентгена можно будет окончательно определиться с диагнозом, а если есть возможность, то исследовать еще и синовиальную жидкость. Если подтвердится подагра, то будет принимать колхицин и аллопуринол Но диета и нормальная гидратация — основная терапия.
Гематолог, Терапевт
Здравствуйте ,стоит дообследоваться, выполните УЗИ печени, сдать вирусные гепатиты, трансаминазы, коагулограмму, выполнить рентген беспокоящих суставов, пока наблюдение у ревматолога
Елена, 2 ноября 2018
Клиент
Анастасия, спасибо. Вирусные гепатиты это какие? И сдавать Igm ?
Елена, 2 ноября 2018
Клиент
Анастасия, спасибо. Может необходимо сделать анализ АФП печеночный маркет?
Елена, 2 ноября 2018
Клиент
Анастасия, спасибо. Коагулограмма это анализ свертываемости крови? Как он звучит на английском ? Спасибо
Терапевт
по анализам-сгущение крови( мало пьет чистой воды0. должно быть 30 мл на кг веса в сутки стабильно.
Терапевт
сделать узи почек, полный биохим анализ крови, оьщ анализ мочи,рентгенограмму ( мрт ) больгых суставов. Строгая гипопуриновая ди ета, никакого алкоголя.Нормализовать вес. ВАши врачи-ревматолог и ортопед, диетолог.
Терапевт
https://vrachmedik.ru/2824-gipopurinovaya-dieta.html
Терапевт
https://ortocure.ru/kosti-i-sustavy/podagra/snyatie-boli-bystro.html
тоже полдезно проверить
Терапевт, Гинеколог, Акушер
Вероятнее всего у вашего мужа подагра. С реактивный белок повышен из за нее. Для окончательного подтверждения нужно сделать анализ синовиальной жидкость. Необходимо исключить алкоголь, соблюдать диету (меньше мясных продуктов). Из препаратов принимать Аллопуринол и Диклофенак
Врач УЗД, Терапевт
Здравствуйте. Вам необходимо дообследование узи суставов и конс ревматолога. Но больше похоже на подагру или реактивный артрит. Пока нпвп, витамины. Гипопуриновая диета
Педиатр
Здравствуйте мочевая кислота была Когда нибудь повышена?
Эндокринолог
Елена, повышен гемоглобин, гематокрит, эритроциты, идет сгущение крови и склонность к тромбообразованию, нарушен обмен веществ, очень мало пьет чистой сырой воды (не менее 3 литров вдень частыми глотками), поливитамины по 1 капсуле 1 раз в завтрак, Йодмарин по 1 таб (200 мкг) 1 раз в день за 30 минут до завтрака, Витамин Е 0,8 г 1 раз в день независимо от приема пищи, Бициллин 5 внутримышечно однократно. И, конечно же, необходимо сделать ТТГ, Т4 свободный, АТ к ТПО и УЗИ щитовидной железы. Результаты отправьте мне на почту.
Диетолог
Елена, Здравствуйте! В Тайланде прекрасная медицина. Обратиться можно по Страховой в России ( оформите онлайн страховку в интернете) далее позвоните по горячей линии, в Тайланде (Паттайе где вы и находитесь) сложностей нет с русско говорящим мед.персоналом, вас направят в необходимый филиал . Или как вариант, так как Вы уже сдали первичные анализы, вы можете в этой клинике получить письменную консультацию у врача общей терапии на английском. Перевести так же не составит труда. Так же можно нанять переводчика и сходить в клинику на прём вместе. Это будет более эффективно, вам назначат местные необходимые препараты.
Ортопед, Травматолог
У Вашего мужа по анализам подагрический артрит.
Все остальные изменения обусловлены этой болезнью.
Алкоголь ее то же потенцирует, а печень параллельно страдает от нее и непосредственно от алкоголя.
Лечение в стадии обострения подагры (то, что сейчас нужно делать)
1. Diprospan® вм по 1 ампуле в неделю №2 развести в 2мл Лидокаина.
2. НПВС вм, например, Диклофенак 1р в день.
3. Омепразол по 1т 3р в день.
4. НПВС местно (мази, гели).
За 2 недели обострение должно пройти и станет легче.
Тогда нужно сесть на безбелковую диету *ни рыбы, ни мяса, ни сыров…) и не бухать
Принимать Алопуринол 0,3 1р в день после еды.
Принимать 2-3 мес, после чего повторить анализ мочевой кислоты крови (uric acid)
Если будет в норме, продолжать пить аллопуринол, но можно немного послабить диету.
Далее всю жизнь каждые пол года минимум контролировать этот показатель и регулировать его диетой и таблетками. Если этого не делать, суставы пропадут и начнутся другие проблемы.
Все остальные показатели крови так же придут в норму.
Они обусловлены повышенным уровнем мочевой кислоты крови.
В интернете можете найти много инфы о подагре и подагрическом артрите.
Елена, 2 ноября 2018
Клиент
Константин, спасибр. Вы сказали пить алопурин 2-3 мес, а потом продолжать его пить дальше, а как долго, или уже всю жизнь?
Елена, 2 ноября 2018
Клиент
Константин, а как долго принимать омепразол? Пока не уйдет обострение? Или дольше?
Ортопед, Травматолог
Алопуринол начинать принимать, когда уйдет обострение и далее 2-3 мес.
Потом пересдаете мочевую кислоту крови и дЕржите ее в норме.
В норме ее держат диетой и аллопуринолом. Больше нет средств.
Периодически пересдаете анализы и в соответствии с ними корригируете диету и прием аллопуринола.
Например, при строгой диете аллопуринол может вообще быть не нужен.
Но будет ли строгая диета?
В общем, смотреть на уровень мочевой кислоты и в соответствии с ним принимать или нет.
Ортопед, Травматолог
Смысл в том, что когда уровень мочевой кислоты превышает норму в 2 и более раз, она начинает кристаллизоваться и оседает в суставах, других органах. Кристаллы их повреждают. Растворить кристаллы уже нельзя. Можно только не допускать их появления.
Ортопед, Травматолог
Омепразол назначен с целью ингибировать негативное влияние НПВС на желудок.
Его следует всегда принимать с НПВС. Потом не нужно.
Гематолог, Терапевт
Гематолог, Терапевт
Елена, 2 ноября 2018
Клиент
Анастасия, спасибо. Подскажите, есть ли необходимость при гемоглабине 186 пить аспирин, чтобы расжижать кровь? Спасибо
Гематолог, Терапевт
В вашем случае не стоит, учитывая и его негативное влияние на печень, рассмотрите Курантил по 1т утро и вечер
Елена, 2 ноября 2018
Клиент
Анастасия, спасибо. В Таиланде есть аналог Агренокс, можно им заменить?
Гематолог, Терапевт
Терапевт
Здравствуйте. с этими анализами к ревматологу надо идти.Он назначит нестероидные противовоспалительные средства и будет смотреть за улучшением его состояния.
Если у вас будут вопросы ко мне-пишите мне в чат.Жду ваших сообщений .Крепкого вам здоровья и всех благ.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Боли в суставах и ограничение подвижности могут указывать на совершенно разные заболевания. Чтобы поставить или опровергнуть диагноз «артроз», ревматологи и ортопеды проводят ряд исследований, по результатам которых определяется тактика лечения.
Субъективные признаки артроза
На первичном осмотре врач констатирует ограничение подвижности сустава, а порой и характерный грубый хруст при изменении положения. Пациент может жаловаться на боль и дискомфорт, что является прямым показанием к назначению рентгенологического исследования.
Болит сустав? Не отказывайтесь от рентгена
Рентгенологический метод
Проще всего и с высокой точностью диагностировать артроз позволяет рентген-снимок. На нем будут видны признаки, характерные для той или иной стадии заболевания:
- 1 стадия. На снимке еще не видны костные разрастания, но поверхность сустава неровная, иногда со слегка окостеневшими участками. Суставная щель незначительно сужена, поэтому внешние симптомы пока не выражены.
- 2 стадия. Уже хорошо заметны костные разрастания, щель — примерно в 2-3 раза уже нормы. Специалист отмечает субхондральный склероз — один из признаков артроза, уплотнение и разрастание костной ткани.
- 3 стадия. На снимке вообще не видна суставная щель. Большая часть суставной поверхности закостенела, увеличилась за счет краевых разрастаний. Один из признаков — «суставная мышь», перемещение осколка мениска, хряща или кости, что кардинально ограничивает двигательную активность.
Только рентген позволяет точно установить степень артроза
Анализ крови при артрозе
Поскольку артроз имеет схожую симптоматику с другими заболеваниями суставов, чтобы отличить его, например, от инфекционного или ревматоидного артрита, назначают:
- Клинический анализ крови. Как правило, артроз не вызывает серьезных изменений в показателях крови, за исключением незначительного роста СОЭ — максимально до 25. При артрите СОЭ увеличивается значительно интенсивнее — до 40-80 единиц.
- Биохимический анализ крови. Материал берут строго натощак из вены. При артрозе показатели остаются в норме, а при артрите — появляются специфические маркеры воспаления — С-реактивный белок, определенные иммуноглобулины и т. д.
Анализ крови нужен для дифференциации артроза от артрита
В каких случаях назначают МРТ и КТ
Иногда, особенно на ранней стадии заболевания, рентгенологическое исследование неинформативно. В этом случае назначают магнитно-резонансную томографию — дорогой, но высокоточный метод. В его основе — применение магнитных волн. С их помощью удается распознать даже незначительные изменения в хряще, в том числе на начальной стадии.
МРТ противопоказана при:
- установленном кардиостимуляторе, поскольку вследствие изменения магнитного поля может страдать сердечный ритм;
- наличии электронных или ферромагнитных имплантов среднего уха;
- больших металлических имплантах;
- беременности до 12-ти недель.
Исследование не проводят и при некоторых относительных противопоказаниях, например при декомпенсированной сердечной недостаточности, клаустрофобии, других тяжелых состояниях пациента.
Если МРТ противопоказано, прибегают к компьютерной томографии, современному аналогу рентгена. Этот метод, дающий изображение всех прослоек сустава, отличается более высокой точностью, чем рентгенография, но уступает МРТ.
МРТ — метод, который гарантирует максимальную точность и достоверность трехмерного изображения. В отличие от КТ, при МРТ не используется радиация. Об этих и других особенностях магнитно-резонансной терапии суставов рассказывает врач-рентгенолог:
Ультразвук в диагностике артроза
Ультразвуковая диагностика при подозрении на артроз используется нечасто, поскольку не дает столь точных результатов, как рентген или МРТ. С помощью метода можно увидеть все ткани и хрящи, оценить их степень изношенности, утонщения, количественные изменения синовиальной жидкости. Эффективность во многом зависит от квалификации специалиста, поскольку расшифровка увиденного часто носит субъективный характер.
УЗИ колена определяет степень сохранности менисков, кристаллы мочевой кислоты, кисту Бейкера
Чем отличаются УЗИ, КТ и МРТ?В каких случаях показано то или иное исследование? На эти вопросы отвечает эксперт:
Исследование синовиальной жидкости
Для выполнения анализа проводят пункцию сустава. Исследованию подлежат основные параметры синовиальной жидкости:
- макроскопические показатели — цвет, объем, вязкость, мутность и муциновый сгусток;
- количество клеток;
- цитология окрашенного препарата;
- микроскопия нативного препарата.
В норме синовиальная жидкость имеет соломенно-желтый цвет и прозрачную консистенцию. При артрозе повышается ее вязкость, муциновый сгусток формируется хорошо, количество клеток — нормальное или чуть увеличенное (максимально до 5000/мкл). Остальные показатели остаются преимущественно в норме. При реактивном синовите количество нейтрофилов снижается вдвое.
Серьезное изменение наблюдается при воспалительных процессах, сопровождающих разные формы артрита. Так или иначе, интерпретация результатов проводится только опытным ревматологом с учетом анамнеза, лабораторных и инструментальных исследований.
Анализ синовиальной жидкости позволяет четко разграничить артроз от артрита
Дополнительные инструментальные методы
Иногда для уточнения диагноза назначают и другие методы. Они имеют ряд противопоказаний ввиду инвазивности, отличаются достаточно высокой стоимостью и практикуются нечасто.
- Артроскопия. Метод ранней диагностики, позволяющий обнаружить изменения в хрящевой ткани, даже если они еще незаметны на рентген-снимке. Проводится под местным обезболиванием в течение 30-60 минут. Отличается высокой диагностической достоверностью и минимальными рисками осложнения.
- Хондроскопия. Разновидность артроскопии, цель которой — изучение состояния хряща, а именно степень его поражения. Чаще всего применяют, чтобы оценить эффективность лечения хондропротекторами при артрозе.
- Остеосцинтиграфия. Разновидность радионуклидной диагностики, предполагающая введение в организм радиофармацевтического препарата для выявления патологии костей.
Артроскопия — высокоинформативный визуальный метод диагностики с помощью артроскопа
Диагностика артроза часто бывает затруднена тем, что внешняя симптоматика не так очевидна и дублируется с признаками других заболеваний суставов. Существует целый ряд инструментальных и лабораторных методов, позволяющих поставить точный диагноз. Не стоит игнорировать рекомендации специалиста в отношении обследования, ведь от этого зависит правильность выбора тактики лечения, а значит, и результат.
Источник
Программа лечения Врачи Цены Отзывы
В последние годы отмечается рост заболеваемости реактивным артритом. Причины и механизм развития болезни изучены далеко не полностью, но уже существуют клинически подтвержденные схемы лечения, позволяющие подавлять воспалительный процесс на ранних стадиях. Надеемся, что информация из этой статьи поможет пациентам своевременно заподозрить заболевание и обратиться за медицинской помощью. Как лечить реактивный артрит, хорошо знают специалисты московской клиники «Парамита».
Что такое реактивный артрит (РеА)
Термин «реактивный артрит» впервые был использован более 50 лет назад для названия артритов, развивающихся после перенесенного иерсиниоза при отсутствии в суставах возбудителей инфекции. Но уже через несколько лет это название стали связывать с некоторыми инфекциями желудочно-кишечного тракта, мочеполовых органов и носоглотки.
В настоящее время реактивным артритом считается негнойное воспаление суставов, развивающееся не позднее, чем через 6 — 8 недель после перенесенной урогенитальной, кишечной или носоглоточной инфекции. Код по МКБ-10 М02.
Болеют чаще молодые мужчины в возрасте 17 — 40 лет после перенесенных половых инфекций (женщины болеют значительно реже). У детей, подростков, а также лиц любого возраста и пола реактивный артрит может развиваться после перенесенных кишечных инфекций, а также инфекций носоглотки.
Распространенность РеА в нашей стране среди взрослых около 43 на 100000 населения, среди детей — 99, среди подростков — 172. Заболеваемость растет, что во многом связано с генетической предрасположенностью, бессимптомным течением инфекций и несвоевременным назначением адекватного лечения.
Выделяют также синдром Рейтера, развивающийся после перенесенной урогенитальной инфекции и проявляющийся в виде трех основных симптомов: артрита, конъюнктивита и уретрита.
Причины заболевания
Основными причинами реактивного артрита являются перенесенная инфекция и генетическая предрасположенность. К инфекциям, способным вызывать РеА, относятся:
- урогенитальная форма РеА — хлимидиоз, уреаплазмоз, микоплазмоз;
- кишечная форма РеА — шигенеллез (дизентерия), сальмонеллез, иерсиниоз, кишечная инфекция, вызванная кишечной палочкой;
- носоглоточная форма — перенесенные носоглоточные инфекции, вызванные стафилококковой, стрептококковой и др. инфекцией.
Перенесенная инфекция является триггером (пусковым фактором), запускающим цепь иммуно-аллергических и воспалительных реакций. Происходит это преимущественно у генетически предрасположенных лиц, имеющих в организме антиген HLA-B27, вызывающий дисбаланс в иммунной системе, что приводит к усиленному образованию простагландинов и цитокинов — биологически активных веществ, вызывающих воспаление.
Длительный воспалительный процесс поддерживается также не полностью удаленными инфекционными возбудителями и появлением антител к ним. Особенно длительно протекают реактивные артриты, вызванные урогенитальной инфекцией (хламидиями, микоплазмами, уреаплазмами), внедряющейся в клетки и сохраняющей жизнеспособность в течение длительного времени. Сбои в иммунной системе вызывают аллергические и аутоиммунные (с аллергией на собственные ткани организма) процессы, также поддерживающие длительное воспаление.
Симптомы реактивного артрита
Независимо от причины заболевания, реактивный артрит развивается одинаково. К моменту появления первых симптомов реактивного артрита все проявления триггерной инфекции заканчиваются или протекают незаметно.
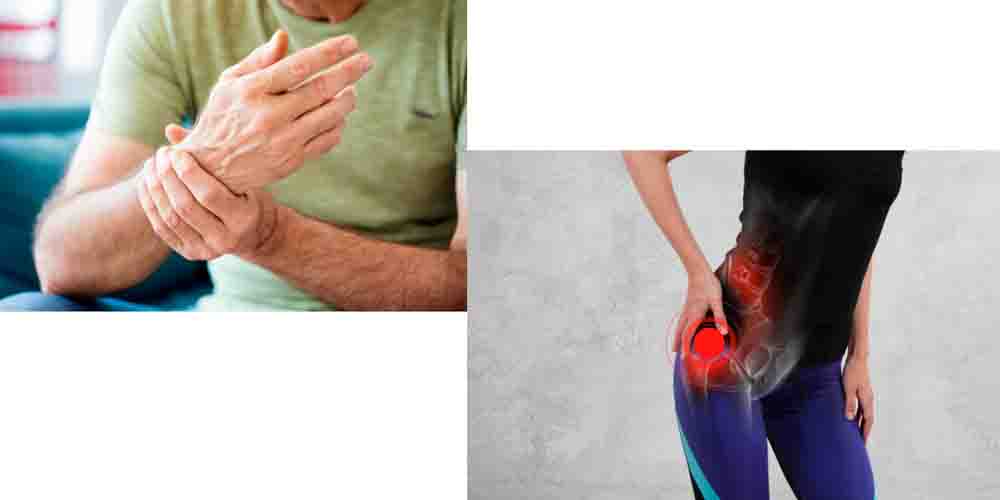 Боль, отек и покраснение над пораженным суставом — одни из первых симптомов реактивного артрита
Боль, отек и покраснение над пораженным суставом — одни из первых симптомов реактивного артрита
Первые признаки РеА
Заболевание начинается через 3 — 30 дней (иногда больше) после перенесенной инфекции остро с повышения температуры тела, головной боли, недомогания, появления воспалительного процесса в суставах. Поражаются чаще один или несколько асимметрично расположенных суставов нижних конечностей. Чаще всего это коленный, голеностопный и суставы пальцев стоп.
Кожа и подкожные ткани над пораженным суставом покрасневшие, отекшие, болезненные. Иногда сразу же появляются боли в нижней части спины — признак поражения крестцово-подвздошных сочленений и суставов позвоночника. При появлении первых признаков воспаления суставов необходимо обращаться в врачу. В клинике «Парамита» вам обязательно помогут.
Явные симптомы
Реактивный артрит может протекать в виде:
- острого воспалительного процесса — до 3-х месяцев;
- подострого — в течение 3 — 6 месяцев;
- затяжного — 6 — 12 месяцев;
- хронического — более 12 месяцев;
- рецидивирующего — с рецидивами и ремиссиями.
Кроме симптомов реактивного артрита с болями и нарушением функции пораженных суставов характерно также поражение околосуставных тканей — связок, сухожилий, околосуставных капсул (энтезиты). Особенно характерно поражение пятки (подпяточный бурсит), сопровождающееся сильными болями и воспаление околосуставных тканей, а также 1-го пальца стопы с покраснением и отеком тканей — «палец-сосиска». Такие симптомы могут полностью нарушать функцию нижних конечностей — передвигаться становится невозможно из-за боли.
РеА урогенитального происхождения часто сочетается с длительно протекающим уретритом у мужчин или цервицитом у женщин, а также с поражением глаз (синдром Рейтера). Поражение глаз может протекать в виде небольшого конъюнктивита, но в некоторых случаях поражаются и более глубокие оболочки глаза.
Иногда при реактивном артрите появляются псориазоподобные высыпания на коже, ладонях и подошвах, а также похожие на псориатические поражения ногтей. На слизистой полости рта появляются безболезненные эрозии. Возможно также увеличение лимфатических узлов в паховой области.
Опасные симптомы
Наиболее опасным является реактивный артрит, связанный с урогенитальной инфекцией. Эта форма заболевания склонна к длительному рецидивирующему течению с последующим формированием ревматоидоподобного течения. Поэтому очень важно своевременно проводить адекватное лечение артрита.
Чем опасно заболевание
Опасность реактивного артрита в том, что он может перейти в длительно протекающее хроническое рецидивирующее заболевание с трудом поддающееся лечению.
Стадии РеА
Воспалительный процесс в суставах протекает в несколько стадий:
- начальная — при остром начале появляются общие симптомы: лихорадка, головная боль, недомогание, а также воспаление, отечность и болезненность суставов; вначале чаще поражаются голеностопные суставы и суставы 1-го пальца стопы;
- развернутая — асимметричное поражение суставов ног (снизу вверх), начиная от голеностопных суставов до коленных; появляются боли в нижней части спины, связанные с поражением суставов позвоночника, кожные высыпания, эрозии на слизистых, увеличение лимфоузлов; при синдроме Рейтера — конъюнктивиты и уретриты;
- завершающая — при кишечной и носоглоточной форме реактивного артрита воспалительный процесс заканчивается через 3 месяца выздоровлением; при подостром течении процесс может длиться до 6 месяцев и также заканчиваться выздоровлением; урогенитальная форма РеА часто протекает хронически.
Возможные осложнения
 Хронический реактивный артрит может стать причиной хромоты
Хронический реактивный артрит может стать причиной хромоты
Реактивный артрит нужно начинать лечить как можно раньше.
Длительный воспалительный процесс может привести к появлению хронических болей, особенно, в области пятки, стопы и пальцев ног, что приведет к хромоте.
При длительном хроническом течении синдрома Рейтера возможно поражение зрительного нерва и слепота, а также к поражение репродуктивной системы и бесплодие.
Что делать при обострении
Если воспалительный процесс принял хроническое рецидивирующее течение, то необходимо проводить длительное лечение под контролем врача. При появлении первых признаков рецидива реактивного артрита следует:
- ограничить двигательную активность;
- принять лекарство из группы НПВП (нестероидных противовоспалительных препаратов) — Диклофенак, Ибупрофен, Мелоксикам; таблетку любого средства можно принять внутрь, а наружно нанести на область пораженного сустава крем, гель или мазь с тем же составом;
- срочно обратиться к лечащему врачу за назначением адекватного лечения.
Возможная локализация воспаления
При кишечной и урогенитальной формах реактивного артрита чаще поражаются суставы нижних конечностей. При носоглоточной форме — суставы верхних конечностей и височно-челюстной сустав.
Артрит нижних конечностей
Поражение нижних конечностей преимущественно начинается с больших пальцев ног и поднимается вверх (симптом лестницы), асимметрично поражая вышележащие суставы. При реактивном артрите воспаляются от одного до пяти суставов:
- межфаланговые пальцев ног; чаще всего поражается I палец стопы, он отекает и краснеет — симптом «палец-сосиска»;
- голеностопные с поражением окружающих тканей; особенно характерно поражение сухожилий и связок в пяточной области с формированием рыхлых пяточных шпор, что вызывает постоянную боль, усиливающуюся при хождении и наступлению на пятку;
- коленные — для этой локализации характерно образование большого количества экссудата (воспалительной жидкости в суставе), что приводит к образованию подколенных кист; разрыв кист приводит к развитию тромбофлебитов и нарушению венозного кровообращения;
- тазобедренные — поражается редко, протекает в виде умеренных суставных болей.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Артрит верхних конечностей
Локализация реактивного артрита в суставах верхних конечностей встречается гораздо реже. В основном это происходит при заболеваниях носоглотки и стоматологических инфекционно-воспалительных процессах.
Чаще всего при РеА поражаются суставы:
- локтевой — локоть отекает, краснеет, становится болезненным, рука с трудом сгибается и разгибается;
- лучезапястный с поражением связок и сухожилий кисти — боли в суставе передаются на кисть; сильная боль не позволяет сжимать и разжимать кисть, удерживать в ней предметы;
- плечевой — поражается редко, характерна отечность и болезненность.
Височно-челюстной артрит
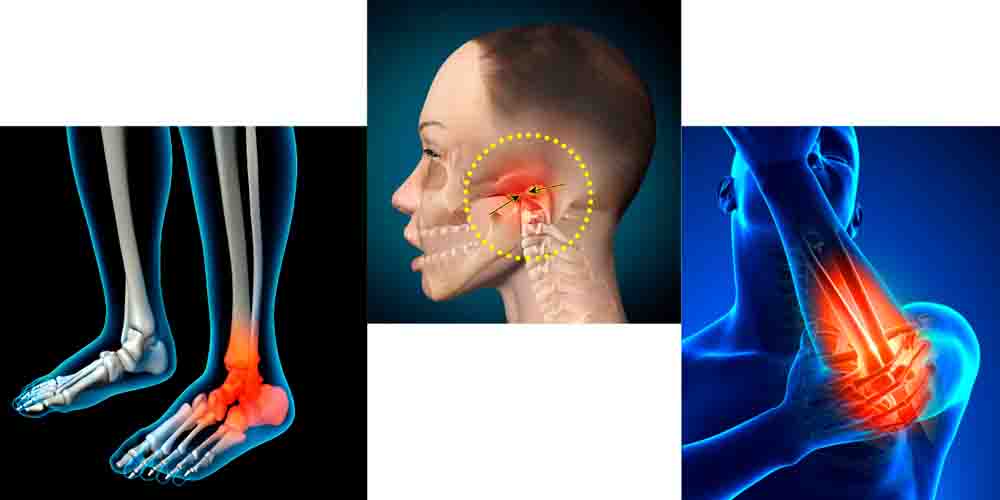 Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Триггером являются инфекции носоглотки, уха и полости рта. Характерна небольшая припухлость, покраснение и отечность в области развития реактивного артрита. При открытии рта наблюдается небольшая асимметричность, может нарушаться и становиться болезненным процесс жевания. Заболевание протекает остро или подостро, хорошо лечится, прогноз благоприятный.
Диагностика
Диагностика реактивного артрита включает в себя выявление характерных проявлений заболевания и подтверждение диагноза следующими исследованиями:
- Лабораторная диагностика:
- общеклинические анализы крови и мочи — данные исследования выявляют наличие воспалительного процесса, анемии;
- биохимические исследования крови — общий белок и белковые фракции, наличие С-реактивного белка (признак воспалительной реакции);
- иммунологические исследования — ревматоидный фактор, антитела к циклическим цитруллинированным пептидам для исключения ревматоидного артрита; маркеры системной красной волчанки;
- выявление антигена HLA-B27 путем исследования крови методом ПЦР (полимеразной цепной реакции), позволяющим выявить мельчайшие частицы ДНК этого белка;
- выявление урогенитальных, кишечных инфекций и очагов носоглоточных инфекций с помощью микроскопических, микробиологических (посев на питательные среды), иммунологических исследований;
- для исключения гнойного артрита иногда исследуется синовиальная жидкость.
- Рентгенография суставов, в процессе которой выявляется степень их поражения.
- УЗИ — позволяет выявить изменения в околосуставных тканях.
- Артроскопия — исследование внутренней суставной поверхности с помощью оптической аппаратуры. При РеА применяется редко.
Лечение реактивного артрита
Вылечить реактивный артрит может только врач после проведенного обследования и с учетом его результатов. Основные принципы лечения реактивного артрита:
- устранение воспаления и болей в суставах;
- подавление инфекционно-аллергического и аутоиммунного процессов;
- устранение триггерной инфекции.
Проводятся следующие виды лечения реактивного артрита:
- медикаментозное;
- немедикаментозное;
- с использованием народных средств.
Медикаментозная терапия
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Лечение реактивного артрита начинается с устранения воспаления, отека и болей. С этой целью больным назначают лекарственные препараты группы НПВП. К наиболее эффективным лекарствам относятся Диклофенак, Ацеклофенак, Ибупрофен и другие в виде инъекций, таблеток или наружно (гели, мази).
При выраженном отеке и воспалении не устраняющимися лекарствами группы НПВС, назначают глюкокортикоидные гормоны. Их назначают курсами в виде таблеток внутрь (Преднизолон), в виде пульс-терапии — коротких интенсивных курсов внутривенно капельно (Метилпреднизолон), а также путем введения в сустав или в околосуставные ткани (Гидрокортизон, Дипроспан).
Если появляется риск перехода в хроническое течение, назначают базисную терапию — лекарственные препараты, подавляющие иммунные реакции: Сульфасалазин, Метотрексат, Азатиоприн и др. Назначаются также биологические агенты — биологически активные вещества (антитела, цитокины и др.), принимающие участие в иммунных реакциях (Мабтера).
При триггерных урогенитальных инфекциях обязательно назначают длительный курс антибактериальной терапии: антибиотики из группы макролидов (Кларитромицин), тетрациклинов (Доксициклин) или фторхинолонов (Ципрофлоксацин) на протяжении месяца и более.
При кишечных инфекциях антибактериальная терапия считается нецелесообразной. При носоглоточных и стоматологических инфекциях решение о назначении антибиотиков принимается врачом индивидуально.
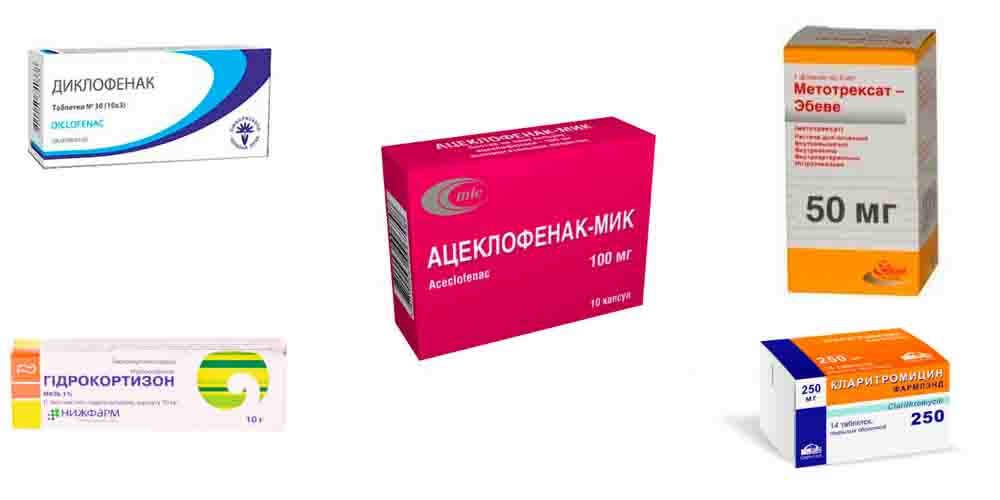 Лекарства для лечения реактивного артрита
Лекарства для лечения реактивного артрита
Немедикаментозное лечение
К немедикаментозным методам лечения относятся:
- Диета. Специальной диеты нет, но учитывая аллергический компонент заболевания, из рациона исключаются продукты, вызывающие аллергию (яйца, орехи, цитрусовые, красные и оранжевые овощи и фрукты и др.), острые приправы, жареные, консервированные, копченые блюда, сладости и сдоба.
- Физиотерапевтические процедуры. В остром периоде для устранения отека и болей назначают электрофорез с Гидрокортизоном, а затем лазеро-, магнитотерапию. На стадии восстановления рекомендуется санаторно-курортное лечение с проведением бальнео- и грязелечения.
- Курсы рефлексотерапии.
- PRP-терапия — стимуляция регенеративных способностей организма путем введения собственной плазмы пациента, обогащенной тромбоцитами.
- Лечебная гимнастика и массаж — проводятся после устранения острого воспалительного процесса.
Народные средства
Лечение реактивного артрита народными средствами часто включается в состав комплексного лечения для усиления эффективности лекарств и снижения лекарственной нагрузки на организм пациента. Народные средства подбираются для каждого больного индивидуально в зависимости от характера течения заболевания.
Самостоятельное лечение реактивного артрита народными средствами неэффективно.
Подход к лечению заболевания в нашей клинике
При поступлении в клинику пациента с симптомами реактивного артрита перед назначением комплексного лечения проводится обязательное всестороннее обследование. Одновременно пациенту проводятся экстренные процедуры для устранения воспаления и боли. Это медикаментозное лечение, иглоукалывание, физиопроцедуры и др. После обследование назначается комплексное лечение, в состав которого входят:
- современные западные способы лечения с применением новейших препаратов, лечебных схем и немедикаментозных методов, направленных на устранение симптомов реактивного артрита;
- традиционные восточные методы лечения, направленные на восстановление здоровья всего организма, в том числе функции суставов.
Подобный подход позволяет быстро и эффективно полностью вылечить реактивный артрит.
Общие клинические рекомендации
При остром и подостром течении РеА после проведения курса лечения пациент должен находиться под наблюдением ревматолога в течение полугода с проведением клинического и лабораторного контроля раз в 3 месяца.
При хроническом течении заболевания диспансерное наблюдение более длительное с назначением курсов противорецидивной терапии до появления состояния стойкой ремиссии.
После перенесенного заболевания рекомендуется избегать тяжелых физических нагрузок и силовых видов спорта. Для восстановления функции суставов хорошо подойдут занятия плаванием.
Лицам, имеющим генетическую предрасположенность (наличие антигена HLA-B27) к реактивному артриту, рекомендуется иметь одного проверенного полового партнера.
Профилактика
Для предупреждения реактивного артрита необходимо:
- вести здоровый подвижный образ жизни;
- избавиться от лишнего веса и вредных привычек;
- правильно питаться;
- своевременно лечить все острые заболевания и очаги инфекции.
Частые вопросы
Заразен ли реактивный артрит?
Есть ли какие-то особенности протекания, диагностики, лечения у детей?
Какие прогнозы обычно дают врачи?
Прогноз при реактивном артрите благоприятный, в большинстве случаев наступает полное выздоровление. Но если не лечить, переходит в хроническую форму с длительным течением и постоянными болями в суставах.
Реактивный артрит — это сложное, не полностью изученное инфекционно-аллергическое заболевание, поражающее в основном генетически предрасположенных людей и требующее своевременного адекватного лечения. Запускать его не стоит.
Но если все же вы не смогли вовремя обратиться за медицинской помощью, не отчаивайтесь, современные технологии позволяют оказывать помощь и избавлять от болей на любой стадии заболевания. В клинике «Парамита» (Москва) вам всегда помогут.
Литература:
- Агабабова ЭР, Бунчук НВ, Шубин СВ и др. Критерии диагноза реактивных артритов (проект). Научно-практическая ревматология 2003;(3):82-3.
- Ковалев ЮН, Ильин НИ. Болезнь Рейтера. Челябинск: Вариант-книга; 1993. 240 с.
- Zeidler H, Hudson AP. New insights into Chlamydia and arthritis. Promise of a cure? Ann Rheum Dis. 2014;73:637-44. doi:1136/annrheumdis-2013-204110.
- Ford DK. Natural history of arthritis folloving venereal urethritis. Ann Rheum Dis. 1953;12(3):177-97. doi: 10.1136/ard.12.3.177.
Источник
