Артрозом подтаранного сустава ii стадии

Артроз часто развивается после травм. Это особенно актуально для голеностопа. Среди молодых людей в возрасте от 20 лет иногда встречается коварное и неприятное заболевание — таранно-ладьевидный артроз. Вылечить его полностью невозможно, и оставить без внимания не удастся: симптомы будут усугубляться. Как действовать в таких случаях?
Основная группа риска по артрозу таранно-ладьевидного сустава — молодые люди от 20 лет
В чем причина
Причин артроза голеностопа и артроза таранно-ладьевидного сустава несколько:
- травмы стопы — сильные ушибы, подвывихи, растяжения, переломы;
- воспалительные процессы в организме, например ревматоидный артрит;
- дисплазия суставов (из-за врожденного неправильного расположения сустава возникают проблемы со связками — хрящевая ткань быстрее изнашивается);
- плоскостопие;
- избыточная масса тела (усугубляет течение болезни).
Основные симптомы артроза таранно-ладьевидного сустава
Назовем самые яркие признаки, которые появляются на 2 стадии болезни:
- отечность стопы и лодыжки;
- боль при ходьбе, при сгибании и разгибании стопы;
- боль усиливается в холодную и сырую погоду, при чрезмерных нагрузках;
- воспаление суставов и прилегающих к ним мышечных тканей;
- скованность в движениях нижних конечностей;
- на поздних стадиях — деформация сустава и хромота.
Особенно остро боль ощущается при ходьбе по неровной поверхности
Как диагностируют заболевание
Для постановки диагноза осмотра и опроса пациента недостаточно. Необходимы специальные исследования:
- Рентгенография. На снимке можно увидеть сужение суставной щели, субхондральный склероз и субхондральные кисты, остеофиты и деформацию стопы на поздних стадиях.
- МРТ. Позволяет максимально точно диагностировать дефекты суставного хряща, выпот в полости сустава, синовит, повреждения связок, теносиновиты и разрывы сухожилий, а также реактивные изменения костного мозга и другие патологии.
- КТ. Показана, если есть необходимость в трехмерном изображении сустава, особенно на этапе предоперационного планирования. Помогает оценить состояние смежных суставов, характер сращивания кости. Более информативна, чем рентгенограмма.
- УЗИ. Этот диагностический метод рекомендуют для определения воспалительных процессов внутри сустава и контроля выпота. Он показывает патологические изменения мягких тканей вокруг сустава.
- Костная сцинтиграфия. Назначается при наличии специальных показаний.
Чаще все артроз таранно-ладьевидного сустава диагностируют с помощью МРТ
Что входит в схему лечения
Если схема лечения остеоартроза составлена правильно, удается полностью восстановить подвижность сустава. В консервативное лечение включают такие методы и мероприятия:
- Корректировка физической активности. В период терапии важно ограничить высокоинтенсивные нагрузки, особенно скручивание и сгибание.
- Смена обуви. Пациенту рекомендуют носить высокие ботинки для поддержки голеностопа или обувь с закругленной подошвой, разгружающую средний отдел стопы.
- Ортопедические стельки или ортезы. Снижают нагрузку и боль.
- Трость. Разгружает поврежденный сегмент конечности.
- Коррекция веса. Лишние килограммы усугубляют течение болезни.
- Нестероидные противовоспалительные препараты. Купируют воспаление.
- Анальгетики. Снимают боль.
- Миорелаксанты. Расслабляют мышцы, борются со спазмами.
- Хондропротекторы. Помогают обновляться хрящевым тканям.
- Физиотерапия. Укрепляет мышцы вокруг сустава, растягивает мышцы голени, снижает нагрузку на пораженный сустав.
- Физические упражнения. ЛФК восстанавливает объем движений, укрепляет связочный аппарат и снижает нагрузку на больной сустав.
При выраженной тугоподвижности физиотерапия может навредить
Инъекционная терапия
При деформациях хрящевой ткани в суставе всегда наблюдается дефицит синовиальной жидкости. В ее составе есть гиалуроновая кислота, выполняющая функцию смазки и амортизацию во время движений. Если жидкости не хватает, хрящевые поверхности истираются с удвоенной силой и быстрее повреждаются.
Поэтому при артрозе пациентам в первую очередь рекомендуют инъекции протеза синовиальной жидкости. Препарат вводят с анестезией под контролем УЗИ. Он раздвигает трущиеся поверхности и возвращает суставу подвижность.
Уколы в сустав при артрозе избавляют от боли на несколько месяцев, после чего их нужно повторять. Почему так происходит — комментарий эксперта:
Когда нужна операция
Если консервативное лечение не помогло, боль усиливается, подвижность ограничена, пациенту рекомендуют операцию. Один из вариантов — таранно-ладьевидный артродез. Хирург удаляет поврежденные части сустава и «замыкает» сустав, после чего к нему возвращается подвижность. После операции возможно осложнение — формирование ложного сустава, когда кости не срастаются (5-10 %), и необходима повторная операция.
Если помимо таранно-ладьевидного, повреждены и другие близлежащие суставы (подтаранный и пяточно-кубовидный), выполняют артродез их всех.
Методик эндопротезирования таранно-ладьевидного сустава не существует
Стоит ли лечить таранно-ладьевидный артроз
Заболевание достаточно коварное. Оно может прогрессировать годами, а потом привести к серьезным осложнениям. Сустав никогда не станет таким, каким был раньше. Боль существенно повлияет на качество жизни и трудоспособность, она будет усиливаться сначала в ночное время, а затем и в состоянии покоя. Со временем стопа деформируется и помешает вести привычный образ жизни. Дегенеративные процессы перейдут и на соседние суставы.
Если вы заметили у себя малейшие проявления боли и дискомфорта в стопе, не списывайте их на усталость. Посетите ортопеда и убедитесь, что артроз колена или голеностопа вам не угрожает.
Источник
О том, что у него артроз, человек узнает не сразу. Первую стадию заболевания диагностируют крайне редко, поскольку протекает она чаще бессимптомно. Не так все просто со второй степенью болезни, которая всегда сопровождается болью и ограничением подвижности. На этом этапе уже не обойтись без помощи медиков. Как лечат артроз 2 степени и какие терапевтические тактики сегодня признаны наиболее эффективными?
Причины и симптомы
Предотвратить развитие артроза 2 степени вполне возможно, если вовремя обратить внимание на тревожные признаки и не оставлять без внимания начальную стадию недуга. По той или иной причине (травмы, возраст, нарушения метаболизма) хрящ истончается и теряет амортизационные свойства. Если не предпринять мер, хрящевая прослойка полностью разрушится, обрекая оголенные кости на постоянное трение. Именно при таких симптомах и говорят о второй степени заболевания, которая сопровождается:
- болью в суставе;
- утомленностью после физической нагрузки;
- припухлостью, но без покраснения кожи;
- характерным хрустом при сгибательно-разгибательных движениях;
- ощущением скованности;
- небольшой ограниченностью движений.
На этом этапе важно правильно диагностировать болезнь, поэтому ортопеды часто направляют пациентов на рентгенографию. Снимок показывает уменьшение суставной щели, а также склеротические изменения субхондральной кости.
Артроз 2 степени напоминает о себе болью после физической нагрузки
Тактика лечения артроза 2 степени
На этой стадии лечение артроза 2 степени тазобедренного или голеностопного сустава не бывает быстрым. Успех зависит от правильно подобранного комплекса мероприятий и точности выполнения пациентом медицинских назначений. Какой бы сустав ни пострадал, терапия решает такие задачи:
- избавить человека от болевого синдрома;
- вернуть суставу подвижность;
- остановить прогрессирование патологии и переход артроза в третью степень.
Вылечить артроз 2 степени средствами народной медицины невозможно
На этой стадии заболевания применяют:
- анальгетики — для снятия боли;
- противовоспалительные нестероидные препараты;
- сосудорасширяющие средства;
- хондропротекторы (эффективны на 1 и 2 стадии артроза);
- препараты на основе гиалуроновой кислоты — для частичного восстановления хряща и синовиальной жидкости.
Хондропротекторы, которые используют как базовое средство при лечении артроза, по мнению некоторых специалистов, имеют ряд побочных эффектов, например, токсическое воздействие на печень, аллергические реакции, повышение давления и др. Какие еще последствия бывают после приема хондроитина и глюкозамина?
К медикаментозному лечению артроза 2 степени добавляют:
- лазерную и магнитную терапию;
- ультразвук и микроволновую терапию;
- электрофорез;
- другие физиотерапевтические процедуры.
Комплексное лечение артроза тазобедренных суставов 2 степени или любых других предполагает специальную диету. Консервы, бульоны, жирное мясо и копчености диетологи рекомендуют заменить овощами и фруктами, морскими водорослями, кисломолочными продуктами, рыбой и мясом, приготовленными на пару. Многие из этих продуктов имеют в составе пектин — производное вещество гиалуроновой кислоты, поэтому способствуют восстановлению хрящевой прослойки.
При артрозе коленного сустава 2 степени может понадобиться и хирургическое вмешательство
Эндопротезирование — современная альтернатива хирургии
На второй и даже третьей стадии артроза прогрессивные медики рекомендуют своим пациентам внутрисуставное введение заменителя синовиальной жидкости, например препарата Noltrex. Процедура проводится в условиях перевязочной, под местной анестезией, в течение 20-30 минут. Полный курс предполагает несколько введений с интервалом в неделю.
По истечении короткого периода времени человек забывает о боли, подвижность восстанавливается, а результат сохраняется на 1-2 года. Эндопротезирование синовиальной жидкости — это относительно новое средство лечения артроза, тем не менее, из-за длительного действия и отсутствия побочных эффектов именно ему отдают предпочтение все чаще вместо препаратов на основе гиалуроновой кислоты.
Лечение с помощью Noltrex ориентировано на долгосрочный эффект, а не на временное устранение симптомов
Вторая степень артроза — это некий промежуточный этап. Период, когда еще не поздно начать лечение, выздороветь и вернуться к здоровому образу жизни без боли и ограничений. Главное — не пропустить первые признаки и вовремя принять меры, поскольку в противном случае последствия для суставов могут быть непредсказуемыми.
Источник
Рассмотрим следующую статью «Постановления» по которой экспертное решение выносится только по заключению врача-рентгенолога.
Статья расписания болезней | Наименование болезней, степень нарушения функции | Категория годности к военной службы | |||
Iграфа | IIграфа | IIIграфа | IVграфа | ||
68. | Плоскостопие и другие деформации стопы: | ||||
а) со значительным нарушением функций; | Д | Д | Д | НГ | |
б) с умеренным нарушением функций; | В | В | В, Б-ИНД | НГ | |
в) с незначительным нарушением функций; | В | В | Б | НГ | |
г) при наличии объективных данных без нарушения функций | Б-3 | Б | СС-ИНД | НГ, офицеры, мичманы индивид. | |
Статья предусматривает приобретенные фиксированные деформации стопы. Стопа с повышенными продольными сводами при правильной ее установке на поверхности при опорной нагрузке часто является вариантом нормы. Патологически полой считается стопа, имеющая деформацию в виде супинации заднего и пронации переднего отдела при наличии высоких внутреннего и наружного сводов (так называемая резко скрученная стопа), передний отдел стопы распластан, широкий и несколько приведен, имеются натоптыши под головками средних плюсневых костей и когтистая или молоточкообразная деформация пальцев. Наибольшие функциональные нарушения возникают при сопутствующих эверсионно-инверсионных компонентах деформации в виде наружной или внутренней ротации всей стопы или ее элементов.
К пункту «а» относятся патологические конская, пяточная, варусная, полая, плоско-вальгусная, эквино-варусная стопы и другие, приобретенные в результате травм или заболеваний необратимые резко выраженные искривления стоп, при которых невозможно пользование обувью установленного военного образца.
К пункту «б» относятся:
- продольное III степени или поперечное III-IV степени плоскостопие с выраженным болевым синдромом, экзостозами, контрактурой пальцев и наличием артроза в суставах среднего отдела стопы;
- отсутствие всех пальцев или части стопы на любом ее уровне;
- стойкая комбинированная контрактура всех пальцев на обеих стопах при их когтистой или молоточкообразной деформации;
- посттравматическая деформация пяточной кости с уменьшением угла Белера свыше минус 10 градусов, болевым синдромом и артрозом подтаранного сустава II стадии.
При декомпенсированном или субкомпенсированном продольном плоскостопии боли в области стоп возникают в положении стоя и усиливаются обычно к вечеру, когда появляется их пастозность. Внешне стопа пронирована, удлинена и расширена в средней части, продольный свод опущен, ладьевидная кость обрисовывается сквозь кожу на медиальном крае стопы, пятка вальгирована.
К пункту «в» относятся:
- умеренно выраженные деформации стопы с незначительным болевым синдромом и нарушением статики, при которых можно приспособить для ношения обувь установленного военного образца;
- продольное плоскостопие III степени без вальгусной установки пяточной кости и явлений деформирующего артроза в суставах среднего отдела стопы;
- продольное или поперечное плоскостопие II степени с деформирующим артрозом II стадии суставов среднего отдела стопы;
- деформирующий артроз первого плюсневого сустава III стадии с ограничением движений в пределах подошвенного сгибания менее 10 градусов и тыльного сгибания менее 20 градусов;
- посттравматическая деформация пяточной кости с уменьшением угла Белера от 0 до минус 10 градусов и наличием артроза подтаранного сустава.
К пункту «г» относится продольное или поперечное плоскостопие I или II степени с деформирующим артрозом I стадии суставов среднего отдела стопы при отсутствии контрактуры ее пальцев и экзостозов.
Отсутствием пальца на стопе считается отсутствие его на уровне плюснефалангового сустава, а также полное сведение или неподвижность пальца.
Продольное плоскостопие и молоточкообразная деформация пяточной кости оцениваются по профильным рентгенограммам в положении стоя под нагрузкой. На рентгенограммах путем построения треугольника определяется угол продольного свода и высота свода. В норме угол свода равен 125 — 130 градусам, высота свода — 39 мм. Плоскостопие I степени: угол продольного внутреннего подошвенного свода 131 — 140 градусов, высота свода 35 — 25 мм; плоскостопие II степени: угол продольного внутреннего свода 141 — 155 градусов, высота свода 24 — 17 мм; плоскостопие III степени: угол продольного внутреннего свода больше 155 градусов, высота свода — менее 17 мм.
Для определения степени посттравматической деформации пяточной кости вычисляют угол Белера (угол суставной части бугра пяточной кости), образуемый пересечением двух линий, одна из которых соединяет наиболее высокую точку переднего угла подтаранного сустава и вершину задней суставной фасетки, а другая проходит вдоль верхней поверхности бугра пяточной кости. В норме этот угол составляет 20 — 40 градусов. Его уменьшение обычно сопровождает посттравматическое плоскостопие. Наиболее информативным для оценки состояния подтаранного сустава является его компьютерная томография, выполненная в коронарной плоскости, перпендикулярной задней суставной фасетке пяточной кости. Поперечное плоскостопие оценивается по рентгенограммам переднего и среднего отделов стопы в прямой проекции, выполненным под нагрузкой. Достоверными критериями степени поперечного плоскостопия являются параметры угловых отклонений первой плюсневой кости и первого пальца. На рентгенограммах проводятся три прямые линии, соответствующие продольным осям I — II плюсневых костей и основной фаланге первого пальца. При I степени деформации угол между I — II плюсневыми костями составляет 10 — 12 градусов, а угол отклонения первого пальца — 15 — 20 градусов; при II степени эти углы соответственно увеличиваются до 15 и 30 градусов; при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Деформирующий артроз I стадии суставов стопы рентгенологически характеризуется сужением суставной щели менее чем на 50 процентов и краевыми костными разрастаниями, не превышающими 1 мм от края суставной щели. Артроз II стадии характеризуется сужением суставной щели более чем на 50 процентов, краевыми костными разрастаниями, превышающими 1 мм от края суставной щели, деформацией и субхондральным остеосклерозом суставных концов сочленяющихся костей. При артрозе III стадии суставная щель рентгенологически не определяется, имеются выраженные краевые костные разрастания, грубая деформация и субхондральный остеосклероз суставных концов сочленяющихся костей.
Продольное плоскостопие I или II степени, а также поперечное плоскостопие I степени без артроза в суставах среднего отдела стопы, контрактуры пальцев и экзостозов не являются основанием для применения настоящей статьи, не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
При вынесении экспертного решения, согласно требований данной статьи, трудностей с диагностикой и экспертизой таких деформаций стопы как патологическая конская, пяточная, варусная, полая, плоско-вальгусная, эквино-варусная стопы и других, приобретенных в результате травм или заболеваний необратимых резко выраженных искривлений стоп, при которых невозможно пользование обувью установленного военного образца особых трудностей не возникает. Врачу-рентгенологу необходимо только установить факт и вариант деформаций стопы.
Достаточно большие трудности и разночтения возникают при рентгенологической диагностике и вынесении экспертного решения при определении степени продольного или поперечного плоскостопия и определении стадии артроза суставов стопы при плоскостопии.
Сначала остановимся на методике рентгенологического исследования пациентов с подозрением на наличие продольного или поперечного плоскостопия. Для этих целей применяется методика рентгенографии. Выполняются боковые рентгенограммы стоп в состоянии максимальной статической нагрузки на стопу, т.е. в положении исследуемого стоя (рентгенография стоп под нагрузкой). На расположенных ниже рисунках представлены схемы рентгенографии стоп под нагрузкой для диагностики и определения степени продольного и поперечного плоскостопия.
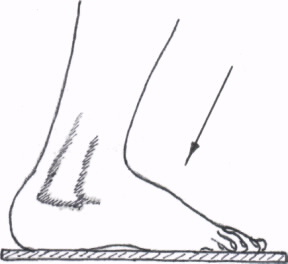
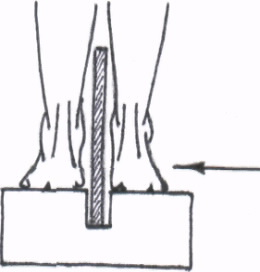
Рис.3. Схемы рентгенографии стоп под нагрузкой: А — для определения продольного плоскостопия; Б — для определения поперечного плоскостопия.
После выполнения рентгенографии врач-рентгенолог на сухих рентгенограммах проводит графический расчет продольного свода стопы. Продольный свод стопы определяется двумя ориентирами — высотой свода (h) и углом свода (α). Их определяют на боковой рентгенограмме стопы путем построения вспомогательного треугольника вершинами которого являются:
- А- нижняя точка пяточной кости;
- В-нижний полюс ладьевидно-клиновидного сочленения;
- С-нижний край головки 1-й плюсневой кости.
Угол АВС составляет угол свода, а перпендикуляр, опущенный из точки В на линию АС, является высотой свода. В различных источниках указывается, что исходной точкой «В» для построения вспомогательного треугольника может быть нижний полюс таранно-ладьевидного сочленения или нижняя точка ладьевидной кости. Как показала практика, при построении таких треугольников появляется несоответствие, получаемых при таком расчете показателей высоты и угла свода, цифрам высоты и угла свода, указанных в статье 68 «Постановления».
И еще необходимо помнить о том, что основным параметром, для решения вопроса о степени продольного плоскостопия является высота свода стопы, а не угол свода. Это связано с различной длиной 1-й плюсневой кости у каждого индивидума (проще сказать различный размер обуви). Вследствии этого у пациентов с одинаковой высотой свода стопы, но различным размером обуви угол свода стопы будет разниться.
На рисунке 4 представлена схема графического расчета продольного плоскостопия.
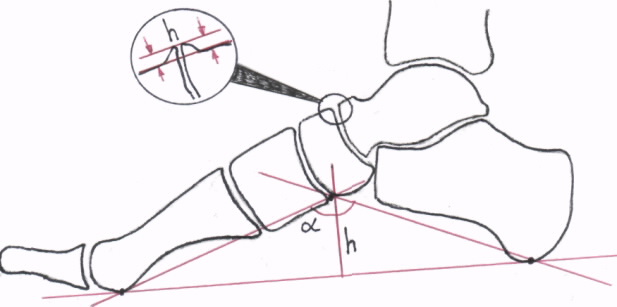
Рис.4. Схема графического расчета продольного плоскостопия.
В виде таблицы подведен итог требований статьи 68: представлены степени плоскостопия и показатели высоты свода стопы и угла свода при различных степенях продольного плоскостопия, костные изменения.
Т А Б Л И Ц А
ПО ОПРЕДЕЛЕНИЮ СТЕПЕНИ ПРОДОЛЬНОГО ПЛОСКОСТОПИЯ
Н О Р М А | I-я СТЕПЕНЬ | II-я СТЕПЕНЬ | III-я СТЕПЕНЬ | |
Высота свода (h) | 39 мм | 35-25 мм | 24-17 мм | Менее 17 мм |
Угол свода (α) | 125-130º | 131-140º | 141-155º | Более 155º |
Костные изменения | Отсутствуют | Отсутствуют или имеются явления деформирующего артроза таранно-ладьевидных сочленений I-й стадии с образованием костных остеофитов не более 1 мм | Явления деформирующего артроза таранно-ладьевидных сочленений II-й стадии с образованием костных остеофитов более 1 мм | Явления деформирующего артроза таранно-ладьевидных сочленений II — III-й стадии с образованием костных остеофитов более 1 мм |
При вынесении экспертного заключения необходимо четко указывать стадию деформирующего артроза суставов стопы, т.к. продольное плоскостопие первой и второй степени с артрозом суставов стопы первой стадии не являются основанием для применения статьи 68 «Постановления», не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
Приведем очередной пример протокола рентгенологического исследования и экспертного заключения по нему. В протоколе рентгенологического исследования дается описание показателей каждой стопы. При различных степенях плоскостопия экспертное заключение выносится отдельно для правой и левой стоп.
Пример 1. На рентгенограммах стоп с нагрузкой определяется:
PD: h — 28 мм , α -134º;
PS: h — 26 мм ,α — 136º;
Шейки таранных костей сглажены, умеренно выраженный субхондральный склероз ладьевидных костей. Других костно-патологических изменений не выявлено.
Заключение: картина продольного плоскостопия первой степени обеих стоп с явлением артроза таранно-ладьевидных сочленений первой стадии.
Пример 2. На рентгенограммах стоп с нагрузкой определяется:
PD: h — 23 мм, α -144º;
PS: h — 26 мм, α — 136º;
Справа шейка таранной кости укорочена, сглажена, выраженный субхондральный склероз ладьевидной кости. Суставная щель таранно-ладьевидного сочленения неравномерно сужена. Краевые костные разрастания верхних отделов суставных поверхностей таранной и ладьевидной костей размером 2 мм.
Слева шейка таранной кости сглажена, умеренно выраженный субхондральный склероз ладьевидной кости. Других костно-патологических изменений не выявлено.
Заключение: картина продольного плоскостопия первой степени левой стопы с явлением артроза таранно-ладьевидного сочленения первой стадии; продольного плоскостопия второй степени правой стопы с явлением деформирующего артроза таранно-ладьевидного сочленения второй стадии.
Еще одной особенностью статьи 68 нового «Постановления» является появление требований по определению посттравматического продольного плоскостопия в результате травмы пяточной кости. Для его определения рекомендуется использовать методику измерения угла Белера.
Для определения степени смещения и величины уплощения поперечного свода стопы важно изучить изменения пяточно-таранного угла (140-160º) и угла суставной части пяточного бугра (20-40º), которые образуются линиями, проведенными через внешние точки передней, а также задней частей подтаранного сустава и по верхней поверхности пяточной кости. Уменьшение угла суставной части пяточного бугра свидетельствует о смещении отломков и уплощении продольного свода стопы.
На рисунке № 5 представлена схема графического расчета угла Белера.

Рис. 5
При определении степени изменения угла Белера рекомендуется проводить рентгенологическое исследование методикой рентгенографии стопы со статической нагрузкой в боковой проекции и обязательно обеих конечностей. Уменьшение величины угла от 0º до 10º свидетельствует об умеренной деформации пяточной кости. При уменьшении угла более чем на 10º говорят о выраженной деформации пяточной кости.
Далее рассмотрим методику определения поперечного плоскостопия. Проводится рентгенологическое исследование стоп в прямой проекции под статической нагрузкой. Схема рентгенографии представлена на рисунке №3. Далее врач-рентгенолог на сухих рентгенограммах проводит графический расчет поперечного плоскостопия. Согласно требований статьи 68 для этих целей проводят три линии. Первая линия проводится по продольной оси II-й плюсневой кости, вторая линия проводится параллельно продольной оси I-й плюсневой кости по касательной к внутренней ее поверхности и третья линия проводится по касательной внутренней поверхности основной фаланги I-го пальца. Углы между проведенными прямыми, являются искомыми.
На расположенном ниже рисунке представлена схема графического расчета поперечного плоскостопия с комментариями.
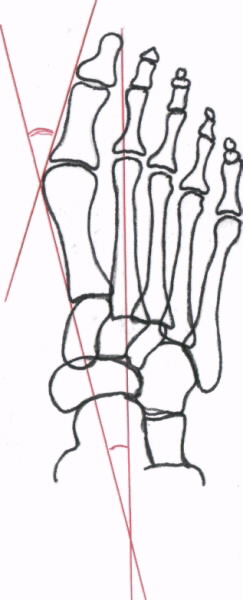
Рис.6. Схема графического расчета поперечного плоскостопия
1 — линия продольной оси II-й плюсневой кости;
2 — линия, параллельная продольной оси I-й плюсневой кости;
3 — линия, параллельная продольной оси основной фаланги I-го пальца;
4 — угол мetatarsus varus;
5 — угол нallux valgus;
В расположенной ниже таблице подведен итог требований статьи 68 по определению степени поперечного плоскостопия.
Т А Б Л И Ц А
ПО ОПРЕДЕЛЕНИЮ СТЕПЕНИ ПОПЕРЕЧНОГО ПЛОСКОСТОПИЯ
Норма | I-я степень | II-я степень | III-я степень | IV-я степень | |
tarsus varus | 10º | 10-12º | 15º | 20º | Более 20º |
Hallux valgus | 10º | 15-20º | 30º | 40º | Более 40º |
Протоколы рентгенологического исследования и заключения по ним оформляются так же, как и при продольном плоскостопии. Обязательно указывается проявления деформирующего артроза в суставах стопы (особенно в 1-ом плюсно-фаланговом суставе), указывается его стадия.
Представленная выше методика определения поперечного плоскостопия применяется с экспертными целями согласно требований статьи 68 «Постановления». С диагностическими целями рекомендуется использовать методику графического расчета поперечного плоскостопия, которая используется на кафедре военной травматологии и ортопедии ВМА им.Кирова. Для справки на рисунке 7 представлена данная методика графического расчета и таблицы по определению степени поперечного плоскостопия.
Т А Б Л И Ц А
ПО ОПРЕДЕЛЕНИЮ СТЕПЕНИ ПОПЕРЕЧНОГО ПЛОСКОСТОПИЯ
| У г о л | Н о р м а | 1-я степень | 2-я степень | 3-я степень |
1. tarsus varus | 10º | 12-15º | 15-20º | Более 20º |
2. Hallux valgus | 10º | 15-20º | 20-25º | Более 25º |
3. Отклонение V пальца | 4-5º | 7-8º | 12-15º | Более 20º |
4. Угол между I и V плюсневыми костями | 15º | 20º | 25º | Более 25º |
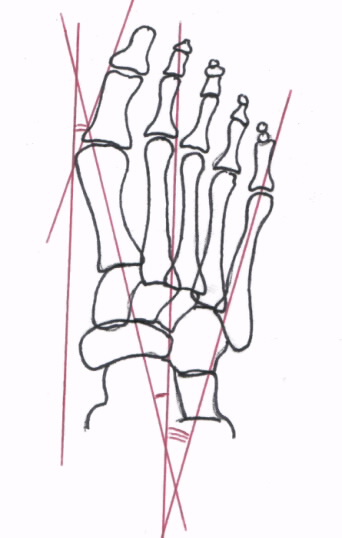
Рис. 7. Схема графического расчета поперечного плоскостопия
1. Ось стопы через второй межплюсневый промежуток. |
2. Ось первой плюсневой кости проводится через середину кости. |
3. Линия, касательная к головке первого пальца по наружной поверхности. |
4. Линия, параллельная оси стопы. |
5. Ось пятой плюсневой кости. |
Источник
