Беременность и подагра и
Подагра — это недуг, вызываемый нарушением нормального обмена веществ, при котором в суставах происходит отложение солей мочевой кислоты. У женщин подагра при беременности встречается довольно часто, поэтому если есть склонность к развитию осложнений, важно предупредить об этом доктора, благодаря чему удастся контролировать состояние и своевременно лечить.

Причины заболевания и его симптоматика
У беременных заболевание может быть спровоцировано такими факторами:
- нарушение желчно-кислотного баланса;
- изменения в обмене веществ;
- увеличение веса, ожирение;
- генетическая предрасположенность;
- повышение кровяного давления;
- обезвоживание;
- отсутствие физических нагрузок, когда женщина в положении ведет малоподвижный образ жизни;
- неправильное питание — чрезмерное употребление какао и шоколада, чая и кофе, гороха и субпродуктов;
- нарушение режима питания — беременная живет то впроголодь, то объедается;
- почечная недостаточность или иные заболевания, провоцирующие замедленный вывод мочевой кислоты из организма.
Подагра у беременных имеет явно выраженные симптомы, первыми из которых станут:
- общая интоксикация;
- постоянно испытываемые будущей мамой сонливость и усталость или же, наоборот, явное перевозбуждение;
- сильные болевые спазмы в суставах, обостряющиеся с наступлением ночи, а также раннего утра, так как именно в это время суток в организм практически не поступает жидкость;
- присутствие боли;
- зрительно заметное воспаление соединения — уплотнения («шишки»);
- ограничение движения пораженной подагрой конечности;
- появление судорог;
- стойкое повышение температуры.
 Обострение подагры сопровождается повышением температуры.
Обострение подагры сопровождается повышением температуры.
Рассматриваемое заболевание, в том числе и у будущей матери, подразделяют на несколько видов:
- Острая подагра. Отличается повышением температуры тела, болями в суставах и головными болями, а также общей слабостью.
- Подострая форма. Отличается неявно выраженным болевым синдромом.
- Ревматоидная. Проявляется болью в малых суставах кистей рук.
- Псевдофлегмозная. Отличается наличием озноба и лихорадки.
Вернуться к оглавлению
Диагностика подагры при беременности
Часто для самой беременной приступы подагры проходят незаметно или же принимаются за проявления других заболеваний. Поэтому для диагностики используются несколько методов, среди которых:
- Общие анализы крови и мочи, которые помогут определить присутствие воспалительных процессов, развивающихся в организме беременной.
- Исследования кровяной плазмы, выявляющие в ней количество мочевой кислоты.
- Рентген для выявления отложений солей уратов.
- УЗИ-исследование.
- Осмотр у ревматолога.
Однако стоит помнить, что не все из этих методов будут безопасными для плода, а потому врач, назначающий их, тщательно определяет целесообразность процедуры.
Вернуться к оглавлению
Методы лечения заболевания
 Основное лечение состоит в очищения организма.
Основное лечение состоит в очищения организма.
Полностью излечиться от подагры практически невозможно. Но можно нивелировать ее проявления, что наиболее важно в период вынашивания ребенка. Лечить этот недуг можно только комплексно: следует направить усилия для очищения организма и нормализации метаболизма, а также использовать некоторые препараты, разрешенные при беременности.
Вернуться к оглавлению
Основные способы лечения подагры со стороны беременной
- Соблюдение строгой диеты. Беременная исключает из своего рациона жирное, соленое, острое.
- Обильное питье. В день рекомендуется пить не менее 2 л воды, однако беременной стоит выполнять эту рекомендацию с осторожностью, дабы не спровоцировать появление отеков.
- Нормализация графика питания. Будущая мама не должна ни голодать, ни объедаться, принимать пищу стоит вовремя.
- Тщательный подбор обуви. Она должна отличаться легкостью, удобством и обязательно отсутствием каблуков.
- Контроль за набором веса. Известно, что лишний вес провоцирует много осложнений, в том числе и подагру.
- Ведение здорового и активного образа жизни.
Вернуться к оглавлению
Препараты для лечения недуга
 Препарат изготовлен на растительной основе, что не противопоказано при беременности.
Препарат изготовлен на растительной основе, что не противопоказано при беременности.
Подавляющее большинство лекарственных средств для беременной, к сожалению, противопоказано. Разрешены только препараты, имеющие натуральное происхождение. К примеру, разрешено применение лекарства «Цистон», поскольку он имеет растительную основу. Иногда для снижения остроты подагрических приступов беременной назначают прием препаратов колхицина, однако данное средство назначают лишь в случае, когда польза для больной превышает риск для еще не рожденного ребенка. Назначается и мочегонное средство «Верошпирон», но беременным в І триместре такое лекарство противопоказано. Также во время первого триместра беременности, больным подагрой с осторожностью назначают «Преднизолон» основная функция которого — блокировка воспаления в организме.
Вернуться к оглавлению
Лечение подагры средствами народной медицины
Лечить данный недуг народные целители предлагают с помощью следующих рецептов:
- 20 г цветков бузины заливают кипящей водой и оставляют в термосе ночь, а с утра процеживают и употребляют по 1 стакану три раза на день.
- Смесь из 3-х раздавленных головок чеснока и трех измельченных лимонов заливают 7 стаканами кипятка и настаивают сутки, после чего отцеживают и принимают по 2 столовой ложки полученного настоя ежедневно.
- 6 ч. л. мелко изрубленного лаврового листа смешивают с 1 чайной ложкой хвои можжевельника и 6 ст. л. сливочного масла. Полученной мазью следует натирать больной сустав.
Подагра у беременных — заболевание достаточно распространенное, и для его успешного лечения следует выполнять предложенные выше предписания, которые и так необходимы для успешного протекания беременности. Женщине стоит тщательно следить за весом, вести активную жизнь, правильно и своевременно питаться, выполнять небольшие физические нагрузки, носить удобную обувь и одежду.
Источник
Подагра у женщин и мужчин — прогноз беременности
Первичная подагра — это форма острого и хронического артрита, при котором в моче присутствуют кристаллы урата натрия и нередко повышено содержание уратов в сыворотке крови. Болезнь была предметом многих обзоров, из которых особенно можно рекомендовать два: Wyngaarden, Kelley и Seegmiller.
Хотя подагра характерна для взрослых мужчин, могут болеть и женщины. В различных выборках больные женщины составляют в среднем около 5%. Среди больных фремингемской популяции, средний возраст которых равен 58 годам, около 15% случаев приходятся на долю женщин.
Когда заболевают женщины, средний возраст первого приступа, как и у мужчин, составляет 45—50 лет [Turner et al.]. Однако в небольшом проценте случаев (10—40%) заболевают женщины, еще активно менструирующие [Turner et al., Delbarre et al.]. В большой французской выборке примерно у 15% больных подагрой женщин в момент первой атаки менструальный цикл был абсолютно нормальным [Delbarre et al.].
Предположительно женщины болеют более тяжело [Wyngaarden, Kelley], хотя основные черты болезни такие же, как у мужчин.
Среди страдающих подагрой женщин описаны случаи нефролитиаза, однако не столь частые, как у мужчин [Delbarre et al.,. Schilling]. В то же время имеются убедительные данные о том, что нарушение почечной функции в результате уратной нефропатии более выражено у страдающих подагрой женщин, чем у мужчин [Delbarre et al.], и не исключена большая склонность женщин к гипертензии. В некоторых случаях острые приступы обусловленного подагрой артрита могут совпадать с менструациями [Talbott] или прекращением приема эстрогенов [Friedman, Little].
Сообщений о течении беременности при подагре немного.. В них речь идет об отдельных больных, и из данных литературы трудно определить, насколько часты случаи беременности и рождения детей среди неотобранной популяции женщин, страдающих подагрой. Предположение о снижении плодовитости [Delborre et al., Talbott, Batt et al.] требует пересмотра и более точного количественного подтверждения, чем можно вывести из существующих литературных данных. Об этом писали Friedman и Little.
Обзор опубликованных случаев беременности при подагре сделали Talbott, Batt и сотр.. Нам известно еще одно сообщение [Mertz et al.], в котором упоминается 27-летняя женщина, в течение 5 лет страдающая острой подагрой, протекавшей на фоне гиперлипопротеидемии IV типа; эта женщина забеременела в возрасте 23 лет и 8 мес спустя родила недоношенного ребенка, умершего в период новорожденности. Никаких других подробностей относительно беременности не приведено.
У некоторых больных подагрой беременности протекали без выраженных осложнений [Масе, Francon et al.], иногда после родов боли в суставах частично исчезали. У некоторых женщин отмечено обострение подагрического артрита в послеродовый период [Friedman, Little, Loeffler]. Mace описал у наблюдавшейся им женщины послеродовое повышение уровня мочевой кислоты в сыворотке крови без усиления клинических симптомов.
У небольшого числа больных роды наступали преждевременно [Mertz et al.] или были повторные спонтанные выкидыши [McQueen], что, по-видимому, не зависело от подагры. У другой больной, описанной McQueen, острый артрит впервые проявился после рождения 3-го ребенка в возрасте 25 лет, но неуточненное «почечное нарушение» было зарегистрировано в период первой и четвертой беременности в возрасте 20 лет и 31 года, соответственно; в возрасте 36 лет больная страдала артериальной гипертензией, предположительно в результате уратной нефропатии.
Значительный интерес представляют несколько документированных случаев подагрической нефропатии, при которых беременность протекала с азотемией.

Greenhut и сотр. описали 28-летнюю женщину, у которой подагра, возможно, была связана непосредственно или вторично с саркоидозом [Batt et al.]. Больная страдала подагрическим артритом с 26 лет; 2 ее беременности в возрасте 22 и 26 лет, привели к преэклампсии. Во время первой беременности у нее были тяжелая анемия и уремия, которые медленно исчезли, и вплоть до второй беременности она «была здорова».
Friedman и Little сообщили о женщине 29 лет из семьи, отягощенной подагрой, страдавшей этим заболеванием в течение 6 лет. У нее в анамнезе было 2 неосложненные беременности и 2, окончившиеся спонтанным выкидышем. На 34-й неделе беременности у больной развилась преэклампсия, за которой последовала явная уремия. Состояние было угрожающим, в связи с чем прибегли к стимуляции родов окситоцином. Родившийся ребенок с массой тела 1550 г остался в живых.
После родов состояние женщины быстро улучшилось, и функция почек как будто бы нормализовалась. Следующая беременность протекала с тяжелыми приступами подагры в I триместре. Женщине была сделана элективная гистеротомия и перевязка труб. Во время операции функция сердечно-сосудистой системы и почек не нарушалась.
Weingold описали больную подагрой, в акушерском анамнезе которой были 3 спонтанных выкидыша, преждевременные и срочные роды. При 2 более подробно описанных беременностях отмечена легкая азотемия, причем при второй из них — резкая гиперурикемия. Преэклампсия не развилась и в остальном течение беременности ничем не осложнялось. За обеими беременностями последовало обострение подагры.
Lee и Loeffler сообщили о женщине с как будто бы подагрической нефропатией, анемией, азотемией и легкой гипертензией. Беременность завершилась кесаревым сечением на 37-й неделе. Подобно пациентке, описанной Weingold, состояние этой женщины во время беременности никогда не достигало критического; до появления клинических признаков подагры у нее было несколько неосложненных беременностей, заканчивавшихся срочными родами.
Batt и сотр. описали больную подагрической нефропатией, у которой были 2 беременности, осложненные анемией и выраженной азотемией. При второй беременности имела место потеря соли почками, а увеличив потребление соли, удалось частично устранить прогрессирующую почечную недостаточность. Из-за стойкой гипертензии пришлось индуцировать роды.
Некоторые авторы рекомендовали применять во время беременности на фоне подагры пробенецид, обильное питье и в случае необходимости колхицин. Weingold наблюдал болезнь гиалиновых мембран у доношенного ребенка, мать которого лечилась пробенецидом и колхицином, но в других случаях подобных последствий как будто не отмечали. Мы не нашли сообщений об опыте лечения подагры во время беременности аллопуринолом.
Приведенный выше обзор четко показывает, что подагра и беременность могут сочетаться и не столь редко, как обычно думают врачи или описывают в литературе, и что при подагрической нефропатии беременность иногда опасна. Снижение плодовитости не доказано, хотя оно не было бы неожиданным в отношении индивидуумов, страдающих хроническим заболеванием. Беременность может, но не обязательно, сделать приступы артрита более редкими; у некоторых больных после родов наблюдается обратное.
Подагра нередко имеет семейный характер, и наследование ее, так же как бессимптомной гиперурикемии, доказано. Однако за исключением определенных редких форм подагры, наследуемых как сцепленный с Х-хромосомой рецессивный признак, генетические аспекты заболевания плохо освещены; предполагалось и доминантное и мультифакториальное наследование. Этот вопрос критически рассмотрели Wyngaarden и Kelley, подчеркнувшие гетерогенность подагры и необходимость изучения механизмов и типов наследования в отдельных семьях.
Генетическая консультация в целом не имеет особого значения при этом заболевании, обычно сравнительно доброкачественном. Если суммировать имеющиеся данные, можно привести следующие цифры [Smyth]: около 25% родственников больных подагрой будут иметь гиперурикемию, а из них у 20% (примерно, 5% родственников) будет клинически выраженная подагра. Принято считать [Seegmiller, Wyngaarden, Kelley], что у заболевших сыновей больных женщин подагра бывает особенно тяжелой.
— Рекомендуем далее ознакомиться со статьей «Ксантинурия у женщин и мужчин — прогноз беременности»
Оглавление темы «Болезни обмена веществ и беременность»:
- Гликогеноз V типа (дефицит миофосфорилазы, синдром Мак-Ардла) у женщин и мужчин — прогноз беременности
- Подагра у женщин и мужчин — прогноз беременности
- Ксантинурия у женщин и мужчин — прогноз беременности
- Болезнь Рефсума (болезнь накопления фитановой кислоты) у женщин и мужчин — прогноз беременности
- Болезнь Гоше у женщин и мужчин — прогноз беременности
- Гиперлипопротеидемии у женщин и мужчин — прогноз беременности
- Порфирии у женщин и мужчин — прогноз беременности
- Острая интермиттирующая порфирия (ОИП) у женщин и мужчин — прогноз беременности
- Пятнистая порфирия (ПП) у женщин и мужчин — прогноз беременности
- Наследственная копропорфирия (НКП) у женщин и мужчин — прогноз беременности
Источник
Симптомы подагры у беременной
- Чаще всего заболевание начинается с воспаления сустава большого пальца стопы. Значительно реже подагра начинается с поражения лучезапястных, коленных суставов и мелких суставов кистей рук.
- Первый приступ подагры, как правило, возникает ночью.
- Боль в суставе крайне интенсивная.
- Отмечается припухлость пораженного сустава.
- Кожа над суставом краснеет, становится горячей на ощупь.
- Нередко повышается общая температура тела.
- Приступ длится от 1 до 10 дней и способен проходить самостоятельно.
- При отсутствии лечения через некоторое время приступы повторяются, вовлекая в процесс все новые и новые суставы.
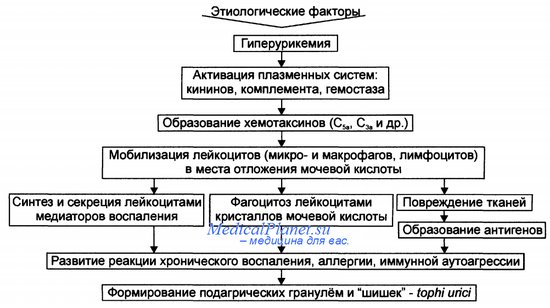
- При длительном течении и отсутствии медицинского контроля за заболеванием кристаллы солей мочевой кислоты откладываются в различных тканях и органах в виде тофусов – плотных узлов, которые могут самопроизвольно вскрываться с выделением содержимого в виде пастообразной белой массы. Излюбленные места образования тофусов – ушные раковины, подкожная клетчатка в области локтевого, коленного сустава, пальцев кистей и стоп. Встречаются они и в костной ткани, и во внутренних органах.
- Из внутренних органов чаще всего поражаются почки. Отложение кристаллов ведет к развитию мочекаменной болезни со значительным нарушением функции почек.
Формы подагры у беременной
Выделяют три формы подагры, которые представляют собой последовательно сменяющие друг друга стадии развития заболевания:
- острый подагрический приступ – ему свойственно резко возникшее воспаление в суставе (внезапная интенсивная боль, припухлость, покраснение кожи над суставом). Приступ длится от 1 до 10 лней, может проходить самостоятельно;
- межприступный период – благоприятный отрезок времени, характеризующийся отсутствием клинических проявлений;
- хроническая тофусная подагра – далеко зашедшая стадия заболевания, связанная с отложением солей мочевой кислоты в коже, подкожной клетчатке, внутренних органах в виде плотных узлов (так называемых тофусов), нарушением функции почек вследствие развития мочекаменной болезни.
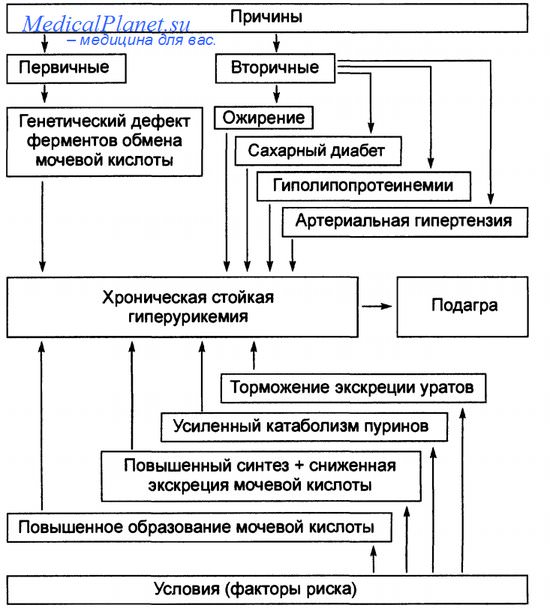
Причины подагры у беременной
Обязательным фактором риска развития подагры является повышение уровня мочевой кислоты.
Существует ряд факторов, способствующих увеличению концентрации мочевой кислоты в организме, они играют роль в развитии подагры и в провокации обострения заболевания:
- ожирение;
- повышенное артериальное (кровяное) давление;
- прием алкоголя, особенно пива (в большей степени способствует повышению уровня мочевой кислоты в крови);
- постоянное переедание, употребление большого количества продуктов, содержащих пуриновые основания (вещества, превращающиеся в организме в мочевую кислоту): мяса, жирной рыбы, бобовых, шоколада, кофе, красной икры и др.;
- генетические дефекты образования и выведения мочевой кислоты из организма;
- прием некоторых лекарственных препаратов, например, мочегонных, химиотерапевтических средств;
- различные сопутствующие заболевания, чаще всего инфекционной природы;
- травмы сустава, в том числе и микротравмы;
- хирургические вмешательства.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика подагры у беременной
Для подтверждения диагноза проводят:
- исследование суставной жидкости, полученной из пораженного сустава на предмет наличия в ней кристаллов солей мочевой кислоты;
- поиск кристаллов солей мочевой кислоты в содержимом, полученном из тофусов (плотных подкожных узлов, являющихся отложением кристаллов солей мочевой кислоты), с помощью специальных химических и микроскопических методов.
При положительном результате одного из этих тестов диагноз подагры не вызывает сомнения.
При отсутствии тофусов или невозможности исследования суставной жидкости диагноз устанавливают на основании обнаружения как минимум 6 из 12 нижеперечисленных признаков:
- более одного острого приступа воспаления сустава;
- максимальное воспаление сустава в первый день болезни;
- поражение только одного сустава;
- покраснение кожи над пораженным суставом;
- припухлости и боль в суставе большого пальца стопы;
- одностороннее поражение суставов стопы;
- подозрение на тофусы (плотные подкожные узлы, являющиеся отложением кристаллов солей мочевой кислоты);
- повышенное содержание мочевой кислоты в крови (нормальным считается уровень менее 360 мкмоль/л). Важно отметить, что определение уровня мочевой кислоты нужно проводить после купирования острого приступа, поскольку у многих больных в разгар подагрической атаки содержание мочевой кислоты в организме оказывается нормальным, что связано с усиленным ее выведением почками.
- асимметричный отек суставов;
- наличие внутрикостных тофусов, обнаруженных с помощью рентгенографии;
- отрицательные результаты микробиологического посева суставной жидкости.
Необходима консультация акушера-гинеколога. Возможна также консультация ревматолога.
Лечение подагры у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
Основные принципы лечения подагры следующие.
- Быстрое купирование острого подагрического приступа. Для этой цели используются:
- нестероидные противовоспалительные препараты;
- при отсутствии эффекта от последних или невозможности их назначения используют глюкокортикостероидные гормоны внутрисуставно или внутрь.
- Предотвращение повторных подагрических атак и профилактика осложнений. Достигается с помощью поддержания оптимального уровня мочевой кислоты в крови (менее 360 мкмоль/л). Существует 2 вида препаратов, снижающих содержание мочевой кислоты в организме:
- препараты, препятствующие образованию мочевой кислоты;
- препараты, способствующие выведению мочевой кислоты через почки. Эти препараты назначаются на постоянный прием и подбираются врачом, исходя из индивидуальных особенностей пациента – уровня мочевой кислоты, стадии заболевания, функционального состояния почек.
Осложнения и последствия подагры у беременной
- При адекватном лечении подагра протекает благоприятно.
- При отсутствии медицинского контроля и должного лечения развивается мочекаменная болезнь, в тяжелых случаях с исходом в почечную недостаточность.
- Нарушенная функция почек становится причиной повышения артериального давления.
Профилактика подагры у беременной
- Снижать избыточную массу тела.
- Контролировать артериальное (кровяное) давление.
- Избегать переохлаждения и простудных заболеваний.
- Носить удобную обувь, не допускать даже малейших травм суставов.
- Не прекращать прием назначенных врачом препаратов.
- Контролировать уровень мочевой кислоты в крови: в начале лечения – раз в 2-4 недели, в дальнейшем – каждые полгода.
- Соблюдать диету: при подагре нельзя переедать и голодать, поскольку недоедание наравне с избыточным потреблением пищи способствует повышению уровня мочевой кислоты в крови.
- Следует исключить из рациона: мясо, бульоны, копчености, консервы, жирные сорта рыбы, икру, шоколад, бобовые, острые и соленые блюда, пряности, крепкий чай, кофе, какао, кондитерские изделия с жирным кремом, виноград и продукты из него, алкоголь.
- Разрешены: овощные, молочные супы, курица, мясо кролика, нежирные молочные продукты, не шоколадные кондитерские изделия, овощи — капуста белокочанная, морковь, картофель, огурцы, кабачки, баклажаны; зеленый чай, чай с лимоном, чай с добавлением молока, кальмары, макаронные изделия, черный и белый хлеб, фрукты и ягоды (кроме малины). Приветствуются минеральные воды, кисломолочные напитки, морсы, поскольку они способствуют ощелачиванию мочи и выведению мочевой кислоты из организма.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Дополнительно подагры у беременной
Основным звеном в развитии заболевания является повышенное содержание в организме мочевой кислоты. Это может быть связано с избыточным ее образованием, вызванным:
- чрезмерным поступлением с пищей пуриновых оснований (вещества, которые в процессе распада в организме превращаются в мочевую кислоту);
- усиленным распадом пуринов при проведении противоопухолевой терапии и/или нарушением выведения их из организма, например, при почечной недостаточности.
Источник
