Болят ли при подагре кости

Возможно ли быстрое снятие боли при подагре? Подагра (др. греч. буквально — капкан для ног) — патология хронического характера, связанная с нарушением обмена веществ, при которой повышено содержание мочевой кислоты во всех жидких средах и тканях организма, вследствие чего кислота накапливается в виде кристаллов. Заболевание относится к категории метаболических нарушений, имеет приступообразный характер. Повышение ее в крови называется гиперурикемией.
Подагра известна еще с древности и описана впервые еще Гиппократом. Ее частота на сегодня 0,3%, мужчины страдают ею чаще в 2–7 раз. Пик заболевания приходится на возраст 40–50 лет. После менопаузы у женщин при отсутствии эстрогена подагра характерна и для них. Зависимость подагры от характера питания была отмечена еще во времена войны, когда заболеваемость ею резко сокращалась ввиду отсутствия мяса.
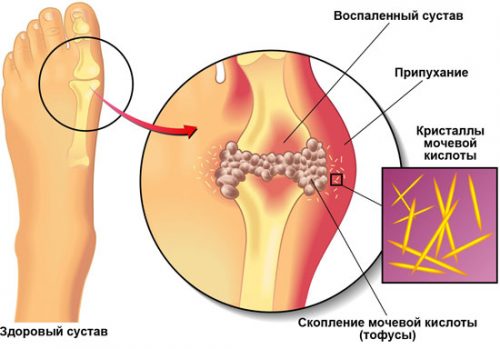
Клинические проявления подагры в основном в 2 видах — подагрического артрита и нефролитиаза уратами в почках. Скопления мочевой кислоты в суставах выражаются в появлении тофусов — шишек под кожей, содержащих мочевую кислоту. Эти подагрические узлы нарушают работу суставов.

Этиология явления
Завышенный уровень уратов — основная причина подагры. Такая картина может возникать только в результате 2 причин:
- поступление мочевой кислоты настолько повышено, что здоровые почки не успевают ее выводить;
- это как раз тот момент, когда человек имеет пристрастия в еде и не воздерживается при этом.
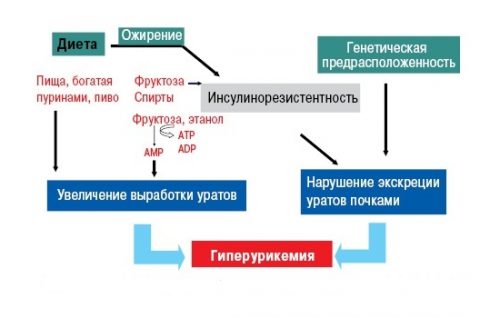
2 причина — кислота поступает в меру, но больны сами почки и с задачей выведения не справляются. Ураты выбирают места, где кровоснабжение меньше и откладываются именно там, потому что кристаллам здесь легче укрепиться: хрящи, суставы и сухожилия. Также они любят откладываться в почках, тогда у больного развивается МКБ, но при подагре у таких больных приступов почечных колик бывает мало. Провоцирующую роль играют также:
- пристрастие к красному мясу;
- жирной пище;
- бобовым;
- кофе;
- алкоголю;
- наследственная предрасположенность;
- ожирение;
- гиподинамия;
- патология печени и почек;
- незначительное употребление воды.

Симптоматические проявления
Сразу необходимо отметить, что вылечить подагру полностью не представляется сегодня возможным, но болезнь можно обуздать. Долгое время патология протекает без симптомов, потом вдруг возникает приступ острейших болей в суставе, чаще ночью. Больные характеризуют эти боли как грызущие, выворачивающие. Сустав краснеет, появляется опухоль, сустав и окружающая его ткань начинают гореть. Общая гипертермия может достигать 40ºС. Симптоматика развивается в течение часа.
 Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
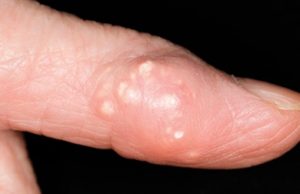
Молчание — не синоним выздоровления. С каждым приступом время ремиссий будет сокращаться. Сустав постепенно разрушается, поражаются соседние суставы. Подагрические узлы, появляющиеся со временем — показатель того, что организм активно борется с солевыми отложениями, пытаясь их разрушить при помощи лейкоцитов, воспринимает соли как инородное тело. Прибытие к пораженной зоне лейкоцитов и выражается в воспалении, ткани становятся отечные. Воспаленные тофусы лопаются, и появляется белая пыль — это не что иное, как кристаллы мочевой кислоты. Поражается обычно 1 сустав.
Хроническое течение характеризуется:
- появлением артритов в мелких и средних суставах конечностей, давящими ощущениями в них;
- МКБ;
- тофусами в суставах, веках и ушных раковинах.
Часто на первом пальце ноги появляется уродливая шишка-нарост, опухоль, которая мешает обуваться. Зона больного сустава багрово-синюшная, опухшая, чувствительная даже к легкому прикосновению. В почках кристаллы уратов способны повреждать их канальцы. Это ведет к появлению в них воспалений — гломерулонефритов, пиелонефритов и нефритов. Течение таких воспалений незаметное, но они могут быстро привести к ОПН.

Помощь при приступе
Чем снять боль при подагре на ногах? Даже с выполнением всех рекомендаций при приступе снять боль мгновенно невозможно. Но облегчить состояние, сократив время боли, можно. Сколько длится приступ подагры? Обычно он длится от нескольких часов до недели.
Для начала больному прописывается постельный режим и полный покой ноге. Ноги должны быть приподняты подушкой выше уровня головы.
Что делать при приступе подагры? При нестерпимой боли пораженный сустав можно обложить льдом на полчаса. На ночь обязателен компресс с мазью Вишневского или Димексидом. Питье щелочных напитков — овсяный и другие кисели, минеральная или простая вода с лимоном, молоко. Другая еда исключается на время. При здоровых почках объем потребляемой воды 3 л.

Снять острый приступ подагры моментально невозможно, но уменьшить воспаление и отек можно применением НПВС курсом на 2 недели — Бутадион, Метиндол, Ибупрофен, Диклофенак, Индометацин, Напроксен и др. Большую роль играет питье щелочных вод при обострениях: она нормализует обмен и хорошо выводит с мочой пурины. Пурины — это как раз те вещества, которые поступают с пищей или образуются в организме, они являются предшественниками мочевой кислоты. Воды должны быть щелочными и с органическими веществами — Нарзан, Ессентуки и Боржоми.
Читайте подробнее: Лечение подагры Ибупрофеном
Принципы лечения
Лечение острого приступа подагры должно преследовать 2 цели: купировать приступ боли и обеспечить профилактику обострений. Для этого необходимо добиться снижения уровня мочевой кислоты в крови и снять воспаление. С этой целью в комплекс лечения включается диета, лекарственные препараты, физиотерапия, ЛФК, массаж, народные средства.
 Снижение мочевой кислоты достигается при назначении таких лекарств, как:
Снижение мочевой кислоты достигается при назначении таких лекарств, как:
- Оротовая кислота;
- Аллопуринол;
- Милурит;
- Бензобромарон;
- Фебуксостат;
- Пробенецид;
- Пеглотиказа;
- Гепатокатазал;
- Тиопуринол.
Они служат для профилактики приступов и растворения кислоты, уменьшения ее синтеза. Курс приема у них длительный, выбор препарата определяется врачом.
Быстрое снятие боли при подагре проводится приемом Колхицина, ГКС — Гидрокортизон, Метипред, Преднизолон (можно вводить внутрь сустава). Снять отек ноги ими можно быстро, боли в ноге, отечность и припухлость с краснотой они убирают быстро. Эффект заметен уже в первые сутки применения. Поэтому их общий курс не превышает 2 недель.
Обязательным является и местное лечение — компрессы с Димексидом, мазью Диклак или Диклобене, можно делать аппликации. Хондропротекторы назначаются для улучшения общего состояния суставов, сроком как минимум на 3 месяца и больше: Терафлекс, Дона. Витамины и препараты кальция — Кальцемин, Кальций-компливит и др.
Лечение без лекарств невозможно, они обязательный компонент.
Физиотерапевтическое лечение
 Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
- электрофорез с новокаином и бишофитом;
- волновое лечение;
- парафин;
- УВЧ;
- лазеро- и бальнеотерапия.
Для улучшения состояния хрящевой ткани, восстановления ее двигательной функции применяют ЛФК и массаж. Умеренная физическая нагрузка улучшает подвижность суставов и предупреждает боли в ногах, разрабатываются мелкие суставы конечности, которые поражаются быстрее всего. Физическая активность не показана только при остром приступе.
Народное лечение
 Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
- Чаи из липы, плодов шиповника, боярышника, тимьяна, душицы, цветков синеголовки.
- Теплые ванночки из ромашки, календулы, бессмертника.
- Компрессы из пихтового и чесночного масла, пшеничной муки и дрожжей.
- Растирки из настойки цветков коровяка.
- Мазь из барсучьего жира, можжевельника и лаврового листа, мазь на основе цветов и коры каштана.
Чесночное масло и настойку каштана употребляют и внутрь.
Медикаментозные средства
Удаление избытка и нормализация уровня мочевой кислоты — на 90% прекращает приступы. Из лекарственных средств применяются:
- Аллопуринол — угнетает синтез мочевой кислоты. Этим он снижает ее концентрацию в организме. Кроме того, он постепенно растворяет излишки мочевой кислоты в почках, суставах. До сих пор это препарат № 1 в лечении подагры.
- Фебуксостат (Улорик, Аденурик) — избирательно угнетает ксантиноксидазу, препятствуя синтезу мочевой кислоты. Результаты его применения таковы, что уже через 3 месяца курса он полностью растворяет кристаллы уратов в суставах и не дает им накапливаться снова. Его большой плюс в том, что почечные патологии для него не помеха.
- Пеглотиказа (Pegloticase, Krystexxa) — лекарство для вливаний, содержит энзимы для растворения мочевых солей. Применяют при тяжелой форме протекания процесса для его стабилизации.
- Пробенецид (Сантурил, Бенемид) — его особенность не в том, что он уменьшает синтез мочевой кислоты, а в том, что он не дает ей обратно всасываться в почечных канальцах. Поэтому она выходит с мочой. Применим только при ремиссии.
- В качестве обезболивающих назначают Фулфлекс: поможет снять острую боль быстро, но ненадолго. Имеет противовоспалительный и противоотечный эффекты. Применяется местно и внутрь.
- Колхицин — очень хорошо снимает боль, и купирование приступа подагры проводят именно им. Уменьшает ураты, не давая выпадать в кристаллы. Содержит безвременник осенний. Он не дает лейкоцитам двигаться к очагу воспаления. Используется как неотложная помощь. В первые 12 часов приступа выпивают сразу 2 таблетки, с интервалом в час еще 1, в дальнейшем — по схеме врача.

Что можно сделать дома?
Как снять боль при подагре? Если у больного случился приступ дома, нужно обеспечить покой больной ноге:

- Создать для нее возвышение из подушки.
- К воспаленному участку приложить лед: несколько раз в день до получаса, пока боль не пройдет.
- Давать больше пить — в день до 1,5 л щелочной минеральной воды или простой подсоленной. Хорошо применять травяные чаи.
Фулфлекс — можно использовать как средство первой помощи. Боль при подагре в домашних условиях можно снять и аппликациями из Димексида и Новокаина, взятых в равной пропорции. Вместо Димексида можно использовать водку в виде компресса на ночь.
ГКС — очень хорошо снимают воспаление и отек, но угнетают иммунитет, поэтому врачи стараются применять их при перевешивании пользы от риска.
НПВП — имеют противовоспалительное, но более медленное, не иммуносупрессорное, действие, их применяют чаще и без особой опаски. Обычно назначают Диклофенак и Ибупрофен.
Последние исследования американцев показали, что к подагре предрасположены толстяки, любящие колбасы и сосиски. Выявлена прямая связь подагры и дефицита кальция и витамина С: после 40 лет их всегда не хватает.
Профилактические мероприятия
Требования профилактики довольно просты: правильный рацион и умеренные физические нагрузки. Физкультуре должно уделяться не менее 30 минут в день, это могут быть любые активные движения от танцев до плавания.

Норма выпиваемой в сутки воды — не меньше 2 л. Следить за уровнем мочевой кислоты в организме: не выше 60мг/л. Необходимо исключить субпродукты и жирные колбасы, мясо, копчености, бобовые, щавель, ксантины — кофе, чай, шоколад. Зато можно употреблять нежирное молоко, яйца, крупы, сыр, фрукты и овощи: они не содержат пурины. Для диеты подойдет стол № 6.
Избегать любого травмирования суставов и узкой обуви, подагра любит поражать поврежденные места.
Источник
 Подагра – болезнь суставов, ранее считавшаяся «привилегией» королей и аристократов. Но почему же этот недуг так не любит представителей голубых кровей? Оказывается, появление заболевания никак не связано с наличием царского титула или количеством монет в омоньерах. Всё дело в пищевом изобилии, которое позволяли себе зажиточные люди. Избыточное потребление мяса с высоким содержанием белка не шло на пользу здоровью, а, наоборот, приводило к подагре. Причём сильные боли, характерные для этого недуга, часто сравнивали с пытками священной инквизиции.
Подагра – болезнь суставов, ранее считавшаяся «привилегией» королей и аристократов. Но почему же этот недуг так не любит представителей голубых кровей? Оказывается, появление заболевания никак не связано с наличием царского титула или количеством монет в омоньерах. Всё дело в пищевом изобилии, которое позволяли себе зажиточные люди. Избыточное потребление мяса с высоким содержанием белка не шло на пользу здоровью, а, наоборот, приводило к подагре. Причём сильные боли, характерные для этого недуга, часто сравнивали с пытками священной инквизиции.
Что такое подагра?
В современном мире подагра уже не считается проклятием. И уж тем более она давно не является прерогативой высших сословий. Ведь, даже несмотря на свою редкость, болезнь может появиться у каждого человека в старшем возрасте.
Подагра – это отложение солей мочевой кислоты (оксалатов) в суставах, возникающее из-за нарушения белкового обмена. Основной причиной заболевания является неспособность почек выводить мочевую кислоту в достаточном количестве. В результате этого кислоте просто некуда деться, и она откладывается в виде солей во всём организме. При этом накопление оксалатов в большом количестве происходит именно в суставах.
Подагра в основном начинает проявлять себя к 50–60 годам. И крайне редко болезнь диагностируется у детей, подростков и людей среднего возраста. При этом от недуга чаще страдают мужчины, поскольку в их крови содержание мочевой кислоты изначально выше, чем у женщин. Вдобавок представители сильного пола больше налегают на мясо и другие белковые продукты, которые в большом количестве вредны для здоровья.
Причины подагры
Причин возникновения подагры множество. Для наглядности перечислим основные из них.
- Неправильное питание. Высокое содержание белковой пищи, жирных продуктов, копчёностей и солений в рационе ведёт к подагре. Избыток белка в организме способствует отложению солей в суставах, что связано с нарушением обмена веществ. Жирная пища, копчёности и соленья перегружают ЖКТ и замедляют усвоение белков, тем самым приводя к накоплению оксалатов. Кстати, к этому же приводит и злоупотребление пивом. Этот напиток содержит много пуриновых соединений, повышающих количество мочевой кислоты в крови.
- Сидячий образ жизни. Низкая физическая активность замедляет обменные процессы в организме. Из-за этого выведение солей мочевой кислоты затрудняется, они откладываются в неподобающих местах, и развивается подагра.
- Ожирение и высокий уровень холестерина. Наличие этих патологий повышает риск развития подагры, поскольку в обоих случаях нарушаются обменные процессы.
- Кето-диета. Основа этой диеты – снижение углеводов и увеличение количества жиров в рационе. Как ни странно, но человек от такой диеты худеет. Причём быстро. Однако вместе с потерей веса возрастает риск появления подагры. Во-первых, при таком питании увеличивается процент мясных блюд с высоким содержанием белка. А во-вторых, резкое похудение повышает количество мочевой кислоты в организме.
- Вредные привычки. Никотин и алкоголь грубо вмешиваются в обменные процессы, в том числе и в процессы белкового обмена.
- Гормональные изменения. В частности, снижение уровня половых гормонов во время менопаузы является одной из причин возникновения подагры.
- Приём лекарств. Длительное применение аспирина и мочегонных средств ухудшает работу почек и замедляет выведение мочевой кислоты.
- Хронические заболевания. Такие патологии, как сахарный диабет, снижение функций щитовидной железы, аллергии, бронхиальная астма, псориаз, гипертония, а также желчнокаменная и мочекаменные болезни приводят к отложению оксалатных солей.
Помимо описанных причин существует также наследственный фактор, приводящий к развитию подагры. Однако он изучен слабо, поэтому что-либо сказать по данному поводу трудно.
Симптомы заболевания
Первым признаком болезни является опухание одного или двух суставов больших пальцев ног. Поначалу, кроме изменения внешнего вида пальцев, подагра может никак не беспокоить. Однако со временем в области стопы начинаются боли, от которых человек буквально лезет на стену. При этом от дикой боли не спасают даже сильные анальгетики.
Неприятные ощущения сопровождаются воспалением, покраснением сустава и повышением температуры. Причём последняя нередко поднимается до отметки в 40 ᵒС.
Приступ боли может длиться до 4-х суток. Причём температура почти не опускается ниже 37 ᵒС. Как правило, боль проходит самостоятельно даже без применения обезболивающих.
Помимо пальцев на ногах подагра может поражать суставы пальцев рук, а также запястий и коленных суставов. Отложение солей вместе с воспалением в этих местах приводит к увеличению суставов и затрудняет их подвижность.
Ярким признаком подагры также являются тофусы – болезненные наросты под кожей, представляющие собой скопление оксалатов. Однако эти наросты не обнаруживаются на первых стадиях болезни. И зачастую возникают они лишь спустя 5–6 лет после выявления высокого уровня мочевой кислоты.
В дальнейшем из-за вышеописанных симптомов начинает ограничиваться подвижность. Из-за отложения большого количества солей в суставах они попросту деформируются. И человеку уже трудно выполнять даже бытовые действия. Самая обычная ходьба становится для него мучительно болезненной.
Отметим, что осложнения подагры чреваты появлением серьёзных проблем со здоровьем. Не вылеченная вовремя болезнь даёт осложнения на почки. Из-за высокого содержания оксалатов в теле часть из них откладывается в почках в виде камней, вследствие чего они перестают правильно функционировать.
Лечение подагры
Как и большинство системных заболеваний, подагра лечится только комплексно. Как правило, в такой комплекс входят медикаментозное лечение, приём биодобавок, физиотерапия и хирургическое вмешательство.
Медикаменты используются для устранения боли, снятия воспаления и снижения уровня оксалатов. Чтобы снять боль, применяют анальгетики (ибупрофен, диклофенак, напроксен и пр.). Следует знать об их побочных эффектах и применять только при крайней необходимости. Ряд учёных вообще призывают к полному запрету диклофенака. Наличие язвы желудка или кардиологических заболеваний являются прямыми противопоказаниями к приёму нестероидных противовоспалительных средств.
Кроме того, чтобы устранить очаг воспаления используют ГКС – глюкокортикостероиды, чья «побочка» тоже весьма внушительна. Они угнетают иммунитет, функции надпочечников и работу поджелудочной железы, вызывают гормональный дисбаланс, ведут к снижению плотности костей – остеопорозу и переломам.
Для уменьшения концентрации мочевой кислоты и быстрого её выведения из организма применяются урикодепрессанты и урикозуретики. Однако при серьёзном поражении почек они противопоказаны и также имеют ряд негативных побочных эффектов.
К методам физиотерапии относятся ультразвуковое лечение и парафинотерапия.
Если же предшествующие способы лечения не помогают, в ход идёт хирургия. В основном операция показана, когда подагра привела к обездвиженности и сильной деформации сустава. При этом для его восстановления применяется артропластика либо протезирование.
Лечение подагры натуральными средствами
Есть ли альтернативные безопасные методы подавления боли и воспаления при подагре? Да! Во-первых, при сильной боли к поражённой области прикладывают лёд, который к тому же снимает воспаление. А во-вторых, можно прибегнуть к помощи противовоспалительных, обезволивающих и успокаивающих трав, а также к натуральным препаратам на их основе.
Для снижения уровня оксалатных солей используется колхицин – вещество, получаемое из корней крокуса. Плюс для этих же целей применяется добавка Солодка П. Солодка в её составе не только способствует выведению оксалатов, но и снимает воспаление в повреждённых суставах, а также обладает лёгким седативным действием, помогая заснуть.
Сразу по нескольким направлениям оказывает лечебные эффекты при подагре Иван-чай П: снимает воспаление, оказывает мочегонное действие, выводит шлаки, токсины, соли и мочевую кислоту из организма. Также он улучшает иммунитет и метаболизм, оказывает лёгкое обезболивающее действие.
Таблетированный натуральный препарат Шалфей П помогает снять воспаление, улучшить кровообращение. Крапива П улучшит обменные процессы в организме, усилит мочевыделение и окажет кровоочищающее действие. Особенно полезен для здоровья суставов Одуванчик П, оказывающий на них противовоспалительное, метаболическое и восстанавливающее действие.
Рекомендуется также погружение больных рук и ног в ванночки с отваром из шалфея, календулы, ромашки, бузины, чистотела, сабельника, почек сосны.
Вдобавок ко всему при подагре назначаются витамины. В частности, витамин С помогает растворять оксалаты и способствует их выведению. Для этих целей рекомендуется использовать витаминно-минеральный комплекс Апитонус П с содержанием природных компонентов.
Питание при подагре
Диета при подагре играет не менее важную роль, чем лечение. Если же не соблюдать правила питания, эффективность всей терапии будет заметно ниже.
Прежде всего, откажитесь от жирной, консервированной, копчёной и излишне солёной пищи. Все эти продукты увеличивают концентрацию мочевой кислоты в крови. Кроме того, снизьте потребление соли до 5 мг в сутки (до 1/2 ч.л.), это также спасёт вас от приступов подагры.
Ограничьте потребление белка до 0,8–0,9 г на каждый кг вашей массы. Белковый обмен при этом заболевании нарушен, поэтому избыток протеинов в рационе будет только вредить.
За исключением копчёностей и консервов при подагре запрещены такие продукты, как торты с кремом, специи, рыба, холодец, мясо (кроме птицы), грибы, виноград, бобы, шоколад, какао, кофе, крепкий чай, алкогольные напитки, щавель, цветная капуста.
Разрешены следующие продукты: хлеб, макаронные изделия, овощи, фрукты, молочные продукты, мясо курицы/индейки и соки.
Правильное питание, физическая активность, а также приём медикаментов и биодобавок уберегут вас от осложнений подагры, коими являются остеопороз, болезни почек, гипертония и полная обездвиженность суставов.
Как избежать болей в суставах?
О том, как избежать болей в суставах, никто не задумывается – гром-то не грянул, зачем ставить громоотвод. Между тем от артралгии – так называется этот вид боли – страдают половина людей старше сорока лет и 90 % тех, кому больше семидесяти. Так что профилактика боли суставов – то, о чем стоит подумать, даже если вы…
Читать далее
Власть гормонов. Какие активные вещества регулируют восстановление хряща?
Состояние человека, слаженность работы органов его тела во многом определяются гормональным балансом. Восстановление хряща также подчинено влиянию вездесущих регуляторов жизни. Без нормализации гормонального фона полноценная регенерация сустава невозможна. За какие нити дёргает невидимый кукловод – эндокринная система, воздействуя на хрящевую ткань? Тестостерон Этот гормон вырабатывается половыми железами и корой надпочечников, как в…
Читать далее
Лекция генерального директора компании Парафарм Дмитрия Елистратова об открытии профессора Струкова и разработанных им остеопротекторах
Моя цель рассказать вам об удивительном открытии, которое сделал пензенский врач, профессор Виллорий Иванович Струков. Более 60 лет он исследовал костную ткань, и больше 10 тысяч пациентов получили его помощь. Этот врач знаменит также тем, что подготовил множество специалистов по лечению остеопороза, написал несколько монографий. Ему принадлежит более 300 патентов на изобретения по всему миру.…
Читать далее
Пусть всегда будет солнце! Для чего нужен витамин Д?
Солнечный свет для человека – не только источник хорошего настроения, радости и счастья. При его попадании на сетчатку глаза и кожу в организме запускается большое количество физиологических процессов, например, синтез кальциферола. Для чего нужен витамин Д, помимо улучшения всасывания кальция? Как компенсировать его дефицит, если пребывание под ультрафиолетовыми лучами солнца нежелательно для человека? Для…
Читать далее
Источник
