Ботокс при шейном остеохондрозе
Ботулинотерапия (Ботоксом, Ксеомином) помогает справиться с различными мышечными болевыми синдромами (с головными болями напряжения, миофасциальным болевым синдромом и др.), уменьшая выраженность и достигая полного стойкого купирования боли.
записаться на процедуру
Мышечные болевые синдромы
Синдром грушевидной мышцы
Это стойкий болевой синдром в ягодично-крестцовой области, связанный со спазмом грушевидной мышцы. Она расположена глубоко в ягодичной области, в непосредственной близости от седалищного нерва. Боль может отдавать в ногу по задней поверхности бедра (по ходу седалищного нерва), в голень, паховую область.
Синдром подвздошно-поясничной мышцы
Боль, связанная со спазмом подвздошно-поясничной мышцы. Чаще всего возникает при поражении тазобедренного сустава или повреждении самой мышцы. Нередко причиной становится перегрузка мышцы после длительного пребывания в покое в статичной позе, например, активная тренировка после сидячей работы. Боль локализуется в нижней части спины, может отдавать в переднюю поверхность бедра, ягодицу, усиливается при ходьбе, разгибании бедра, наклонах туловища. Может привести к сдавлению бедренного нерва и инвалидизации пациента, когда передвижение возможно только на костылях или в инвалидной коляске.
Миофасциальный болевой синдром (МФС)
Хроническая боль, возникающая в спазмированной мышце. Часто связан с перенапряжением мышцы, приводящим к нарушениям кровотока, местному воспалению, формированию мышечных уплотнений и триггерных точек, где концентрируется или откуда запускается боль. МФС может быть разной локализации, в зависимости от места расположения вовлечённых мышц.
Например, миофасциальный болевой синдром лица связан со спазмом жевательной мускулатуры. Проявляется болью в определённых зонах лица, порой отдающей в шею, невозможностью из-за боли достаточно широко открыть рот, совершать жевательные движения, болью и щёлканьем в височно-нижнечелюстном суставе.
Спастическая кривошея
Фиксация головы в неправильном положении, непроизвольные движения головой, связанные со спазмом мышц шеи. Спазм может иметь разные неврологические причины. Попытка выпрямить шею вызывает боль.
Ботулинотерапия болевого мышечного синдрома
Одним из самых эффективных современных методов лечения неврологической патологии, связанной с длительным спазмом мышц, является ботулинотерапия.
Как действует ботулинотерапия
Поскольку ботулотоксин прерывает передачу нервного импульса на спазмированную мышцу в зоне инъекции, мускул расслабляется, и боль исчезает. Действие ботулотоксина продолжается в течение 4-6 месяцев. Если по истечении этого времени симптом возобновляется, инъекцию можно повторить.
На что обратить внимание при проведении ботулинотерапии
Индивидуальный подход. Доза Ботокса и место инъекции определяются врачом для каждого пациента индивидуально, с учётом характера и выраженности процесса, а также других факторов. Поэтому необходима предварительная консультация невролога, который будет проводить лечение.
Контроль. Процедура проводится под контролем электронейромиографии, КТ навигации, когда положение иглы в мышце контролируется с помощью компьютерной томографии, либо ультразвуковой диагностики.
Профессионализм. Важно, чтобы лечение проводил в совершенстве владеющий методикой ботулинотерапии врач-невролог. Иначе процедура может оказаться безуспешной и даже опасной.
В Клиническом госпитале на Яузе ботулинотерапию проводят сертифицированные врачи, кандидаты медицинских наук с большим опытом практической работы.
Примеры процедур
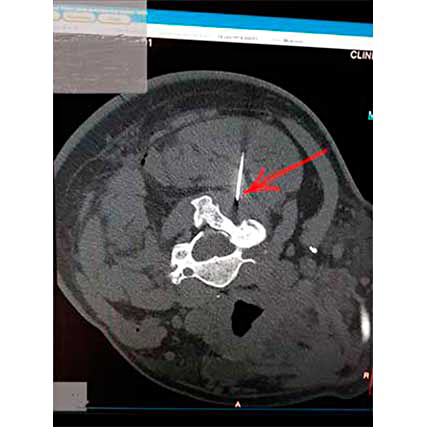
Ботулинотерапия синдрома грушевидной мышцы
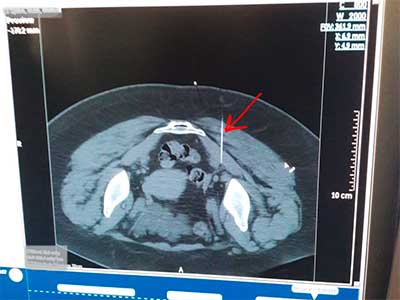 |  |
| При синдроме грушевидной мышцы применяется введение лекарственных препаратов, в том числе, ботулотоксина. В данном случае для точности попадания в брюшко мышцы использовалась КТ — навигация. На первом снимке видна игла в грушевидной мышце. На втором скане — при контроле видно, как препарат распределился в грушевидной мышце. Процедура выполнена зав. отделением неврологии, врачом высшей квалификационной категории Акуловой Еленой Михайловной. | |
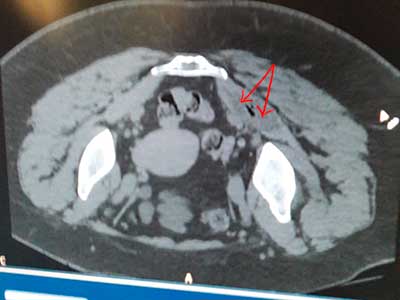
Ботулинотерапия спастической кривошеи
 | 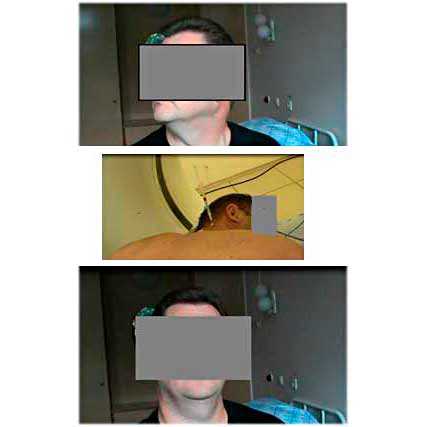 |
| Пациент со спастической кривошеей. До лечения в госпитале получал иньекции ботулотоксина в мышцы шеи без контроля, эффекта не было, продолжал сохраняться выраженный поворот головы вправо (верхнее фото). Под КТ-контролем положения иглы проводились инъекции ксеомина в нижнюю косую мышцу головы. Точное место инъекции было выбрано при помощи системы лазерного позиционирования компьютерного томографа. На скане видна игла в мышце. Глубина инъекции 9 см. В другие заинтересованные мышцы шеи ботулотоксин вводился под контролем УЗИ и электромиографическим контролем. Через 2 недели получен выраженный клинический эффект с выравниванием положения головы (нижнее фото). Процедура выполнена зав. отделением неврологии, врачом высшей квалификационной категории Акуловой Еленой Михайловной. | |
Ботулинотерапия бруксизма и миофасциального болевого синдрома лица
При бруксизме и миофасциальном болевом синдроме лица ботулотоксин вводится с электронейромиографическим контролем в глубокие латеральные крыловидные мышцы лица. В результате проходит скрежет зубами, стискивание зубов, исчезает болевой синдром лица и боли в височно-нижнечелюстном суставе.
записаться на консультацию
Стоимость ботулинотерапии миофасциального болевого синдрома Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Источник
- Ботулотоксин А
Миофасциальный болевой синдром встречается у 95% пациентов с хроническими болями в спине и характеризуется наличием боли внесуставной локализации, развивающейся вследствие формирования специфических «триггерных точек» возбудимости и повышения тонуса в мышцах, фасциях или сухожилиях.
Триггерные точки – дискретные, локальные, гиперраздражимые участки (точки) в скелетных мышцах. При этом эти точки крайне чувствительны к воздействиям, в частности к компрессии, отвечая на них болевым импульсом, отражающимся, в конечном итоге, в виде болезненности, двигательной дисфункции и вегетативных феноменов (Alvarez D.J., Rockwell P.G., 2002).
Клинически болевые синдромы, обусловленные формированием триггерных точек, характеризуются перепадами настроения у пациентов, что, в первую очередь, обусловлено болью, тугоподвижностью и вегетативными нарушениями (Malanga G.A., Cruz Colon E.J., 2010). Причинами таких синдромов могут являться биохимический дисбаланс в мышцах, острая травма или повторные микротравмы мышц, дефицит витаминов, а также гистопатологические механизмы (Alvarez D.J., Rockwell P.G., 2002).
Фармакотерапия миофасциальных синдромов включает назначение анальгетиков, НПВС, миорелаксантов, антидепрессантов, а также инъекции растворов местных анестетиков или солевого раствора непосредственно в триггерные точки. Некоторые субстанции, включая диклофенак, ботулотоксин А могут вводиться в триггерные точки. Причем повторные инъекции диклофенака в триггерные точки проводить не рекомендуется проводить, также как не следует вводить глюкокортикостероиды (Malanga G.A., Cruz Colon E.J., 2010), что обусловлено их потенциальной миотоксичностью (Simons D.G., 1999) (Fischer A.A., 1997). Инъекции в области триггерных точек не показаны для терапии пациентов с неспецифическими острыми или хроническими болями (Shen F.H., 2006).
Долговременная эффективность этих и других (не)фармакологических методов терапии миофасциальных синдромов неясна (Malanga G.A., Cruz Colon E.J., 2010) (Alvarez D.J., Rockwell P.G., 2002).
В одном проспективном исследовании проводилась сравнительная оценка эффективности анальгезирующей инъекционной терапии местными анестетиками в триггерные точки и физиотерапии, а также их влияния на нетрудоспособность, качество жизни и психологический статус пациентов с хроническими поясничными болями. В исследовании участвовали 27 пациентов, получавшие лечение с использованием различных традиционных физиотерапевтических методов, и 33 пациента, получавшие «нейрональную» терапию, основанную на введении раствора (20 мг/мл) лидокаина в триггерную точку люмбарного региона с целью устранения хронической поясничной боли продолжительностью в среднем 13,78±11,98 мес. Так, в обеих группах пациентов не было отмечено достоверных различий в оценках ВАШ, Roland Morris Disability Questionnaire (RMDQ), качества жизни Nottingham-Health-Profile (NHP) и параметров депрессии Hospital Anxiety-Depression Scale (HADS) (Atalay N.S., 2013).
Scott N.A. и соавт. провели систематический обзор публикаций и результатов рандомизированных клинических исследований с участием пациентов со скелетно-мышечными болями (незлокачественными), продолжительностью не менее 3 мес. с целью оценить эффективность инъекций в триггерные точки в лечении пациентов с миофасциальными синдромами. В конечном итоге, за период до июля 2006 г. авторам удалось найти результаты 15 рандомизированных, контролируемых исследований, соответствовавших их критериям поиска.
В результате, проанализировав полученные в ходе мета-анализа данные, Scott N.A. и соавт. пришли к заключению относительно безопасности проведения инъекций в триггерные точки в случае, если они проводятся с участием специалистов с достаточным практическим опытом. Кроме того, показано, что инъекции в триггерные точки позволяют купировать симптомы у пациентов с хроническими головными, шейными, суставными и поясничными болями с учетом места инъекции и могут рассматриваться в качестве адъювантной опции в комбинации с внутрисуставными инъекциями или другими методами лечения. Кроме того, инъекции в триггерные точки достоверно расширяют возможности физической терапии (упражнений) и улучшают ее исходы. Однако в ходе сравнительного анализа было показано, что инъекции в триггерные точки не имеют однозначного преимущества в сравнении с другими методами лечения. Между тем, научно обоснованных данных относительно пользы или неэффективности такого метода терапии недостаточно (Scott N.A., 2009).
Противопоказаниями для проведения инъекций в триггерные точки являются: прием антикоагулянтов, заболевания, сопровождающиеся кровотечениями, прием ацетилсалициловой кислоты (аспирина) в течение минимум 3 дней до инъекции, локальные или системные инфекции, реакции гиперчувствительности к агентами, применяемым в составе инъекций, острые мышечные травмы и боязнь уколов (Simons D.G., 1999) (Ruoff G.E., 1994).
Осложнениями инъекций в триггерные точки могут являться: вазовагальное синкопе, пневмоторакс, поломка инъекционной иглы, формирование гематомы (Simons D.G., 1999) (Ruoff G.E., 1994).
Ботулотоксин А
Ботулотоксин типа А (ботулинический токсин типа А)42 — нейротоксин, выделяемый бактерией Clostridium botulinum (Montecucco C., Molgó J., 2005), продемонстрировал свою потенциальную анальгетическую эффективность и безопасность в отношении пациентов с хроническими миофасциальными болевыми синдромами, мигренью, а также при других типах головных болей. Ботулотоксин А ингибирует высвобождение медиатора ацетилхолина из окончаний нервных волокон, иннервирующих скелетные мышцы. Подавление дальнейшего выброса ацетилхолина приводит к полной релаксации мышечных волокон и расслаблению мышцы в целом. На фоне мышечных спазмов, ботулотоксин А приводит к эффективному расслаблению мышц и, как результат, к устранению миофасциальной боли.
Интересно, при этом, что устранение боли в таких случаях происходит существенно быстрее, чем собственно релаксация мышцы, что указывает на наличие собственной анальгетической активности помимо основного миорелаксирующего действия. Так, существует предположение, что анальгетический эффект может реализовываться посредством блокады высвобождения нейромедиаторов, участвующих в проведении болевых нервных импульсов, в частности субстанции Р и глутамата (NMDA), что однозначно показано в ходе экспериментов in vitro с применением клеточных культур, а также в экспериментах на животных (Aoki K.R., 2003) (Sheean G., 2002) (Porta M., Maggioni G., 2004) и исследованиях с участием человека.
Так, в рамках одного открытого, проспективного исследования с участием 77 пациентов с рефрактерными миофасциальными болями, резистентными к стандартной терапии и физиотерапии, введение ботулотоксина А ассоциировалось с достоверным улучшением оценок по шкале ВАШ у пациентов на 15-й, 30-й и 90-й дни после инъекции, причем независимо от глубины расположения мышцы-мишени. При этом, у 83,1% пациентов не было отмечено клинически значимых нежелательных явлений (De Andrés J., 2003).
В одном рандомизированном, двойном слепом, плацебо-контролируемом исследовании введение ботулотоксина А (Ботокс®, Allergan Inc., США) в параспинальные мышцы пациентам с хроническими рефрактерными поясничными болями ассоциировалось с достоверным снижением интенсивности боли у 60% пациентов. Аналогичные эффекты отмечались в ходе проспективного, рандомизированного, открытого исследования с участием 75 пациентов (период последующего наблюдения 14 мес.), у 53% из которых отмечалось эффективное устранение боли. Причем эффекты, отмечавшиеся у пациентов после введения первой инъекции препарата, служили прогностическими факторами ответа на последующие инъекции (Jabbari B., 2007).
В одном предварительном клиническом исследовании с участием 40 пациентов с хроническими миофасциальными болями в области грушевидной мышцы, подвздошно-поясничной мышцы или лестничной мышцы проводилось сравнение эффективности купирования болевого синдрома на фоне внутримышечного введения ботулотоксина А и внутримышечной инъекции метилпреднизолона в комбинации с 0,5% бупивакаином. Так, на 30-й день после инъекции в обеих группах пациентов отмечалось сходное (статистически незначимое) достоверное снижение интенсивности боли. На 60-й день после введения инъекции ботулотоксина А оценки тяжести боли было достоверно ниже в сравнении с оценками в группе пациентов стандартной терапии (2,3 против 4,9). Эти данные указывают на значительное превосходство анальгетической активности ботулотоксина А в сравнении с комбинацией кортикостероидов и местных анестетиков (Porta M., 2000).
Техника, применявшаяся в упомянутых выше исследованиях, основана на введении препарата ботулотоксина А непосредственно в поясничную мышцу-разгибатель. Причем инъекции препарата проводятся на всем протяжении мышцы с расчетом 1 инъекция – на каждый уровень поясничного отдела, охваченного болевым синдромом, а также с учетом локализации триггерных точек. Доза ботулотоксина А на 1 инъекцию составляет 50 МЕ. Суммарная доза препарата на 1 сессию может варьировать в пределах до 500 МЕ (Jabbari B., 2007) (De Andrés J., 2003).
Терапия ботулотоксином А не ассоциируется, как правило, с клинически значимыми нежелательными эффектами. В то же время, примерно у 5% пациентов могут развиваться гриппоподобные симптомы. Таким образом, показано, что терапия ботулотоксином А, основанная на введении препарата в параспинальные мышцы может оказывать выраженное анальгетическое действие у некоторых пациентов с рефрактерными хроническими поясничными болями и безопасна в случае применение препаратов ботулотоксина А в рекомендованных дозах (Jabbari B., 2007) (De Andrés J., 2003).
Несмотря на воодушевляющие данные относительно потенциального анальгетического действия ботулотоксина А, следует отметить отсутствие достаточной доказательной базы, построенной на результатах оценки его эффективности и безопасности в ходе хорошо спланированных клинических исследований с участием различных однородных популяций пациентов с хроническими болями в спине (Sheean G., 2002) (Porta M., Maggioni G., 2004).
‹‹ Предыдущая Следующая ››
Автор материала: Булгакова Яна Сергеевна, кандидат биологических наук, ООО Сайнсфайлз
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
Чтобы разгладить морщинки и улучшить внешний вид, косметологи рекомендуют колоть ботокс в шею и область декольте. Кожа этих зон нежная, поэтому быстро теряет упругость. Ботокс блокирует мышечную активность, убирает мелкие и крупные складки, задерживает процесс старения.Процедура подтягивает дряблую шею,возвращают покровам гладкость и эластичность. Правильно проведённый сеанс редко вызывает отрицательную реакцию и сохраняет эффективность в течение 6-8 месяцев.
Читайте больше интересных статей на нашем сайте: faceandcare.ru
Когда нужны уколы ботокса?
В основу ботокса входит токсин ботулизма. Это нейропаралитический яд, который в небольших дозах расслабляет мышцы и прекращает их сокращение на несколько месяцев.Инъекции препарата востребованы в косметологии для комплексного омоложения и ликвидации мимических морщин.
Важно. Препарат рекомендуется для коррекции эстетических дефектов.С его помощью легко избавиться от складок на лбу,на переносице, в уголках губ, разгладить морщинки вокруг глаз, подтянуть линию подбородка.
Колют ли ботокс в шею?
Кожный покров в области шеи имеет тонкую структуру и легко подвергается негативному воздействию окружающей среды. Эпидермис быстро теряет упругость.Это приводит к дряблости и формированию некрасивых складок.
Столкнувшись с проблемой, девушки интересуются, колют ли ботокс в шею. Специалисты отвечают на вопрос положительно и говорят, что показаниями для уколов являются:
- Ярко выраженные возрастные изменения;
- Глубокие круговые складки;
- Снижение эластичности;
- Дряблость.
Инъекции убирают спазм, расслабляют мышечные волокна и обеспечивают мощный лифтинг эффект. Круговые морщины становятся менее заметными, кожный покров подтягивается, шея выглядит здоровой и молодой.
Особенности процедуры
Внимание. Сеанс омоложения должен проводить косметолог, имеющий достаточный опыт работы и знания в своей области. Выбирая специалиста, поинтересуйтесь отзывами,которые оставляют о нем пациенты и делайте процедуру только в клинике.
За несколько дней до сеанса врач проводит консультацию с человеком. Во время разговора он выясняет особенности жизни клиента, наличие сопутствующих заболеваний и вредных привычек. Обследование позволяет исключить противопоказания и определить состояние кожных покровов.В ходе консультации врач объясняет механизм действия ботулотоксина и рассказывает, как проводить уход за дермой после инъекций.
Чтобы коррекция шеи ботоксом прошла успешно, требуется правильная подготовка.За 7-5 дней до сеанса:
- Прекратите приём гормональных лекарств, препаратов для разжижения крови, антибиотиков;
- Ограничьте употребление соли и жирных блюд;
- Избегайте физических нагрузок;
- Не посещайте сауну и солярий.
Процедура происходит в кабинете врача и занимает 15-20 минут. В первую очередь косметолог определяет точки введения препарата и рассчитывает дозировку.
- Пациента усаживают в кресло и очищают область шеи антисептиком.
- Наносят обезболивающий гель или охлаждают покровы льдом.
- При помощи тонкой иглы вводят нужное количество лекарства в разные участки шеи.
- Уколы делают на расстоянии 2 см в область мышц вдоль морщин.
- По окончании работы врач обеззараживает места инъекций.
- Через час пациента отпускают домой.
Введение ботокса иногда сопровождается головокружением, формированием синяков на шее и лёгкой отёчностью.Могут возникать трудности при глотании,изменение голоса, онемение кожи в местах обработки. Такая реакция связана с индивидуальной особенностью человека или некомпетентностью косметолога. Обычно побочные явления проходят без последствий в течение 3-5 дней.
Какие бывают противопоказания?
Перед омолаживающим сеансом важно исключить противопоказания. Их список невелик:
- Беременность;
- Период лактации;
- Обострение хронических заболеваний;
- Дерматит и другие воспалительные процессы на коже;
- Низкая свёртываемость крови;
- Сахарный диабет.
Дата введения ботокса не должна совпадать с критическими днями, так как в этот период её эффективность снижается. Уколы можно делать с 18 лет, но до появления первых морщин в них нет необходимости. Процедура востребована у женщин 30-45 лет. У дам, перешагнувших пятидесятилетний рубеж, результаты ухудшаются, так как ботокс не может справиться с глубокими возрастными морщинами.
Внимание. Перед использованием ботулотоксина в обязательном порядке делают аллергический тест. Процедура разрешена только при отсутствии реакции на препарат.
Отзывы с фото до и после уколов в шею ботокса
Многие женщины стремятся задержать процесс старения и используют для этого передовые методики. В сети легко наqти много отзывов на ботокс в шею,в которых пациентки обсуждают достоинства процедуры, выкладывают фотографии до и после и отмечают минусы омолаживающих инъекций.
Мы сделали сравнительный анализ сообщений на форумах и в социальных сетях. Из них видно, что к положительным сторонам ботокса девушки относят:
- Безболезненность процедуры;
- Разглаживание глубоких и мелких морщин в области шеи;
- Быструю эффективность;
- Результат, сохраняющийся в течение 6 месяцев.
Из недостатков ботокса при коррекции шеи пациентки выделяют:
- Возможность побочных реакций;
- Временное действие препарата;
- Завышенную стоимость услуги в престижных салонах и клиниках.
В целом отзывы о применении ботокса в шею положительные.Женщины часто подкрепляют сообщения фото, на которых наглядно видно,каких результатов позволяет добиться сеанс.
Методика пользуется заслуженной популярностью как надёжный способ избавиться от дряблости шеи, повысить упругость зоны декольте и сгладить возрастные изменения.
Ответы косметолога на вопросы
Когда женщины начинают задумываться о коррекции морщин при помощи ботокса, у них возникает множество вопросов. Мы проконсультировались с профессиональным косметологом и попросили его осветить основные особенности омолаживающих сеансов.
Как часто можно повторять процедуру?
Периодичность использования препарата зависит от индивидуальных особенностей женщины.При правильном введении нейротоксин не проникает в кровяное русло. Незначительная дозировка исключает отравление организма. Эффективность сохраняется в течение 6-8 месяцев.
Ботокс вызывает привыкание. Частые уколы снижают действие препарата и приводят к тому, что мышечная активность восстанавливается быстрее. Чтобы этого избежать, омолаживающие процедуры рекомендуется делать не чаще 1-2 раз в год.
Сколько нужно единиц для коррекции шеи?
Чтобы рассчитать количество единиц, косметологу требуется провести осмотр женщины и оценить состояние кожи. Для разглаживания неглубоких слабовыраженных морщин необходимо около 25 единиц препарата.Крупные складки нуждаются в увеличении дозировки. В среднем на них нужно потратить около 40 единиц ботокса.
Стоимость процедуры в косметологическом салоне зависит от того, сколько лекарства было использовано во время сеанса.Цена единицы ботокса варьируется от 200 до 400 рублей.На коррекцию шеи придётся потратить от 8000 до 16000 рублей.
Мнение опытного специалиста о том, когда нужно делать ботокс смотрите в видео:
Когда будет виден результат от инъекций?
После введения лекарства происходит его распределение в мышечной ткани. Первые изменения можно заметить через 2-3 дня. На протяжении недели положительный эффект усиливается и достигает апогея через 7-10 дней.
Чтобы получить максимальный результат, придерживайтесь простых рекомендаций:
- По окончании процедуры не принимайте лежачее положение 3-4 часа, не наклоняйте голову и избегайте резких движений;
- В первые сутки исключите массаж в обработанной области и воздействие воды;
- Откажитесь на 2 недели от спиртных напитков и лекарственных препаратов;
- Не пейте много жидкости, чтобы не допустить отёков;
- В течение 2 недель не посещайте баню, солярий, сауну, избегайте спортивных занятий.
На заметку. Соблюдение этих условий помогает правильно распределиться препарату и предотвращает побочные эффекты.
Отзывы на ботокс в шею не оставляют сомнений, что он справляется с неэстетическими складками и повышает упругость кожного покрова. Если дозировка рассчитана правильно, а клиентка строго соблюдает инструкции врача, побочные явления наблюдаются редко. Стойкий эффект сохраняется надолго, поэтому процедура считается одной их самых востребованных для омоложения.
Источник
