Брекеты и вывихи челюсти

Под подвывихом понимают такое положение сустава челюсти, когда сочлененные поверхности отошли одна относительно другой, при этом точки их соприкосновения сохраняются.
Для патологии характерна нормальная функциональность сустава. Явление встречается у пациентов любого возраста, в том числе и у новорожденных, однако детские аномалии диагностируются в несколько раз реже, нежели подвывихи у взрослых людей.
Структура
Развитие нижнего челюстного аппарата – одно из самых важных достижений эволюционирования человека, благодаря чему отдел приобрел подвижность и считается автономной частью черепной коробки, способной самостоятельно выполнять ряд движений.
Височный нижний сустав является завершающим отделом челюстного костного фрагмента. Он локализуется в ямочном углублении, благодаря чему соединен с височной костной частью.
Анатомическая структурная особенность дала возможность человеку способность говорить, полноценно жевать пищу.
Если возникает подвывих, то суставная головка частично покидает ямку в силу воздействия ряда факторов. Часто данное явление можно наблюдать на фоне общего ослабления связок или мелкого суставного углубления.
При определенных навыках и опыте, если это случается достаточно часто, больной сам в состоянии поставить челюсть в нормальное положение.
Причины

Чтобы нижняя челюсть покинула место своей дислокации, требуется внешнее воздействие на нее силы, по интенсивности превышающей силу, фиксирующую их в сумочном углублении.
Анатомически эта сила у каждого человека индивидуальна. Выявлено множество случаев, когда даже сильное механическое воздействие в заданную область не приносит серьезных последствий и все ограничивается лишь ушибом.
При этом есть много людей, у которых даже простая пощечина способна спровоцировать подобное явление. Причина этому – недостаточная сила натяжения связок и слабое притяжение самих костей.
В этом случае катализаторами подвывиха выступают хронические факторы, вызывающие проблему с определенным постоянством:
- ревматизм в запущенных стадиях течения;
- прогрессирующий артрит;
- остеомиелит или диагнозы, способствующие деформации суставной зоны;
- судорожные проявления;
- последствия энцефалита;
- приступы эпилепсии.
Кроме того, выделяют и ряд травматических факторов, способных привести к подвывиху:
- механические травмы челюсти, например – удар различной степени интенсивности;
- чрезмерное открытие полости рта в процессе пережевывания фрагментов пищи, рвотных позывов, зевания;
- вредная привычка использовать ротовую полость не по прямому назначению – колоть орехи, разрывать слишком твердые предметы, открывать бутылки;
- врожденная деформация суставного углубления, не носящая выраженный характер – в такой ситуации головка часто выскакивает из ямки. В силу анатомического строения челюсти такая аномалия чаще диагностируется у женщин.
Классификация смещений
В зависимости от типа и проявляющих факторов, а также специфики положения суставной головки, подвывихи классифицируют:
- передние – головка расположена прямо перед углублением;
- задние – суставная голова локализуется в задней области сумки;
- боковые – при таких патологиях головка резко уходит в боковую часть по отношению к ямке.
Стоит отметить, что чаще всего наблюдается передняя форма подвывихов, именно по этой причине способов ее лечения несколько больше, чем для других клинических случаев.
Кроме того, подвывих может быть:
- односторонним – проявляется, когда патология отклонена либо в правую, либо в левую височную кость и саму челюсть;
- двусторонним – одновременно смещаются оба челюстных сустава.
Также имеет место разделение диагноза на простой и сложный тип подвывиха. В первом случае сустав только немного смещен, во втором – могут иметь место частичные разрывы связок, мышечных и соединительных фрагментов мягких тканей.
Симптомы и признаки
Невзирая на то, что каждой форме патологии присуща своя специфическая симптоматика, проявляющая наличие деформации, всем им в целом характерны признаки, являющиеся общими абсолютно для всех типов заболевания.
К ним относятся:
- болевой синдром различной степени интенсивности. Возникает при малейшей попытке пациента совершить движение нижней частью челюстного аппарата;
- невозможность совершать разнонаправленные движения;
- чрезмерное продуцирование слюнного секрета – объясняется затрудненностью проглатывания жидкости, и связанная с этим процессом, болезненность.
Помимо общих признаков, позволяющих говорить о наличии аномалии, двусторонний вывих передней зоны характеризуется следующими специфическими проявлениями:
- вынужденная необходимость держать рот широко открытым, поскольку челюстное смыкание практически невозможно;
- боль черепной коробки и отечность в ушной зоне;
- Частичная дисфункция речевого аппарата – речь становится несвязной и нечеткой, что затрудняет понимание собеседника.
При переднем подвывихе с одной стороны симптоматические проявления аналогичны, описанным выше, с той лишь разницей, что проявляться они будут только в одностороннем порядке. При этом один отличительный признак все же имеется – рот можно немножко прикрыть.
Симптомы, позволяющие говорить о двустороннем заднем подвывихе:
- сильный дискомфорт, граничащий с болью и отек черепной коробки в ушной области, при этом сам отек может появиться несколько позже;
- рот плотно сомкнут, и хотя бы частично его приоткрыть почти невозможно;
- нижний челюстной ряд уходит назад по направлению к гортани;
- пациент не способен находиться в лежачем положении, практически сразу у него возникают трудности с дыханием;
- несвязная речь.
Подвывих боковой:
- челюсть резко смещается в одно из направлений, что четко видно при визуальном осмотре у специалиста;
- болевой синдром локализуется в зоне размещения сустава;
- речь невнятная.
Как отличить от вывиха
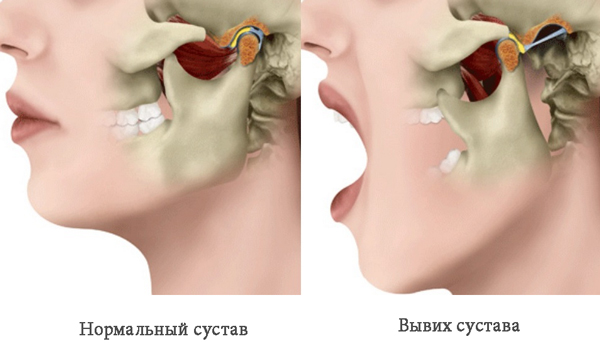
Вывих нижней челюсти – это не просто частичное смещение, а полный выход головки сустава из углубления ямки. В этом кардинальное отличие этих двух диагнозов, который безошибочно поставить можно только в условиях клиники.
Для этого пациенту после визуального осмотра профильным специалистом назначают рентген. По его результатам определяют степень смещения и ставят окончательный диагноз.
Стоит отметить, что проявляющая симптоматика у данной патологии практически идентична. Единственное различие – в интенсивности проявлений основных признаков заболевания.
В случае с вывихом все признаки, описанные ранее, будут более выраженными. Болевой синдром намного интенсивнее, чем в случае с подвывихом челюсти. Его лечение требует квалифицированной помощи врача.
Первая помощь
Самое первое, что следует предпринять в данной ситуации, вправить сустав инфильтративным или проводниковым способом.
До этого момента нужно:
- максимально успокоить человека;
- зафиксировать нижнюю челюсть любыми подручными способами;
- при выраженном болевом синдроме принять анальгетик.
Терапия
Независимо от формы патологии, она нуждается во вправлении сустава в челюстную ямку. В зависимости от сложностей клинической картины для устранения проблемы применимы несколько способов вправки.
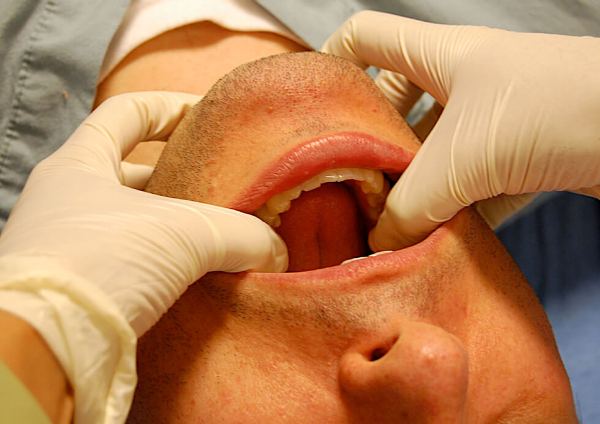
Метод Гиппократа
Поставить челюсть на место может только ортодонт. Перед проведением манипуляции он обматывает большие пальцы руки стерильной тканью, больного сажает на стул, а сам становиться к нему лицом. Все делается под местным обезболиванием.
Обернутые пальцы накладывают на коренные зубы, остальными плотно захватывают всю челюсть.
Доктор плавно давит на кость, расслабляя жевательные мышечные ткани. Затем челюсть смещается назад, а потом резко вверх. Щелчок говорит о том, что сустав стал на место. Челюсти самопроизвольно сомкнутся.
По окончании процедуры пациенту накладывают пращевидную повязку, и в течение 14 дней минимизируют нагрузку на пораженную область.
Метод Попеску
Проводится при диагностировании переднего вывиха в запущенной стадии течения. Способ оправдан, когда любые другие методики неэффективны. Исходя из ситуации, назначают либо общий, либо местный наркоз.
Все действия проводят при горизонтальном положении больного. Между нижними коренными и верхними зубами крепят валики из мягкой ткани или бинта, диаметром порядка 15 мм.
Врач производит давящее движение в зону подбородка по направлению вверх и назад. Так сустав заходит в нужное положение.
На основе протезов
Проводится, когда присутствует риск, что ситуация приобретет системный характер. Специальные ортодонтические приспособления – шины, фиксируют на зубах. Их классифицируют по двум типам – съемные и несъемные. Основное предназначение – не позволить ротовой полости открыться в полную силу своих возможностей.
В подавляющем большинстве данный способ лечения – это благополучное избавление от патологии, за исключением редких несущественных трудностей, связанных со степенью подвижности непосредственно сустава.
Прогноз в зависимости от сложности
При своевременном проведении процедуры вправления челюсти и принятии адекватных мер в процессе реабилитации, прогноз на полное излечение весьма благоприятен.
В редких случаях возможно повторное появление подвывихов, а также некоторая суставная тугоподвижность.
Из видео вы узнаете, как самостоятельно определить смещение челюсти.
Отзывы
Несмотря на то, по какой причине развивается подвывих челюсти, ситуацию ни в коем случае не следует пускать на самотек. Главное – своевременное обращение в клинику.
Если вы на собственном опыте сталкивались с данной аномалией, оставить свой комментарий можно в соответствующем разделе, и, возможно, это станет кому-то крайне полезным.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник
Интернет полон криков о помощи: после брекетов появились головные боли, шаткость, нервозность, «мне испортили лицо, шею и позвоночник». И это только крошечная часть возникающих проблем, но, увы, эти жалобы тонут в тоннах яркой рекламы голливудских улыбок на брекетах. К тому же, они не находят понимания у поставивших эти брекеты ортодонтов, которые стараются от таких «проблемных» пациентов поскорее избавиться, сообщая им, что это психологическая проблема или, что ещё хуже, просто над ними смеются.
Увы, это не смешно, поскольку наносимый пациенту брекетами вред порой приравнивается к нанесению ему черепно-мозговой травмы, в чем мы сможем убедимся ниже. Мне жаль, что я не знала о таких последствиях раньше, и, что пробелы в знаниях моего ортодонта пришлось восполнять мне как пациенту. В этой статье собрана информация от признанных специалистов мирового класса в области лечения ВНЧС, краниодонтов, ортопедов, постурологов, остеопатов — например, легендарного американского ортопеда начала двадцатого века Robert Lovett, знаменитых остеопатов Horace Magoun и Viola Frymann, блистательных Gerald Smith, Darick Nordstrom, Guiseppe Stefanelli, Leopold Busquet, John и Mike Mew, и др., а также основателя ортокраниодонтии у нас в стране доктора А.О. Савинова, который предоставил большинство ссылок и разъяснений на эту информацию на своём бывшем форуме orthocranio.ru и форуме forum.stom.ru.
Основываясь на исследованиях этих докторов, посмотрим, какое воздействие могут оказывать брекеты на череп, область шеи, позвоночник и здоровье пациента в целом. Если, пройдя через брекеты, вы узнаете что-то из перечисленного у себя, не отчаивайтесь, поскольку, как я смогла убедиться, все же есть выход и из этой ситуации, о чём мы поговорим ниже. Кроме того, мы разберёмся, почему у многих пациентов нижеперечисленных последствий для здоровья нет, и в каких случаях брекеты применять всё-таки можно. Ну, а теперь перейдем к главному — к каким калечащим последствиям для пациента может привести традиционное лечение на брекетах.
1. Лицо
https://orthotropics.com
В статье о том, как брекеты ломают лицо, мы уже подробно рассматривали, каким образом брекет-система вытягивает и опускает вниз максиллу — «кость красоты», отвечающую за формирование средней части лица. На фото выше мы видим ещё один наглядный пример такого негативного воздействия на красоту — поставленные девушке в 12 лет брекеты привели к тому, что уже к 14ти её лицо вытянулось и стало плоским, сгладилась его горизонтально развитая трехмерная структура. Кроме того, вытягивание максиллы вниз привело к тому, что глазные яблоки потеряли поддержку снизу, а это, в свою очередь, привело у девушки к эффекту «выпученных глаз». Но к ещё более катастрофическим последствиям для красоты лица приводит удаление зубов при брекетах.
работа William M Hang, https://facefocused.com
На первом фото выше мы видим состояние лица женщины, которой на предыдущем ортодонтическом лечении под установку брекетов было удалено два зуба на верхней дуге — в итоге лицо стало просто «скомканным» и свернутым внутрь, поскольку кожа и мышцы всегда обтягивают скелетную структуру как полотно рамку! К счастью, пациентка нашла грамотного краниодонта, работающего на аппарате ALF, ей была расширена верхняя челюсть, создано пространство для удаленных зубов (промежуточное фото), произведена их имплантация, и на последнем фото мы видим привлекательное трехмерно развитое лицо. При этом пациентка помолодела лет на десять! (ещё раз сравните последнее фото с первым, где женщине были удалены зубы, и это пространство было стянуто брекетами). Но, к сожалению, потеря красоты лица — не самое страшное, что может ожидать пациента после брекетов и, особенно, удаления при них зубов…
2. Череп
Straight Wire Appliance (SWA), или, попросту говоря, брекеты — лишь косметическая процедура, направленная на улучшение внешнего вида зубных рядов, главным образом, в передней их части. К сожалению, ортодонты зачастую забывают, что, помимо зубов, в стоматогнатическую систему организма входят: 1) кости лицевого и мозгового черепа; 2) суставы головы; 3) нервно-мышечный комплекс головы и шеи.
Кроме того, существует ещё краниосакральная система, важнейшей составляющей которой является так называемый краниосакральный механизм (КСМ), или первичный дыхательный механизм. Он назван механизмом, поскольку проявляется через сложные сочленения костей черепа, т.е. через механику. КСМ рассматривается как основной механизм жизни и, если возникает конфликт на одном из уровней, это приводит к различного рода дисфункциям, а впоследствии — и стойким хроническим заболеваниям, которые часто не могут диагностироваться даже врачами узких специальностей. Брекет-система сдерживает физиологическую подвижность костей черепа и, тем самым блокирует краниосакральный ритм.
Симптомы, связанные с нарушениями краниосакрального механизма, могут быть самыми разнообразными. Например: 1) вазомоторный ринит, который возникает в результате блокировки нёбной, решетчатой, клиновидной кости и верхней челюсти (максиллы), в результате чего нарушается дренирование решетчатых ячеек и раскрытие раковин; 2) компрессия и раздражение крылонебного узла, который формируется из ответвления тройничного нерва, приводит к стойким лицевым болям и расстройствам вегетативной нервной системы; 3) скручивание клиновидной кости вызывает деформацию и сужение просвета верхней глазничной щели (superior orbital fissure), что оказывает влияние на глазодвигательный, блоковый, тройничный и отводящий нервы и приводит к офтальмологическим проблемам и даже косоглазию;
4) искажение вращения височных костей оказывает влияние на внутреннее слуховое отверстие — предверно-улитковый нерв, что приводит к проблемам слуха и неустойчивости равновесия; 5) краниальные искажения, оказывающие влияние на диафрагму кости турецкого седла внутри черепа, вызывают гормональный дисбаланс и влияют на менструальный цикл у женщин, возникновние ПМС и снижение либидо у женщин и мужчин, вызванное влиянием на гипофиз; 6) компрессия затылочной кости оказывает сдавливающее воздействие на мозжечок, что приводит к нарушению координации движений и шаткости, кроме того, опосредованно оно оказывает влияние и на гипофиз; 7) любые смещения в области затылочного отверстия приводит к компрессии нервных сплетений крупных сосудов и артерий, проникающих через яремное отверстие в полость черепа, раздражению ствола мозга и блуждающего нерва; отсюда — головные боли и мигрени, дыхательные проблемы, а также проблемы с желудочно-кишечным трактом, запоры, диарея и беспокойное поведение.
forum.stom.ru
Все описанное было приведено не для того, чтобы вас утомить, а чтобы показать тот масштаб разрушений, который может вызвать малейшее вмешательство в стоматогнатическую систему организма. Но самые непредсказуемые последствия возникают при удалении «лишних» зубов и применении в этом случае эластических тяг, ведь это приводит в движение все 22 пары черепных костей! При этом не стоит забывать, что большинство пациентов приходят к ортодонту с уже имеющимися нарушениями краниосакрального механизма. Не хочется сгущать краски, но теперь вы понимаете, почему после брекетов встречаются случаи, сравнимые с черепно-мозговой травмой, после которой, наряду с основным лечением, человеку требуется длительная реабилитация, а не психолог, к которому пытаются направить вас в таком состоянии многие ортодонты! И это очень серьёзные вещи.
3. Височно-нижнечелюстные суставы
Одно из самых частых повреждений, наносимое брекетами! Из описанного выше мы уже увидели, как брекет-система может повлиять на всю структуру черепа. Височно-нижнечелюстные суставы находятся на пересечении этой объемной 3D-системы, и её смещение даже в одной из плоскостей неизбежно приводит и к смещению височно-челюстных суставов и дисков. Грубо говоря, если сравнить череп с маленьким домиком, который мы наклоним в одну из сторон, то нетрудно представить, что произойдёт с петлями двери (височно-нижнечелюстными суставами) на нём. Но это только один из возможных вариантов смещения.
В дополнение к этому «домик» может наклониться ещё и вперед или назад, и слегка «прокрутиться» вокруг своей оси. Что происходит при этом с петлями двери (височно-нижнечелюстными суставами) описывать, думаю, не нужно. А описание симптомов, возникающих у «счастливчиков», чей череп испытал на себе такое воздействие, во всех «красочных» подробностях можно найти в статье о «болезни-хамелеоне» ВНЧС. Но здесь ещё раз хочется обратить внимание на то, что зачастую пациент обращается к ортодонту, уже имея определённые краниальные искажения, а бездумное вмешательство при помощи брекет-систем только в разы усугубляет этот процесс. Алгоритм, который должен использоваться при таком лечении, мы рассмотрим чуть позже, а пока перейдём к тому, как повреждение, полученное на уровне черепно-челюстной системы, запускает процесс деформации нижележащих скелетных структур.
4. Атлант, шейные позвонки
https://orthotropics.com
На картинке показана самая упрощенная схема такого воздействия. Как видим, в случае горизонтально развитой, выдвинутой вперёд максиллы (верхней челюсти) череп находится в физиологичном вертикальном положении, находя спереди поддержку в нижней челюсти (более подробно об этом биомеханическом процессе можно почитать в этой главе книги Морено Конте «Как я выпрямил свой позвоночник»). В статье о том, как брекеты ломают лицо мы уже разобрали процесс, как брекет-система оттягивает максиллу назад и вниз. В этом случае блокируется и движение нижней челюсти, вынужденной двигаться в рамках новой заданной траектории. Как следствие этого процесса, голова неизбежно опускается вперёд, по «эффекту домино» вызывая и изменения в структуре всех шейных позвонков, начиная с первого шейного позвонка атланта. Но и это ещё далеко не всё, поскольку мы рассмотрели процесс опускания черепа только в его боковой плоскости. А есть ещё и фронтальная, и поперечная! (мы помним, что череп человека — объемная 3D-система):
osstefanelli.com
В случае повреждения этой системы брекетами (на фоне уже имеющихся краниальных искажений) череп может наклониться не только вперёд, но и в одну из сторон, и ещё скрутиться относительно своей вертикальной оси. Что происходит при этом с атлантом, который всегда приспосабливается к положению затылочной кости, вы и сами можете себе представить. Да и о последствиях смещения первого шейного позвонка многие знают не понаслышке (увы, и я тоже). Положение атланта оказывает огромное влияние на нервную, энергетическую систему человека и его способность испытывать счастье. Если вы думаете об установке брекетов, задумайтесь и об этом. Кроме того, теперь вы понимаете, как опускание и скручивание черепа приводит к таким явлениям как шейный сколиоз и лордоз. При врожденных деформациях черепа этот процесс растягивается на годы, когда у организма есть время на выработку приспособительных механизмов, в то время как на брекетах и, особенно, удалении под них зубов, этот процесс развивается довольно быстро и мучительно, поскольку такое резкое вмешательство является для организма шоком.
5. Мышцы шеи и позвоночная артерия
При опускании черепа вперёд и развитии шейного лордоза мышцы шеи в своей задней части укорачиваются, а в передней части — удлиняются. Эта ситуация усугубляется шейным сколиозом, при котором в мышечных цепях, идущих от нижней челюсти через подъязычную кость к ключицам, а также от затылочной кости к ключицам, появляется напряжение различной интенсивности с разных сторон. Теперь вы можете представить, что происходит при этом с питающими мозг позвоночными артериями, которые проходят частично в костных каналах смещенных шейных позвонков, и частично — оказавшись в компрессиии под лестничными мышцами.
Ну, и для полной картины не будем забывать и о шейном нервном сплетении, сформированном передними ветвями четырёх верхних шейных спинномозговых нервов, которое располагается на поверхности глубоких мышц шеи (поднимающей лопатку, медиальной лестничной мышцы, и ременной) на уровне четырёх верхних шейных позвонков. Они иннервируют все расположенные рядом мышцы шеи и головы, дают кожные ветви большого ушного нерва, малого затылочного и, кроме того, диафрагмальный нерв шейного сплетения спускается вниз по передней поверхности лестничной мышцы и проникает в грудную полость через верхнюю апертуру грудной клетки, проходя вплотную к перикарду и, заканчиваясь в толще диафрагмы. Представили, что происходит в случае его компрессии перенапряженными мышцами шеи? И это тоже прямое следствие брекетов! Но и это ещё не всё.
6. Позвоночник и таз
Ещё в начале двадцатого века ортопед Robert Lovett описал в своих работах взаимосвязи в скелетной структуре человека в форме S и в форме #, при которых затылочная кость имеет корреляцию с грудным отделом позвоночника (Т1-5), поясничным и крестцом, а височные кости — с шейным (С1-6), лопатками, рёбрами, грудным отделом позвоночника (Т6-12) и тазовыми костями. Поэтому любое изменение пространственного положения затылочной кости приводит к изменениям в положении верха грудного и поясничного отдела позвоночника и крестца (впрочем, прослеживается и обратная связь), а асимметричное вращение височных костей в черепе всегда будет происходить одновременно с асимметричным вращением тазовых (подвздошных) костей, т.е. синхронно, но в зеркальном отражении, а также изменениями в шейном и нижнем грудном отделах позвоночника.
osstefanelli.com
Такие изменения в скелетной структуре происходят после брекетов не одномоментно, поскольку связь здесь всё-таки не прямая, а линейная, но уже спустя короткие месяцы пациенты могут обнаруживать у себя первые признаки таких нарушений, которые развиваются годами, приводя к постепенным изменениям всех нижележащих скелетных и мышечных структур вплоть до стоп…
Не ‘кто виноват’, а ‘что делать’
Эйнштейн говорил, что проблему невозможно решить на том уровне, на котором она возникла, а только поднявшись на уровень выше. В качестве альтернативы брекет-системам предлагается другой подход: прежде, чем установить Straight Wire Appliance, или, попросту — брекеты, необходимо исправить имеющиеся черепные деформации. Устранение таких деформаций начинается со стабилизации височно-нижнечелюстных суставов и коррекции правильного положения максиллы (верхней челюсти), которая производится на внутриротовом аппарате ALF и интегрируется с остеопатией. Эта методика, которая называется в нашей стране ортокраниодонтией, направлена на стимулирование самокоррекции зубочелюстных деформаций, а брекеты в ней подключаются лишь в заключительной фазе для того, чтобы повлиять, например, на осевое положение передних зубов.
ортокраниодонтия, работа А. Савинова (промежуточная стадия лечения)
После устранения черепных деформаций брекеты не приводят к нарушениям в работе краниосакрального механизма, поскольку это гарантируется философией и методом функционального аппарата ALF, который может работать одновременно с брекетами. Именно здесь и кроется ответ на вопрос, почему у многих пациентов после брекетов нет вышеперечисленных негативных последствий для здоровья (кроме, пожалуй, жалоб на изменившееся лицо), в то время как у других «лечение» на брекетах оказывается довольно калечащим. Дело именно в изначальном состоянии краниальной системы и уже имеющихся деформациях, с которыми пациент приходит к ортодонту. Другое дело, сколько таких пациентов без краниальных и скелетных нарушений к нему приходит?
ортокраниодонтия, работа А.О.Савинова
Кроме того, адаптационные возможности самой зубочелюстной системы достаточно велики и это, в свою очередь, позволяет нещадно насиловать природу со стороны бездумно работающего стоматолога. Поэтому, несмотря на то, что традиционно работающие ортодонты, мягко говоря, уделяют недостаточное внимание краниальным искажениям и суставам, все же у некоторых пациентов «лечение» на брекетах проходит более-менее гладко, особенно в молодом возрасте, а у некоторых — не совсем… И одним из таких пациентов стала я. С момента создания этого блога мне написало немало людей с гораздо более худшими ситуациями, когда после брекетов и, особенно удаления зубов на них, люди теряли не только здоровье, но и работу, друзей, а некоторые — даже семью и веру в себя. Поэтому ортодонты должны переосмыслить то, что они делают, поскольку от качества их работы порой зависит не только здоровье пациента, но и его дальнейшая судьба (про вопросы кармы, причин и следствий сейчас не надо — мы поговорим об этом как-нибудь в другой раз).
Самое обидное, что предотвратить обращение к ортодонту вообще могло бы своевременное выполнение совершенно бесплатных миофункциональных упражнений, которые восстанавливают ширину зубных рядов и красоту лица, полностью излечивая и от ВНЧС (по свидетельству британского доктора направления orthotropics Mike Mew и норвежского краниодонта Geir Olsen). Но это уже не о тяжёлых случаях после применения брекетов и, особенно удаления на них зубов и применения эластических тяг. Лечение на аппарате ALF в этих случаях — альтернатива, которая, к сожалению, тоже не сахар, поскольку в этом процессе в обратном порядке возвращаются абсолютно все имевшиеся симптомы и, чтобы пережить это лечение, нужна большая сила духа. Также, несмотря на все достоинства ортокраниодонтии, очень большое препятствие, что в нашей стране специалистов этого направления действительно высокого класса пока ещё очень мало — для обретения себя в этой профессии недостаточно просто пройти курсы, а необходимо постоянно учиться в течение очень многих лет — и не только ALF-ортодонтии, но и остеопатии, постурологии, ортопедии и некоторым другим смежным специальностям. Тут сила духа нужна уже от врача. И, тем не менее, я искренне считаю, что с этим направлением связано будущее ортодонтии как науки в его тесной связи с краниальной остеопатией.
Ортокраниодонтия: философия и базовый алгоритм лечения — здесь.
Можете ли вы доверять своему стоматологу? — тут.
__________________
© zub-za-zub.ru
Источник
