Бурсит большой ягодичной мышцы
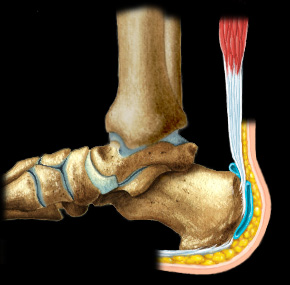
Тазобедренный сустав является частью опорно-двигательной системы.
Рядом с ним располагается седалищная синовиальная сумка (бурса), выполняющая роль своеобразного амортизатора, смягчающего трение сустава о прилегающие тканевые структуры во время двигательной активности.
Происходит это за счет формирования в околосуставной сумке специальной жидкости.
Под воздействием неблагоприятных факторов внутри бурсы развиваются воспалительные процессы, которые приводят к появлению характерной симптоматики, в частности к ограничению двигательной активности.
Без своевременной терапии могут возникать серьезные осложнения и даже инвалидность.
Только распознав симптомы седалищного бурсита тазобедренного сустава и пройдя лечение патологии можно быстро избавиться от проблемы и восстановить движения в пораженном суставе.
Как образуется заболевание?
Седалищная синовиальная сумка находится рядом с седалищным бугром, костью на которой переносится вес человека вовремя сидения.
При травмах или высоком механическом трении на данную область возникают незначительные микротравмы, которые со временем приводят к возникновению патологических процессов в бурсе.
При наличии повреждения целостности кожных покровов (мелкие царапины, ушибы, ранки) существует высокий риск проникновения инфекционных возбудителей, в результате развиваются гнойные процессы.

Болевые ощущения при бурсите седалищного-тазобедренного сустава
К образованию седалищного бурсита тазобедренного сустава могут привести следующие причины:
- постоянные высокие нагрузки на данную область, чаще у профессиональных спортсменов, занимающихся бегом на короткие и длительные дистанции, ездой на велосипедах; а также у людей, которые вынуждены ежедневно подниматься по высоким лестницам либо находится на ногах;
- сидячий образ жизни;
- патологические процессы в позвоночном столбе (артрозы, артриты, искривление и прочее);
- в случаях, если одна нога короче другой;
- эрозивно-деструктивные поражения мелких суставов;
- в результате нарушения метаболических процессов происходит отложение солей кальция в бурсе;
- операции на тазобедренном суставе в прошлом;
- сахарный диабет;
- ожирение;
- сидение на холодном.
Симптомы седалищного бурсита
Симптомы седалищно-ягодичного бурсита проявляются в виде острых либо хронических процессов.
Для острого бурсита характерны выраженные клинические проявления в виде:
- сильных болей вовремя сгибания бедра;
- тянущих дискомфортных ощущений, возникающих после длительного пребывания в сидячем положении;
- припухлости и отека в пораженном месте, имеющих четкие границы;
- повышении температурных показателей тела;
- ухудшается общее самочувствие, возникает вялость;
- усиление болевого синдрома в ночной период с иррадиацией в область колена и поясницы;
- при нагноении бурсы повышается температурный режим тела до 39-40 градусов, возможно расстройство стула в виде диареи, иногда возникают приступы рвоты.
Хронический процесс возникает при отсутствии лечения острого бурсита либо в результате длительного воздействия на сустав.
В данном случае симптомы проявляются незначительным дискомфортом, болезненными ощущениями при сгибании бедра, припухлость и отек отсутствуют.
Диагностика и лечение седалищно – ягодичного бурсита тазобедренного сустава
При появлении первых симптомов седалищного бурсита следует обратиться за квалифицированной медицинской помощью и пройти необходимое обследование, состоящие из:
- Лабораторного анализа крови для выявления воспалительных процессов в организме.
- Рентгенография.
- УЗИ.
- Диагностическая пункция из седалищной сумки для определения характера патологического экссудата.
При наличии результатов врач составляет схему наиболее эффективного результата индивидуально в каждом отдельном случае.
Первоначально пациенту следует ограничить двигательную активность в пораженном суставе, в некоторых случаях накладывается обездвиживающая повязка.
Основу лечения составляет использование медикаментозных препаратов для снижения воспаления и болезненности, а также различные методы физиотерапевтических процедур.

Диагностика седалищного бурсита тазобедренного сустава
Хронический бурсит требует выкачивания патологической жидкости с помощью шприца и последующего промывания бурсы антисептиком, введением антибактериальных и кортикостероидных средств.
В тяжелых случаях проводится полное иссечение синовиальной сумки (бурсэктомия). Такая операция позволяет сохранить дальнейшую дееспособность сустава.
Медикаменты
Медикаментозное лечение проводится в обязательном порядке и позволяет купировать острые боли и снять воспалительные явления в бурсе.
Необходимые препараты и дозировку назначает лечащий специалист:
- НПВП (Ибупрофен, Диклофенак, Напроксен);
- лекарства с обезболивающим эффектом (Анальгин);
- кортикостероидные препараты (Дексаметазон, Преднизолон);
- при инфекционном процессе назначаются антибиотики препараты широкого спектра действия;
- в дальнейшем применяются лекарства, восстанавливающие хрящевую ткань.
Физиотерапия
Физиотерапия является основным методом лечения седалищно-ягодичного бурсита, позволяющая восстановить функциональность тазобедренного сустава.

Преднизолон для лечения седалищного бурсита тазобедренного сустава
Применяются физиотерапевтические процедуры после купирования острого процесса и заключаются в использовании:
- лекарственного электрофореза;
- парафиновых аппликаций;
- ультравысокочастотной индуктотермии;
- лечебный массаж;
- ЛФК;
- прикладывание сухого тепла.
Заключение
Корректное лечение седалищного бурсита позволяет в короткие сроки избавиться от заболевания, которое значительно ухудшает качество жизни.
Хронические процессы нуждаются в более длительной терапии.
В целом при своевременном обращении к врачу прогноз заболевания благоприятный.
При выполнении всех врачебных назначений восстанавливается полная подвижность сустава.
Видео: Бурсит тазобедренного сустава и его лечение
Источник
Везде, где кости, сухожилия, или связки движутся и трутся друг о друга особенно в области суставов, точки контакта смягчаются маленькими заполненными жидкостью мешочками, называемые бурса. Сумки выстланы специальными клетками, называемые синовиальными клетками которые вырабатывают жидкость богатую коллагеном и белком. Уменьшая трение, каждая из таких сумок (в организме их около 150) помогает суставам работать, гладко обеспечивая необходимый объем движений. Бурса позволяет обеспечить движения разно-векторные движения в таких суставах как плечевой, локтевой, коленный, бедренный, голеностопный. Воспаление и отечность бурсы называется бурситом.
Причины бурсита
Избыточные нагрузки на сустав или травма, а также длительная нагрузка может быть причиной воспаления околосуставной сумки. Сумка наполняется избыточным количеством жидкости, которая вызывает давление на окружающие ткани. Непосредственно первым сигналом бурсита является боль, часто сопровождаемая покраснением отечностью и болезненностью. Это отличительная особенность бурсита в отличие от тендинита, который является воспалением сухожилия в месте прикрепления сухожилия мышцы к кости. Определенное значение в возникновение бурсита имеет возраст и наиболее часто в старшем возрасте подвержено бурситу плечевой сустав, который имеет наибольший диапазон движений среди всех суставов. Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Основными причинами развития бурсита являются травма, инфекции и ревматологические заболевания.
Травма
Травма может быть как провоцирующим фактором, так и непосредственно приводить к развитию бурсита.
Бурсит часто развивается из-за особенностей работы человека. Тяжелая физическая работа, связанная с необходимостью выполнять длительные повторяющиеся и тяжелые нагрузки.Наиболее распространенная причина хронического бурсита — незначительная травма, которая может произойти, например, в плече при резком броске мячом. Или, к примеру, бурсит препателлярный возникает от длительного стояния на коленях при мытье полов.
Возможно также развитие острого бурсита от удара, например по колену, что приводит к накоплению крови в бурсе.
Инфекции
Сумки находятся близко к поверхности кожи и нередко подвержены инфицированию вследствие этого – такой бурсит называют инфицированным. Наиболее частым микроорганизмом вызывающими бурсит являются стафилококк. Наиболее подвержены инфицированному бурситу люди с ослабленной иммунной системой (больные диабетом, хронические алкоголики, пациенты длительно принимающие кортикостероиды). В 85 % случае инфицированные бурситы встречаются у мужчин. Ревматологические состояния.
Ревматологические заболевания
При различных ревматологических состояниях возможно вторичное воспаление сумок. Кроме того такие заболевания как подагра или псевдоподагра из-за отложения солей в сумке могут вызвать развитие бурсита.
Симптомы
Общие симптомы бурсита включают:
- Боль, воспаление и отечность в плече, локте, бедре, или колене, особенно заметные при разгибании суставов.
- Скованность или снижение диапазона движений в суставе с или без боли.
- Слабость в мышцах из-за боли. Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Плечо
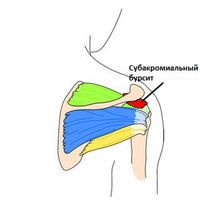 В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно — результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно — результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
Боль ночью усиливается, объем движений в плече уменьшается и появляется болезненность в определенных зонах.
Локоть
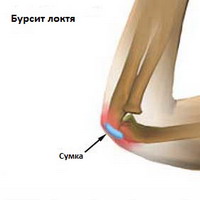 Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
- Боль может увеличиваться в локте в согнутом состоянии, так как увеличивается давление на сумку.
- Этот вид бурсита чаще всего имеет посттравматический характер и может быть связан как с прямой травмой так же и при избыточной ротации и сгибании в локте (например, при покраске).
- Инфицирование также довольно часто происходит при этом виде бурсита.
Колено
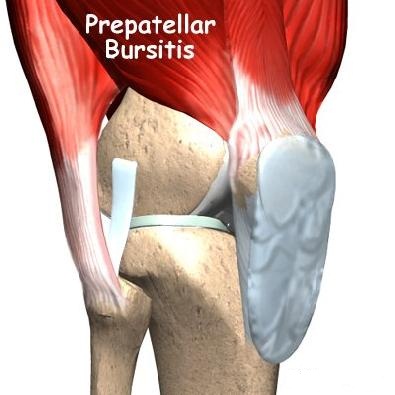
- Препателллярный бурсит передней коленной чашечки. Опухоль на передней части коленной чашечки может быть вызвана хронической травмой (как от стояния на коленях) или последствием удара по колену. Опухоль может появиться в течение 7-10 дней после единственного удара по этой области, обычно от падения. Препателлярный бурсит также называют коленом священника или коленом уборщика ковров.
- Подколенный бурсит располагается в области расположения трех главных сухожилий внутренней части колена. Этот вид бурсита бывает чаще всего у пациентов с наличием артрита и это, как правило, женщины средних лет с избыточным весом. Подколенный бурсит проявляется болями при сгибании колена и в ночное время. Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Лодыжка
 Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Также этот бурсит может быть следствием ахиллова тендонита.
Бурсит в этой части тела часто происходит как последствие избыточных нагрузок у молодых легкоатлетов, конькобежцев, и у подростков женского пола начинающих носить туфли на каблуках. Боль обычно локализуется в конце пятки и увеличивается при движении стопы.
Ягодицы
Бурсит седалищно-ягодичный (Ischiogluteal) вызывается воспалением седалищной сумки, которая находится между основанием тазовой кости и, большой мышцей ягодицы (musculus gluteus maximus). Воспаление может быть вследствие длительного сидения на твердой поверхности или занятий велосипедным спортом. Бурсит Ischiogluteal также называют болезнью ткача. Боль возникает при сидении и при ходьбе.
- Возможно, болезненность в области лобковой кости, которая усиливается при сгибании и вытягивании ноги.
- Боль может иррадиировать по задней поверхности бедра.
- При надавливании в области воспаленной сумки появляется острая боль.
- Боль усиливается в положении лежа с пассивно согнутыми бедрами.
- Возможно затруднение при вставании на цыпочки с больной стороны.
Бедро
Бурсит подвздошно-поясничной мышцы. Эта сумка является самой большой и находится глубоко в тканях бедра около сустава. Бурсит этой локализации как правило связан с проблемами в бедре такими как артрит или травма бедра
Боль при подвздошно-поясничном бурсите локализуется в передней части бедра с иррадиацией в колено и увеличивается при разгибании бедра и ротации. ?Экстензия бедра во время ходьбы причиняет боль так, что приходится укорачивать шаг и ограничивать нагрузку на ногу. Возможна болезненность в области паха. Иногда увеличенная сумка может напоминать грыжу. Возможны также такие ощущения как покалывание или онемение если происходит компрессия чувствительных нервов увеличенной сумкой
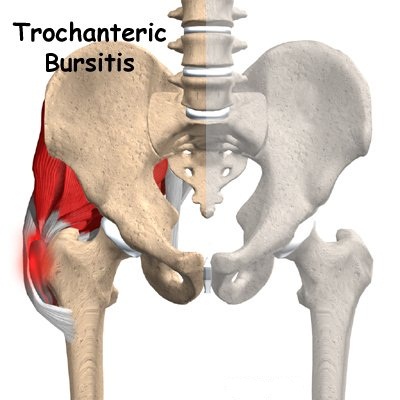 Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
- Наличие болей в суставе более нескольких дней.
- Ограничение подвижности в уставе.
- Наличие отечности, которая не исчезает после приема НПВС.
- Повышение температуры при наличии болей в суставе.
- Более горячие на ощупь участки в области сустава или покраснение.
- Участки болезненности в области сустава.
Диагностика
Диагноз бурсит выставляется на основании совокупности симптомов, клинических проявлений, истории заболевания и инструментальных методах диагностики. История болезни позволяет выяснить наличие сопутствующей соматической патологии.
Некоторые диагностические процедуры могут быть назначены, для того чтобы исключить другие причины болевых проявлений. Они включают следующие диагностические процедуры:
- Рентгенография позволяет визуализировать наличие остеофитов или артритов.
- Анализ пунктата (микроскопия), который был получен в результате пункции увеличенной сумки, позволяет исключить подагру и наличии инфекции. Бурсит в колене и локте наиболее часто подвержен инфицированию.
- Анализы крови позволяют исключить ревматологические заболевания (например, ревматоидный артрит) и метаболические заболевания (сахарный диабет).
- МРТ может быть назначено при необходимости детальной визуализации морфологической картины.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани. Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Профилактикой бурсита является исключение нагрузок приведших к развитию бурсита. Нередко рекомендуется ношение ортопедических приспособлений, особенно если работа связана с определенным риском травмирующих движений. ЛФК тоже позволяет оптимизировать работу мышц и связок.
Источник
Если прогрессирует бурсит тазобедренного сустава, неприятные симптомы сосредоточены не только в ягодичной зоне, но и во всем организме; поэтому консервативное лечение необходимо начинать уже при первых жалобах пациента. При отсутствии врачебных мероприятий человек теряет ход, может даже получить группу по инвалидности. Воспаление суставной сумки тазобедренного сустава склонно к хроническому течению, т. е. после первого приступа не исключено возникновение повторного, не менее интенсивного по симптоматике приступа.
Что такое бурсит тазобедренного сустава
Это воспалительный процесс, сосредоточенный в околосуставной сумке, который сокращает выделение суставной жидкости и, тем самым, заметно повышает нагрузку на тазобедренный сустав, способствует его травмированию. Так теряется амортизация прочной конструкции, а в патологический процесс уже вовлечены вертельная, седалищная, подвздошно-гребешковая сумки. По симптоматике бедро продолжает сильно болеть, и при отсутствии своевременной терапии острая боль приобретает постоянный, рецидивирующий, усиливающийся характер. Данное заболевание имеет код по МКБ-10 М71.1.
Причины
Прежде чем начать консервативную терапию, важно выяснить этиологию патологического процесса. Чаще появлению воспалительной жидкости предшествуют травмы и механические повреждения кости бедра, которые происходят при раздражениях, падениях или ударах бедра об острые углы. Если человек привык все делать бегом, он автоматически попадает в группу риска. Прогрессирующий бурсит большого вертела бедренной кости связан с воздействием следующих патогенных факторов:
- длительные статические и динамические нагрузки на тазобедренный сустав;
- патологии позвоночника;
- перенесенные операции на тазобедренном суставе;
- профессиональные травмы бедренной кости;
- избыточная масса тела, малоподвижный образ жизни;
- пенсионный возраст;
- инфицирование вертельной бурсы;
- длительное переохлаждение организма;
- как осложнение артрозов, ревматоидного артрита, костных шпор, отложения солей (также свойственный ревматоидному артриту).
Виды
Мало снизить физическую нагрузку и ограничить подвижность конечности, чтобы быстро выздороветь или хотя бы ускорить естественный процесс восстановления тканей. Необходимо провести диагностику с целью определить разновидность прогрессирующего бурсита с вовлечением в патологический процесс тазобедренного сустава. В зависимости от локализации очага патологии врачи выделяют:
- Вертельный бурсит. Зона поражения сосредоточена в месте крепления к большому вертелу средней ягодичной, грушевидной, верхней и нижней близнецовых мышц.
- Подвздошно-гребешковый. Очаг патологии локализуется с внутренней стороны паховой области, где сосредоточены сухожилия гребенчатой и подвздошно-поясничной мышц.
- Седалищный. Болеть может в месте, где к седалищному бугру крепятся сухожилия мышц задней поверхности бедра (ягодичной зоны).
Симптомы
При инфекционных бурситах очаг патологии начинает болеть. На ранней стадии воспаления боль усиливается преимущественно при ходьбе, тогда как в запущенных клинических картинах не отпускает даже в ночное время суток (в стадии покоя). Интенсивность обострения заболевания зависит от ягодичной зоны, где сосредоточен патологический процесс. Ниже представлены общие симптомы независимо от разновидности бурсита:
- подъем температуры тела;
- повышенное напряжение широкой фасции бедра;
- боль с гиперемией и припухлостью очага патологии;
- ограниченная подвижность;
- болезненность связок, слабость мышц;
- повышенная нервозность.
Бурсит вертельной сумки
Чаще указанное поражение суставных тканей наблюдается у профессиональных спортсменок, которым свойственный широкий таз. Такая анатомическая особенность женского организма провоцирует продолжительность трения мышц, сухожилий в области прикрепления, в результате чего наблюдается износ некогда прочных конструкций. Симптомы, которыми можно охарактеризовать вертельные сумки средней ягодичной мышцы, представлены ниже:
- резкая боль в области бедра и коленных суставов, которая возникает при сидении на корточках, подъеме по лестнице, вращательных движениях;
- болезненность при выборе позиции корпуса – лежа на боку, временное онемение конечностей;
- ощущение выраженного щелчка при попытке выполнить резкое движение нижними конечностями.
Подвздошно-гребешковый бурсит
Указанная разновидность бурсита имеет сходную симптоматику с артритом тазобедренного сустава, поэтому характерный недуг требуется грамотно и своевременно дифференцировать. Болезненный рецидив связан с переохлаждениями или длительной физической нагрузкой, а пациент озвучивает специалисту следующие жалобы:
- боль в бедре ниже паха;
- усиление болевого синдрома в момент сгибания и разгибания бедра;
- ограниченная подвижность конечностей.
Седалищно-ягодичный бурсит
В патологический процесс вовлечена ягодичная зона в зоне седалищного бугра, а определить этиологию патологического процесса врачи так до конца и не сумели, однако выдвинули ряд провоцирующих факторов. Сниженная выработка синовиальной жидкости при хроническом бурсите проявляется в пораженном организме такими симптомами:
- болевой приступ при длительном соблюдении одной позиции;
- учащение ночных приступов боли;
- визуальное увеличение седалищного бугра, ощутимое при пальпации тазобедренного сустава.
Диагностика
Чтобы определить бурсит, требуется качественно обследоваться. В данном случае речь идет о визуальном осмотре ортопедом предположительного очага патологии, проведении пробы Обера. Это манипуляции с ногой (сгибание под прямым углом, разгибание, отведение), после чего врач наблюдает за поведением предположительного очага патологии. В качестве приборной диагностики врачи рекомендуют дополнительно выполнить рентгенографию, чтобы появилась возможность различить участки оссификации сухожилий поблизости большого вертела, и остеофиты в местах их крепления.
Лечение бурсита тазобедренного сустава
Первым делом пациенту рекомендуется полный покой и отказ от чрезмерных физических нагрузок. При поражениях капсулы тазобедренного сустава врач проводит системную обезболивающую терапию и полный курс ЛФК. В первом случае речь идет о применении нестероидных противовоспалительных препаратов, во втором – о лечебной физкультуре с комплексом несложных, но эффективных упражнений. Дополнительные рекомендации ортопеда представлены ниже:
- При острых болях рекомендуется использовать трости и костыли, тем самым минимизировать нагрузку, обеспечить прочную фиксацию очага патологии.
- Эффективной реабилитацией является сухое тепло, курс массажа и пешие прогулки на свежем воздухе.
- Суставы и мышцы требуется дополнительно тренировать, однако делать это не в стадии острого приступа боли.
Препараты
Основная цель медикаментозного лечения бурсита – подавить воспаление и устранить болевой приступ пораженного тазобедренного сустава. Поэтому уместно присутствие следующих фармакологических групп в схеме комплексной терапии:
- нестероидные противовоспалительные средства: Напроксен, Ибупрофен, Пироксикам;
- обезболивающие средства: Диклофенак, Анальгин;
- кортикостероиды: Преднизолон, Кортизон, Дексаметазон.
Если говорить об эффективных медикаментах, обеспечивающих положительную динамику при бурсите, врачи выделяют следующие фармакологические позиции, которые не должны становиться методом поверхностного самолечения. Итак:
- Преднизолон. Это гормональный препарат, который имеет несколько форм выпуска. При острых состояниях начинать рекомендуется с общей дозы 20–30 мг/сутки, тогда как поддерживающая терапия выполняется в дозировке 5–10 мг/сутки. Курс лечения для удаления бурсита определяется индивидуально.
- Дигидрокверцетин плюс. Это природный антиоксидант, питающий суставную ткань, обеспечивающий быстрое восстановление микроциркуляции крови. Активные компоненты освобождают от свободных радикалов, которые препятствуют процессу регенерации травмированных тканей. Принимать внутрь положено по 4 таблетки дважды за сутки.
- Диклофенак. Это мощный обезболивающий препарат, который при бурсите снижает выраженность тревожной симптоматики, предоставляет временное облегчение. За сутки рекомендуется принимать внутрь по 1 пилюле с интервалом не менее 4 – 5 часов до полного исчезновения тревожной симптоматики.
Физиотерапевтическое лечение
Это дополнительный метод интенсивной терапии бурсита, основная задача которого – окончательно восстановить подвижность пораженного сустава, вернуть ход пострадавшему пациенту. Физиотерапевтические процедуры желательно проходить полным курсом из 10 – 12 сеансов без перерывов. Вот о каком неоперативном лечении в условиях стационара идет речь:
- электрофорез;
- индуктотерапия;
- УВЧ терапия;
- лечебный массаж и физкультура;
- микроволновая терапия;
- озонотерапия;
- парафин;
- сухое тепло.
Хирургическое лечение
При гнойных бурситах и обширных поражением суставных тканей с подозрением на инвалидность врачи рекомендуют проводить хирургическое вмешательство с целью опорожнения околосуставной сумки, в которой скапливается избыточное количество синовиальной жидкости. Если не провести операцию, можно навсегда остаться инвалидом. Последовательность действий со стороны хирурга такова:
- Первым делом проводится местная анестезия с соблюдением правил асептики.
- После этого непосредственно в очаг патологии вводится тонкая игла.
- Через нее при помощи шприца откачивается и удаляется скопившаяся жидкость.
- При большой наполненности околосуставной сумки проводится бурсэктомия (крайне редко).
- Организуется реабилитационный период продолжительностью 2 – 4 недель.
- Врачи не исключают эндопротезирование тазобедренного сустава.
Лечение бурсита народными средствами
Долгожданное облегчение при прогрессирующем бурсите доставляют холодные компрессы, однако такой обезболивающий эффект, скорее, временный, ненадежный. Чтобы значительно продлить период ремиссии, при характерном недуге уместно применение методов альтернативной медицины. Вот эффективные народные средства при отсутствии аллергической реакции на составляющие компоненты:
- Приготовить классический отвар из тысячелистника или лопуха (1 ст. л. сырья на 1 ст. кипятка), после чего пропитать марлю и приложить к воспаленному суставу. Не снимать 20 – 30 минут. За день проводить до 3 – 5 процедур, курс – 10 – 14 дней.
- Подготовить свежие листья капусты, сделать надрезы в наружных прожилках. Примотать к очагу патологи на ночь, использовать повязку. Процедуру повторять перед сном на протяжении 7 – 10 дней, пока не наступит период ремиссии.
Осложнения и прогноз
Если бурсит вовремя не лечить, характерный недуг приобретает хроническую форму, при этом значительно ограничивает подвижность конечности, грозит инвалидностью. Пациент не только чувствует себя неполноценным, но и постепенно превращается в такового. В осложненных клинических картинах консервативное лечение доставляет лишь временное облегчение, а полный курс физиотерапии уже не продлевает период ремиссии, как раньше.
Профилактика
Чтобы сохранить целостность тазобедренных структур и предупредить появление неприятных симптомов в суставах и сухожилиях, необходимо вовремя позаботиться о профилактических мероприятиях. Обязательно предварительно проконсультироваться с терапевтом, ортопедом. С целью профилактики необходимо:
- сократить нагрузки костные структуры суставы малого таза;
- контролировать массу тела;
- систематически укреплять иммунитет;
- совершать пешие прогулки на свежем воздухе;
- отказаться от вредных привычек и правильно питаться.
Видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
