Бурсит сумки подколенной мышцы
Дата публикации 9 октября 2019Обновлено 9 октября 2019
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
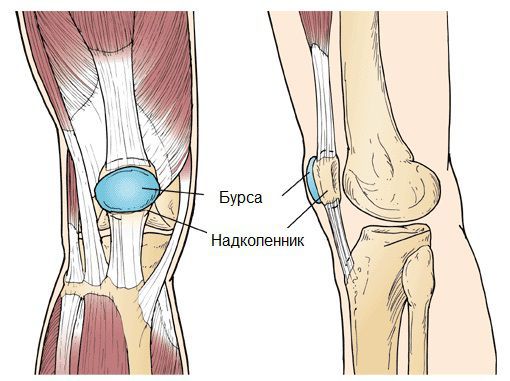
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
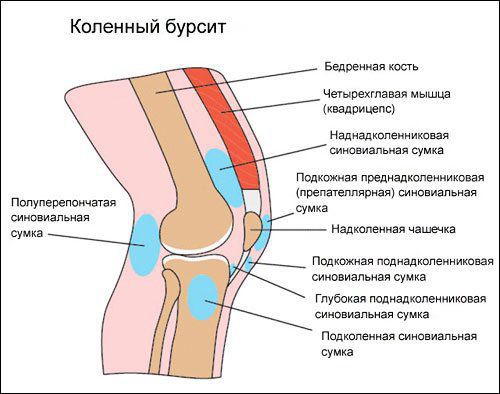
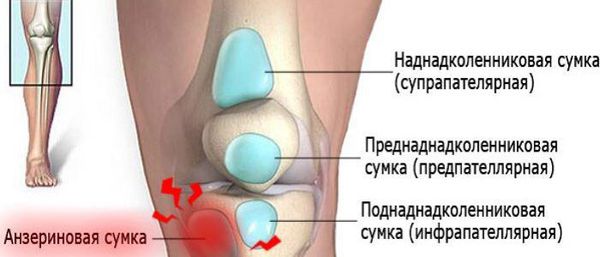
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10].
Причины возникновения бурсита коленного сустава могут быть различными [5]:
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
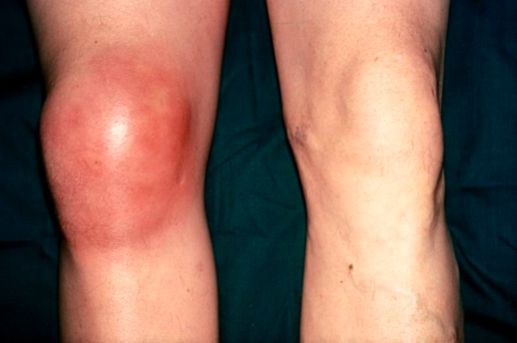
К общим проявлениям для бурсита любой локализации относятся [1][5]:
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- гиперемия (при острых бурситах);
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
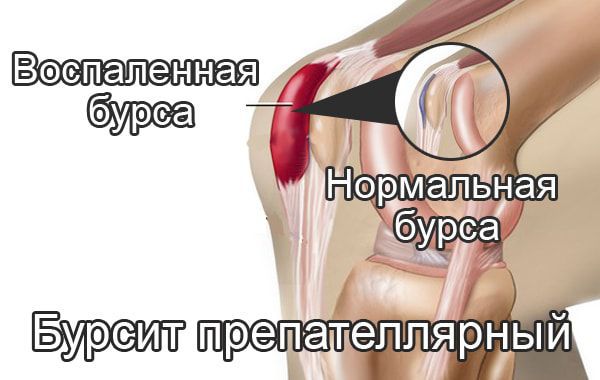
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1]. Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5][8]. К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1][2][5][7]:
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
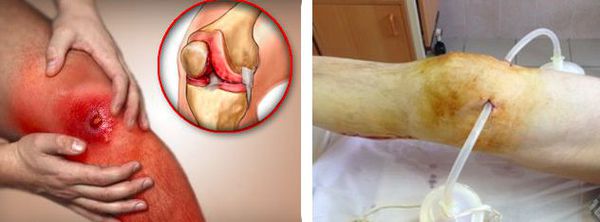
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8].
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4][9].
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
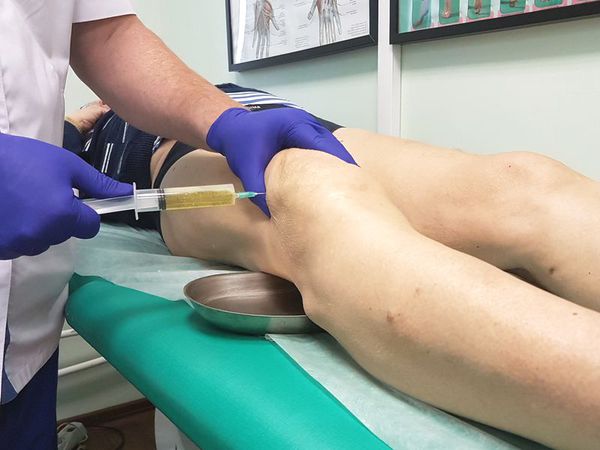
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7].
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6].
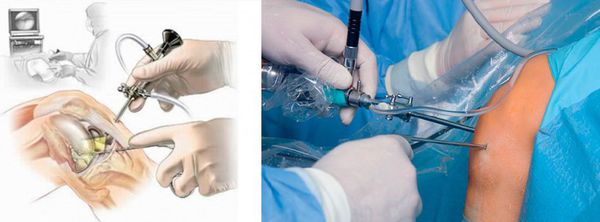
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе «осложнения», возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры (состояние, при котором нога не может быть полностью согнута или разогнута). В более сложных случаях это может привести к нарушению опорной функции конечности [1].
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1][5][7]:
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется — гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.
Источник
Инфрапателлярный бурсит – патология, характеризующаяся воспалением и последующим разрушением тканей подколенной суставной сумки (бурсы). Бурса – это своеобразная сумка, в которой содержится синовиальная жидкость. На фоне скопления синовиальной жидкости коленный сустав деформируется и увеличивается в размерах.
Классификация заболевания
Колено регулярно подвергается повышенным нагрузкам. Чтобы снизить риск повреждения сустава, он защищен с трех сторон бурсами с синовиальной жидкостью. Посмотрев на фото в интернете, можно увидеть, как они располагаются. При инфрапателлярном бурсите воспаляется суставная сумка, располагающаяся под коленом. Обычно заболевание этой формы диагностируется у людей, чья деятельность связана с повышенными физическими нагрузками (спортсмены).
Кроме этой формы патологии, известный и другие виды:
- супрапателлярный – сопровождается воспалением сумки, располагающейся над коленом;
- киста Беккера – диагностируется воспаление бурсы, располагающейся на задней поверхности сустава.
Бурсит коленного сустава классифицируют не только по локализации воспалительного процесса, но и в зависимости от состава синовиальной жидкости:
- серозный бурсит – наблюдается переизбыток жидкости прозрачного цвета. Возникает на фоне неинфекционных факторов;
- гнойный – в синовиальной жидкости присутствуют примеси гноя;
- геморрагический – в бурсе скапливается кровь;
- фибринозный – в бурсе скапливается фибрин (белок, участвующий в процессе свертывания крови);
- известковый – при прогрессировании бурсита на стенках суставной сумки формируются отложения кальция, которые впоследствии превращаются в известь.
Известно 4 стадии протекания подколенного бурсита, которые отличаются симптоматикой и характером протекания:
- острая – воспалительный процесс развивается стремительно. Сопровождается интенсивными болями и общим ухудшением самочувствия пациента;
- подострая – воспаление идет на спад. Симптомы становятся менее выраженными, а боль приобретает тупой характер;
- хроническая – сопровождается вялотекущим воспалительным процессом. Возникает скованность сустава, амплитуда движений становится ограниченной. Диагностируется утолщение и фиброз стенок суставной сумки;
- рецидивирующий – сопровождается частыми обострениями.
Причины развития патологии
Одной из основных причин развития подколенного бурсита считается регулярное травмирование сустава: ушибы, ссадины и т. д.
Известны и другие факторы, способствующие развитию этой патологии:
- повышенная нагрузка на коленный сустав (во время проведения тренировок);
- сопутствующие инфекционные патологии (сифилис, гонорея и т. д.);
- повышенное давление на сустав, вызванное излишней массой тела (ожирение);
- аутоиммунные заболевания, провоцирующие повреждение синовиальной сумки;
- длительный прием препаратов стероидной группы;
- интоксикация организма;
- гонартроз;
- аномальное строение сустава;
- тяжелые трудовые условия;
- гормональный дисбаланс, вызванный нарушением функций щитовидной железы;
- аллергические реакции;
- нарушение обмена веществ, вызвавшее скопление соли в организме.
Еще одной причиной развития подколенного бурсита может быть инфекция, вызванная проникновением патогенных микроорганизмов в суставную ткань.
Инфекционные агенты, могут попасть в сустав извне (при повреждениях целостности кожного покрова) или с притоком физиологических жидкостей (при инфицировании внутренних органов).
Симптоматика заболевания
Характерным симптомом подколенного бурсита считается нарастающая боль. В остальном, клиническая картина заболевания зависит от формы и стадии развития патологического процесса. Острый бурсит или обострение хронического характеризуются выраженными клиническими признаками, на фоне которых ухудшается качество жизни пациента. Хронический бурсит в стадии ремиссии сопровождается скудной симптоматикой.
Среди основных симптомов бурсита коленного сустава можно выделить следующие проявления:
- скованность движений в суставе;
- увеличение регионарных лимфатических узлов;
- гиперемия кожного покрова;
- отечность и уплотнение тканей коленного сустава;
- повышение местной температуры тела;
- возникновение острой боли при прикосновении к суставу или при длительной ходьбе.
Если бурсит правого или левого коленного сустава вызван атакой патогенных микроорганизмов, то могут диагностироваться общие признаки интоксикации: повышение температуры тела до показателей 38-39°С, озноб, вялость, приступы головной боли.
Возможные осложнения
Если лечение бурсита подколенной ямки было начато слишком поздно, то это может привести к тому, что патология перейдет в хроническую форму.
Известны и другие осложнения, развивающиеся на фоне этого заболевания:
- формирование рубцов на стенках бурсы;
- отложение кальция внутри суставной сумки;
- гнойный артрит, вызванный излитием гнойного экссудата из бурсы;
- остеомиелит, спровоцированный распространением воспалительного процесса на близлежащие ткани;
- некроз тканей бурсы с последующим развитием сепсиса (может привести к летальному исходу).
Диагностические мероприятия
Диагностикой и лечением бурсита занимается травматолог или хирург. Врач опрашивает пациента с целью определения особенностей протекания патологии. Диагностировать воспаление подколенной бурсы очень трудно, поскольку сумка располагается спереди под коленной чашечкой, и выявить воспалительный процесс с помощью пальпации или визуального осмотра практически невозможно. Для выявления подколенного бурсита назначаются инструментальные и лабораторные методы диагностики.
| Виды диагностики | Описание |
|---|---|
| Рентгенография | Считается вспомогательным методом исследования. Позволяет обнаружить воспаление в бурсе |
| УЗИ | Проводится для определения местоположения и размеров воспаленной бурсы |
| КТ и МРТ | Эти методы считаются более точными, чем рентгенография, и позволяют обнаружить воспалительные изменения в мягких тканях (бурсах, связках и др.) |
| ОАК (общий анализ крови) | Позволяет диагностировать изменения в крови, вызванные развитием воспалительного процесса |
| Пункция и забор синовиальной жидкости | Позволяет определить состав синовиальной жидкости и выявить вид микроорганизма, спровоцировавшего развитие заболевания |
| Ангиография кровеносных сосудов | Проводится для определения границ распространения воспалительного процесса |
Лечение подколенного бурсита
Лечение подколенного бурсита направлено на купирование воспалительного процесса и снижение выраженности симптоматики.
Кроме того, терапия позволяет восстановить функциональность сустава. Для этого применяется несколько методов лечения:
- консервативный (заключается в нормализации режима питания и образа жизни);
- медикаментозный;
- физиотерапия:
- хирургический;
- народными средствами.
Консервативные методы лечения
Чтобы избежать развития осложнений при подколенном бурсите, необходимо максимально снизить нагрузку на зону воспаления. Консервативные методы лечения включают в себя следующие рекомендации:
- покой – чтобы снизить нагрузку на больной сустав, его необходимо держать в неподвижном состоянии. Для этого применяются фиксирующие повязки и бандажи;
- диета – для того, чтобы избежать образования солевых отложений на стенках бурсы, из рациона необходимо исключить блюда с повышенным содержанием этого компонента. Людям с ожирением показано соблюдение диеты для похудения;
- ЛФК – проведение упражнений способствует разработке сустава. Проведение лечебной гимнастики разрешено только в период ремиссий.
Медикаментозная терапия
При развитии подколенного бурсита пациентам показан прием лекарственных препаратов нескольких групп.
| Виды препаратов | Принцип действия и наименования лекарственных средств |
|---|---|
| Противовоспалительные и спазмолитики | Препараты этих групп уменьшают отечность тканей и снижают интенсивность болезненных ощущений.Для уменьшения выраженности симптомов назначаются Индометацин и Хлотазол.Для уменьшения отека больным назначают компрессы с мазью Вишневского.Для быстрого снятия боли применяются препараты местного действия. К ним относится мазь Диклофенак. Если купировать болевой синдром с помощью анальгетиков не удалось, то больным предписывается прием гормональных препаратов: Преднизолон, Гидрокортизон. |
| Антибактериальные средства | Препараты этой группы применяются для предотвращения инфицирования тканей бурсы. Обычно назначаются следующие препараты: Эритромицин, Тетрациклин. Поскольку такие средства оказывают негативное влияние на пищеварительный тракт, то их прием необходимо осуществлять в комплексе с пробиотиками: Лактобактерин, Бифидумбактерин |
| Препараты детоксикационного действия | Очищают организм от токсинов и продуктов распада, оставшихся после обезвреживания патогенных агентов |
| Иммуномодуляторы | Применяются для улучшения функций иммунной системы. При подколенном бурсите назначается Имудон |
Физиотерапия
Для улучшения эффективности лечения при подколенном бурсите некоторым пациентам назначается проведение физиопроцедур, к которым относятся:
- электрофорез;
- облучение ультрафиолетовыми лучами;
- индуктотермия;
- ударно-волновая терапия;
- парафиновые и озокеритовые обертывания.
Такие процедуры можно проводить только в период ремиссии.
Хирургические методы лечения
Если заболевание запущено, то без проведения хирургического вмешательства не обойтись. При подколенном бурсите обычно проводятся следующие виды операций:
- вскрытие абсцесса – проводится для того, чтобы избежать распространения инфекции на другие ткани;
- пункция бурсы – в процессе операции врач удаляет патогенную жидкость из бурсы, а вместо нее вводит препарат антибактериального действия;
- удаление солевых отложений – проводится для того, чтобы улучшить функциональность сустава;
- бурсэктомия – заключается в полном удалении воспаленной бурсы. Проводится только в том случае, если присутствует риск распространения гноя по всей конечности.
Лечение народными средствами
Известно большое количество народных рецептов, позволяющих уменьшить выраженность симптомов при подколенном бурсите. Такие средства имеют минимальное количество противопоказаний, поскольку приготовлены на основе натуральных компонентов.
- Золотой ус. Для приготовления средства необходимо использовать высушенную траву. Растение измельчить и приложить к патогенной зоне. Закрепить компресс с помощью полиэтилена. Сверху обмотать теплой шалью или шарфом. Оставить компресс на ночь. Курс лечения – 2 недели.
- Лед. Куски льда прикладывать к зоне воспаления на 15-20 минут. Процедуру повторять каждые 6-8 часов.
- Капуста. Отделить 1 лист от кочана и тщательно размять его, чтобы выступил сок. Прикладывать лист к больному суставу. Манипуляции повторять каждые 3-4 часа.
Профилактические мероприятия
Чтобы избежать развития подколенного бурсита, важно соблюдать ряд рекомендаций:
- при повреждении кожного покрова обрабатывать рану с помощью антисептиков;
- носить комфортную обувь, подходящую по размеру;
- снизить риск получения травмы при физических нагрузках;
- не переедать, включить в рацион блюда с повышенным содержанием витаминов и микроэлементов;
- улучшать защитные свойства организма. Это можно сделать путем занятий спортом или закаливания.
Подколенный бурсит легко поддается лечению, но только в том случае, если терапия была назначена своевременно, и пациент выполняет все предписания врача. Поэтому при возникновении симптомов этой патологии не стоит заниматься самолечением, а лучше сразу обратиться за профессиональной медицинской помощью.
Источник
