Частый вывих одной стопы

Вывих области стопы представляет собой смещение костных элементов из своего нормального положения внутри сустава. С учетом скелетного строения стопы затрагивается фаланговый (пальцы ноги), плюсневый (свод, основа стопы) или предплюсневый (область пятки) отдел. Также на стопу прямо влияют повреждения голеностопа, который соединяет ее с берцовой костью. Зачастую вывихи сопровождаются дополнительными факторами: растяжение или разрыв связок, мышц, реже – перелом костей стопы.
Вывих стопы – это травма в некотором смысле универсальная. Ей подвержены люди разного пола и возраста. Большей опасности подвергаются люди в возрасте, с заболеваниями костной ткани, сильно ослабленным иммунитетом, а также обладательницы обуви на высоком каблуке.
Повреждения в стопе лишают человека подвижности, ограничивают его жизненные возможности. Благодаря опорной и амортизирующей роли стоп человеческий скелет может фиксировать, а также комфортно менять положение при движении.
Вывих в районе стопы происходит, когда человек неудачно подворачивает ногу на тренировке, при ходьбе или беге, а также вследствие аварий, падений, удара стопой о твердую поверхность.
Интересно почитать вывих ноги в районе щиколотки.
Симптомы травмы
Определить наличие повреждения нетрудно, гораздо сложнее правильно идентифицировать тип травмы, отличить вывих от растяжения, ушиба, перелома. Окончательные выводы относительно травмы делает только врач.
- Основные, наиболее ярко выраженные симптомы вывиха стопы – это интенсивная боль, переходящая в онемение, а также сильное опухание сустава. Иногда дополнительно проявляются гематомы или синюшность вокруг сустава.
- При вывихе стопы сустав приобретает деформированный вид, костные элементы смещаются в неанатомичных направлениях, что заметно внешне.
- Опора на пострадавшую ногу невозможна, вызывает нестерпимую боль. Повреждение обеих конечностей приводит к лишению человека способности передвигаться.
Классификация вывихов стопы
Выделять типы травмы принято, исходя из степени тяжести, механизма получения повреждения, осложненности, степени давности.
- Полный вывих связан с четким расхождением суставных оконечностей костей. При этом происходит разрыв связок, иногда наблюдается кровотечение, открытый перелом. Неполный тип травмы диагностируется в случае частичного смещения суставных компонентов, сопровождается растяжением мышц, связок.
- То, каким именно образом была вывихнута нога, предопределит такие типы повреждений, как наружный или внутренний, передний или задний (выдвижение или заламывание стопы), а также верхний (задирание стопы к голени) вывихи.
- Осложненными считаются травмы, сопровождаемые нарушением целостности кровеносных сосудов, нервных путей, костей, мышц. Такие вывихи несут большие риски.
- Поскольку не всегда травма идентифицируется, наряду с полученными недавно (до трех дней назад) встречаются несвежие, а также застарелые (полученные более трех недель назад) вывихи.
Ниже подробно отражена типология повреждений по конкретному месту повреждения.
Вывихи стопы в голеностопном суставе

Наиболее серьезный, опасный, а также распространенный тип повреждения. Сопровождается переломом лодыжки, разрывом связок. Признаки вывиха стопы в голеностопном суставе соответствуют общей симптоматике травм ступней такого типа. Разница состоит в локализации проявлений.
Подтаранный вывих
Как и предыдущий тип, встречается часто. Это своеобразная «классика» подворачивания конечности. Вывих ноги в районе подтаранной области вызывает удар или падение, толкающее основание стопы к пятке. Затрагиваются пяточный, а также ладьевидный суставы. Чаще всего подвижность голеностопа частично сохраняется, однако стопа отекает крайне сильно, полностью лишая человека возможности наступать на травмированную ногу. Вывих таранной кости лечения требует фактически сразу, иначе появляется опасность осложнений.
Вывих костей предплюсны
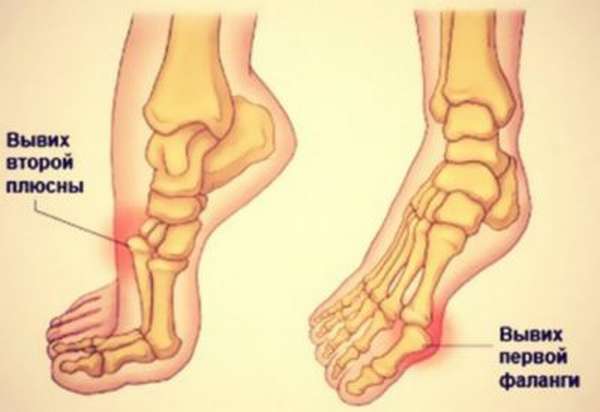
Спровоцировать такое повреждение способен резкий, сильный поворот стопы. Относится к суставу Шоппара, средней части стопы. Нога внешне выглядит искривленной, стопа перестает быть плоской, моментально отекает. Из-за повреждения сосудов травма часто вызывает развитие гангрены, особенно если врачебная помощь не оказывается своевременно.
Вывих костей плюсны
Повреждается сустав Лисфранка. Это самое редкое из всех описываемых повреждений. Происходит оно при активном механическом воздействии, когда сустав выкручивается в одну из четырех сторон. Такое встречается преимущественно у спортсменов. Обычно имеет место подвывих стопы кнаружи.
Внешне травма плюсневых костей стопы обнаруживается по ее явному нездоровому расширению и кажущемуся укорачиванию.
Вывихи фаланг пальцев
Каждый из пальцев ноги может быть травмирован в суставе. Также встречаются многократные травмы, когда повреждено сразу несколько фаланг. Причины связаны с ударом или падением на пальцы ног. При этом отекает дистальная область ноги. Это повреждение типично для балетных танцоров, спортсменов. Читайте также вывих пальца на ноге.
Лечение
Степень тяжести повреждения предопределяет возникшие риски. Без медицинского образования адекватно оценить их проблематично. Однако некоторые действия предпринимаются прямо на месте, поскольку первая помощь – это шаг к улучшению прогноза последующего лечения, а также восстановления после травмы.
Первая помощь
- При первом подозрении на вывихи стопы поврежденный участок подлежит иммобилизации и фиксации. Последняя осуществляется с применением подручных либо специальных средств.
- К месту травмирования прикладывают холод (держать до 15 минут), конечность приподнимают над уровнем тела человека.
- Нестерпимую боль помогают купировать анальгетики. Они вводятся внутримышечно либо принимаются как таблетки.
- Вправлением костей заниматься самостоятельно нельзя. Это делает квалифицированный врач в условиях медицинского учреждения. Именно поэтому пострадавшего доставляют к травматологу или в травмпункт как можно быстрее. Также снятие с пострадавшей ноги обуви, одежды, ее движение нецелесообразны.
Мероприятия медицинского характера
Перед назначением лечения врач проводит лабораторную диагностику. Благодаря ей удается точно установить, имеет ли место вывих или другой тип травмы. Диагностика традиционно сводится к рентгеновской съемке в нескольких позициях, реже медики обращаются к МРТ или компьютерному томографу.
Само лечение подразделяется на консервативное и оперативное.
Первый вариант подходит для несложных травм (неполный вывих), сводясь к вправлению сустава и последующему приданию стопе покоя на длительный срок (около двух месяцев). Больному дают анестезию, затем медики вручную или за счет скелетного вытяжения возвращают костные элементы к нормальному положению внутри суставной полости (репозиция закрытого типа). Для обездвиживания подходит гипсовый лангет.
Операции проводятся под местной анестезией, если вывих диагностирован как серьезный. В ходе операции репозиция костных частей осуществляется при помощи штифтов, спиц, пластин. Затем врач накладывает гипс. Носить иммобилизационную повязку пациенту придется от двух месяцев и более.
Неизбежным является применение лекарственных средств. Назначаются мази, компрессы, противовоспалительные гели, а также пероральные медикаменты.
Реабилитация
Восстановление после вывиха является важнейшим этапом. Именно оно гарантирует полное возращение подвижности сустава, когда человек получает возможность вновь вести привычный образ жизни, заниматься обычными делами.

После вывиха показана лечебная гимнастика (известная также как ЛФК), к ней добавляется массаж (не ранее, чем через день после репозиции), дополнением служит физиотерапия (парафины, УВЧ, элктрофорез, магнитотерапия, ванночки).
Пациентам рекомендовано питание, ориентированное на сбалансированность рациона, доминирование продуктов с кальцием. Свою роль сыграет целенаправленный прием качественных витаминов. Методы народной медицины также имеют место, однако их применение подлежит согласованию с медицинским специалистом.
Общая длительность реабилитации зависит от скорости восстановления организма, что прямо предопределено сложностью травмы. Обобщенно говорят о периоде от трех месяцев до полугода.
Чтобы избежать повторения травмы, медики часто предлагают использовать специальную ортопедическую обувь с супинаторами.
Меры предосторожности
Чтобы избежать повреждений костных элементов внутри суставов голени, специалисты предлагают соблюдать несколько простых рекомендаций:
- избегать резких движений на неровной поверхности, на каблуках, при занятиях спортом, прочей активности,
- в зимнее время использовать обувь на нескользкой подошве,
- аккуратно перемещаться по лестницам,
- укреплять суставы и мышцы стопы.
Источник
Подвывих голеностопа (его же называют лодыжкой или щиколоткой) – распространенная травма, причем во всех возрастных группах. Распространенность объясняется тем, что травмировать стопу не сложно – достаточно просто оступиться при подъеме или спуске с лестницы.
Повреждение весьма серьезное, поскольку этот сустав имеет огромнейшее значение при ходьбе. Не важно, чем занимается человек: он все равно за день делает не одну тысячу шагов, даже по квартире. И если голеностоп будет поврежден, то даже обычные домашние задачи серьезно усложнятся.
Согласно классификации МКБ-10, подвывих щиколотки входит в общую группу под кодом «S93» (она включает и другие травмы капсульно-связочного аппарата стопы).
Что происходит с лодыжкой при подвывихе, и в чем отличие от вывиха?
При такой травме происходит смещение голеностопного сустава за счет растяжения или, реже, разрыва связочного аппарата, который фиксирует сустав в пазе. Отличие подвывиха от вывиха – он протекает гораздо мягче, и нередко вправляется самостоятельно.
Например, пациент, находясь в шоке, может пытаться разработать ногу после травмы, и иногда это оканчивается самостоятельным вправлением сустава в паз. При полноценном вывихе это практически исключено: смещение более серьезное, и попытки пошевелить ногой приведут к мучительной боли.
Однако это не означает, что подвывих всегда протекает безболезненно: боль ощущается и при нем. В некоторых случаях (при ДТП, падении с высоты, неудачных прыжках) он может сочетаться с переломом или с раздроблением голеностопного сустава (правда, в этом случае основной проблемой является уже не подвывих). Особенно серьезно подвывих протекает у детей и у людей преклонного возраста в силу физиологических особенностей. Детям сложнее усидеть на месте, и они вскоре могут снова получить травму. А у пожилых сам процесс заживления может занять намного больше времени, чем у молодого организма.
к меню ↑
Классификация травм
Подвывихи лодыжки классифицируются на две группы: по стадии заболевания (в том числе по количеству осложнений) и по типу повреждения.

Подвывих голеностопа
Классификация по стадии:
- Стадия №1. Отмечается разрыв отдельных мышечных и сухожильных волокон, присутствует отечность и воспаление, но незначительные. Наблюдается частичная иммобилизация, болезненный синдром умеренный.
- Стадия №2. Отмечается частичный разрыв связочного аппарата. Отечность обширна, распространяется по всей площади стопы. Боли сильные, наблюдается частичная, но выраженная иммобилизация конечности.
- Стадия №3. Наблюдается полный разрыв связочного аппарата, боли очень сильные, особенно при попытке шевелить поврежденной ногой. Развиваются гематомы, сильный отек, наблюдается полная иммобилизация голеностопа.
Классификация по типу повреждения:
- наружный подтип – происходит смещение стопы кнаружи, обычно с подвывихом ладьевидной кости;
- внутренний – происходит смещение вовнутрь (кнутри), обычно с вывихом большого пальца;
- задний – происходит смещение в сторону пятки (кзади), такой подвывих больше свойственен детям, нежели взрослым;
- передний – происходит смещение кпереди;
- верхний – травма возникает при неудачных прыжках, часто развивается двухлодыжечный или, несколько реже, трехлодыжечный перелом (из-за чрезмерной нагрузки).
к меню ↑
Причины получения
Основные причины травмы:
- Чрезмерная нагрузка на переднюю или заднюю часть голени.
- Удары в область голеностопного сустава (в том числе ногой другого человека, к примеру, в спарринге).
- Неудачное приземление – обычно при подвороте стопы. Но травма может произойти даже при нормально поставленной стопе во время приземления.
- Нередко травма возникает при неудачном шаге, особенно у женщин, идущих на длинных каблуках, или у спешащих людей.
к меню ↑
Чем это опасно: осложнения, последствия
Основная опасность – частичная или полная иммобилизация голеностопного сустава, что чревато инвалидностью или хромотой. Такие осложнения встречается у людей преклонного возраста из-за старческих нарушений работы регенеративной системы организма. У молодых людей при своевременном вправлении, адекватном лечении и отсутствии дополнительных повреждений обычно сустав заживает нормально. Однако в будущем увеличивается риск заполучить повторную травму: даже спустя годы восстановившийся голеностоп уже будет менее устойчив к нагрузкам, чем здоровый.

Анатомия голеностопного сустава
Может также развиваться привычный подвывих, при котором при повышенной нагрузке может произойти повторный подвывих или даже вывих. Данное осложнение обычно лечится оперативным путем. К счастью, такое случается нечасто (привычные подвывихи и вывихи свойственны плечевым суставам).
Сама по себе травма может привести к разрыву сосудов и, что еще опаснее, нервных узлов. Если сосуды можно сшить, то нервные узлы обычно нет, а заживают они очень долго. То есть пациент может годами мучаться с парестезиями (онемением в поврежденной стопе), а иногда и всю оставшуюся жизнь.
к меню ↑
Симптомы
Клинические признаки данного повреждения достаточно ярко проявляются, особенно болевой синдром. Несмотря на это, только по симптомам диагноз не ставится: без диагностики невозможно понять, подвывих это, вывих или переломовывих.
Основные симптомы:
- боль (обычно средней интенсивности, но может быть очень сильная): в состоянии покоя может ослабевать или вообще не ощущаться, но при попытках пошевелить ногой или тем более встать на нее обычно усиливается;
- изменение окраса кожных покровов над местом травмы – она приобретает красноватый, синеватый или фиолетовый оттенок (такое случается нечасто, и обычно через какое-то время после получения травмы);
- локальная гиперемия (повышение температуры) в месте травматизации;
- скованность в движениях поврежденной конечности, обычно развивается спазм мускулатуры ноги;
- общее недомогание больного: беспокойство, лихорадка до 38 градусов, тошнота и приступы рвоты, возможно головокружение (обычно у мнительных людей): такие симптомы также развиваются не всегда, и в основном спустя какое-то время после травмы.
Самым частым признаком являются боль, невозможность нормально стать на поврежденную ногу, и возможно без диагностики увидеть, что сустав принял неестественную форму.
к меню ↑
Отличие по симптомам от вывиха
По одним симптомам точно отличить вывих от подвывиха нельзя, но предположительный диагноз поставить все же можно. Отличия могут быть минимальными, а в ряде случаев они вообще отсутствуют. Именно поэтому и обязательно проводится диагностика: даже врач может спутать эти похожие травмы.
Главные отличия:
- Болезненность: при вывихе обычно намного сильнее.
- Отечность при вывихе гораздо сильнее, покрывает всю площадь голеностопа, развивается очень быстро (при частичном вывихе отек может появиться и на следующие сутки, если его сразу не вправить).
- При вывихах часто наблюдается практически полная иммобилизация щиколотки, тогда как при подвывихе движения могут быть более свободны (хотя и тоже сопровождаются болью).
- Вывихи чаще сопровождаются лихорадкой, тогда как при неполном вывихе она наблюдается лишь у 20-30% пострадавших, и возникает не сразу.
к меню ↑
Методы диагностики
Основной метод первичной диагностики – цифровой рентген. Без диагностических процедур окончательный диагноз выставляться не должен.
Если же возможностей рентгена не хватает для получения необходимой информации (снимок не дает полной картины), пациенту могут назначить компьютерную томографию. Она гораздо лучше показывает костные и хрящевые ткани, но проводится далеко не в каждом медицинском учреждении.

Подвывих голеностопа на рентгенографии
При подозрении на серьезные повреждения мягких тканей проводят ультразвуковое обследование, но еще лучше магнитно-резонансная томография. Эти же процедуры способны оценить состояние артерий и вен, проходящих в месте травмы.
Если есть возможность – лучше сразу проводить магнитно-резонансную томографию: она хорошо визуализирует и мягкие ткани, и костные (включая суставы).
Минус КТ и МРТ заключается в том, что аппараты для таких процедур обычно есть только в крупных областных больницах, либо в частных диагностических центрах. Частные центры работают с выходными и не круглосуточно, так что не факт, что процедуру удастся сделать. Вдобавок томография обоих видов проводится дольше рентгена, и пациенту придется лишнее время терпеть боль.
к меню ↑
Первая помощь
Оказывать помощь нужно еще на догоспитальном этапе, собственными усилиями или усилиями окружающих. Правильно и своевременно оказанная первая помощь существенно облегчает течение болезни, а также уменьшает вероятность развития осложнений.
Что делать – зависит от ситуации, но предположим, что травма произошла вне дома, и никаких медицинских приспособлений и препаратов нет. В таком случае алгоритм действий должен быть таким:
- Вызываем скорую помощь, если это требуется (имеются разрывы мягких тканей, либо пациент ощущает себя очень плохо). При звонке диспетчеру вкратце сообщаем подозреваемую травму, условия ее получения, основные симптомы и текущее состояние пострадавшего.
- Иммобилизуется поврежденная конечность, используя самодельные шины (если и это недоступно – просто не трогаем ногу, не разрешаем ею двигать больному). Важный нюанс: если вы не знаете, как правильно обездвиживать поврежденный сустав, то лучше к нему вообще не прикасаться. В этом случае просто старайтесь успокоить пострадавшего, не давайте ему трогать травмированный голеностоп или пытаться встать на него.
- Необходимо приложить бутылку с холодной водой или лед. Это уменьшит отечность и интенсивность воспалительных процессов. Пункт не обязательный, так как прикладываемый предмет может усилить боль, и вдобавок действия (поездка в больницу, диагностика, вправление) обычно предпринимаются быстро.
- Можно приподнять конечность выше уровня сердца, чтобы уменьшить приток крови и уменьшить воспалительные явления. Не обязательный пункт.
Если пострадавший не имеет других повреждений, находится во вменяемом состоянии, и может передвигаться (прыгать на одной ноге), то его можно самостоятельно доставить в ближайший травмпункт (на своем транспорте, или вызвать такси). Узнать адрес травмпункта можно у того же диспетчера скорой помощи, который может позвонить в это отделение и предупредить о прибытии травмированного пациента.
к меню ↑
Методы лечения
Первичное лечение проводится в условиях травматологического пункта или стационара. После расспроса больного и проведения диагностики пациенту проводят вправление. Как именно его делают (существует более двух десятков способов) – зависит от характера травмы.

Гематома при подвывихе стопы
Вправить подвывих могут хирурги, травматологи, в редких случаях (если не оказалось профильного специалиста) сделать это может и терапевт. Процедура проводится под местным обезболиванием, а иногда и вообще без него.
Далее пациенту назначают медпрепараты, среди которых обязательно должны быть болеутоляющие и противовоспалительные средства. В большинстве случаев достаточно Парацетамола, но при очень сильных болях может назначаться Кеторолак (он же Кетанов).
Оперативное вмешательство требуется очень редко и, как правило, только при повреждении артерий или существенных повреждениях мягких тканей.
к меню ↑
Можно ли вправить самостоятельно?
Самостоятельно вправить подвывих лодыжки можно, но у неопытного человека это часто оканчивается неудачей и ухудшением ситуации. Бывают даже случаи, когда из банального подвывиха самостоятельным вправлением делают полноценный вывих.
Также нельзя пытаться самостоятельно вылечить стопу в случае, когда после повреждения произошла спонтанная репозиция сустава (то есть подвывих вправился сам). Даже при таком благоприятном стечении обстоятельств все равно нужно обратиться к травматологу или хирургу: вправление могло оказаться неполным.
Пытаться вправить подобные травмы самостоятельно нельзя даже в тех случаях, если вы обладаете необходимыми медицинскими навыками. Без визуализирующей диагностики нельзя определить, подвывих это или вывих/перелом, поэтому даже специалисты не возьмутся за такое без предварительного обследования.
Обратите внимание: вправлять подвывих самому себе или другому человеку можно только в том случае, если нет альтернативы. Такое может случиться, если травма получена вдали от ближайшего населенного пункта, и путь до врача займет не один и не два часа. Или если без вправления вообще нельзя будет до него добраться. К примеру, это может произойти в туристической вылазке.
к меню ↑
Лечение подвывиха стопы (видео)
к меню ↑
Реабилитационный период
Реабилитационный этап лечения крайне важен, поскольку после вправления и первых недель заживления сустав не восстановится полностью. Для этого нужно будет еще какое-то время, на протяжении которого стопе нужно будет обеспечить покой и отсутствие нагрузок.
Первое время пациент должен ходить с фиксатором стопы, после чего его снимают и приступают к интенсивной разработке. Назначаются физические упражнения в рамках лечебной физкультуры. Это могут быть такие движения:
- Вращение стопы по и против часовой стрелки.
- Вытяжение стопы от себя и притяжение к себе.
- Вращение стопы (колено придерживается рукой, поворачивается только стопа).
Все движения выполняются аккуратно, плавно, без рывков и резких движений. Амплитуда постепенно наращивается: сначала упражнения делаются не на полную.
Также могут назначаться физиотерапевтические процедуры, массажи (но не мануальные, а только классические и малотравматичные). Подойдет и самомассаж: разминать нужно мышцы голени и стопы.
Реабилитационный этап может занимать достаточно большое количество времени. Его средняя продолжительность – 3 месяца, но он может затягиваться вплоть до года и даже более. Некоторым пациентам (обычно преклонного возраста) и вовсе не удается полностью восстановить функционал стопы.
Источник
