Чем лечить ревматоидную подагру

Ревматоидная подагра — это одна из форм расстройства белкового обмена, возникающая, как правило, на последней стадии недуга. Проявляется множественным поражением суставов, иногда симметричным. От воспаления страдают мелкие сочленения (кистей рук и стоп) или колени. Заболевание протекает тяжело, с постоянными рецидивами, и нередко приводит к частичной потере работоспособности или инвалидности.

Основные симптомы ревматоидной подагры
Поскольку ревматоидная форма подагры является текущей стадией болезни, то для нее характерны все признаки позднего системного нарушения:
- внезапное, острое начало недуга;
- сильнейшая боль в первые часы и дни подагрической атаки;
- отек и гиперемия пораженного сочленения;
- повышение общей температуры;
- нарушение сна и раздражительность;
- у 15–20% пациентов развивается приступ почечной колики.
Воспаление коленного сустава проявляется выматывающей, ноющей болью, надолго остающейся после стихания острого приступа.
Характерной особенностью недуга ревматоидного типа является быстрое разрушение тканей хряща, приводящее к деформации костных соединений и потере подвижности. У пациента развивается анкилоз и атрофия близлежащих мышечных тканей.
Дистрофический процесс сопровождается образованием тофусов — подкожных отложений кристаллов уратов. Патологические очаги в виде бугристых шишек возникают вокруг больного сустава, на ушных раковинах и лбу, иногда в гортани, тканях глаза или сердце, нарушая работоспособность этих органов.
Причины возникновения недуга
Этиология ревматоидной формы подагры до сих пор не установлена. Среди причин особо выделяют чрезмерное увлечение жирной и мясной пищей, а также спиртными напитками. Имеет значение пол и генетическая предрасположенность к гиперурикемии. Но поскольку подагра изначально является мультифакториальным заболеванием, то, вероятно, существенны все эти причины.
 Немалую роль в развитии тяжелого недуга играет наследственность
Немалую роль в развитии тяжелого недуга играет наследственность
Вызвать ревматоидную подагру могут и хронические заболевания почек: нефропатии, гидронефроз, поликистоз. Множественное поражение суставов нередко является следствием ожирения или гипертонии, переохлаждения, хирургического вмешательства, приема некоторых медикаментов.
Как диагностировать заболевание
Сочетание гиперурикемии и ревматических расстройств заметно осложняет диагностику. Клинически отличить подагру от ревматоидного артрита очень сложно. Достоверное заключение может быть получено только после проведения множества исследований.
Для постановки диагноза применяют такие методы:
- Опросный (сбор анамнеза);
- Визуальный (оценка внешних признаков болезни).
- Лабораторный.
- Инструментальный.
Лабораторные тесты включают в себя клинический и биохимический анализ крови, пробу суставной жидкости, анализ мочи и изучение содержимого тофусов.
Среди инструментальных методов диагностики наибольшую информативность имеют рентгенография и сцинтиграфия пораженных сочленений. В качестве дополнительных способов выявления недуга используют УЗИ суставов, допплерографию, КТ и МРТ.
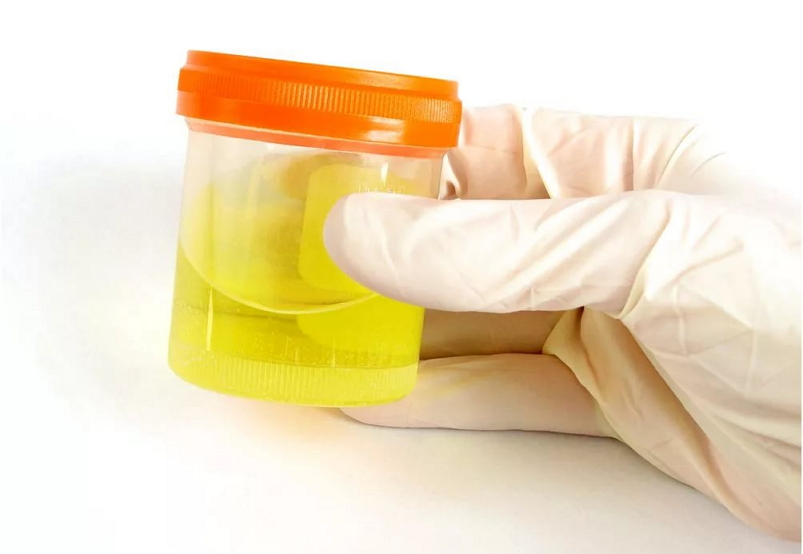 Лабораторный анализ мочи установит наличие уратов в организме
Лабораторный анализ мочи установит наличие уратов в организме
Необходимо упомянуть и о важности дифференциальной диагностики ревматоидной подагры. Эту форму системного расстройства следует отделять от ревматизма, деформирующего остеоартроза (ДОА), саркоидоза и ксантомы.
Чем отличается подагра от ревматоидного артрита
На первый взгляд, эти недуги мало чем отличаются друг от друга. Оба вызывают сильные боли в суставах, отек и покраснение, могут спровоцировать утрату подвижности и серьезно нарушить качество жизни.
Однако существует целый ряд моментов, которые помогают дифференцировать заболевания. Объединим их в сравнительную таблицу.
| Ревматоидный артрит | Подагра | |
| Причины | Аутоиммунное расстройство неизвестной этиологии. Рассматривается связь с генетическими и экологическими факторами, гормональным расстройством и нарушением метаболизма. | Избыток моноуратов натрия в крови и синовиальной жидкости. |
| Суставная симптоматика | Ухудшение подвижности сочленений, утренняя скованность, отек, признаки артрита. | Сильнейшая боль в суставах, опухоль, покраснение и повышение местной температуры. Развитие тофусов. |
| Сопутствующие признаки | Усталость, особенно к концу дня, разбитость, ломота во всем теле, скованность в суставах, атрофия мышц, развитие остеопороза. | Озноб, небольшая температура и чувство недомогания в момент приступа. |
| Характер боли | Дискомфорт может быть разным по силе и интенсивности. Особенно сильно проявляется после физической нагрузки. Имеет постоянный характер. | Острая, неожиданная боль возникает ночью и доставляет много мучений. Проходит через 7–10 дней, периодически рецидивирует. |
| Пол и возраст пациентов | Поражает чаще представительниц слабого пола в возрасте 35–45 лет. | Болезнь развивается в основном у мужчин 40–50 лет. У женщин подагра начинается после менопаузы. |
| Начало недомогания | Формируется медленно, в течение 1–2 лет. | Внезапное, на фоне общего благополучия. |
| Локализация недуга | Страдают мелкие соединения рук и ног. Симметричность заболевания. | Подагра чаще поражает большой палец ноги. |
Из таблицы видно, что разница между недугами есть, но заметить ее может только врач. Что касается ревматоидной подагры — здесь диагностика осложняется наложением симптомов, поэтому необходимо большее количества исследований.
Лечение заболевания
Острые атаки и межприступный период требуют разного подхода к терапии. В самом начале патологии, когда обострения редки и не слишком болезненны, можно обойтись соблюдением диеты и поддержанием нормального веса тела.
К медикаментозному лечению обращаются на поздних сроках недуга, когда необходимо снять воспаление, устранить дискомфорт и вернуть подвижность суставов.
Лекарственные средства
Терапия ревматоидного нарушения мало чем отличается от борьбы с классической формой подагры. В основу лечения входят следующие медикаментозные препараты:
- противовоспалительные средства нестероидной группы — Индометацин, Диклофенак, Напроксен, Кетопрофен, Ибупрофен;
- Колхицин;
- кортикостероиды — Триамцинолон, Кортикотропин, Преднизолон;
- уриколитические средства — Пробенецид, Блемарен, Магурлит, Сульфинпиразон. Необходимы для расщепления мочевых камней и предупреждения их повторного образования;
- урикостатики — Аллопуринол. Медикамент блокирует синтез уратов;
- урикозурические препараты — Бенемид, Атофан, Антуран. Используются в период обострения для улучшения экскреции мочекислых солей.
Ревматоидная подагра — очень коварный недуг, приносящий немало страданий больному и быстро разрушающий суставы. Поэтому бороться с ним следует серьезно, применяя препараты нового поколения:
- Ароксиа — таблетки обладает комплексным действием, устраняют боль и воспалительный процесс.
- Фебуксостат — предназначен для лечения повышенного уровня уратов. При грамотном применении очень эффективен.
- Пеглотиказа — подходит для терапии тяжелых случаев подагры. Вводится внутримышечно каждые 3–4 недели. Его действие направлено на преобразование мочекислых солей в безвредное соединение и ускорение из экскреции.
Лекарственные средства снимут боль и воспаление, уменьшат синтез мочевой кислоты и ускорят ее выведение. Для снятия общей симптоматики и поддержания организма пациенту назначают иммуностимуляторы, витаминные комплексы, рекомендуют посещение санаториев.
Оперативные методы лечения
При активном разрастании тофусов или их нагноении с угрозой инфицирования рекомендуется хирургическое вмешательство. Содержимое подкожных уплотнений удаляют, полости обрабатывают антисептиком и накладывают повязку. К сожалению, операция не гарантирует избавления от проблемы — по мере отложения солей тофусы будут появляться снова и снова.
При наличии анкилоза и стойких деформаций сустава проводится реконструктивная хирургия.
Народная медицина
Поскольку такое заболевание, как подагра, существует с незапамятных времен, человечество накопило массу действенных рецептов, способных если не победить тяжелый недуг, то значительно облегчить состояние пациента.
Особенно эффективны народные средства на начальной стадии расстройства — иногда человек полностью избавляется от признаков поражения и считает себя вылечившимся.
При ревматоидной подагре фитотерапия применятся только как дополнение к основному медикаментозному лечению. Среди самых действенных рецептов можно назвать следующие:
- спиртовая растирка из коровяка обыкновенного;
- настойка цветков сирени;
- горячая ванночка из ромашки аптечной, морской или поваренной соли. Можно использовать подогретую минеральную воду с pH не менее 7;
- мазь на основе почек тополя;
- компресс из листьев капусты или лопуха.
Для перорального употребления рекомендуется приготовить настой зверобоя или корня сельдерея. Снадобья пьют теплыми, 3–4 раза в сутки по 50 мл. Курс лечения составляет не менее 3 месяцев.
Правильное питание
Ревматоидная форма недуга требует специальной диеты, которая поможет снять воспаление и уменьшить поступление пуринов в организм.
Больным запрещаются:
- мясные экстракты и колбасные изделия;
- субпродукты, копчености, сало;
- консервы, продукты быстрого приготовления;
- грибы, бобовые, соленья и маринады;
- пряная рыба;
- специи и приправы;
- шпинат, щавель, спаржа, редис, горчица.
В рацион следует включать молочнокислые изделия, цитрусовые, овощи (свеклу, морковь, картофель, огурцы, кабачки, ограниченно лук и помидоры). Можно употреблять макароны из твердых сортов пшеницы, зерновые, хлеб. Два раза в неделю разрешается отварная рыба. Из напитков рекомендуется зеленый чай, кофе, компоты и морсы, овсяный кисель, щелочная минеральная вода.
При обострении болезни следует перейти на жидкую пищу: каши, овощные протертые супы, кисели, больше пить чистой воды.
Физиотерапевтические методы
Наряду с медикаментозным лечением и диетой, при ревматоидной подагре очень эффективны различные физиопроцедуры. С их помощью можно быстро избавиться от боли и воспаления, повысить амплитуду движений, снять отек и улучшить кровообращение в пораженном суставе.
В качестве физиолечения могут быть назначены:
- ультразвук;
- фонофорез с лекарственными веществами;
- гальванические токи;
- УФО;
- озокеритовые или парафиновые аппликации.
Больным ревматоидной подагрой хорошо помогает бальнеотерапия. Хлоридные, йодо-бромистые и радоновые ванны улучшают работу почек, повышают экскрецию мочевой кислоты и стимулируют диурез, что приводит к очищению организма от уратов.
Профилактика заболевания
Основной мерой предупреждения недуга является соблюдение диеты и постоянное антигиперурикемическое лечение. Это помогает предотвратить разрушение суставов и ухудшение их функциональности.
 Активный образ жизни, соблюдение диеты, избегание нервных срывов и переутомления — все это убережет от развития болезни ревматоидного типа
Активный образ жизни, соблюдение диеты, избегание нервных срывов и переутомления — все это убережет от развития болезни ревматоидного типа
Большое значение в профилактике недуга имеет избегание некоторых факторов риска, способных спровоцировать острый приступ:
- употребление алкоголя;
- прием диуретических лекарств и цитостатиков;
- обезвоживание организма;
- переохлаждение;
- травмы, ушибы суставов;
- чрезмерные физические нагрузки.
Необходимо своевременно залечивать все очаги инфекции, будь то ангина, кариес или цистит, избегать стрессов и нервных срывов, вести правильный образ жизни, больше отдыхать и гулять на свежем воздухе.
Заключение
При раннем выявлении и грамотном лечении ревматоидная подагра довольно успешно купируется. Главное — не допустить начала разрушения суставов. Для этого необходимо точно соблюдать все рекомендации специалиста по медикаментозной терапии и придерживаться строгой диеты.
Источник
Подагру называют «болезнью королей», ведь в средние века ей были подвержены представители высших социальных слоев. Ревматоидная подагра отличается от классической формы болезни поражением суставов рук. По своим признакам патология может быть принята за артрит. Для правильной постановки диагноза, кроме общего осмотра, проводится дополнительное обследование.

В чем особенность патологии?
Ревматоидную подагру в основном диагностируют у мужчин в возрасте 30―50 лет.
Подагра характеризуется отложением кристаллов мочевой кислоты в организме. Название заболевания переводится как «капкан», т. к. она поражает суставы ног. Особенность ревматоидной подагры состоит в том, что она затрагивает руки и другие части тела, порой даже несколько сразу. Заболевание названо так, потому что по клинической картине оно может быть принято за ревматоидный артрит. Но отличается тем, что поражаются преимущественно кисти рук.
Вернуться к оглавлению
Что провоцирует болезнь?
Причина ревматоидной подагры ― гиперурикемия. Если с пищей в организм поступает много пуриновых веществ, это повышает объем мочевой кислоты. Это вещество кристаллизуется и образует наросты на суставах, ухудшая их подвижность. К факторам, провоцирующим этот обменный сбой, относят:
- частое переедание;
- злоупотребление белками и жирами животного происхождения;
- частое употребление алкоголя;
- лишний вес;
- пассивный образ жизни;
- отягощенную наследственность.
Вернуться к оглавлению
Основные симптомы: как распознать болезнь?
 Симптомы подагры видны невооруженным глазом: появление тофусов и боль.
Симптомы подагры видны невооруженным глазом: появление тофусов и боль.
Клиническая картина ревматоидной подагры такая же, как при классическом типе заболевания. Пораженный сустав сильно болит, развивается отек. Кожа над ним краснеет, наблюдается локальное повышение температуры. Подвижность сустава значительно ограничивается. Болевые ощущения наиболее интенсивны ночью, а в светлое время суток недуг немного отступает.
При отсутствии лечения подобные приступы (около недели) периодически повторяются и длятся дольше прежнего. На суставах формируются наросты и тофусы ― специфические узлы. Возникают нарушения в работе мочевыделительной системы, т. к. кристаллы мочевой кислоты откладываются не только в суставах, но и в почках. По основным симптомам точно поставить диагноз без дополнительного обследования бывает сложно.
Вернуться к оглавлению
Методы диагностики
Для подтверждения диагноза назначают следующее обследование:
- Клинический анализ крови. Проводится для выявления воспаления, в частности рассматривается показатель СОЭ.
- Биохимия крови ― выявляет повышенное содержание мочевой кислоты.
- Рентгенография ― указывает на наличие хронической подагры.
- Анализ содержимого тофусов и синовиальной жидкости. Обнаруженные кристаллы мочевой кислоты свидетельствуют о развитии подагры.
При ревматоидной подагре боль в суставе может продолжаться несколько суток.
Вернуться к оглавлению
Решение проблемы: лечение должно быть комплексным
 Самолечение только усугубит ситуацию, нужна консультация специалиста.
Самолечение только усугубит ситуацию, нужна консультация специалиста.
Самостоятельно избавиться от болезни невозможно, нужно обязательно проконсультироваться с врачом и пройти обследование. В основе терапии патологии ― понижение уровня мочевой кислоты и борьба с воспалением. Ряд лекарственных препаратов, применяемых для лечения ревматоидной формы подагры, имеет опасные побочные эффекты, потому принимать их можно только по назначению врача, в указанных им дозах.
Вернуться к оглавлению
Медикаментозная терапия
Ревматоидную подагру лечат следующими препаратами:
| Группа препаратов | Название лекарства | Действие |
| Урикодепрессанты | «Аллопуринол», «Тиопуринол» | Подавление выработки мочевой кислоты |
| Снижение объема мочевой кислоты в тканях и жидкостях организма | ||
| Урикозурические средства | «Бенемид», «Антуран», «Пеглотиказа» | Устранение отложений из суставов и очищение крови |
| Предупреждение всасывания мочевой кислоты | ||
| Растворение солей | ||
| НПВП | «Диклофенак», «Ибупрофен» | Подавление воспаления без снижения иммунитета |
| Колхицины | «Колхикум», «Колхицин» | Подавление действия лейкоцитов |
| Предупреждение кристаллизации мочевой кислоты в тканях |
Вернуться к оглавлению
Правильное питание при ревматоидной подагре
При ревматоидной подагре важно соблюдать диету. Если питание не будет откорректировано, посредством лекарственных препаратов устранить патологию не удастся. При этом диагнозе назначается стол № 6. Особенность диеты в отказе от алкогольных и газированных напитков, жирного мяса, субпродуктов, наваристых бульонов. Рекомендуется ограничение жирной рыбы, бобовых. Разрешается употребление нежирного мяса, яиц, круп. В день нужно выпивать не менее 2 л чистой воды без газа.
Вернуться к оглавлению
Хирургическое вмешательство
 На запущенной стадии заболевания назначают оперативное вмешательство.
На запущенной стадии заболевания назначают оперативное вмешательство.
Если заболевание настолько запущено, что образовавшиеся тофусы невозможно устранить с помощью медикаментов и диеты, применяется оперативный вид лечения. Во время операции хирург удаляет твердый нарост с кости. Это позволяет быстро устранить проблему и вернуть суставу подвижность. При наличии больших наростов операция является единственным способом устранения.
Образующиеся с течением болезни камни в почках могут спровоцировать почечную недостаточность, что чревато летальным исходом.
Вернуться к оглавлению
Как избежать проблемы?
Лицам, у чьих родственников диагностирована подагра, важно заниматься профилактикой заболевания. Чтобы предупредить ревматоидную подагру, нужно:
- вести активный образ жизни;
- контролировать массу тела;
- избегать травм суставов;
- отказаться от ношения тесной обуви.
Предупредить развитие заболевание позволяет правильное питание. При отсутствии в организме большого количества пуриновых веществ, отложение опасных солей просто невозможно. Врачи рекомендуют, кроме диетического питания, делать разгрузочный день 1 раз в неделю. Хорошо себя зарекомендовало употребление минеральной щелочной воды. Людям, страдающим данным недугом или желающим его предупредить, назначают санаторное лечение у минеральных источников.
Источник
Содержание:
- Что такое подагрический артрит?
- Симптомы подагрического артрита
- Причины подагрического артрита
- Диагностика подагрического артрита
- Как лечить подагрический артрит?
- Диета при подагрическом артрите
Одной из болезней современного общества является подагра. И хотя она относится к заболеваниям обмена веществ, основным её проявлением является поражение суставов.
Процесс очень специфичный, характеризуется упорным и длительным течением. Он может стать причиной тяжелых деструктивных процессов в суставах, что требует знакомства с истинным лицом этого врага человечества.
Что такое подагрический артрит?
Подагрический артрит – это один из разновидностей воспалительного поражения суставов, который обусловлен скоплением в суставных структурах кристаллов мочевой кислоты, её разрушающим действием на гиалиновый хрящ и околосуставные ткани. В приведенном определении заболевания четко указаны все ключевые механизмы развития и проявления этого процесса.
Если объяснить все по порядку, то комплекс патологических изменений состоит из последовательной цепочки:
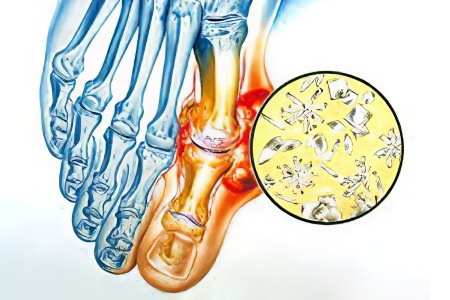
Нарушение обмена мочевой кислоты в сторону увеличения её количества в крови;
Оседание её кристаллов (уратов) на поверхности гиалинового хряща суставов;
Раздражение и повреждение суставных структур с развитием воспалительного ответа, который собственно и называется артритом;
Развитие последствий разрушительно процесса;
Околосуставные опухолевидные разрастания.
Для подагры также характерно поражение почек, сопровождающееся развитием нефрита и мочекаменной болезни, так как уратные камни откладываются и в лоханках почек и мочеточниках.
В большинстве случаев подагрический артрит поражает мелкие суставы (пальцев ног), реже – голеностопный и коленный суставы, пальцы рук, лучезапястный сустав и локтевой.
Заболеванию в большей степени подвержены лица мужского пола в зрелом возрасте (25-50 лет). Манифест подагрического артрита может возникнуть и в более раннем периоде. Характерно длительное течение процесса с постоянными рецидивами. Преимущественно поражаются мелкие суставы стоп, реже голеностопный сустав.
Истинная подагра встречается довольно редко, пожилые люди часто называют подагрой проявления артроза. Женщины болеют ею в 5 раз реже, чем мужчины. К группе риска относятся мужчины 40-50 лет и женщины старше 60 лет (в возрасте постменопаузы), так как это заболевание имеет некоторую связь с мужскими половыми гормонами.
Случаются и такие формы подагрического артрита, когда процессу подвергаются практически все крупные и мелкие суставы верхних и нижних конечностей. При медленно прогрессирующем течении постепенно в воспаление вовлекаются только небольшие сочленения. Заболевание редко вызывает тяжелые системные реакции, хотя они также могут иметь место. Помимо суставных проявлений подагра характеризуется почечными симптомами, которые являются результатом образования уратных камней.
Медицинской практике известны случаи тяжелого течения подагры с выраженной интоксикацией и массивными деструктивными процессами одновременно в нескольких крупных суставах. К счастью такие случаи возникают редко. Но, тем не менее, длительно текущий подагрический артрит рано или поздно приводит к нарушению функции пораженного сустава с возможной инвалидизацией больных.
Симптомы подагрического артрита
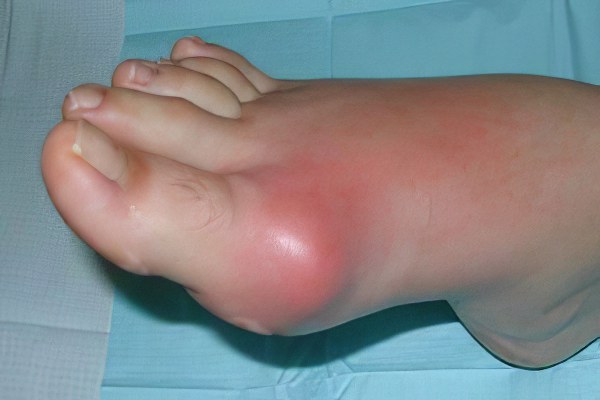
В развитии заболевания выделяют три периода:
Латентный, когда клинические симптомы отсутствуют и диагностировать начало болезни можно только по повышенному содержанию в крови мочевой кислоты (гиперурикемии);
Острый рецидивирующий, когда поражение суставов вызывает сильные подагрические приступы;
Хронический, при котором возможны длительные промежутки ремиссии.
Частота приступов может варьироваться от 1 раза в неделю-месяц до 1-2 раз в год.
Клиническая картина заболевания довольно типичная, что позволяет его вовремя диагностировать.
Первые проявления носят острый характер и состоят из:
Боль в области сустава большого пальца стопы;
Покраснение кожи над воспаленным суставом;
Усиление боли при движениях;
Повышение температуры тела выше нормальных цифр;
Одностороннее поражение;
Появление вокруг суставов, которые воспалялись, белесоватых подкожных разрастаний (тофусов);
Последовательные периодические боли в разных мелких суставах.
На некоторых из этих проявлений болезни стоит отдельно остановиться и детализировать основные моменты. В первую очередь – это манифестация процесса. Большой палец страдает первым в 90% случаев. Если на этом фоне не будут предприняты адекватные лечебно-диагностические мероприятия, то заболевание обязательно обретет прогрессирующее течение. Постепенно начнут воспаляться и болеть другие мелкие суставы.
Когда подагрический артрит характеризуется высокой активностью, кожа над пораженным суставом обязательно краснеет, что дополняется общей температурной реакцией. Длительное течение воспаления при подагре приводит к образованию тофусов (подкожных узелков) вокруг суставов. Они представлены элементами суставных тканей и мочевой кислоты.
Суставный хрящ постепенно разрушается, и в примыкающих к суставу костях образуются так называемые «пробойники» — полости, заполненные кристаллами моноурата натрия. Также кристаллы солей мочевой кислоты могут откладываться в окружающих сустав тканях и прямо под кожей над суставом в виде белесых плотных узелков – тофусов. Узелковые отложения и костные разрастания приводят к значительным изменениям внешнего вида ноги. При отсутствии лечения итогом может стать полная потеря трудоспособности и способности к самообслуживанию.
У женщин заболевание протекает значительно легче, чем у мужчин. Приступы не такие сильные и острые, тофусы и пробойники образуются крайне редко. Поэтому у женщин бывает сложно дифференцировать подагрический артрит с артрозом.
Причины подагрического артрита
Этиология заболевания до конца не изучена. К основным факторам риска его возникновения относятся:
Наследственная предрасположенность;
Неправильное питание: чрезмерное злоупотребление мясными продуктами, колбасами, шоколадом, крепким кофе и чаем, алкоголем. (Раньше подагру называли «болезнью аристократов»);
Наличие сопутствующих заболеваний, таких как сердечная недостаточность, гемобластозы, болезни почек, гормональные отклонения;
Употребление некоторых лекарств: средств от повышенного артериального давления, диуретиков, цитостатиков и т.д.
Различают также первичный и вторичный подагрический артрит:
Первичная подагра развивается в результате сочетания генетической предрасположенности и большого потребления пуринов с продуктами, перечисленными выше;
Вторичная подагра возникает вследствие наличия перечисленных заболеваний и приема лекарств.
Накопление в полости сустава микрокристаллов урата натрия может происходить бессимптомно в течение длительного времени, пока какой-либо фактор не спровоцирует острый приступ: физическое переутомление (длительная ходьба), травма, инфекция, стресс, переохлаждение, голодание или употребление большого количества «пуриновых» продуктов в сочетании с алкоголем.
Диагностика подагрического артрита
Ключевым моментом диагностических процедур является обнаружение кристаллов урата натрия в синовиальной жидкости суставов, как во время приступа, так и в период ремиссии. Синовиальную жидкость для анализа можно взять из любого крупного сустава, даже ни разу не подверженного воспалению, например, из коленного. Также для исследования может быть взято содержимое тофуса или любого другого биологического материала.
Гиперурикемия (повышенное содержание мочевой кислоты в крови) в сочетании с периодическим воспалением сустава большого пальца ноги не считается подтверждением подагры, это лишь маркер нарушения пуринового обмена. У многих людей с гиперурикемией подагра отсутствует.
При длительном течении заболевания имеет смысл проведение рентгеновского исследования. На ранней стадии болезни отсутствуют какие-либо характерные изменения. Затем на рентгеновских снимках появляются признаки, типичные для подагры: деструкции хряща, дефекты концевых участков костей, пробойники.
При развитии подагры на верхних конечностях достаточно сложно дифференцировать её с другими заболеваниями суставов: ревматоидным артритом, остеоартрозом и т. д.
Как лечить подагрический артрит?
За многие десятилетия официальная медицина не придумала ничего нового в лечении подагры и подагрического артрита. Весь лечебный процесс все также состоит из двух этапов: снятия воспаления и поддерживающей противорецидивной терапии.
Когда происходит обострение или первичное возникновение подагрического артрита необходимо:
Введение препаратов нестероидного противовоспалительного происхождения. Наиболее эффективны при подагре индометацин, ибупрофен (имет, нурофен), мовалис, ревмоксикам. Хорошо использовать их ступенчатое назначение с поэтапным применением инъекционных форм с заменой на таблетированные;
Применение препарата колхицин – специфическое противовоспалительное средство при подагре;
Местное использование мазей на основе НПВП: индометацин, дип-рилиф, долобене, ремисид;
Примочки и компрессы на основе полуспиртового раствора или димексида в 25% концентрации;
Физиотерапевтические процедуры: парафин и другие тепловые процедуры, лазеротерапия, магнитолечение, ЛФК, массаж, гимнастика.
Лечение самого заболевания включает следующие составляющие:
Соблюдение диеты (нормализация пуринового обмена);
Применение медикаментозных средств, уменьшающих синтез уратов;
Устранение причин гиперурикемии.
Чтобы искоренить проблему напрочь, нужно воздействовать на её основу – избыток мочевой кислоты. Для этого назначаются:
Аллопуринол. Относится к препаратам, которые уменьшают выработку мочевой кислоты в организме. Его аналогом является зилорик;
Пробенецид. Способствует выведению с мочой избытка кристаллов мочевой кислоты, что уменьшает проявления подагры. К препаратам этой группы относятся сулфинпиразон, этебенецид, антуран;
Урикозим. Оказывает непосредственное разрушающее действия на уже имеющиеся кристаллы уратов в организме.
Аллопуринол (Аллупол, Пуринол, Ремид, Милурит), относящийся к препаратам первой группы, наиболее предпочтителен. Показаниями к его использованию являются высокая гиперурикемия (свыше 0,6 ммоль/л), частые острые приступы артрита, наличие тофусов, почечная недостаточность. Начальная доза составляет 300 мг/сутки. В случае неэффективности её увеличивают до 400–600 мг/сутки, а при достижении существенных результатов постепенно снижают. Поддерживающая доза составляет 100–300 мг/сутки в зависимости от уровня гиперурикемии.
Аллопуринол способствует ослаблению приступов и размягчению тофусов, нормализации показателей мочевой кислоты. В первую неделю его приема возможно небольшое обострение симптомов, поэтому на этом этапе терапии его комбинируют с противовоспалительными препаратами, низкими дозами колхицина или НПВП. Если приступ подагры возник впервые, и Аллопуринол никогда ранее не принимался, категорически нельзя начинать принимать его для уменьшения боли. Если приступ возник на фоне приема Аллопуринола, нужно продолжать его принимать в прежней дозировке. При лечении возможны аллергические реакции (кожная сыпь).
Препараты второй группы имеют меньшее значение в лечении подагрического артрита. Их не применяют при высоком содержании мочевой кислоты в крови, при нефропатии и почечной недостаточности. Сульфинпиразон принимают по 200–400 мг/сутки в 2 приема с большим количеством щелочной жидкости. Дополнительное противопоказание – язвенная болезнь желудка.
Пробенецид (производное бензойной кислоты) назначается по 1,5–2,0 г/сутки. Бензойная кислота содержится в клюкве, а также в бруснике и её листьях. Поэтому клюквенные и брусничные отвары и морсы очень полезны больным подагрой.
Препараты разных групп можно комбинировать между собой, однако, как сказано выше, при серьезной патологии почек урикозурические средства противопоказаны. Также их можно применять только после полного купирования приступа острого артрита, иначе можно спровоцировать еще одно обострение. Во время лечения лекарственными средствами данной группы суточное потребление воды должно быть не менее 2,5-3 литров.
Лечение длительное (от нескольких месяцев до нескольких лет), перерывы в лечении обычно приводят к рецидивам. При соблюдении всех врачебных рекомендаций состояние больных нормализуется в течение первого месяца. Рекомендуется осуществлять ежемесячный контроль уровня мочевой кислоты и в зависимости от результатов анализов корректировать дозировки препаратов. Основную терапию можно дополнять физиотерапией, массажем, ЛФК.
При наличии лишнего веса рекомендуется похудеть, так как существует связь между избыточным весом, повышенным синтезом уратов и их пониженным выведением почками. Также следует отказаться от приема тиазидных мочегонных препаратов для снижения артериального давления и аспирина. Эти препараты повышают содержание в организме мочевой кислоты и могут спровоцировать приступ.
Во время обострений следует максимально снизить нагрузку на пораженный сустав. Дополнительно можно делать ледяные компрессы несколько раз в день продолжительностью 5-7 минут.
Только комплексный подход к лечению, включающий в себя п?
