Чем опасен гнойный бурсит

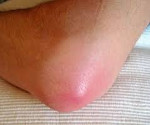
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
Общие сведения
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.
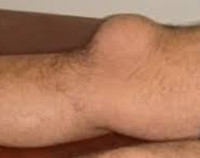
Гнойный бурсит
Причины
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Наиболее распространенным осложнением острых гнойных бурситов являются флегмоны, возникшие вследствие проникновения гноя в окружающую клетчатку. При локтевом бурсите затеки обычно располагаются поверхностно в области плеча или предплечья. При воспалении препателлярной сумки гной распространяется под кожей в зоне сустава и передней поверхности бедра. При прорыве гноя из околовертельной бурсы формируется глубокая флегмона области ягодицы. Местное распространение гнойных процессов влечет за собой утяжеление состояния больного, может стать причиной сепсиса. Артриты близлежащих суставов наблюдаются редко, что обусловлено отсутствием сообщения между сумками и суставными полостями. При хроническом течении, неадекватном хирургическом лечении возможно развитие контактного остеомиелита.
Диагностика
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
Прогноз и профилактика
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Источник
Гнойный бурсит – состояние, при котором в околосуставных сумках происходит воспалительный процесс. Оно возникает под влиянием патогенной микрофлоры. В большинстве случаев причиной такого отклонения становится чрезмерная активность кокковых инфекций. Гнойный бурсит начинает стремительно развиваться после получения какой-либо травмы.
Из-за повреждения целостности сустава в него с кровью и лимфой попадают патогенные микроорганизмы, которые вызывают гнойный бурсит. В суставе собирается синовиальная жидкость, которая через некоторое время становится полноценным гноем.
Симптомы

В подавляющем большинстве случаев гнойный бурсит поражает коленный, локтевой и плечевой суставы. Под воздействием какой-либо травмы в них собирается жидкость, из-за чего размер околосуставной сумки значительно увеличивается. Формируется большая припухлость, которая некоторое время не доставляет человеку никакого дискомфорта. Со временем сустав теряет естественную подвижность, кожный покров становится чрезмерно упругим.
По мере распространения инфекции появляются вторичные признаки. Кожный покров вокруг сустава становится горячим, температура тела человека повышается до 38 градусов. По мере развития отечность и припухлость могут распространяться на окружающие ткани. Это свидетельствует о распространении гноя на синовиальную сумку. Наибольшую опасность представляют травмы, при которых нарушается целостность сустава – в таком случае в кровь может попасть гной. Это приводит к мощному воспалительному процессу.
Распознать гнойный бурсит можно по сильнейшему дискомфорту, который возникает во время движения суставами.
Это связано с воспалительным процессом в мышцах. Подвижность сустава ограничивается из-за заполнения сумки гноем. Он заметно увеличивается в размерах из-за отечности. При появлении подобных признаков необходимо незамедлительно обратиться к лечащему врачу.
Причины
Пусковым механизмом для развития гнойного бурсита являются инфекционные агенты в организме.

Когда их количество становится критическим, они начинают проникать в синовиальную жидкость. При любом травмировании они попадают в околосуставную сумку, из-за чего человек сталкивается с серьезным воспалительным процессом. Спровоцировать такое состояние могут следующие причины:
- Травмы сустава: вывихи, трещины, ушибы, растяжения;
- Интенсивные физические нагрузки, поднятие тяжестей;
- Заболевания эндокринной системы;
- Патологии костей и хрящей;
- Наличие воспалительного процесса в организме.;
- Частые переохлаждения и перегревания;
- Недостаточная физическая активность;
-
 Стремительное старение организма;
Стремительное старение организма; - Недостаточные иммунные способности;
- Аллергия и аутоиммунные заболевания;
- Заболевания кожного покрова;
- Недостаточная обработка кожи при хирургическом вмешательстве.
Диагностика

При появлении каких-либо признаков гнойного бурсита пациенту необходимо как можно скорее обратиться за помощью к квалифицированному специалисту. Он проведет расширенное исследование, благодаря которому сможет назначить эффективное лечение. Диагностика данного состояния включает следующие мероприятия:
- Общий анализ крови;
- Анализ крови на глюкозу – помогает определить сахарный диабет, который требует соблюдения некоторых особенностей при лечении;
- Общий анализ мочи;
- Рентгенография пораженного сустава – позволяет определить точную локализацию воспалительного процесса;
- Пункция и биопсия – исследования жидкости, находящейся внутри суставной жидкости.
Чтобы лечение было максимально эффективным, гнойный бурсит необходимо дифференцировать с артритом. Признаки этих заболеваний схожи, но они требуют различных подходов к лечению.
При артрите сустав полностью теряет подвижность, любые движения доставляют пациенту нестерпимую боль. При гнойном бурсите сам сустав не болит, дискомфорт доставляет область вокруг него.
Методы лечения

Очень важно, чтобы лечением гнойного бурсита занимался исключительно квалифицированный лечащий врач. Терапия подобного заболевания может быть консервативной или хирургической. При традиционном лечении пациенту назначают комплекс лекарственных препаратов, которые направлены на подавление активности патогенных микроорганизмов, а также снижение воспалительного процесса.
Если подобная терапия не приносит положительных результатов, больного отправляют на бурсэктомию – хирургическое вмешательство в сустав. Оно проводится следующим образом:
- На косынке фиксируется пораженный сустав;
- Специалист вводит в сустав специальную иглу, которая откачивает всю серозную жидкость;
- В синовиальную полость вводится антисептический раствор для промывания;
- На конечность накладывают повязку, после чего ее обездвиживают.
Чтобы ускорить восстановление после подобной терапии, пациенту назначают комплекс физиотерапевтических процедур. С их помощью удается значительно быстрее наладить работу сустава. Чаще всего пациенту назначается прогревание, сухое тепло или ультразвуковая терапия.
При появлении гноя в суставе хирургическое вмешательство предполагает вскрытие синовиальной сумки – с помощью этой операции удается очистить зараженный сустав.
При этом рану не зашивают до тех пор, пока пораженный сустав полностью не восстановится. Статистика показывает, что гнойный бурсит имеет высокую склонность к рецидивам. Если же пациент чаще 1 раза в год сталкивается с подобной проблемой, ему проводится операция по удалению сумки. После хирургического вмешательства назначаются антибиотики, анальгетики и витаминные комплексы.
Старайтесь соблюдать все рекомендации врача, чтобы избавиться от гнойного бурсита в максимально короткий срок.
Чтобы ускорить восстановление, необходимо заниматься лечебной физкультурой. Пациента отправляют на физиологические процедуры. Для восстановления подвижности рекомендуется посещать бассейн, в котором нагрузка на сустав минимальна. При комплексном подходе вам удастся быстро избавиться от болезненных ощущений.
Что нельзя делать при гнойном бурсите?
Многие пациенты думают, что гнойный бурсит – безобидная болезнь, которая пройдет у них за несколько дней. Из-за этого они игнорируют необходимость в посещении врача, пытаются избавиться от дискомфорта в домашних условиях. Делать это категорически запрещено – только специалист знает, как лечить эту патологии. Спровоцировать стремительное ухудшение состояния организма могут следующие мероприятия:
-
 Прогревание пораженного сустава – в тепле патогенные микроорганизмы распространяются гораздо быстрее. Поэтому категорически запрещено делать компрессы, использовать согревающие мази или класть на сустав грелку.
Прогревание пораженного сустава – в тепле патогенные микроорганизмы распространяются гораздо быстрее. Поэтому категорически запрещено делать компрессы, использовать согревающие мази или класть на сустав грелку. - Массаж колена – это травмирует ткани, может привести к дальнейшему распространению инфекции.
- Физическая активность – любые действия нагружают суставы, заставляют кровь перекачиваться активнее. Из-за этого патогенные микроорганизмы могут распространяться по всему организму, вызывая интоксикацию.
Прием антибиотиков – лекарственные средства этой группы не смогут побороть вирусу, но убьют полезные бактерии в кишечнике. Это ослабит иммунные способности организма, что отяготит течение болезни.
Возможные осложнения
Гнойный бурсит – крайне опасное состояние, которое требует незамедлительного лечения. В случае длительного игнорирования патологии гной может проникнуть в синовиальную сумку. Со временем он распространяется по всему организму, что легко может привести к следующим осложнениям:
-
 Флегмона – воспаление и образование гноя в мышечных тканях, который проявляется покраснением кожного покрова около сустава;
Флегмона – воспаление и образование гноя в мышечных тканях, который проявляется покраснением кожного покрова около сустава; - Лимфангит – воспаление лимфатических протоков, распознать которое можно по появлению кровеносных сеточек на кожном покрове;
- Лимфаденит – воспаление лимфатических узлов, может привести к абсцессу;
- Гнойный артрит – воспалительный процесс соседних суставов, препятствующий нормальной подвижности суставов.
Как таковых профилактических рекомендаций для гнойного бурсита не существует. Не допустить его развитие поможет только отсутствие повреждений суставов, а также контроль за инфекциями в крови.
Старайтесь регулярно сдавать кровь на анализ для определения патогенной микрофлоры.
Источник
