Чем отличается артроз 1 степени от 2 степени
Артроз — это целая группа дистрофически-дегенеративных заболеваний суставного аппарата с различной этиологией, но сходной клинической картиной патологических изменений. Разрушению и деформации подвергаются сперва гиалиновый хрящ сустава, затем подхрящевая костная ткань, суставная капсула и связочный аппарат. Заболевание носит хронический прогрессивный характер и без должного лечения способно существенно ограничить двигательную активность пациента.
Диагностикой и лечением патологии занимаются артролог, ревматолог, хирург, ортопед.
Общие сведения
Артроз диагностируют примерно у 1/5 части населения планеты, однако заболевание более характерно для пожилых лиц. Это доказывает статистика его распространения среди различных возрастов:
- молодежь до 40 лет — не более 6-7 %;
- лица зрелого возраста после 45 лет — до 20-25%;
- после 70 лет — до 80%.
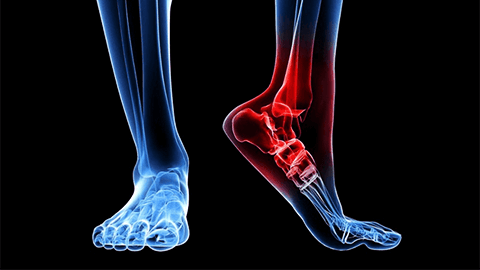
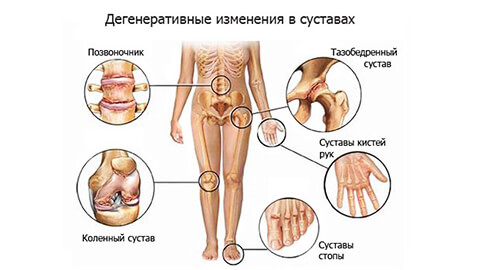
Болезнь поражает ткани, которые находятся под постоянной нагрузкой: мелкие суставы кистей рук и плюсны ног, тазобедренный и коленный суставы, участки в шейном и грудном отделах позвоночника, чуть реже — голеностоп и плечевое сочленение.
На заметку! Поражение межфаланговых суставов рук у женщин встречается в 10 раз чаще, чем у мужчин.
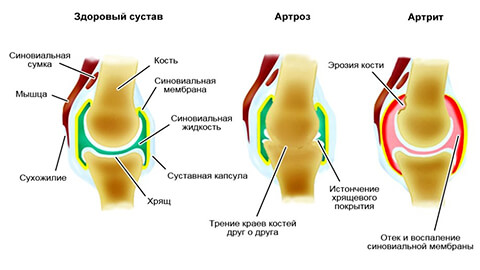
Во многих странах Запада не используют термин «артроз», заменяя его понятием «артрит». Такая подмена вполне оправдана, так как воспалительные процессы в большинстве случаев предшествуют артрозу или сопровождают его. В отечественной медицине термины «артроз» и «артрит» по сути обозначают одно и то же заболевание, но с разной этиологией процесса. Дополнительно для обозначения патологии используют понятия остеоартрит, остеоартроз, деформирующий остеоартроз.
На заметку! Разница между артритом и артрозом кроется в причине заболевания. В первом случае это воспалительные процессы (суффикс -ит означает воспаление), во втором — нарушения метаболизма (белкового, минерального).
Механизм развития и причины артроза
Основная причина артроза — нарушение равновесия в процессах анаболизма и катаболизма хрящевой и костной тканей. Если в норме преобладают процессы синтеза, то при артрозных изменениях быстрее идут процессы разрушения. В результате наблюдается быстрое старение и дегенерация тканевых структур. Они начинают разрушаться сперва на клеточном уровне, затем и на органно-тканевом. Появляются первые деструктивные изменения:
- помутнение хряща;
- поверхностное разволокнение;
- микротрещины и разрывы;
- очаговое и общее истончение хрящевого слоя.
Хрящ теряет природную эластичность и плотность и более не способен служить амортизатором при движениях. Взаимное соответствие формы суставных поверхностей нарушается, что приводит к деформации соединения. Это усугубляет развитие патологических изменений и запускает ряд необратимых процессов. Взамен утраченного хряща начинает нарастать костная ткань с формированием шипов и выростов, которые сковывают движения и впоследствии могут привести к тяжелой инвалидизации пациента
Причины данного сценария:
- Нарушения минерального обмена способны приводить к подагрическим изменениям суставов, остеопорозу и т.п.
- Недостаток питания тканей — венозный застой и плохая микроциркуляция замедляют кровоснабжение и лимфодренаж. Минеральный состав кости истощается, она становится остеопорозной и теряет способность к самовосстановлению. Явление характерно при недостатке движения, при сосудистых патологиях, гормональных сбоях.
- Воспалительные процессы — следствие острых инфекционных заболеваний, переохлаждения организма, нарушения гормонального фона.
- Аутоиммунные реакции — хроническое очаги воспаления, нервные стрессы, эндокринные патологии и другие причины могут спровоцировать агрессию иммунной системы организма против собственных клеток, в том числе суставных тканей. Наиболее распространенны аутоиммунные поражения при ревматоидных артритах, склеродермии, красной волчанке.
- Повышенный износ сустава — несоответствие между функциональными возможностями и возлагаемой нагрузкой замедляет процессы синтеза и ускоряет разрушение. Явление характерно для спортсменов, танцоров, лиц с избыточным весом, а также для всех, кто занимается тяжелым физическим трудом или связан с длительными статическим нагрузками (стоячая работа).
- Травмы — ушибы, вывихи, переломы, проникающие ранения, разрывы — нарушают структуру тканей и дают толчок началу деформации.
- Генетически обусловленные патологии — соединительнотканная дисплазия, нарушение синтеза коллагена изначально формируют неустойчивый, малофункциональный сустав.
Некоторые причины тесно перекликаются друг с другом и образуют сложный патологический комплекс.
Внимание! Гормональные отклонения играют особо важную роль в нарушениях метаболизма костных тканей. Сбой в работе щитовидной железы, климакс, прием контрацептивов, кортикостероидов — все это прямая дорога к остеопорозным и артрозным изменениям скелета.
Классификация изменений
В систематике артрозов используют несколько определяющих критериев: причины и этиология, локализация, область охвата.
По этиологии:
- первичные артрозы — развиваются самостоятельно, с поражением полностью здоровых суставов, без участия предшествующих патологий;
- вторичные — формируются на фоне какого-либо заболевания (подагра, псориаз, ревматизм), а также при наличии уже имеющихся суставных деформаций или травм.
По степени охвата:
- локальные формы — с поражением ограниченного количества сочленений: моноартроз — 1 сустав, олигоартроз — 2-3;
- генерализованные формы — различные виды полиартрозов, когда в патологический процесс вовлечены 3 крупные структуры и более.
По локализации процесса дают названия артрозу каждого сустава в отдельности:
- коксартроз — выводит из строя тазобедренное соединение;
- спондилоартроз — поражает межпозвонковые диски, преимущественно шейного, грудного и поясничного отделов;
- гонартроз — с нарушением работы коленного сустава; один из наиболее распространенных видов;
- крузартроз — с вовлечением в патологический процесс голеностопа.
Артроз может быть быстро или медленно прогрессирующим, компенсированным или декомпенсированным.
Основные симптомы и признаки
Артроз — это комплексное заболевание. Условно его можно разделить на несколько объединенных между собой патологий:
- хондрит и хондроз — воспалительное и дегенеративное поражение хрящевой ткани;
- остеит и остеопороз — патологический процесс в костных структурах;
- синовит — вовлечение выстилающей оболочки суставной капсулы;
- бурсит — общее воспаление суставной сумки;
- реактивное поражение мягких тканей в прилегающей области — затрагивает мышцы, связки, клетчатку.
В зависимости от стадии, степени и формы, они наблюдаются одновременно или выборочно. С учетом этого формируется комплекс симптоматических изменений. Среди них:
- Похрустывание — симптом нарушения минерального обмена и первый признак заболевания. Может возникать в любом возрасте.
- Скованность — интенсивно проявляется в утреннее время. Носит кратковременный характер и может выражаться эффектом заклинивания сустава.
- Ограничение подвижности — сокращение амплитуды движений при совершении активных или пассивных действий.
- Боль — имеет различное проявление, начиная от неприятно-тянущей и ноющей, которая после интенсивных нагрузок приобретает фоновый характер, и заканчивая острой резкой — при совершении движений. Особенно характерны так называемые «стартовые боли», которые проявляются после длительного периода покоя и длятся до тех пор, пока сустав не будет полностью разработан.
- Опухлость — при воспалении мягких тканей, синовите, бурсите.
- Деформация — наблюдается при полном перерождении хрящевой ткани и отсутствии амортизирующего фактора. .
На заметку! Узелки Бушара и Гебердена — характерный признак деформирующего артроза кистей рук. Представляют собой костные разрастания с отростками остеофитов.
Стадии и степени артроза
По интенсивности артрозных изменений различают 4 стадии заболевания:
- 1 стадия — с незначительным разволокнением хряща (нарушение структуры и функциональности у коллагеновых волокон). На рентгеновском снимке практически не видна.
- 2 стадия — разволокнение хрящевой ткани в просвете сустава составляет до 50%. Он покрывается трещинами, в области поврежденного соединения появляется легкая болезненность. На рентгене появляются остеофитные комплексы; суставная щель незначительно сокращает свои размеры.
- 3 стадия — поражение хряща почти доходит до костного основания, резко сокращается суставная щель.
- 4 стадия — хрящ поврежден полностью, что приводит к частичному или полному перерождению синовиальной жидкости, истиранию костных тканей друг о друга и деформации соединения. В некоторых участках развиваются склерозные изменения. Крайним проявлением артроза является сращение суставных тканей с окостенением структур и полной потерей подвижности.
В некоторых источниках 1 и 2 стадию объединяют в одну.
С прогрессом симптоматики страдает двигательная активность человека. С учетом нарушений функциональной работоспособности сустава выделяют 4 степени возможного развития патологии:
- 0 степень — подвижность и работоспособность сохраняются в полном объеме;
- 1 степень — пациент сохраняет способность к самообслуживанию и проявлению социальной активности, но при этом не в состоянии заниматься трудовой деятельностью;
- 2 степень — к нарушению трудовой деятельности добавляется затруднения в проявлении социальной активности
- 3 степень — ограничены или полностью невозможны все виды деятельности: трудовая, социальная и самообслуживание; пациент нуждается в постоянном уходе.
Какие возможны осложнения
Затягивая с лечением, можно спровоцировать целый ряд неприятных последствий:
- постоянный болевой синдром;
- хромоту;
- позвоночные грыжи (при спондилоартрозе);
- выраженную деформацию сустава;
- полную неподвижность с окостенением структур.
Что включает процедура обследования
Для диагностики артроза достаточно врачебного осмотра со сбором анамнеза. Для определения степени повреждения проводят инструментальное обследование. Основные способы получения четкой картины заболевания:
- рентгенография;
- КТ, МРТ;
- ультрасонография;
- сцинтиграфия;
- диагностическая артроскопия с биопсией хрящевой ткани и синовиальной жидкости.
При остром воспалительном процессе врач назначает дополнительные анализы: общий анализ крови, ревмопробы, биохимия (уровень глюкозы, белковых соединений, электролитов).
Лечение
Полностью устранить заболевание невозможно. Своевременное лечение артроза позволяет сохранить функциональность сочленения, нормальную двигательную активность и предотвратить болезненность. Для исключения осложнений начинать его следует еще на первой стадии.
Медикаментозная терапия включает:
- противовоспалительные средства, преимущественно НПВС;
- внутрисуставные стероидные блокаторы боли и воспаления (при выраженном синовите, бурсите);
- ингибиторы протеолиза — замедляют и приостанавливают процесс разрушения костной и хрящевой тканей;
- спазмолитики — предотвращают спазмы мускулатуры;
- ангиопротекторы и препараты для улучшения микроциркуляции крови в пораженных тканях;
- хондропротекторы;
- синтетические заменители синовиальной жидкости;
- витаминные и минеральные составы.

Комплекс физиотерапии назначают параллельно, для усиления эффекта от лекарственных средств. Основные физиопроцедуры:
- магнитотерапия;
- электрофорез;
- УВЧ;
- грязелечение;
- ванны;
- массаж;
- ЛФК и кинезиотерапия с помощью специальных тренажеров.
Хирургия — единственный способ лечения на поздних стадиях, когда хрящевая ткань разрушена полностью. Возможны следующие варианты решения проблемы:
- эндоскопия — с частичной или полной заменой сустава искусственным аналогом;
- артроскопия — малоинвазивная операция по удалению остеофитов или частичной замене хряща;
- артродез — замыкание сочленения и фиксация его в наиболее удобном положении; неподвижно соединенные суставные поверхности со временем срастаются.
Прогноз
Артроз не угрожает жизни пациента, однако отсутствие лечения способно существенно ограничить свободу движения и ухудшить качество жизни. Своевременная и грамотная терапия на ранних стадиях способна восстановить сустав до здорового состояния. В остальных случаях возможно лишь замедление процесса дегенерации с помощью консервативного лечения и компенсация утраченных функций за счет протезирования.
Профилактика заболевания
Полное выздоровление практически невозможно, поэтому профилактике следует уделять особое внимание. Основное требование — здоровый образ жизни и полноценное лечение воспалительных процессов:
- не допускайте переохлаждений и своевременно лечите инфекционные болезни;
- избегайте физических перегрузок и длительных статических нагрузок;
- поддерживайте нормальный вес тела;
- придерживайтесь правильного рациона питания — сбалансированный состав витаминов и минералов очень важен для здоровья опорно-двигательной системы;
- полноценно (по возможности, до полного выздоровления) лечите любые повреждения суставов;
- практикуйте систематические физические упражнения для стимуляции кровообращения (велосипедные, пешие прогулки, легкие пробежки, скандинавскую ходьбу).
Если вы находитесь в группе риска (пожилой возраст, плохая наследственность, физические перегрузки) обязательно проходите регулярное рентгенографическое обследование.
Источник
Что это?
Остеоартрозом называют группу заболеваний суставного хряща и околосуставных тканей (рис. 1), в которых происходят дегенеративные нарушения. В основе остеоартроза лежит поражение гиалинового хряща, подлежащей (субхондральной) кости, синовиальной оболочки и капсулы сустава, околосуставных связок и мышц.
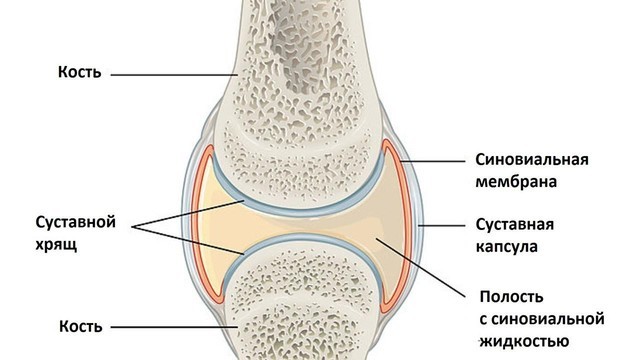 Рисунок 1. Строение сустава. Поверхность костей внутри сустава покрыта хрящом, что помогает снижать трение. Суставная капсула прикреплена к костям и состоит из соединительной ткани. Внутри полость сустава заполнена суставной жидкостью. Источник: OpenStax College
Рисунок 1. Строение сустава. Поверхность костей внутри сустава покрыта хрящом, что помогает снижать трение. Суставная капсула прикреплена к костям и состоит из соединительной ткани. Внутри полость сустава заполнена суставной жидкостью. Источник: OpenStax College
При остеоартрозе снижается плотность и эластичность хряща, происходит его истончение, разволокнение, растрескивание с образованием эрозий. Суставная поверхность прилежащей кости уплотняется и утолщается, суставная щель между хрящами сужается, формируются костные разрастания — остеофиты, похожие на шипы (рис. 2).
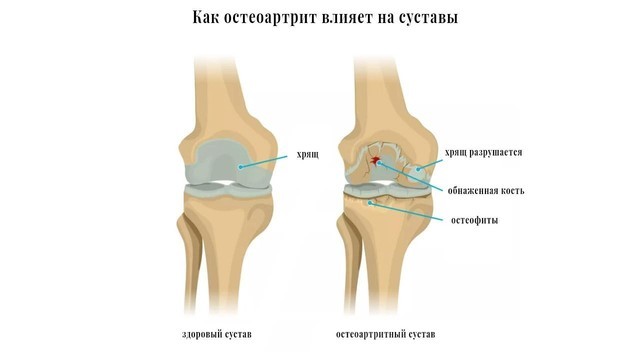 Рисунок 2. Остеоартроз (остеоартрит) коленного сустава. Межсуставное пространство сужено, хрящ разрушен, на кости образовались наросты. Источник: drugwatch.com
Рисунок 2. Остеоартроз (остеоартрит) коленного сустава. Межсуставное пространство сужено, хрящ разрушен, на кости образовались наросты. Источник: drugwatch.com
Они травмируют капсулу сустава, вызывая воспаление ее внутренней синовиальной оболочки (синовит). В результате возникает боль в суставе, он увеличивается и деформируется, а главное — не может полноценно работать.
Чем остеоартроз отличается от артроза?
Согласно Международной классификации болезней, которой руководствуются врачи всего земного шара, термины «остеоартроз» и «артроз» рассматриваются как синонимы. Приставка «остео» в диагнозе говорит о том, что болезнь уже затронула кость. На начальных стадиях артроза кость может быть еще не деформирована.
Не следует путать артроз и артрит. При остеоартрозе происходит разрушение сустава, следствием которого может стать воспаление затронутой области. Артрит — это всегда воспаление, вызванное инфекцией, аутоиммунным процессом или травмой.
В чем причины заболевания?
Внешними причинами остеоартроза могут быть:
- травмы — переломы, повреждение связочного аппарата суставов, вывихи, растяжение связок;
- избыточная нагрузка на суставы из-за обуви на высоких каблуках, занятий спортом (прыжки, бег, тяжелая атлетика) и тяжелым физическим трудом, статичной (сидя или стоя) работы;
- операции на суставах.
Гораздо больше внутренних причин формирования остеоартроза. Это:
- лишний вес;
- эндокринные заболевания: сахарный диабет, нарушение работы щитовидной и паращитовидной желез, ранний климакс и дефицит гормонов в менопаузе (эстрогенов);
- воспалительные заболевания суставов инфекционного происхождения (бактериальные, вирусные);
- аутоиммунная патология (ревматоидный артрит, красная волчанка, ревматизм, псориаз);
- генетические факторы: дисплазии хрящевой ткани, дефицит белка коллагена 2 типа, синдром гипермобильности суставов, гемофилия (из-за нарушения свертывания крови происходят повторные кровоизлияния в суставы);
- нарушение обмена мочевой кислоты (подагра), кальция, меди (болезнь Вильсона-Коновалова);
- нарушения осанки;
- нарушения кровоснабжения суставов из-за варикозной болезни вен нижних конечностей, атеросклероза сосудов.
Кто в группе риска?
Учитывая причины заболевания, в группе риска по остеоартрозу находятся:
- люди старше 45 лет с избыточным весом, ведущие малоподвижный образ жизни;
- женщины, особенно в период естественной или хирургической менопаузы;
- пациенты с перенесенными травмами опорно-двигательного аппарата;
- работники тяжелого физического труда и определенных профессий (водители, продавцы, бухгалтеры, спортсмены).
Формы заболевания
Остеоартроз бывает локализованным (поражается менее трех суставов) и генерализованным (три и более сустава). В патологический процесс могут вовлекаться любые сочленения, но чаще всего:
- Кисти с характерными утолщениями межфаланговых и пястно-фаланговых суставов — узлами Гебердена и Бушара,
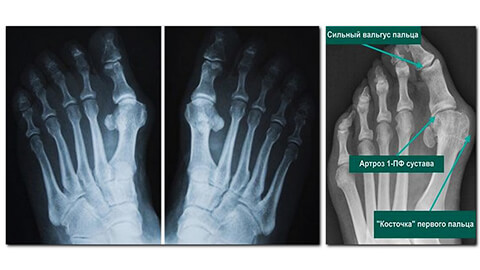
- Сустав большого пальца ног (первый плюснефаланговый), где появляется «косточка»,
- Межпозвоночные суставы шейного и поясничного отделов позвоночника,
- Коленные суставы (гонартроз),
- Тазобедренный сустав (коксартроз),
- Голеностопный сустав,
- Плечевой сустав,
- Височно-нижнечелюстной сустав.
При первичном (идиопатическом) остеоартрозе причина разрушения хряща и всего сустава в целом не установлена. Вторичные остеоартрозы, напротив, имеют свою причину: травмы, нарушения обмена кальция и мочевой кислоты, неврологические расстройства, воспалительные процессы в суставах.
Стадии болезни
Различают три (иногда — 4 и даже 5) стадии остеоартроза.
Начальная стадия
Болит сустав лишь при чрезмерных нагрузках, но после отдыха перестает. Рентгенологическое исследование показывает незначительное уменьшение просвета суставной щели. Разрастание костной ткани отсутствует либо незначительно .
Стадия остеофитов
Хрящи и мениски начинают разрушаться, боль возникает при обычной физической нагрузке и сама не проходит, снимается анальгетиками. Сустав увеличивается, нарушается его форма и подвижность. Размер суставной щели на рентгеновском снимке заметно уменьшен, видны явные костные разрастания. Поверхность сустава изменена (на снимке — просветления в кости).
Тяжелый артроз
Беспокоят постоянная боль, стойкая деформация суставов с нарушением оси конечности, резкое ограничение подвижности. Из-за вынужденного бездействия в определенных группах мышц развивается атрофия, может измениться длина конечности. При рентгенологическом исследовании суставная щель не визуализируется. Поверхность сустава изменена, видно обширное разрастание остеофитов, наблюдаются явные кистозные просветления в кости.
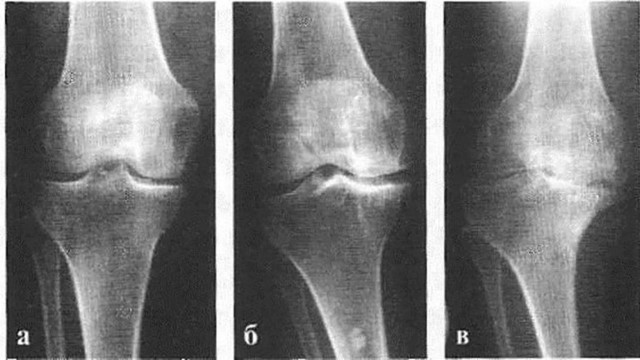 Рисунок 3. Стадии остеоартроза на рентгеновском снимке: а — начальная стадия, б — стадия остеофитов, в — тяжелая стадия. Классификация Натальи Сергеевны Косинской. Источник: injectran.ru
Рисунок 3. Стадии остеоартроза на рентгеновском снимке: а — начальная стадия, б — стадия остеофитов, в — тяжелая стадия. Классификация Натальи Сергеевны Косинской. Источник: injectran.ru
Симптомы остеоартроза
Ведущим симптомом заболевания выступает боль в области одного или нескольких суставов.
Боль в суставах при остеоартрозе возникает:
- в начале движения — «стартовая» боль;
- в ночное время — при запущенных стадиях остеоартроза.
Боль начинается постепенно, усиливается после нагрузок и в конце дня, уменьшается в покое.
Нарушение функции суставов проявляется ограничением подвижности, хрустом, изменением походки, чувством «заклинивания» вплоть до полной невозможности движения — блокировки.
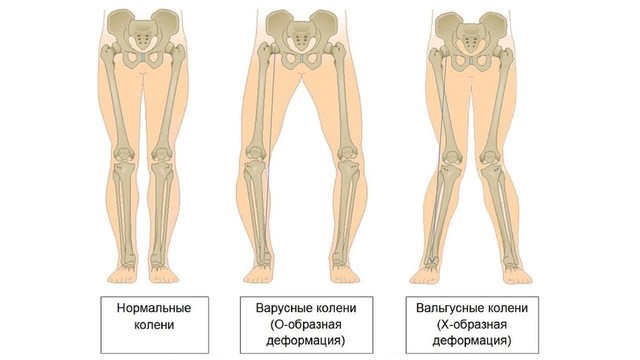
Деформация возникает за счет отека суставной сумки, разрастания остеофитов. При нарушении формы коленных суставов образуется Х- или О-образная деформация ног (рис. 4). При остеоартрозе пястно-фалангового сустава большого пальца стопы формируется пресловутая «косточка», которая уродует ногу и причиняет дискомфорт.
 Рисунок 4. Деформация ног при остеоартрозе. Источник: СС0 Public Domain
Рисунок 4. Деформация ног при остеоартрозе. Источник: СС0 Public Domain
Диагностика
Осмотр при подозрении на остеоартроз осуществляет врач-ревматолог, в отдельных случаях может потребоваться консультация других специалистов, например, эндокринолога, хирурга, травматолога-ортопеда или инфекциониста. Диагноз ставится после анализа симптомов, осмотра, рентгенологического исследования и лабораторных тестов.
О возможности наличия артроза говорят:
- наличие характерных симптомов (боль в суставах, которая усиливается при нагрузке, скованность ощущается в основном в вечернее время),
- преклонный возраст пациента.
Дополнительные исследования требуются, чтобы исключить другие заболевания со схожими признаками, например, переломы и ревматоидный артрит.
Лечение
Лечение при остеоартрозе направлено на устранение болевого синдрома, снижение нагрузки на пораженный сустав, сохранение его подвижности и предупреждение прогрессирования патологии. Обычно лечение проводят комплексно и не требуется госпитализация пациента в стационар.
Компоненты комплексного лечения: медикаментозная терапия, местные средства (наружные с анальгетиками и противовоспалительными компонентами и введение лекарств в полость пораженного сустава), физиотерапия, массаж и ЛФК, диетотерапия, хирургическое лечение.
Медикаментозное лечение
Прием лекарственных препаратов при остеоартрозе направлен на устранение боли и нарушений метаболизма в хрящах и костной ткани (табл. 1).
| Таблица 1. Медикаментозное лечение остеоартроза. | |
| Группа препаратов | Особенности использования |
| Парацетамол | Назначают при слабой и умеренной боли без признаков воспаления. Максимальная суточная доза не должна превышать 3 г, разовая — 0,35-0,5 г. Допускается применение препарата длительностью до 2 лет. Нельзя принимать парацетамол при болезнях печени и алкогольной зависимости. |
| Нестероидные противовоспалительные средства (НПВС): диклофенак, ибупрофен, аспирин, индометацин, мелоксикам, нимесулид и др. | Назначают при воспалении суставов в минимально эффективных дозах, коротким курсом (до 14 дней). НПВС способны провоцировать появление эрозий и язв в желудке и повышать риск кровотечений. Опасны сочетания НПВС со стероидными гормонами, средствами для разжижения крови (антикоагулянтами), поскольку повышается риск желудочно-кишечных, носовых, маточных и других кровотечений. Для предупреждения таких осложнений необходимо назначать НПВС в сочетании с препаратами омепразола. Наименьшими рисками кровотечений ЖКТ обладают коксибы (рофекоксиб, целекоксиб). Для лечения только коленных и тазобедренных суставов может использоваться диацереин — НПВС, у которого есть хондропротекторное действие. В отличие от других НПВС, он применяется длительно, но частый побочный эффект препарата в виде диареи требует прекращения лечения. |
| Трамадол | Трамадол — опиоидный анальгетик строгого учета (можно приобрести только по рецепту врача). Назначают при выраженном болевом синдроме, который не устраняется приемом парацетамола и НПВС на протяжении 5-7 дней. Применяется коротким курсом — 5-7 дней. |
| Хондроитин сульфат и глюкозамин | Симптоматические средства замедленного действия. Эффект наступает на 8-12-й неделе лечения. Прием длительный — до 2 лет с перерывами на 2-4 месяца. В отличие от НПВС эти средства более безопасны и лучше переносятся пациентами. |
| Пиаскледин | Препарат для комплексного лечения остеоартроза коленных и тазобедренных суставов на любой стадии. В его составе — соединения авокадо и сои. Пиаскледин активирует выработку собственного коллагена 2 типа, стимулирует регенерацию глюкозамина, хондроитина и блокирует выработку веществ, которые вызывают разрушение хряща. Препарат применяют внутрь в капсулах по 300 мг 1 раз в сутки, длительно. |
Местные средства
Есть 2 основные методики местного лечения: введение препаратов в полость сустава и местное применение дермальных пластырей, мазей, кремов и гелей, которые содержат НПВС.
Наиболее эффективный метод лечения — введение в полость сустава глюкокортикостероидных гормонов. Они применяются только при неэффективности негормональных средств для устранения боли и купировании синовита (выпота в полость сустава). Обезболивающий эффект при внутрисуставном введении стероидов длится от 1 недели до 3 месяцев. Не рекомендуется более 2-3 инъекций в год в полость одного сустава.
Для улучшения выработки синовиальной жидкости, улучшения состояния хрящевой и костной ткани в полость сустава вводят гиалуроновую кислоту и собственную плазму, обогащенную тромбоцитами (РRР-терапия).
Эффект гиалуроновой кислоты объясняется повышением вязкости синовиальной жидкости, питания хряща, удержанием влаги в нем, стимуляцией синтеза коллагена. Нежелательные последствия применения гиалуроновой кислоты — аллергические реакции, инфекционные осложнения, короткий период действия.
Гели полимерного происхождения действуют подобно гиалуроновой кислоте, но влияние их на структуры сустава длится не менее 6-12 месяцев, аллергические реакции не возникают.
РRР-терапия заключается в получении плазмы после центрифугирования венозной крови в количестве 7-10 мл. Плазма (жидкость желтоватого цвета над сгустком крови) набирается в шприц и вводится в полость сустава (3-5 процедур с интервалом в неделю). Эффект связан с тромбоцитарными факторами роста, которые могут способствовать регенерации хряща.
Физиотерапия, массаж, гимнастика
Физиотерапия снижает лекарственную нагрузку на организм пациента, улучшает кровообращение в тканях суставов и уменьшает боль. Наиболее эффективные процедуры:
- электрофорез с НПВС, гидрокортизоном, димексидом, хлоридом кальция;
- импульсные токи низкой частоты (ДДТ);
- электромагнитные поля (УВЧ-терапия, индуктотермия);
- ультразвуковое лечение с гидрокортизоном, НПВС (фонофорез);
- аппликации озокерита, парафина, лечебных грязей;
- ванны радоновые, йодобромные, скипидарные, сульфидные.
Основные противопоказания для физиолечения — новообразования, повышение температуры, эпилепсия, перенесенные инфаркты и инсульты, нарушения сердечного ритма и наличие кардиостимулятора, психозы, заболевания крови и кровотечения, тяжелое состояние пациента.
Нужен ли массаж при остеоартрозе?
Один из источников боли и ограничения движений у пациентов с остеоартрозом — спазм околосуставных мышц. Курс массажа поможет устранить его. Массаж улучшает самочувствие за счет релаксирующего действия и уменьшения боли. Противопоказан при синовите.
Лечебная физкультура
Дозированная физическая нагрузка не реже 3 раз в неделю по 35-40 минут уменьшает боль, препятствует прогрессированию остеоартроза и атрофии околосуставных мышц, устраняет лишний вес (в комплексе с диетой). Лучше, если комплекс упражнений разработает инструктор с учетом локализации и степени остеоартроза. Предпочтительны занятия в воде и плавание, ходьба по ровной поверхности, упражнения на растяжение мышц (при отсутствии синовита).
Важно! Физическую нагрузку на пораженные суставы нужно дозировать, чтобы не вызвать обострение заболевания.
Диета
При остеоартрозе нельзя переедать, злоупотреблять солью, жирной пищей и углеводами.
Добавляйте в рацион продукты, которые содержат желатин для образования коллагена (холодец, желе, домашний мармелад), ягоды и несладкие фрукты, овощи, рыбий жир, нежирные молочные продукты.
Хирургия
При неэффективности комплекса лекарственной и физиотерапии, ЛФК, стойком болевом синдроме и необратимой деформации суставов с ограничением подвижности, пациенту могут предложить операцию по замене сустава (эндопротезирование, рис. 5).
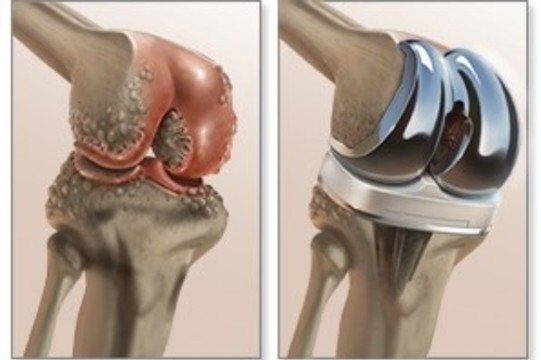 Рисунок 5. Эндопротезирование коленного сустава. Источник
Рисунок 5. Эндопротезирование коленного сустава. Источник
Эффективны ли народные способы лечения?
Народные методы лечения направлены на согревание или охлаждение тканей околосуставного аппарата, снижение отечности, рефлекторное уменьшение боли. Существуют сотни народных рецептов применения горчицы, горького перца, капусты и лопуха, петрушки, меда, скипидара. Однако эффективность этих средств сомнительна.
Прогноз
Остеоартроз — заболевание необратимое и прогрессирующее. Для жизни прогноз благоприятный, а для трудоспособности и дальнейшего самообслуживания — не всегда. На третьей стадии остеоартроза коленных или тазобедренных суставов ограничивается способность к самостоятельному передвижению, возникает необходимость использования дополнительных средств опоры (трости, костылей, ходунков).
Возможные осложнения
Заболевание грозит утратой трудоспособности и инвалидизацией.
Профилактика
Для профилактики развития и прогрессирования остеоартроза нужно следовать рекомендациям врачей. Также важно:
- Поддерживать нормальную массу тела, а при лишнем весе снижать индекс массы тела до 25 и меньше.
- Систематически заниматься физическими упражнениями без чрезмерной нагрузки на пораженные суставы — плавание, упражнения в воде, езда на велосипеде, ходьба, гимнастика в положении сидя и лежа.
- Соблюдать принципы рационального питания.
- Лечить травмы опорно-двигательного аппарата, предупреждать спортивные травмы.
Пациентам с остеоартрозом следует в повседневной жизни использовать ортопедические изделия: стельки, ортезы, наколенники при нестабильности связочного аппарата и для разгрузки пораженных суставов. Обувь нужна не сдавливающая, удобная, на широком низком каблуке.
Заместительная гормональная терапия против остеоартроза
Некоторые специалисты считают, что риск развития остеоартроза у женщин после менопаузы можно снизить с помощью заместительной гормональной терапии.
Целью такой терапии является замена утраченной гормональной функции яичников и предотвращение климактерических расстройств. В настоящее время степень влияния приема эстрогенов на развитие артроза суставов у женщин продолжают исследовать.
Заключение
Остеоартроз — распространенное заболевание, риск развития которого растет с возрастом. Если беспокоят болезненные ощущения в суставах, следует как можно скорее обратиться к врачу. На первых стадиях остеоартроз может почти не вызывать дискомфорта, однако суставы в это время уже начинают разрушаться. Чтобы снизить риск остеоартроза, необходимо следить за весом и рационом.
Источники
- О.Ю. Майко. Оценка эффективности терапии с использованием препарата хондроитина сульфата у больных остеоартрозом в амбулаторных условиях // Лечащий врач. -2019
- Michelle J. Lespasio and all. Hip Osteoarthritis: A Primer // The Permanente Journal. -2018. -№ 22. -С. 17-84. doi: 10.7812/TPP/17-084
- Kimberly Holland. Arthrosis vs. Arthritis: What’s the Difference?// Healthline. -2014
- Беневоленская Л. И., Бржезовский М. М. Эпидемиология ревматических болезней. — М.: Медицина, 1988. — 237 с. — ISBN 5-225-01653-7
Источник
