Что делать если воспалился шейный остеохондроз

Шейный остеохондроз – это прогрессирующий дегенеративно-дистрофический процесс, который приводит к истощению, деформации и разрушению межпозвонковых дисков шейного отдела. Утрата амортизирующего хряща вызывает болезненные ощущения как за счет обнажения суставных поверхностей (спондилоартроз), так и за счет пережимания нервных корешков спинного мозга.
При отсутствии своевременного лечения возможно окостенение позвоночника с потерей его естественной гибкости, нарушение кровоснабжения головного мозга, ухудшение нервной проводимости в тех отделах организма, которые иннервируют корешки шейного отдела позвоночника.
Патология может развиваться как самостоятельно, так и в составе общего поражения позвоночника с охватом грудного, поясничного и крестцового отделов.
Общие сведения
Считается, что остеохондроз шейного отдела позвоночника встречается чаще, чем в других отделах. На самом деле это не так – дистрофические явления развиваются равномерно во всех точках максимальной нагрузки – в области основных изгибов позвоночного столба (чем ниже расположен отдел, тем большую нагрузку он несет). Однако симптомы шейного остеохондроза выражены сильнее, поэтому кажутся более частым явлением. Это связано с высокой подвижностью позвонков шеи, которые при этом держат голову, а также с особенностью расположения выходов корешков спинного мозга.
На заметку! Согласно статистике, заболевание поражает более 60% людей среднего и старшего возраста. Однако в последнее время наблюдается омоложение патологического процесса — патология встречается у молодежи и даже у подростков. Это связано с повальной компьютеризацией учебы и работы, а также снижением физической активности и ухудшением качества питания.
С учетом возрастной аудитории можно выделить 2 формы шейного остеохондроза – физиологическую и патологическую.
Физиологический процесс связан с естественным старением организма, когда симптомы заболевания – следствие постепенного износа межпозвонковых дисков. Процесс происходит под воздействием эндокринной системы и является следствием климактерических изменений. Разрушение хрящевых структур начинаются от центра межпозвоночного диска и сопровождается постепенной заменой хрящевой ткани фиброзной. Патология необратима, однако может быть компенсирована за счет специальных медикаментов.
Патологический процесс связан с аномальными деструктивными изменениями в организме – иммунными, дистрофическими, воспалительными, обменными. В первую очередь вовлекаются околохрящевые ткани – появляются отложения солей на костных структурах, воспаляются нервные корешки, возникает атрофия или гипертонус скелетной мускулатуры, что приводит к нарушению кровообращения в области головы-шеи-груди. При своевременной диагностике патология поддается лечению и заканчивается полным восстановлением здоровой функции органов и тканей.
Стадии шейного остеохондроза и их симптомы
Различают 4 основные стадии патологического процесса:
- 1-я стадия – выражается легким дискомфортом и перенапряжением мышц в больной области, хрящевые диски теряют свою стабильность;
- 2-я стадия – появляется локальная болезненность, особенно при движениях головой. Межпозвоночные диски деформируются, начинает разрушаться фиброзное кольцо, расстояние между позвонками сокращается;
- 3-я стадия – боль усиливается и становится постоянной, движения – ограниченными. Повороты головы могут провоцировать приступы головокружения, тошноту, нарушение кровоснабжения мозга приводит к общей вялости, быстрой утомляемости, нарушению концентрации внимания, хрящевая ткань истончается, позвонки смыкаются, фиброзное кольцо полностью разрушается с появлением риска межпозвонковой грыжи;
- 4-я стадия – болевой синдром полностью обездвиживает область шеи; кровообращение мозга нарушено и требует постоянной медикаментозной поддержки; позвонки начинают срастаться.
Шейный остеохондроз: признаки, симптомы, лечение патологии
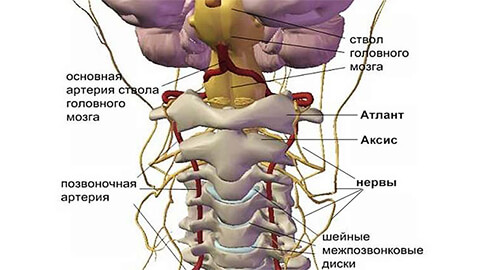
На первых стадиях остеохондроз протекает бессимптомно. По мере развития заболевания, отличительной особенностью становится наличие болезненных или дискомфортных ощущений в области головы, шеи и груди, реже – верхних конечностей.
Все возможные симптомы можно условно отнести к 4 типам синдромов: сердечный, позвоночный, корешковый (нервный) и синдром позвоночной артерии (с нарушением кровообращения).
Позвоночный синдром:
- хруст в шее при поворотах/наклонах головой;
- по мере прогресса заболевания возникают болезненность и затрудненность движения;
- морфологические нарушения структуры в теле позвонка и межпозвонковом пространстве (видны на рентгене).
Сердечный синдром:
- одышка, слабость;
- ощущение неполного вдоха, нехватки воздуха;
- спонтанные явления со стороны сердечно-сосудистой системы – стенокардия, загрудинные боли, жжение;
Корешковый синдром:
- онемение языка, плеч, пальцев рук, затылочной области;
- трудности с глотанием;
- неприятные ощущения в области между лопатками;
- головная боль в области затылка и лба.
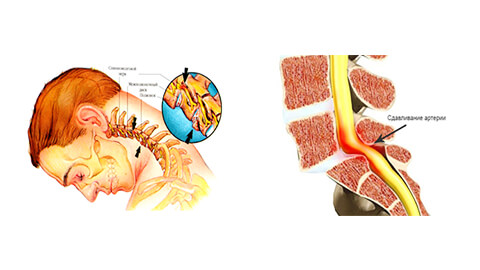
Синдром позвоночной артерии:
- необоснованные скачки артериального давления;
- головокружение, вплоть до потери сознания;
- шум в ушах, ощущение ваты в голове;
- временная односторонняя слепота, «мушки» в глазах;
- периодические приступы тошноты, особенно при движении головой;
- головные боли – преимущественно в области затылка, а также мигрени;
- сонливость, снижение работоспособности, памяти, концентрации внимания, депрессия.
Внимание! Все указанные синдромы должны сочетаться между собой. Отсутствие симптомов одного из них может стать поводом к дифференциальной диагностике с другими группами заболеваний.
Причины шейного остеохондроза
Дистрофические явления в области шейного отдела позвоночника связаны с вертикальным расположением скелета и специфическим распределением статических и динамических нагрузок, которые во многом зависят от преобладающей позы и степени развития скелетной мускулатуры.
Основные причины:
- недостаток движения – то, что не развивается – деградирует: мышцы слабеют, ткани разрушаются;
- неправильные статичные позы – мышечные зажимы ведут к нарушению кровообращения с последующей дистрофией тканей;
- недостаток питания или несбалансированный рацион – организм должен получать все необходимое для строительства и обновления костных и хрящевых структур скелета, поддержания мышечного тонуса;
- ожирение, избыточная масса тела, ношение тяжестей – повышается нагрузка на структуры скелета;
- постоянное нервное напряжение и нервные стрессы;
- переохлаждения шейной области – «застудили», «надуло» – провоцирует скрытые воспалительные процессы;
- наличие аутоиммунных заболеваний с вовлечением хрящевой ткани приводит к ее преждевременному разрушению;
- эндокринные патологии сбивают минеральный обмен, снижают усвояемость кальция, кремния, фосфора и других элементов костно-хрящевой ткани;
- травмы шейной области;
- врожденные аномалии позвоночника и прилегающих мышц.
Диагностика
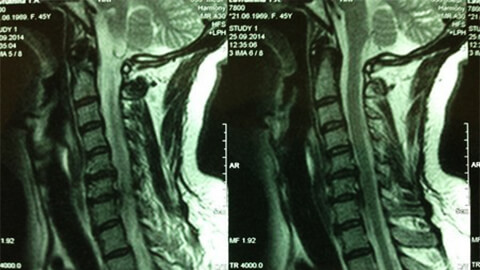
Постановку диагноза «остеохондроз шейного позвонка» затрудняют низкая специфичность симптомов и большое разнообразие их проявлений. В процессе обследования потребуется консультация невролога, хирурга, ортопеда, кардиолога.
Проводится физикальный осмотр у врача с опросом пациента. Основная диагностическая нагрузка лежит на инструментальных и лабораторных методах исследования.
Инструментальная диагностика:
- рентгенография шейного отдела; на начальной стадии процесса более информативной будет МРТ шейного отдела – она обеспечит качественную визуализацию твердых и мягких тканей – покажет состояние межпозвоночных дисков, наличие остеофитов, деформаций, повреждений нервных корешков и кровеносных сосудов; оценит состояние связок, мышц, костной ткани;
- УЗИ показывает динамическое состояние мягких тканей;
- допплерография сосудов шеи поможет оценить гемодинамику и степень повреждения кровеносных сосудов (в частности, состояние позвоночной артерии);
- контрастная миелография – поможет при подозрении на ущемление нервных отростков;
- ЭКГ и эхокардиографию сердца используют при дифференциальной диагностике кардиального синдрома с сердечно-сосудистыми заболеваниями.
Как лечить шейный остеохондроз
Комплекс лечебных мероприятий формируют с учетом стадии заболевания (острая, хроническая), степени повреждения и причин развития патологии. Используют консервативное лечение, оперативное вмешательство, смешанный подход.
Консервативное воздействие
Представляет собой постепенное восстановление или компенсацию повреждений на фоне симптоматического лечения. Включает медикаментозную терапию, физиопроцедуры, методы ЛФК и массажа.
Медикаментозное лечение:
- обезболивающие средства – преимущественно гели и мази местного воздействия; в тяжелых случаях – общие обезболивающие в виде таблеток;
- противовоспалительные препараты – НПВС, а также кортикостероиды (краткий курс по необходимости);
- лекарства для улучшения микроциркуляции и кровообращения в целом;
- хондропротекторы – средства для защиты и восстановления хрящевой ткани;
- миорелаксанты – для устранения мышечных зажимов и спазмов;
- витаминные и микроэлементные комплексы – необходимы для питания и поддержки тканей строительными элементами.
По мере ослабления острых симптомов подключают методы физиотерапии, ЛФК и самомассажа.
Лечебная гимнастика улучшает питание хрящевых и костных тканей.за счет восстановления кровоснабжения в поврежденном участке. Во избежание осложнений рекомендуется использовать метод изометрических движений, когда вместо реальных поворотов и наклонов головой, которые могут повредить, применяют их имитацию.
Внимание! Все действия следует выполнять только после диагностики и консультации с врачом.
Методика позволяет развить и укрепить атрофированные короткие мышцы шеи и стабилизировать положение шейного отдела позвоночника. Последовательность выполнения базовых упражнений:
- Ладонь правой руки уприте в боковую поверхность головы – в течение 10-ти секунд надавливайте ладонью на голову, одновременно напрягая мышцы головы и шеи для сопротивления – голова должна оставаться неподвижной.
- Опустите руку, максимально расслабляйте мышцы головы и шеи в течение 20-ти секунд.
- Повторите упражнение с левой рукой.
- Уприте обе руки ладонями в лоб – в течение 10-ти секунд надавливайте на лоб, словно пытаясь отклонить голову назад, одновременно напрягая мышцы шеи для сопротивления движению. Голова должна оставаться неподвижной.
- Опустите руки, максимально расслабляя мышцы аналогично предыдущему упражнению.
- Положите обе ладони в области над затылком. По аналогии выполняйте давящую нагрузку на мышцы шеи, пытаясь наклонить голову вперед – она все так же должна быть неподвижна.
- Опустите руки, расслабьте мышцы шеи и головы. Повторите комплекс упражнений 4-10 раз.
После укрепления коротких мышц шеи можно приступать к выполнению динамических упражнений.
На заметку! В качестве методики восстановления подвижности шейного отдела хорошо зарекомендовали себя плавание и водная гимнастика.
Самомассаж позволяет снизить интенсивность местных реакций и снять мышечные зажимы во время статической работы. Правила выполнения:
- область воздействия – затылок, задняя и боковые поверхности шеи;
- проводите процедуру в сидячем положении;
- движения следует выполнять по направлению от позвоночника;
- задействуйте только подушечки пальцев;
- избегайте давления на воспаленные участки;
- выполняйте движения плавно – резкие надавливания могут навредить.
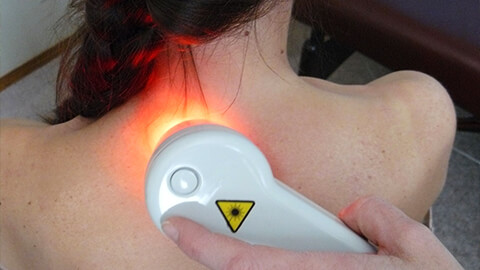
Физиопроцедуры характерны для стационарного лечения и санаторно-курортной реабилитации. Хорошо зарекомендовали себя:
- электрофорез – прогревает зону, улучшает микроциркуляцию, используется для более глубокого проникновения препаратов местного действия;
- магнитотерапия;
- амплипульс;
- УВЧ.
Хирургическое вмешательство показано при осложненных экструзиях, ущемлениях спинного мозга и некупируемых болевых синдромах.
Чем опасен шейный остеохондроз
Область шеи концентрирует плотное переплетение магистральных кровеносных сосудов, нервных отростков и динамичных структур костного скелета. В отсутствии лечения можно наблюдать серьезные патологические изменения:
- ослабление фиброзного кольца провоцирует вывихи и подвывихи в области наиболее подвижных позвонков;
- наличие остеофитов и спазмирование мышц приводит к ущемлению нервных корешков и кровеносных сосудов с формированием компрессионных синдромов;
- деструкция хрящевых дисков и сближение позвонков приводит к межпозвонковым грыжам с ущемлением нервной ткани.
За каждым этим явлением следует выраженная негативная реакция со стороны всего организма.
Возможные осложнения и последствия
В список наиболее распространенных осложнений шейного остеохондроза можно включить:
- вегетососудистую дистонию;
- гипертонию;
- кислородное голодание мозга и его структур;
- дистрофию глазной сетчатки с нарушением зрения;
- сбой в работе щитовидной железы;
- нарушение функций пищевода и трахеи – затрудненное глотание и дыхательные спазмы;
- некупируемый болевой синдром в области головы, шеи, груди, верхних конечностей;
- судороги и онемение лица, рук;
- нарушения работы гипоталамо-гипофизарной системы, которое тянет за собой сбой всей гормональной деятельности организма.
Профилактические меры
Самое эффективное лечение – предупреждение заболевания. В этом вам поможет профилактика. Достаточно выполнять несколько базовых рекомендаций:
- откорректируйте свою осанку,
- создайте удобное рабочее место;
- во время сидячей работы делайте перерывы на «физкультминутку»;
- включите в свой рацион питания продукты, богатые кальцием, магнием, фосфором, кремнием – рыбу, орехи, семена, бобовые культуры, молочные продукты, свежие овощи, фрукты; ограничьте потребление соли, сладкого, мучных и острых блюд;
- для сна и отдыха используйте ортопедические матрас и подушку;
- займитесь несиловым видом спорта – предпочтение лучше отдать плаванию.
Даже если вы не в состоянии учесть все требования, умеренные физические нагрузки, правильное питание и внимательное отношение к своей осанке способны значительно сократить риск развития патологии.
Источник

Остеохондрозом называют такое заболевание позвоночника, когда дегенеративному процессу подвергается один или несколько дисков между позвонками любого его отдела.
Пока организм старается компенсировать истончение диска, человека или особо ничего не беспокоит, или он успевает привыкнуть к боли, если она не сильно значительна.
Как только человек меняет условия, компенсация «срывается». Это и есть обострение остеохондроза.
Возможные причины ↑
Рассмотрим те причины обострений, которые чаще всего называют люди: могут ли они быть действительно опасны вследствие ухудшения состояния при остеохондрозе, или это является мифом.
На нервной почве
Стресс вызывает ухудшение питания межпозвонкового диска, но не настолько, чтобы вызвать его резкую ишемию, даже если стресс был запредельным.

Но само обострение будет вызвано, скорее всего, неудобным движением из такого же неудобного положения, которое просто на фоне сильного волнения было незамеченным.
Если же действительно после стресса невозможно разогнуться, кружится или болит голова, вам, кроме лечения обострения остеохондроза грудного отдела позвоночника или дегенеративного процесса другого отдела, нужно попринимать успокоительное («Ново-Пассит», «Глицисед»). А затем в плановом порядке показаться психоневрологу или психотерапевту.
После массажа
Массаж может спровоцировать обострение остеохондроза, если он был выполнен:
- не с целью лечения данного заболевания (например, для похудения);
- вы не сказали массажисту о том, что у вас есть остеохондроз;
- массаж выполнялся неспециалистом.

Если вам делает массаж профессионал, который, к тому же, видел ваши снимки и получил рекомендации от вашего лечащего невролога, то такой массаж можно делать даже через неделю после начала обострения.
В этом случае может стать хуже, но временно. Это отмечают сами массажисты. Они говорят, что это связано с улучшением крово- и лимфообращения в данной зоне.
Сезонное обострение
Такое обострение – доказанный факт, связанный с изменением погодных условий. Ведь диски, хоть и находятся между позвонками, все равно подвержены влиянию со стороны атмосферного давления, особенно когда в них уже начался дегенеративный процесс.

Но процесс в разных отделах «любит» свое время года:
- Весенняя оттепель провоцирует усиление болей в нижних позвонках грудного отдела.
- Зимние холода провоцируют проблемы с нижнегрудным отделом. К нему часто «присоединяется» обострение в пояснично-крестцовом отделе. Это связано с реакцией на холод мочевыделительной системы и органов малого таза. Они, воспаляясь, задействуют мышцы спины, на которых практически и расположены, а уж последние и дестабилизируют позвоночник, вызывая декомпенсацию остеохондроза.
- Середина зимы и середина лета, а точнее, сильные морозы или не менее выраженная жара, провоцируют обострение со стороны межпозвонковых дисков, находящихся между лопатками и ниже, до поясницы. Верхние поясничные позвонки могут «подключаться» к середине лета, а также весной.
- Осенние дни, которые характеризуются сухой холодной погодой – «любимое» время шейного, верхнегрудного, а также поясничного отделов. Со стороны последнего отдела – это возникает из-за реакции толстого кишечника. Шея же так реагирует из-за того, что человек ее переохлаждает, при малейшей оттепели стараясь одеться легче.
После алкоголя
Спирт негативно влияет на репаративные процессы во всех участках организма, не исключение и позвоночник.
Обострение связано напрямую не с приемом большого количества спиртного, а с тем, что человек или забывает хорошо одеться и переохлаждается, или может долгое время пробыть в неудобной позе.

При месячных
Во время менструации уровень эстрогенов очень низкий, а именно эти гормоны у женщин отвечают за сохранение целостности костной ткани.
Согласно научным данным, такое соотношение половых гормонов в течение такого краткого периода не способно вызвать обострение остеохондроза.
За боли, похожие на таковые при поясничном остеохондрозе, во время менструации можно принять боли в пояснице, которые связаны непосредственно с самим ежемесячным кровотечением.

При простуде
Не сама простуда является провоцирующим обострение фактором, а переохлаждение. Именно оно вызывает появление неинфекционного воспаления в нервном корешке, в котором и так, из-за изменения строения межпозвонкового диска, нарушено кровоснабжение.
Наличие такой реакции на простуду является «тревожной лампочкой», говорящей о том, что в организме есть очаг хронического воспаления.
Кроме этого, обострение любых хронических заболеваний, связанных с инфекционным фактором, может послужить стартом для обострения остеохондроза.
Это происходит потому, что при развитии остеохондроза разрушается участок межпозвонкового диска. Часть его попадает в спинномозговой канал, в результате, для того, чтобы убрать этот «осколок», развивается аллергический процесс. В результате организм воспринимает белок такого «осколка» как чужеродный.
Возникновение воспалительного процесса в любом другом органе «включает» иммунитет. Активируются и те белки крови, которые ответственны за аллергию, в том числе и на белок собственного межпозвоночного диска.

После бани
Обострение в этом случае связано с резким перепадом температур.
Если после бани человеку, страдающему остеохондрозом, насухо вытереться и перейти в более прохладное помещение, там побыть некоторое время, и только потом выйти на улицу, то обострения можно и избежать.
Но если идти в парную в острую фазу заболевания, тогда усиление болей и других симптомов неминуемо — так же, как и при употреблении алкоголя во время прогревания в бане с последующими неоднократными выходами на снег или нырянием в бассейн с холодной водой.

Механизм такой: кровообращение в межпозвоночных дисках усилилось, организм «благодарит» за помощь, ведь ему теперь легче будет немного восстановить диск (прогреванием лечат остеохондроз, но не в острый период).
Но тут становится резко холодно, и все те больные места получают удар.
Если не хотите обострений, ходите в баню тогда, когда боль в спине уже пошла на спад (минимум через месяц от ее начала).
Если хотите покупаться в холодной воде после парной, делайте это, постепенно наращивая длительность пребывания в ней.
Снижать температуру воды тоже нужно постепенно.
Другие причины
Это – доказанные наукой, «настоящие» причины обострения остеохондроза.
Резкое увеличение физической нагрузки или выполнение резкого движения
Так, часто провоцируют обострение:
- поднятие тяжести (нужно уметь это делать);
- резкий наклон тела;
- резкий переход на широкий шаг.
Из-за таких движений временно разглаживается та выпуклость вперед, которая в норме существует в поясничном отделе позвоночника (лордоз), а мышцы поясницы напрягаются.

Рис.: правильное и неправильное положение тела при физической работе
Нахождение в позе вынужденного сгибания, частые наклоны туловища, переохлаждение спины
Эти факторы имеют особое значение для тех людей, которые:
- ведут малоподвижный образ жизни;
- имеют лишний вес;
- имеют зависимость от никотина и/или алкоголя (это сильно ухудшает кровоснабжение суставов, в том числе и позвоночника);
- занимаются сидячей работой;
- имеют сколиоз;
- имеют профессию, связанную с постоянной вибрацией: водители, люди, работающие с отбойными молотками и так далее.

«Внутренние провоцирующие» факторы обострений остеохондроза
К ним можно отнести:
- пожилой возраст;
- длительность существования остеохондроза;
- «спровоцированную» наследственность.

Признаки и симптомы ↑
Шейный отдел
Обострение остеохондроза в шейном отделе характеризуется следующими признаками:
- боль и снижение кожной чувствительности в области темени (корешок I шейного позвонка);
- такие же симптомы – в теменно-затылочной области (защемление корешка между I и II позвонками);
- боль в одной половине шеи (в зависимости от того, какой корешок сдавлен), на этой же стороне – ощущение отечности языка, им трудно двигать (корешок между III и IV позвонками – C3);
- боль – в шее, «отдает» в надплечье и ключицу; тяжело поворачивать голову в одну сторону; могут быть нарушения дыхания; могут быть боли в области сердца (при этом на ЭКГ – норма, а «Нитроглицерин» не помогает) или печени (корешок C4);
- синдром позвоночной артерии — он возникает при сдавлении артерии любым из шейных позвонков (головные боли, которые возникают приступами, распространяются на лоб, глаза, уши, виски, захватывают полголовы; при поворотах головы шея «хрустит»;
- «туман», «мушки» перед глазами; звон в ушах; повышается кровяное давление; возникает головокружение).
- корешок C5: боль не только в шее и надплечье, но и в наружной поверхности плеча; там же нарушена чувствительность и сила мышц;
- корешок C6: боль идет с шеи, на лопатку, распространяется на надплечье и большой палец; в этой области ощущаются «мурашки»; снижается сила бицепса;
- корешок С7: боль из шеи отдает в лопатку, распространяется по задне-наружной поверхности плеча и предплечья – ко 2 и 3 пальцам. Снижена сила трицепса. Нарушена чувствительность на наружной поверхности надплечья, кисти и тыла II-III пальцев.

Симптомы остеохондроза поясничного отдела
Зависят от того, между какими позвонками оказался пережат корешок спинного мозга:
- боль в ногах, снижение чувствительности паховой области и внутренней поверхности бедер;
- боль «простреливает» из поясницы, распространяясь по ноге до большого пальца;
- снижена чувствительность кожи бедра по внутренней его стороне;
- может быть недержание мочи и кала (или, наоборот, затруднения с мочеиспусканием и запоры);
- нарушение менструального цикла;
- снижение потенции у мужчин;
- атрофия мышц ног;
- боли в ногах, которые исчезают в покое, усиливаются при ходьбе.

Рис.: за какие органы отвечает позвоночник
Симптомы остеохондроза грудного отдела
Эти признаки чаще всего «симулируют» заболевания внутренних органов.
Так, из-за такого остеохондроза человек может считать, что он болен:
- гастритом;
- язвенной болезнью;
- стенокардией.
А иногда симптомы настолько сильны, что возникает подозрение на пневмонию, инфаркт миокарда или осложненную перфорацией язвенную болезнь.
Основной симптом остеохондроза этого отдела – боль в спине и одном или двух (реже) боках.

Эта боль острая, длится долго, усиливается при движениях, кашле, глубоком дыхании, становится сильнее в ночное время.
Может возникать также нарушение чувствительности в области бедер, а если процесс наблюдается в нижних позвонках, по соседству с поясничными, то может нарушаться функция кишечника и мочевого пузыря (запор или недержание).
Симптомы поражения шейно-грудного отделов
- Боль не только в шее, а и в руке. Руку трудно поднимать и отводить. Чувствительность кожи руки снижена, мышечная сила – тоже.
- Синдром лестничной мышцы. В руке возникает боль и тяжесть. Боль может иметь любые характеристики (острая, ноющая, режущая). Она усиливается ночью, при наклоне головы в другую сторону, при глубоком вдохе, при отведении руки. Может отдавать в плечо, подмышечную область, половину грудной клетки.
- Боль в руке, которая усиливается при вращении кисти и сгибании ее в сторону ладони. Снижается мышечная сила в руке. Руку за пояс завести очень больно.
- Сильные боли в области сердца. Легче при приеме «Нитроглицерина» и «Валидола» не становится. На высоте таких болей ЭКГ – нормальная.
- Синдром позвоночной артерии.
 Опасен ли склероз позвоночника? Узнайте это в нашей статье про субхондральный склероз позвоночника.
Опасен ли склероз позвоночника? Узнайте это в нашей статье про субхондральный склероз позвоночника.
Что представляет собой клиновидная деформация позвонков? Смотрите тут.
Симптомы остеохондроза при беременности и после родов
Обострение остеохондроза во время беременности вполне закономерно, так как в этот период сильно возрастает нагрузка, которую очень сложно распределить правильно.
При беременности нагрузкой служит увеличенный живот. Если обострение не купировать, то роды еще больше усугубят ситуацию.
После родов женщина также испытывает сильную нагрузку на позвоночник: она носит ребенка, часто ей приходится его кормить и укачивать в неудобном положении.

Все это обусловливает обострение остеохондроза, который возникает, в основном, в поясничном или шейно-грудном отделе.
Симптомы у женщины возникают такие же, как и у небеременных:
- если процесс – в поясничном отделе, то боль возникает в области поясницы, распространяется на одну или две ноги, легче становится лежа;
- если обострился шейный остеохондроз, то боли возникают в шее, отдают в руку, которой становится трудно и больно двигать;
Реже возникают корешковые симптомы, но они также могут иметь место.
Температура
Она может повышаться (и то, только до 37,5 градусов, не выше) в том случае, если:
- есть другие симптомы синдрома позвоночной артерии;
- есть симптомы стеноза позвоночного канала, в котором расположен спинной мозг;
- очень редко – при поражении грудного отдела.
В других случаях повышение температуры (пусть даже и на фоне боли в позвоночнике) – признак какого-то инфекционного процесса.
Сколько может длиться острая фаза заболевания? ↑
Это определяется по наличию сохранения выраженных симптомов.
Обычно, при условии лечения, это сохраняется в течение 7 дней. Реже острый период длится 2 недели.
Тем не менее, активное лечение остеохондроза любого отдела длится 1-3 месяца.
 Можно ли снять боль при остеохондрозе с помощью аппликатора Кузнецова? Об этом читайте в нашей статье про применение аппликатора Кузнецова.
Можно ли снять боль при остеохондрозе с помощью аппликатора Кузнецова? Об этом читайте в нашей статье про применение аппликатора Кузнецова.
Что способствует развитию сколиоза у детей? Читайте тут.
Чем опасна протрузия межпозвоночного диска? Смотрите здесь.
Что делать при обострении остеохондроза? ↑
Главное – правильно оказать первую помощь. Для этого до приезда врача не нужно разгибать согнутого больного. Ему надо помочь дойти до кровати, а если он упал на пол – не поднимать его.
Можно дать человеку обезболивающее («Ибупрофен», «Диклофенак», «Анальгин»).
Далее приезжает врач, осматривает пострадавшего, и решает, где ему проходить лечение – в больнице или дома.

Медикаментозное лечение
Лечение обострения шейного остеохондроза включает назначение таких лекарств:
- Обезболивающие средства. Они назначаются не только для того, чтобы снять боль, но и для уменьшения воспаления в корешке. Это такие препараты: «Индометацин» (самый эффективный), «Диклофенак», «Кетанов», «Ибупрофен».
- Хондропротекторы. Это препараты, помогающие остановить дегенеративный процесс в межпозвонковом диске. Их есть смысл применять только в течение 6 месяцев. В течение меньшего времени они неэффективны. Это: «КОНДРОнова», «Хондроксид», «Артра», «Мукосат».
- Миорелаксанты. Это препараты, расслабляющие патологически напряженную мышцу — «Мидокалм», «Финлепсин».
- Витамины группы B: «Мильгамма», «Нейрорубин Форте», «Нейровитан».
- Ноотропные препараты: «Тиоцетам», «Аминалон».
- Сосудистые препараты: «Винпоцетин», «Бетасерк».
- Мочегонные. Эти средства («Фуросемид») применяются под контролем калия и натрия плазмы крови .

Фото: препараты для лечения остеохондроза
Для лечения остеохондроза других отделов применяются те же средства, кроме ноотропов и сосудистых препаратов (если не страдает нарушение кровообращения мозга).
Народные средства
Рекомендуют прикладывать компрессы из трав к больному месту.
Так, целители говорят, что если намочить марлю в теплом отваре из шалфея и мяты (по полторы ложки каждой травы на половину литра кипятка), и приложить к позвоночнику, пройдет боль.
Не хуже помогают, со слов народных медиков, и изделия (бандажи, жилетки) из собачьей или овечьей шерсти.
Есть и такие рецепты:
- 1 ст.л. меда + 1 ч.л. яблочного уксуса разводится в стакане горячей воды, пьется в течение суток, за 3 приема;
- мумие покрошить в оливковое масло, затем залить настойкой зверобоя; настаивается месяц; натирается больное место.
Видео: народные способы лечения остеохондроза
Массаж
При остеохондрозе, только не в активную фазу, можно применять все виды лечебного массажа (периостальный, точечный, аппаратный, баночный и другие).
Он помогает улучшить кровообращение в межпозвонковых дисках, расслабить патологически напряженные мышцы, активизировать регенерацию нервов и так далее.
Первые 2-3 сеанса должны быть более щадящими, не вызывать ни боли, ни дискомфорта. Особое внимание обращается на проработку болевых точек.
Длительность се
