Что такое транзиторный артрит


Блуждающий артрит, известный еще как ревматическая лихорадка, является одной из сложных форм воспаления суставов и хребта. Особенность патологии в том, что она не локализуется в одном определенном месте, а постоянно мигрирует, захватывая здоровые участки соединительных тканей.
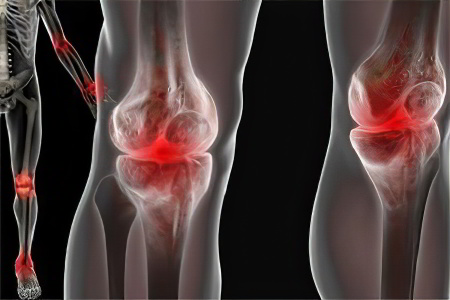
Наиболее часто транзиторный артрит поражает пациентов старшей возрастной группы (40-60 лет), однако может встречаться и у молодых людей до 30 лет. Типичными для транзиторного артрита местами локализации выступают голеностопные, локтевые, коленные и лучезапястные суставы.
Генезис транзиторного артрита
Возникает воспаление по причине инфицирования синовиальных полостей патогенными микробами. Распространение заражения токсичными бактериями происходит стремительно, вызывая в организме сильнейшую иммунную реакцию и выброс в кровь большого объема антител (иммуноглобулинов). Однако, находясь под непрерывной атакой вредоносных агентов, биологическая защита быстро сдает свои позиции, открывая путь для развития воспалительных процессов во всех отделах суставного хряща.

Постоянное воздействие токсинов на здоровые клетки синовиальной оболочки способствует ее активному разрушению и постепенному сращиванию (анкилозу) костных фрагментов в единый «сплав».
Сустав теряет свою природную функциональность, становится деформированным и малоподвижным. В большинстве случаев, провоцирует артралгию гемолитическая стрептококковая инфекция группы А. Проявляется заражение посредством ангины, тонзиллита или фарингита.
Начинается транзиторный артрит с крупных суставов, таких как тазобедренные сочленения или коленные. Прогрессируя, воспаление мигрирует по организму, затрагивая новые более мелкие хрящевые и мышечные элементы — руки, фаланги пальцев, голеностопы и т. д. В отличие от других артритов, при блуждающей его форме поражаются сразу несколько синовиальных капсул. Проходит заболевание в остром и хроническом виде.
с крупных суставов, таких как тазобедренные сочленения или коленные. Прогрессируя, воспаление мигрирует по организму, затрагивая новые более мелкие хрящевые и мышечные элементы — руки, фаланги пальцев, голеностопы и т. д. В отличие от других артритов, при блуждающей его форме поражаются сразу несколько синовиальных капсул. Проходит заболевание в остром и хроническом виде.
Транзиторный артрит, как и любая патология имеет свою классификацию. Так, воспалительный процесс в суставных хрящах с учетом причины его появления, делится на:
- Ревматоидный — следствие стафилококковой инфекции;
- Подагрический — следствие нарушения метаболизма;
- Инфекционный — следствие желудочно-кишечных инфекций;
- Травматический — следствие механических повреждений костей;
- Аллергический — следствие длительного воздействия на организм определенного аллергена.
Особенностью блуждающего артрита является его симметричность. При этом под верхним слоем эпидермиса в мышечной массе наблюдается формирование характерных ревматоидных узлов, визуализируемых, как небольшие шишкообразные уплотнения.

Причины появления
- Генетическая предрасположенность организма;
- Бактериальная, грибковая или вирусная инфекция — стрептококки, гонококки, хламидии;
- Заболевания ЦНС;
- Дисбаланс гормональной системы;
- Чрезмерное механическое напряжение суставов;
- Наличие избытка массы тела;
- Занятия профессиональным спортом с регулярной перенагрузкой скелета;
- Нахождение длительное время в статическом положении;
- Травматизация костей и последствия хирургического вмешательства;
- Нарушение обмена веществ;
- Несбалансированный рацион с дефицитом витаминов и важных для суставов микроэлементов;
- Переохлаждение конечностей;
- Изменение скелетной структуры вследствие возраста;
- Хронические заболевания суставов, сахарный диабет, туберкулез, СПИД и гонорея;
- Нездоровый образ жизни и злоупотребление сигаретами, алкоголем;
- Экологически неблагоприятная среда проживания.
Клинические проявления артрита
Для блуждающего артрита характерно быстрое и острое прогрессирование. Но из-за специфики воспаления, симптомы заболевания нестабильны и могут меняться в зависимости от места дислокации инфекции. Такое обманчивое поведение артрита существенно усложняет постановку диагноза и не позволяет установить полную клиническую картину заболевания, особенно на ранних стадиях его развития. Проще обстоят дела с запущенными формами транзиторного артрита, когда деформация хрящевой ткани достаточно выражена, а структура сустава заметно изменена.
В медицине выделяют ряд специфических признаков, наличие которых говорит об инфекционном поражении синовиальных хрящей. В свою очередь, эти симптомы делятся на основные и вторичные (нетипичные). Что облегчает дифференцирование блуждающего артрита при обследовании.
Общие симптомы
- Утреннее недомогание и скованность суставов и мышц;
- Сильная боль в местах хрящевого сочленения, особенно во время движений;
- Гиперемия кожного покрова в зоне воспаления;
- Образование
 отека;
отека; - Жар в области поражения и общее повышение температуры тела;
- Быстрая утомляемость и слабость;
- Резкая потеря массы тела;
- Приступы боли в ночное время и нарушение сна;
- Неподвижность сустава в результате разрушения хряща;
- Обще ухудшение состояния здоровья.
Вторичные
- Нестабильность настроения;
- Чувствительность суставов к перепадам погоды;
- Спазмирование конечностей;
- Сбой в работе желудочно-кишечного тракта (ЖКТ);
- Появление болей в других органах — сердце, легких, печени.
Без лечения, болезнь достаточно быстро переходит в хроническую стадию. Соответственно симптомы блуждающего артрита становятся более выраженными и тяжелыми. В самых пессимистических прогнозах, последствиями транзиторного воспаления может стать инвалидизация пациента с полной потерей его дееспособности.

Осложнения мигрирующего артрита
- Сепсис (гнойное заражение) синовиальной капсулы сустава;
- Артроз;
- Анатомическое изменение формы хряща;
- Инфекционное поражение внутренних органов.
Методы диагностирования болезни
Для определения транзиторного артрита необходимо комплексное обследование. С этой целью прибегают к следующим видам диагностики:
- Лабораторным тестам — общему анализу крови и мочи, биохимии;
- Пробам на С-активный белок;
- Рентгенографии суставов и мест непосредственного инфицирования;
- МРТ;
- УЗИ;
- Ультразвуковому исследованию внутренних органов;
- Тесту на антииммуноглобулины и антитела IgM;
- Сценографии костей — радиоизотопному сканированию костей на выявление источника воспаления;
- Пунктированию синовиальной жидкости;
- Компьютерной и магнитно-резонансной томографии.
Комплекс диагностических методов определяется с учетом тяжести состояния больного, сопутствующих патологий, пола и возраста пациента.
Лечение
Подбор лечебной тактики производится на основании диагностических данных, характера и формы заболевания. В связи с тем, что блуждающий артрит — патология весьма специфическая, то и терапия воспаления длится долго. Для устранения мигрирующей инфекции применяют комплексный подход, состоящий из разных лечебных методов:
Лекарственной терапии
- Нестероидных антифлогистических медикаментов (НПВС);
- Кортикостероидных (гормональных) препаратов;
- Миорелаксантов;
- Антидепрессантов;
- Хондропротекторов, восстанавливающих мембрану хряща;
- Противобактериальных препаратов (антибиотиков);
- Гастропротекторов, предупреждающих дисфункцию ЖКТ;
- Витаминов D, B (1, 6, 3, 12), E и A, способствующих устранению инфекционных очагов аутоиммунной природы.
Физиотерапии
- Магнитного, лазерного и электроимпульсного воздействия на синовиальные хрящи с целью восстановления подачи питательных веществ в ткани суставов. Не рекомендуется проводить в период обострения артрита.
- Лечебной физкультуры (ЛФК), состоящей из специальной гимнастики, плавания, дыхательных упражнений. Проводится под наблюдением лечащего врача.
- Грязелечения, предполагающего применение грязевых компрессов, ванн и аппликаций в местах воспаления. Курс лечения составляет 2 недели.
- Акупунктуры, способствующих замедлению дегенерации сустава и позволяющих быстро купировать болевой синдром при любой форме артрита.
Диетического питания
Корректировки рациона и уменьшение потребления соли, кофеина и различных добавок, ухудшающих естественный метаболизм, задерживающих жидкость в клетках и оказывающих негативное влияние на состояние суставов.
Оперативного лечения
- Артроскопии — небольшого прокола мягких тканей в области воспаления. Позволяет ликвидировать эрозийное разрушение хряща, купировать его изменения на структурном уровне и восстановить нарушенную функциональность сочленения.
- Синовэктомии —
 полного или частичного иссечения воспаленной синовиальной оболочки суставной сумки.
полного или частичного иссечения воспаленной синовиальной оболочки суставной сумки. - Эндопротезирования — протезирования больного сустава имплантом. Проводится только в крайних случаях, когда процесс разрушения необратим, а медикаментозное лечение неэффективно.
В целом, курс лечения блуждающего артрита занимает до 2 месяцев. В неосложненной форме патология полностью излечима и имеет долгосрочный положительный прогноз.
После реабилитационные рекомендации
Для предупреждения появления транзиторного артрита или его рецидивов показано:
- Сбалансированное питание и введение в рацион продуктов, содержащих достаточное количество белков, аминокислот и микроэлементов;
- Отказ от пагубных привычек;
- Контроль массы тела;
- Регулярные физические упражнения или лечебная гимнастика без перегрузки суставов;
- Своевременное лечение инфекционных и бактериальных заболеваний;
- Ведение активного образа жизни — быстрая ходьба, плавание, езда на велосипеде и пр;
- Смена положения тела и отдых суставов при длительной однообразной работе.

Соблюдение этих простых, но эффективных правил поможет сохранить общее здоровье и функциональность опорно-двигательного аппарата.
Источник
Содержание:
- Что такое реактивный артрит?
- Симптомы реактивного артрита
- Причины реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Профилактика реактивного артрита
Что такое реактивный артрит?
Реактивный артрит – это тяжёлое заболевание суставов, которое имеет свои характерные особенности.
Эта форма артрита сопровождается одним или сразу несколькими симптомами:
Воспалительными процессами в органах желудочно-кишечного тракта.
Конъюнктивитом (воспалением глаз).
Воспалительными процессами в мочеполовой системе.
Воспалением суставов.
По имеющейся статистике, данные которой опубликованы в специализированных медицинских изданиях и средствах массовой информации, реактивный артрит чаще всего диагностируется у пациентов, возраст которых находится в диапазоне от 30 до 40 лет. У мужчин больше всего было выявлено случаев заболевания, которое спровоцировала мочеполовая инфекция. У представительниц женской и мужской половины населения одинаково часто диагностируется реактивный артрит, который развивается на фоне прогрессирования кишечной инфекции (дизентерии).
По мнению многих специалистов, реактивный артрит является ревматическим заболеванием, которое в активной стадии своего развития способно поражать жизненно-важные органы и системы человеческого организма.
Чаще всего проблемы возникают в следующих органах:
в лёгких;
в почках;
в сердце;
в мягких тканях органов зрения;
на кожном покрове (в виде сыпи, язвочек или крапивницы);
на слизистой полости рта и т. д.
В последние годы именно реактивная форма артрита чаще всего диагностируется у населения разных стран мира, вызывая у людей тяжёлое поражение опорно-двигательного аппарата, не зависимо от возраста и половых признаков. Многие специалисты ревматологи считают, что если реактивный артрит не был спровоцирован кишечной или урогенитальной инфекцией, то его следует классифицировать в качестве болезни Рейтера. Это связано с тем, что всего лишь в 4% случаях при данной форме артрита были выявлены инфекции мочеполовой системы.
Симптомы реактивного артрита

На начальной стадии развития реактивный артрит у большинства пациентов проявляется в острой форме.
По результатам многочисленных исследований было установлено, что первые симптомы данного заболевания появляются спустя 2 недели после инфицирования пациента:
Повышается температура в области поражённых суставов. Для определения жара в суставе достаточно приложить ладонь на место повреждения. Чтобы снять жар рекомендуется использовать компрессы.
Опухают суставы (голеностопный и коленный, а также локтевые и лучезапястные, суставы кистей рук и стоп). Иногда припухлость стремительно распространяется за контуры суставов.
Развивается болевой синдром в суставах. Возникают болевые ощущения, преимущественно при ходьбе, либо выполнении других движений поражённой нижней или верхней конечностью. Многие пациенты испытывают тупые, выкручивающие или ноющие боли при любых физических движениях, которые в ночное время немного утихают. Дискомфорт они испытывают и при пальпации области поражённого заболеванием сустава.
Появляется скованность движений, вызванная нарушением оттока суставной жидкости. Больные люди не могут активно передвигаться, выполнять физические упражнения.
Появляется суставной синдром, который сопровождается болями, ассиметричным олигаортритом, поражением суставов, отёчностью и т. д.
Выявляются инфекции в мочеполовой системе, носоглотке, кишечнике (сопровождаются характерной симптоматикой). Урогенитальные инфекции сопровождают такие заболевания мочеполовой системы как уретрит и цервицит, а развивающиеся на их фоне осложнения.
Происходит расширение суставной щели и отёк (периартикулярный) мягких тканей (легко определяется при рентгенографии).
Воспаляются глаза, кожный покров (конъюнктивит, раздражение слизистой, ослабление зрительной активности, крапивница, псориазиформные высыпания, стоматит и т. д.).
В начальной стадии развития реактивного артрита у пациентов проявляются признаки сакроилеита (поражение позвоночника), заболевания почек, болезней сердца (тахикардия), расстройства нервной системы.
Усталость, потеря работоспособности.
Общее недомогание, резкая потеря веса.
Лихорадочные состояния, часто сопровождающиеся повышением температурного режима, либо ознобом и т. д.
Причины реактивного артрита
По результатам многочисленных исследований, которые проводились специалистами из разных стран мира, было установлено, что реактивный артрит в большинстве случаев развивается на фоне плохой наследственности. Современная медицина способна выявлять данное заболевание на генетическом уровне. Это происходит благодаря специальным лабораторным исследованиям, при которых задействуются реактивы, определяющие генетические маркеры HLA-B27. Несмотря на наследственную предрасположенность, реактивный артрит проявится у пациентов только в том случае, когда они будут инфицированы этим заболеванием.
К причинам появления реактивного артрита можно причислить следующие провоцирующие факторы:
различные бактерии (Сальмонелла, Иерсиния, Шигелла, Кампилобактер);
инфекционные заболевания (дизентерия);
аномалии в иммунной системе пациента;
генетическая предрасположенность к данному заболеванию (чаще всего выявляется реактивный артрит у носителей антигена HLA-B27);
инфицирование пациента вредными микроорганизмами, проникающими в мочеполовую систему человека (например, хламидии Chlamydia trachomatis, Ureaplasma urealyticum) и т. д.
Диагностика реактивного артрита

При выявлении характерной симптоматики или любого дискомфорта в области суставов больной должен обратиться к узкопрофильному специалисту – ревматологу.
На приёме врач должен правильно собрать анамнез данного заболевания, после чего назначить пациенту комплекс лабораторных исследований и аппаратной диагностики:
клинический и биохимический анализ крови;
общий анализ мочи;
другие анализы крови, посредством которых определяются следующие показатели: антитела, антиген, сиаловые кислоты и т. д.;
мазки из цервикального канала и уретры;
имунноферментный анализ;
посев кала на выявление патогенной микрофлоры;
ПЦР анализ;
ректороманоскопия;
рентгенография (позвоночного столба, суставов нижних и верхних конечностей);
фиброколоноскопия;
магнитно-резонансная или компьютерная томография и т. д.
Диагностика реактивного артрита осуществляется на основании данных первичного осмотра, во время которых специалист выявил основные признаки этого заболевания, и результатов лабораторного и аппаратного обследования пациента. Благодаря своевременно проведённой рентгенографии врач может выявить любые, даже незначительные, изменения в опорно-двигательном аппарате. Иногда аппаратная диагностика позволяет обнаружить кальцификаты, которые располагаются на костных тканях, в области которых происходили воспалительные процессы.
Если у пациента, которому был диагностирован реактивный артрит, наблюдается воспаление глаз, то лечащий врач направляет его на консультацию к офтальмологу. Узкопрофильный специалист не только определит остроту зрения, но и выявит степень воспаления, после чего назначит медикаментозную терапию.
Лечение реактивного артрита
После комплексной диагностики реактивного артрита специалист выбирает методику, по которой будет лечиться данное заболевание. Метод терапии напрямую будет зависеть от места локализации болезни и от стадии её развития.
В большинстве случаев такой категории пациентов назначаются:
Нестероидные медицинские препараты, обладающие противовоспалительным действием. На фоне их регулярного приёма у больных могут возникать различные побочные эффекты: появляются язвы, развиваются желудочно-кишечные расстройства, начинаются внутренние кровотечения.
При лечении реактивного артрита пациентам назначаются кортикостероиды. Эта группа препаратов, включая преднизолон, способна значительно уменьшить воспалительный процесс в суставах и сухожилиях верхних и нижних конечностей. Их можно принимать любым удобным способом: в виде мазей; в таблетированной форме преорально; в виде инъекций (вводятся в поражённый сустав).
В том случае, когда у пациента реактивная форма артрита была спровоцирована венерическими или вирусными инфекциями, ему назначается курс антибиотиков.
Параллельно больной должен принимать пробиотики, функции которых заключаются в смягчении воздействия антибиотиков на желудочно-кишечный тракт человека.
Пациентам, у которых была выявлена стойкая форма реактивного артрита, назначается сульфазилин. Этот медицинский препарат может сопровождаться различными побочными эффектами, такими как подавление костного мозга, кожные высыпания. После курса сульфазилина больные должны пройти лабораторное обследование и сдать анализы крови.
При воспалительных процессах в глазах пациентам прописываются специальные капли. Тяжёлая форма воспаления потребует более серьёзного лечения, в курс которого входят инъекции кортизона.
При воспалительном процессе в области мужских или женских гениталий лечащий врач назначает курс терапии кремами, в состав которых входит кортизон.
При реактивном артрите, вызванном кишечными или урогенитальными инфекциями, пациентам назначаются антибиотики, специфичные для выявленных групп бактерий.
Если у пациента был выявлен воспалительный выпот, то специалисты проводят комплекс мероприятий для эвакуации его из повреждённой полости сустава верхней или нижней конечности. Параллельно такой категории пациентов назначаются мази, кремы, гели, в составе которых присутствует димексид, обладающий противовоспалительным действием.
Пациентам с диагнозом реактивный артрит рекомендуются различные физиотерапевтические процедуры, такие как криотерапия, фонофорез, синосоидально-модулирующие токи и т. д. Большую пользу при лечении данного заболевания приносит курс лечебной физкультуры, во время которой пациенты выполняют специально разработанные упражнения под наблюдением опытного инструктора.
После снятия воспалительного процесса в области повреждённых суставов пациентам назначаются лечебные ванны. Во время таких водных процедур обычно используются соли из Мёртвого моря, а также сероводородные и сернистоводородные соли. Параллельно с лечебными ваннами можно пройти курс грязелечения.
Не зависимо от того, какая терапия была применена при лечении реактивного артрита, пациентам рекомендуется с регулярной периодичностью сдавать анализы, которые смогут показать наличие инфекции. При выявлении любых бактерий, способных спровоцировать повторное развитие реактивного артрита, пациентам назначается курс терапии, включающий новую группу антибиотиков (при выборе наиболее эффективных препаратов больным рекомендуется сдать специальный анализ).
Прогноз заболевания

Для пациентов, которые прошли комплексное лечение от реактивного артрита, существует следующий прогноз на дальнейшую жизнь:
в 20% случаев признаки заболевания исчезают в течение 6-ти месяцев;
после правильно подобранного лечения не происходит рецидивов болезни;
в 25% случаев реактивный артрит переходит в хроническую стадию, прогрессируя только в фазе обострения;
в 50% случаев заболевание спустя определённый промежуток времени начинает прогрессировать с новой силой;
только в 5% случаев тяжёлая форма реактивного артрита приводит к деформации позвоночника и суставов.
По теме: Народные методы лечения артрита
Профилактика реактивного артрита
В целях профилактики реактивного артрита специалисты рекомендуют проводить комплекс мероприятий:
избегать случайных половых связей, во время которых можно заразиться урогенитальными инфекциями;
соблюдать личную гигиену;
вести здоровый образ жизни;
употреблять в пищу полезные продукты;
своевременно проходить медицинское обследование и т. д.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
