Ддзп распространенный остеохондроз позвоночника
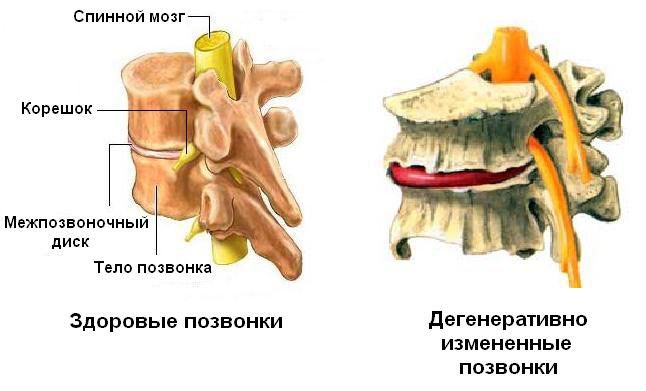
Что такое ДДЗП? Дегенеративно-дистрофические заболевания позвоночника – это заболевания периферических участков нервной системы, относящееся к группе самых известных хронических патологий человека, которое способно не раз повторяться.
Большая часть населения сталкивается с такой проблемой как боль в спине. Этот симптом в основном встречается у людей после 30 лет. Заболевания позвоночника часто приводят к потере работоспособности, а вовремя не вылеченная патология – к инвалидности. Поэтому, затягивать с походом к врачу не стоит.
О ДДЗП
 Опорно-двигательный аппарат постоянно ощущает разные нагрузки на позвоночный столб. Постепенно под влиянием некоторых факторов образуются патологические процессы, содержащие дегенеративно-дистрофическую природу. Зачастую они захватывают поясничную, шейную часть позвоночника. Эти отделы испытывают наиболее сильные нагрузки.
Опорно-двигательный аппарат постоянно ощущает разные нагрузки на позвоночный столб. Постепенно под влиянием некоторых факторов образуются патологические процессы, содержащие дегенеративно-дистрофическую природу. Зачастую они захватывают поясничную, шейную часть позвоночника. Эти отделы испытывают наиболее сильные нагрузки.
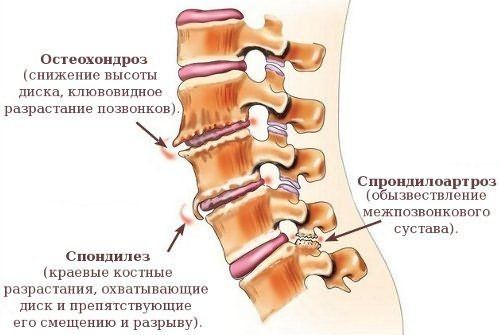
Дегенеративная болезнь не локализуется лишь позвоночником, отклонения могут быть заметны и на иных участках тела, органах. В этом случае болезненное течение становится системным. Болезнь позвоночника подразумевает:
- остеохондроз;
- спондилез;
- межпозвонковая грыжа;
- спондилоартроз.
Определить сразу конкретный диагноз бывает сложно, т.к. патологический процесс захватывает всякие структуры хребта.
Причина заболевания
Что такое дегенеративно-дистрофический недуг, из-за чего он возникает? ДДЗП – патология, которая продолжается годами, образующие в организме человека изменения оказываются непоправимыми. Поэтому основательно вылечить их не всегда удается.
Малоподвижный образ жизни у водителей, офисных работников часто приводит к нарушению позвоночного столба. Возникнуть дегенеративно-дистрофическое заболевание позвоночника способно вследствие следующих причин:
- регулярные тяжелые нагрузки;
- неправильное питание;
- наследственность;
- изменения, происходящие с возрастом;
- пережитые травмы;
- плохая физическая интенсивность;
- воспалительные патологии.
Вышеперечисленные факторы часто провоцируют дегенеративно-дистрофические отклонения не только тела позвонков, но и также межпозвонковых дисков. Позвонки в свою очередь меняются и мало эластичными оказываются межпозвоночные диски.
Из-за дегенеративного течения диски расходуют влагу, образуя разрывы или трещинки, что в дальнейшем сводит к образованию грыж. Затем появляется нарушение незначительных суставов позвоночного столба с образованием артрозных изменений. Под влиянием тяжелых перегрузок в позвонках активизируются остеофиты (излишний синтез костной ткани). Далее происходит снижение подвижности, что способствует переменам в мышечно-связочных структурах.
Лишь ликвидировав причину, возможно достичь уменьшения частоты болезней позвоночника у пациентов не преклонного возраста.
Симптомы
Симптоматика ДДЗП достаточно разнообразна. Вызвано это совокупностью структур, завлеченных в болезненный процесс, а также связью позвоночного хребта с функциональной интенсивностью др. органов, участков тела.
Главным симптомом у человека, страдающим дегенеративной патологией является боль, которая возникает не на первой стадии развития.
Болевой синдром может быть:
- постоянный или повторяющийся;
- интенсивный, не сильный, терпимый;
- короткий или долгий;
- пульсирующий, ноющий, постреливающий.
Размещение патологического процесса выявляет доминирующее купирование боли. Чаще всего наблюдаются нарушения поясничного, шейного отдела. Боль может быть, как позвоночная, так и в районе живота, головы, надплечий. Симптомы сильнее ощущаются при различных движениях (наклонах).
ДДЗП шейного отдела позвоночника
При ДДЗП шейного отдела позвоночника образуются особые комплексы симптомов, которые разделяются на:
- Корешковый синдром. Он образуется при давлении в спинальных нервах корешков. Возникают боли, характерность их состоит от того, какие именно корешки испытали сжатие. Боли эти часто проходят от плеча к пальцам рук, возможно их покалывание. Боли жгучие, режущие. Побуждаются не сильными физическими перегрузками, поворотом головы, кашлем, чиханием.
- Вегетативно-дистрофический. Выражается этот синдром своеобразно, поскольку появляется из-за нарушений вегетативных волокон, провоцируя симпаталгию. Увеличиваются боли при нажатии на сухожилия, связки, здесь располагаются наиболее вегетативные окончания. Еле подвижными делаются суставы, происходит расстройство чувствительности, остеопороз, гипотермия, возможны отложения солей.
- Цервикальная дискалгия. В области шеи и затылка выявляются заметные прострелы. Мышцы шеи натужны и поворот головы делается с трудом. Шейные мускулы сильно напряжены. Наклоняя голову появляется хруст. Лордоз практически не заметен, голова приобретает нестандартное положение (нагнута в болезненную сторону).
- Спинальный синдром наблюдается достаточно нечасто, появляется вследствие расстраивания вещества спинного мозга. Симптомы похожи на иные патологии (например, боковой амиотрофический склероз). Болезнь протекает очень тяжело.
- Синдром передней лестничной мышцы. Боль образуется в предплечье, по внутренней плоскости плеча. Расширяется в область грудной клетки. Возможен гипертонус шейных мышц. Повреждается вазомоторная обеспеченность, которая проявляется холодностью конечностей, посинением, может теряться пульс в случае возведения руки, а также наклоном головы в тот самый бок.
- Синдром позвоночной артерии. Способен появиться из-за шейного остеохондроза или после травмы. Больной чувствует постоянные боли в голове, в районе затылка, висков, темя. Возможна тошнота, помрачнение в глазах, головокружение.
- Плече-лопаточный периартрит. Боль тянется с шеи на руку или же на плечевой пояс. Тянущие боли больше беспокоят в ночное время. В последствии может быть мышечная атрофия.
Симптомы поясничного отдела
Дегенеративные заболевания позвоночника разрушают поясничный отдел. Боль может локализоваться в пояснице и отдавать на ногу или исключительно быть в ноге. Ноющие боли увеличиваются при резких поворотах, долгом нахождении в одной позе, но в горизонтальном положении она снижается.
Расстройство функций внутренних органов
Вследствие дегенеративного заболевания нарушается и работа внутренних органов. При повреждении шейного отдела возможно нарушение деятельности щитовидной железы. Болезни поясничного отдела могут являться причиной неполадок тазовых органов (непроизвольное выделение мочи, дефекации, половые расстройства).
Иногда симптомы позвоночника способны как бы подражать патологии внутренних органов. Это объясняется тем, что боли могут возникать в любых частях тела. При остеохондрозе различают несколько синдромов:
- кардиальный;
- цефалгический;
- абдоминальный.
Если дегенеративная болезнь протекает долго, то происходит обострение хронических патологий внутренних органов.
Последствия
Дегенеративное заболевание носит хроническое и усиливающее направление. Со временем оно наиболее заметно, создает пациентам много неприятностей. С помощью повреждения жизнестойкости структур в районе поясницы и шеи отмечается малоустойчивость позвоночного столба.
При смещении позвонков, а также грыж больших размеров, которые переходят в спинномозговой канал, часто возникают проводниковые разлады. Вид их обусловливается степенью расположения, влияния болезненного процесса.
Диагностика
Распознается дегенеративно-дистрофическая болезнь позвоночника первым делом с осмотра врачом. Пациент рассказывает все симптомы, в каком месте появляется боль и какая. Врач выясняет имелись ли травмы спины, сопровождающие патологии.
Специалист ощупывает околопозвоночные мышцы, так можно заметить выпадение позвонков и есть ли напряжение мышц.
Проводится анализ крови для определения возможных инфекций в организме. Также возможно проведение:
- рентгенографии;
- МРТ;
- компьютерную томографию;
- ЭНМГ.
Лечение
Лечение дегенеративно-дистрофического поражения позвоночника устремлено на удалении боли, снятии воспаления, а также:
- уменьшить распадение хряща;
- устранить боль;
- снизить сжатие позвонков;
- нормализовать кровообращение мягких тканей;
- помочь больному вернуть нормальную подвижность.
Медикаментозное лечение
Лекарственные препараты при болезни ДДЗП иногда приходится принимать довольно долго. Для лечения понадобятся:
- Миорелаксанты (Мидокалм);
- Нестероидные средства противовоспалительного действия (Тексамен, Диклофенак, Ибупрофен);
- Анальгетики (Баралгин);
- Хондропротекторы (Хондроксид);
- Стероидные (Гидрокортизон, Дексаметазон);
- Противосудорожные (Габапентин, Карбамазепин);
- Витамины групп В;
- для сосудов (Солкосерил).

При обострении патологии хорошо делать уколы, когда состояние нормализуется можно принимать таблетки. Назначить лечение должен обязательно врач, самолечение способно усугубить ситуацию.
Физиотерапия
Дистрофическое поражение позвоночника подразумевает кроме лекарственных препаратов использование ортопедических корсетов (они способны уменьшить боль). Если нарушается ШОП (шейный отдел), тогда применяют воротник Шанца (оказывает согревание, уменьшает движение шеи, сокращает спазмирование мышц, воспроизводит нарушенные структуры).
Физиотерапия нормализует кровообращение, расслабляет мышцы, помогает скорейшему выздоровлению. При возникновении остеохондроза или иных дегенеративных патологий можно использовать такие способы:
- магнитотерапия;
- лечение при помощи лазера;
- рефлексотерапия;
- электрофорез;
- УВЧ.
Такие процедуры хорошо влияют на организм, налаживаются обменные процессы, нормализуется состояние больного.
Массажи
Лечить позвоночник можно массажами. Они выполняются уже тогда, когда болезненные симптомы уменьшились. Классический массаж производит разминающие действия, поглаживающие, растирающие, вибрирующие. У каждого человека лечение массажами происходит индивидуально в зависимости от тяжести болезни. Например, массаж шейного участка должен делать врач.
Массажи помогают расслабить мышцы, восстановить кровоток, еще имеют тонизирующее действие.
Однако, если долгий период дегенеративно-дистрофическая патология не проходит с помощью консервативного лечения, тогда может понадобиться оперативное вмешательство.
Поэтому, чтобы избежать дегенеративных болезней позвоночника нужно вести здоровый образ жизни, при сидячей работе постоянно делать упражнения и укреплять мышцы. Спина должна находиться всегда в тепле и ни в коем случае не переохлаждаться.
Источник
Остеохондроз – хроническое заболевание, развитие которого связано с дегенеративными изменениями хрящей межпозвонковых дисков и реактивными изменениями со стороны тел позвонков, окружающих мягких тканей. О распространенном остеохондрозе говорят в тех случаях, когда патологический процесс распространяется не на один, а одновременно на несколько отделов позвоночного столба (шейный, грудной, поясничный).
 Распространенный остеохондроз характеризуется поражением нескольких отделов позвоночника
Распространенный остеохондроз характеризуется поражением нескольких отделов позвоночника
Заболевание широко распространено. По данным медицинской статистики 95% болей в области шеи и спины обусловлены остеохондрозом.
Факторы риска
Существует целый ряд факторов, значительно увеличивающих риск возникновения дегенеративно-дистрофических изменений в хрящевой ткани межпозвонковых дисков. К ним относятся:
- сакрализация или люмбализация;
- врожденная узость межпозвоночного канала;
- несимметричность положения межпозвонковых суставов;
- физическое перенапряжение (длительное пребывание в одной и той же позе, тяжелый физический труд, профессиональные занятия некоторыми видами спорта);
- ожирение;
- курение или злоупотребление спиртными напитками;
- воздействие вибрации, например, при вождении транспортных средств;
- отраженные миофасциальные (мышечные боли);
- соматические спондилогенные боли (обусловлены заболеваниями внутренних органов).
Причины и механизм развития
В основе межпозвонкового диска расположено студенистое ядро, которое обеспечивает гибкость позвоночника и играет роль амортизатора. Под действием неблагоприятных статических и динамических нагрузок в нем начинаются процессы деполимерезации полисахаридов, в результате чего оно постепенно утрачивает свои физиологические свойства. В нем начинают появляться участки омертвевшей ткани. Фиброзное кольцо, окружающее студенистое ядро, под влиянием физической нагрузки начинает выпячиваться, что расценивается врачами как начальная форма межпозвонковой грыжи.
Нестабильность позвоночного сегмента сопровождается развитием реактивных изменений как со стороны самих смежных тел позвонков, так и со стороны межпозвонковых суставов, связок, мышц.
Все это приводит к возникновению у пациента ряда синдромов:
Симптомы
Клиническая картина распространенного остеохондроза включает в себя признаки, характерные для поражения сразу нескольких отделов позвоночника:
Читайте также:
6 заблуждений о болях в спине
9 правил здорового позвоночника
Определяем биологический возраст человека: 8 параметров, которые нужно проверить
Диагностика
Диагностика распространенного остеохондроза осуществляется на основании характерных клинических признаков заболевания и данных обследования, которое может включать в себя следующие методы:
- общий анализ крови – обнаруживается повышение СОЭ;
- биохимический анализ крови (кислая и щелочная фосфотаза, общий белок и белковые фракции, уровень кальция);
- рентгенологическое исследование позвоночника;
- сцинтиграфия позвоночника;
- магниторезонансная и/или компьютерная томография;
- миелография (выполняется при развитии у пациента неврологического дефицита).
Дифференциальная диагностика проводится с рядом заболеваний, при которых также поражается позвоночник:
- спондилолистез;
- дисгормональная спондилопатия;
- болезнь Бехтерева;
- остеомиелит позвоночника;
- ревматоидный артрит;
- первичные и метастатические неопластические процессы.
Также распространенный остеохондроз следует дифференцировать и от ряда заболеваний внутренних органов и кровеносных сосудов:
- аневризма брюшной аорты;
- воспалительные заболевания органов малого таза, кисты яичника, эндометриоз, эктопическая беременность;
- мочекаменная болезнь, пиелонефрит;
- дивертикулит, синдром раздраженной толстой кишки, хронический панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки.
Лечение
Лечение распространенного остеохондроза должно проводиться только врачом. В остром периоде пациенту назначается постельный режим на короткий срок (не более 2-х дней). При выраженном болевом синдроме показаны новокаиновые блокады. При необходимости назначают нестероидные противовоспалительные препараты, миорелаксанты центрального действия. Хороший эффект оказывают и инъекции витаминов группы В. По мере улучшения состояния пациента двигательный режим постепенно расширяют.
Вне обострения показаны следующие методы консервативной терапии:
- лечебная физкультура;
- иглорефлексотерапия;
- массаж;
- мануальная терапия;
- физиотерапия (водолечение, магнитотерапия, лазеротерапия, динамические токи);
- тракция позвоночника;
- постизометрическая релаксация – метод восстановления нормального мышечного тонуса.
Показаниями к хирургическому вмешательству являются:
- спондилогенная шейная миелопатия;
- острое или подострое сдавление спинного мозга;
- развитие синдрома конского хвоста.
 Лечение остеохондроза преимущественно консервативное
Лечение остеохондроза преимущественно консервативное
Комплекс упражнений при остеохондрозе
Вне периода обострения хороший лечебный эффект оказывают занятия лечебной гимнастикой. Они позволяют нормализовать мышечный тонус, улучшить подвижность позвоночного столба, устраняют болевые ощущения. Предлагаем примерный комплекс упражнений:
- Исходное положение (И. П.) сидя, спина ровная, взгляд направлен вперед. Медленно наклонить голову сначала к левому, а затем к правому плечу;
- И. П. сидя. Наклонить голову вперед, стараясь достать подбородком верхней части грудины, а потом отвести ее назад;
- И. П. сидя. Поднимайте и опускайте плечи;
- И. П. сидя. Выполняйте вращательные движения плечами вперед-назад;
- И. П. лежа на животе, руки вытянуты над головой вперед. Оторвите от пола верхнюю часть туловища и ноги, прогибаясь в спине. Задержитесь в этом положении на несколько секунд и вернитесь в исходное положение;
- И. П. лежа на спине. Согнуть ноги в коленях и подтянуть их к груди, обхватить руками. Приподнимите верхнюю часть туловища и выполняйте покачивающие движения на спине.
- И. П. лежа на спине, руки вытянуты вдоль туловища. Приподнимите вытянутые ноги и выполняйте движения, напоминающие движение лезвий ножниц.
Каждое упражнение необходимо выполнять 7-10 раз. При возникновении боли или дискомфорта гимнастику следует немедленно прекратить и обратиться к лечащему врачу.
Помимо занятий гимнастикой для профилактики возникновения и лечения остеохондроза показаны и занятия плаванием, йогой, пилатесом, дозированная ходьба.
Течение и прогноз
Вертеброгенные болевые синдромы протекают в виде ремиссий и обострений, длящихся в среднем 7-15 дней. Повторные приступы протекают более длительно и обычно с присоединением новой симптоматики.
При обширном поражении позвоночника, протекающим со стойким болевым синдромом, пациенты утрачивают трудоспособность на длительное время. Если в течение четырех месяцев не удается добиться улучшения состояния здоровья, то их направляют на врачебную экспертизу для решения вопроса об установлении группы инвалидности.
Профилактика
Профилактика возникновения дегенеративно-дистрофических изменений в межпозвонковых дисках включает в себя следующие мероприятия:
- отказ от вредных привычек (употребление спиртных напитков, курение);
- улучшение общего физического состояния;
- нормализация массы тела;
- правильное рациональное питание.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
Одним из наиболее частых состояний, заставляющих обратиться к врачу, являются боли в спине. Согласно статистическим данным, подобные симптомы в той или иной степени отмечаются у подавляющего числа людей. Причем распространенность явления после 30-летнего возраста с каждым годом увеличивается.
Такая негативная тенденция, несмотря на успехи современной медицины, все еще сохраняется. И огромную роль в ней играют дегенеративно-дистрофические заболевания позвоночника (ДДЗП).
Общие сведения
Опорно-двигательный аппарат ежедневно испытывает различные нагрузки, львиная доля которых приходится на осевые структуры, к ним относится позвоночный столб. Со временем под воздействием различных факторов формируются патологические процессы, имеющие дегенеративно-дистрофический характер. Чаще всего они поражают шейный и поясничный отделы, которые подвергаются наибольшим нагрузкам в повседневной жизни.
Многие считают, что подобная ситуация – удел пожилых. Но результаты мониторинга говорят об обратном – большинство людей, страдающих такими заболеваниями, находятся в трудоспособном возрасте. Это становится настоящей проблемой, поскольку негативно сказывается на физической активности и качестве жизни.
Дегенеративно-дистрофическая патология объединяет различные заболевания, которые имеют схожие механизмы развития и проявления. Более того, она не ограничивается лишь позвоночником – подобные изменения выявляются в других участках тела и органах. Это позволяет охарактеризовать патологический процесс как системный. Когда говорят о заболеваниях позвоночного столба, то в первую очередь упоминают следующие состояния:
- Остеохондроз.
- Спондилоартроз.
- Спондилез.
- Грыжа межпозвонкового диска.
- Стеноз позвоночного канала.
- Спондилолистез.
Рассматривая ДДЗП у конкретного пациента, достаточно сложно выделить какое-то одно заболевание, поскольку изменения будут затрагивать различные структуры позвоночника. Хотя у многих и сложилось впечатление, что наиболее распространенной патологией является остеохондроз, но это лишь отчасти так. Как правило, у тех же людей в различной степени присутствуют спондилоартроз, межпозвонковые грыжи и другие изменения.
Дегенеративно-дистрофическая патология позвоночного столба – это настоящий бич современного общества.
Причины
Большинство людей ежедневно испытывает на себе воздействие факторов, неблагоприятно отражающихся на состоянии позвоночника. И многие из них делают это исключительно по доброй воле. Автоматизация производственных процессов, повышение комфорта и стремление к улучшению жизни могут обернуться проблемами для опорно-двигательного аппарата.
О гиподинамии все чаще говорят в профессиональном аспекте, а перегрузки скелета уже более характерны для спортсменов. Определив наиболее распространенные факторы патологии позвоночного столба, нужно обратить на них внимание всех без исключения людей. К таким состояниям относят:
- Длительные или выраженные нагрузки.
- Низкая физическая активность.
- Неправильное питание.
- Перенесенные травмы.
- Эндокринно-обменная патология.
- Возрастные изменения.
- Генетическая предрасположенность.
Те люди, в жизни которых присутствуют несколько указанных факторов, имеют повышенный риск дегенеративно-дистрофических заболеваний позвоночника. Это должно стать толчком для изменения образа жизни и стимулом к посещению врача.
Только устранив причину, можно добиться снижения частоты заболеваний позвоночного столба у большинства пациентов молодого и среднего возраста.
Механизм развития
Как правило, дегенеративно-дистрофические изменения имеют некоторую стадийность, которая не всегда заметна. Под влиянием факторов риска происходят сначала биохимические, а затем и структурные нарушения, которые охватывают все компоненты: диски, позвонки, суставы, связки и мышцы.
В первую очередь поражаются те элементы, которые имеют меньшую сопротивляемость к неблагоприятным воздействиям. Чаще всего ими становятся межпозвонковые диски. Из-за снижения питания происходит уменьшение концентрации веществ, удерживающих жидкость – мукополисахаридов – что влечет потерю эластических свойств и снижение межпозвонковой щели. Наблюдается истончение и разволокнение фиброзной капсулы, способствуя образованию грыжевых выпячиваний пульпозного ядра.
Далее происходит поражение мелких суставов позвоночника, в которых появляются артрозные изменения. В позвонках под воздействием повышенной нагрузки стимулируется избыточный синтез костной ткани – так формируются остеофиты. Это приводит к нарушению биомеханики позвоночника, снижению объема движений, провоцируя изменения в связочно-мышечных структурах.
Локальные патологические процессы поддерживаются сосудистыми и обменными нарушениями, которые со временем только усугубляются.
Симптомы
Клиническая картина ДДЗП многогранна. Это обусловлено множеством структур, вовлеченных в патологический процесс и взаимосвязью позвоночника с функциональной активностью других органов и участков тела. Чтобы разобраться в симптоматике, необходимо понимать происхождение каждого признака и возможные пути развития ситуации.
Болевой синдром
Основной жалобой, которую предъявляют пациенты с дегенеративно-дистрофическими заболеваниями, становится боль. Но она появляется далеко не на ранних этапах развития болезни. В основе болевого синдрома могут лежать компрессионные, воспалительные или сосудистые факторы. В зависимости от этого, будут и определенные характеристики симптома:
- Слабая, сильная или умеренная.
- Ноющая, стреляющая, колющая или пульсирующая.
- Длительная или кратковременная.
- Постоянная или периодическая.
Расположение патологического процесса определяет преимущественную локализацию боли. Как уже было сказано, чаще встречается поражение шейного или поясничного отдела, поэтому пациенты будут ее ощущать не только в позвоночнике, но и в области головы, надплечья, верхних и нижних конечностей, живота. Причем усиливаться симптомы будут при активных движениях (поворотах, наклонах), поднятии тяжестей, в положении сидя или стоя.
При патологии шейного отдела часто развивается так называемая цервикальная дискалгия, которая проявляется выраженными «прострелами», отдающими в затылок. Голова может принимать вынужденное положение, наклоняясь в сторону измененного диска, сглаживается шейный лордоз, может ощущаться хруст при движениях. Кроме того, нередко отмечают появление синдрома лестничной мышцы и плечелопаточного периартрита, когда боли ощущаются в плечевой области (брахиалгия).
Поражение поясничного отдела позвоночника сопровождается появлением люмбаго или люмбоишиалгии. В первом случае отмечается острая локальная боль, а во втором – иррадиация по ходу седалищного нерва в нижнюю конечность. Это сопровождается статодинамическими нарушениями в позвоночнике, уменьшению физиологических изгибов. Во всех случаях при пальпации определяют болезненность паравертебральных точек.
Болевой синдром в шейном или поясничном отделе позвоночника приводит к существенному ограничению двигательной активности пациентов.
Вертебральный синдром
В результате сдавления нервных корешков формируется так называемая компрессионная радикулопатия, в которой принимает участие сосудистый и воспалительный компонент. Это приводит к появлению симптомов, связанных с нарушением иннервации соответствующих зон:
- Повышение или выпадение сухожильных рефлексов.
- Парезы и параличи.
- Ощущение покалывания, жжения, онемения кожи.
- Снижение различных видов чувствительности.
- Сухость и шелушение кожи.
- Зябкость конечностей.
В структуру вертебрального синдрома входят и мышечно-тонические нарушения. Они являются вторичными по отношению к корешковым и развиваются рефлекторно в ответ на болевые стимулы. В результате спазмируются мышцы, расположенные не только в зоне шейного или поясничного отдела, но и на определенном (иногда достаточно значительном) расстоянии от них. Такое явление уже само по себе становится частой причиной миофасциальной боли в различных отделах скелета, которая отличается распространенностью, длительностью и глубиной. Повышение тонуса околопозвоночных мышц становится заметным при пальпации, когда они ощущаются в виде плотных валиков.
Выявление вертебральных нарушений приносит значительный результат в диагностическом поиске.
Нарушение работы внутренних органов
При дегенеративной патологии страдает и функция внутренних органов, поскольку поражаются вегетативные волокна нервного корешка. При патологии шейного отдела позвоночника такое воздействие может отразиться на функции щитовидной железы. Кроме того, очень часто пациентов беспокоят головные боли, имеющие различный механизм развития: сосудистый, мышечный, ликворогипертензионный. Дегенеративно-дистрофические заболевания поясничного отдела зачастую становятся причиной расстройств тазовых органов – недержания мочи, непроизвольной дефекации и половой дисфункции.
Бывает и так, что симптомы со стороны позвоночника могут имитировать заболевания внутренних органов. Это обусловлено отраженным характером боли, которая появляется в различных частях тела. Так, остеохондроз, например, имеет несколько «масок»:
- Цефалгическая.
- Кардиальная.
- Абдоминальная.
Но длительное течение дегенеративно-дистрофических процессов способно провоцировать не только обострение хронических заболеваний внутренних органов, но даже инициировать их развитие за счет нейротрофических и сосудистых нарушений.
Учитывая вышесказанное, необходимо уделять внимание дифференциальной диагностике патологии шейного и поясничного отделов с невертеброгенными заболеваниями.
Последствия
Дегенеративно-дистрофическая патология имеет хронический, упорно прогрессирующий характер. С каждым годом она становится все более выраженной, принося существенные трудности пациентам. За счет нарушения прочности всех структур шейного и поясничного отдела часто наблюдается нестабильность позвоночного столба.
Если наблюдается выраженное смещение позвонков (спондилолистез) или грыжи достигают значительных размеров, распространяясь в спинномозговой канал, нередко наблюдаются проводниковые расстройства. Их вид зависит от степени воздействия и локализации патологического процесса.
Когда пациент ощущает значительные трудности в профессиональной деятельности или самообслуживании, рассматривается вопрос о присвоении группы инвалидности.
Диагностика
Чтобы подтвердить дегенеративно-дистрофические процессы в позвоночнике, необходимо наряду с клиническим обследованием применять дополнительные диагностические методы. Они покажут наиболее достоверный результат и позволят составить план дальнейшего лечения. В такой ситуации, как правило, используют визуализационные методики:
- Рентгенологическое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
Кроме того, применяют некоторые функциональные методы: реоэнцефалографию, электромиографию. Чтобы провести дифференциальный диагноз с невертеброгенными болезнями, может потребоваться ЭКГ или УЗИ. В любом из случаев нужно проконсультироваться у невропатолога и травматолога.
Инструментальные методы исследования позволят установить точный диагноз, определив степень развития и распространенность патологии.
Лечение
Лечебная программа должна включать наиболее эффективные методы. Для достижения максимального результата используют комплексное воздействие на патологический процесс – этиотропную, патогенетическую и симптоматическую терапию. Во многих случаях можно обойтись консервативной терапией, а оперативные методы предлагают быстрое и эффективное устранение причины болевого синдрома. В спорных ситуациях выбор остается за врачом.
Медикаментозная терапия
Основой консервативного лечения считают применение медикаментов. Используют различные лекарственные средства, позволяющие воздействовать на главные звенья патологического процесса. Безусловно, некоторые из них необходимо принимать длительно, чтобы обеспечить выраженный и стойкий эффект. Наиболее распространенными препаратами при дегенеративно-дистрофической патологии позвоночного столба являются:
- Нестероидные противовоспалительные (Лорфикс, Тексамен).
- Миорелаксанты (Мидокалм).
- Хондропротекторы (Дона, Хондроксид).
- Витамины группы B (Витаксон).
- Противоотечные (L-лизина эсцинат).
- Сосудистые (Солкосерил).
- Антиокимданты (Мексикор).
В острый период предпочтительнее использовать инъекционные формы лекарств, а после стихания боли и воспаления рекомендуют перейти на таблетки для поддерживающей терапии.
Принимать любые препараты необходимо по рекомендации лечащего врача. За самолечением может скрываться серьезная опасность для здоровья.
Физиотерапия
Комплексное лечение должно включать и физические методы воздействия на патологию. Это позволяет улучшить кровообращение, регенераторный потенциал тканей, расслабить мышцы и ускорить восстановление организма. Чаще всего при остеохондрозе и других дегенеративных заболеваниях позвоночника рекомендуют такие методы:
- Электро- и фонофорез препаратов.
- Магнитотерапия.
- УВЧ-терапия.
- Лазерное лечение.
- Парафино- и грязелечение.
- Гирудотерапия.
- Баротерапия.
- Рефлексотерапия.
- Бальнеотерапия.
Многие из процедур оказывают широкое позитивное влияние на организм, не ограничиваясь лишь скелетными тканями. Благодаря физиотерапии нормализуется течение обменных процессов и улучшается общее самочувствие пациентов.
Для достижения наилучшего результата необходимо пройти весь курс назначенных врачом процедур.
Лечебная физкультура
Не секрет, что двигательная активность рассматривается как основа полноценной жизни. Поэтому при заболеваниях опорно-двигательного аппарата лечебная гимнастика имеет особое значение. Благодаря правильно подобранному индивидуальному комплексу упражнений каждый пациент вскоре ощутит радость движения без боли. Для эффективных тренировок необходимо придерживаться некоторых правил:
- Постепенное нарастание силы и амплитуды движений.
- Соответствие физической нагрузки возможностям организма.
- Выполнение упражнений в медленном и плавном темпе.
- Нельзя проводить гимнастику через боль.
- Если движения приносят неприятные ощущения, от них следует временно отказаться.
- Переходить от простых упражнений к более сложным.
- Выполнять гимнастику регулярно и ежедневно.
Какие гимнастические методы использовать и в каком объеме – это решается лечащим врачом совместно с инструктором ЛФК.
Восстановление нормальной двигательной активности – главная задача лечебной физкультуры.
Массаж и мануальная терапия
Лечение заболеваний позвоночного столба не обходится без массажа. При этом могут использовать различные техники, а не только классическую. Но основные элементы будут одни и те же – поглаживание, растирание, разминание – имея воздействие на поверхностные и глубокие ткани. Различные массажные движения способствуют мышечной релаксации, улучшению кровотока, оказывают общетонизирующий эффект.
В последнее время пользуется популярностью и мануальная терапия. Эта методика позволяет устранить мышечные блоки, под?
