Дегенеративные изменения гоп по типу остеохондроза
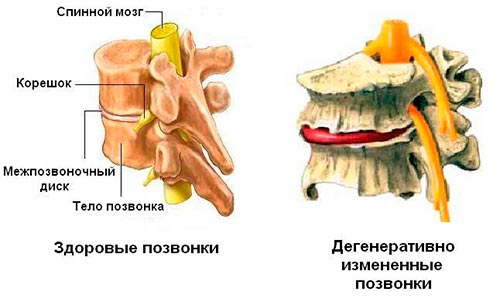
Дегенеративные заболевания позвоночника являются распространенной патологией, поражающей пациентов различных возрастных групп. В основе лежит нарушение питания костных и хрящевых тканей, их ранее изнашивание. Дегенеративно-дистрофические заболевания грудного отдела позвоночника встречаются не так часто, как поражение других сегментов и не имеют такой яркой симптоматики как, например, остеохондроз шейного отдела или междупозвоночная грыжа, локализующаяся в поясничном отделе. Вследствие этого такие болезни часто диагностируются в уже далеко зашедшей стадии течения.
Что такое дегенеративно-дистрофические поражения грудного отдела позвоночника
Из 12 позвонков, ребер и грудины формируется прочный каркас – грудная клетка. В связи с малой высотой дисков и большой длиной остистых отростков позвонков, данный отдел имеет ограниченную подвижность — для сохранения целостности жизненно важных органов необходима жесткая структура.
Характерная форма позвонков грудного отдела, естественный изгиб назад создает условия, в которых межпозвонковые диски реже травмируются и на них приходится меньшая нагрузка. Следовательно, ДДЗП в этом отделе развиваются реже и медленнее.
Дегенеративно-дистрофические болезни грудного отдела позвоночника — это группа патологий костной и хрящевой ткани, проявляющихся потерей эластичности и преждевременным изнашиванием его структур.
Виды ДДЗП в грудном отделе:
- остеохондроз;
- протрузии и грыжи межпозвоночных дисков;
- спондилоартроз;
- остеоартроз.
Причины
Дегенеративно-дистрофические изменения грудного отдела позвоночника формируются с возрастом во всех тканях и органах. Иногда такие изменения выявляются у молодых пациентов. Раннему развитию ДДЗП в грудном отделе позвоночника способствуют:
- врожденные нарушения формы позвоночника (кифоз и сколиоз);
- вынужденная рабочая поза;
- неправильная осанка;
- наследственные нарушения питания хрящей;
- наличие травм в анамнезе;
- физическая перегрузка;
- остеопороз;
- дефицит микроэлементов, особенно кальция и магния приводит к нарушению строения костной ткани и дисфункции нервов;
- метаболические нарушение и болезни эндокринной системы;
- расстройства гормонального фона: прием гормональных препаратов, период менопаузы у женщин.
К факторам риска, способствующим развитию дегенеративно-дистрофических заболеваний позвоночника относятся следующие состояния:
- курение;
- употребление алкоголя;
- гиподинамия;
- высокий рост;
- избыточная масса тела;
- частые переохлаждения;
- генетическая предрасположенность.
В первую очередь страдают элементы межпозвоночных дисков, состоящие из соединительной ткани. Происходит сближение позвонков. В связи с возросшей нагрузкой образуются выросты – благодаря им распределение нагрузки идет более равномерно. Однако в ответ на образование наростов формируется спазм мышц. Напряженная мышечная ткань затрудняет приток артериальной крови к органам и позвоночнику. С течением заболевания затрудняется движение в пораженном отделе позвоночного столба.
Клинические проявления
Как правило, дегенеративные изменения в грудном отделе позвоночника проявляются поздно, когда заболевание уже развилось. Выраженность симптомов зависит от выраженности воспаления хрящей и защемления спинного мозга и его корешков.
Остеохондроз грудного отдела позвоночника развивается вследствие изменений в тканях межпозвоночного диска: ядро сохнет и утрачивает свои свойства, фиброзное кольцо становится тоньше, на нем появляются трещины. Спинномозговые корешки защемляются, начинается воспалительный процесс, это приводит к боли. При прогрессировании остеохондроз поражает не только межпозвоночные диски, но и связочно-суставной аппарат позвоночника. В отличие от шейного и поясничного, грудной остеохондроз имеет скрытое течение, существуют следующие симптомы болезни:
- дорсаго – резкая боль, возникающая после долгого нахождения одной позе, во время приступа затрудняется дыхание;
- дорсалгия – невыраженная боль, локализующаяся в очаге поражения, усиливается во время глубокого дыхания и наклонов;
- боль между ребрами во время ходьбы;
- чувство давления вокруг груди;
- парестезии – изменение чувствительности;
- зуд, жжение;
- шелушение кожи;
- боли в области горла.
Ранняя симптоматика характерна для спондилоартроза грудного отдела:
- боль тянущего характера, локализующаяся в патологическом очаг, характерно ее усиление при движении, в случае защемления корешка боль иррадиирует по ходу межреберного нерва;
- скованность;
- парестезии: покалывания, онемение;
- дисфункция органов грудной клетки;
- формирование поверхностного, частого дыхания;
- при развитии спондилоартроза возможно искривление позвоночника.
Остеоартроз грудного отдела позвоночника формируется вследствие изменения костной ткани и межпозвоночных дисков. Отдельные элементы позвонков становятся более толстыми, связки теряют эластичность. На ранних стадиях болезни трудно диагностировать остеоартроз ввиду отсутствия специфических симптомов. На позднем этапе появляются следующие симптомы:
- периодические боли в спине и груди не причиняют острого дискомфорта, нарастают плавно, в течение нескольких месяцев, усиливаются во время наклонов, выполнения физической работы, на высоте вдоха.
- «грудной прострел» — острая, резкая боль, пациенты, перенесшие такой симптом остеоартроза, сравнивают его с ударом ножом между лопаток; болевые ощущения усугубляются при разгибании после продолжительного нахождения в положении сидя, затрудняется вдох, мышцы напряжены;
- редко развивается корешковый синдром.
Ощущение несильных болей в позвоночнике не означает, что болезнь находится на ранней стадии развития. Наоборот, это сигнал того, что остеоартроз уже развился. При отсутствии терапии эта болезнь приводит к осложнениям, одно из них – межпозвоночная грыжа.
Межпозвоночная грыжа грудного отдела чаще всего формируется в нижних позвонках, рядом с поясницей. При своем разрастании сдавливает спинномозговые корешки. Именно это провоцирует развитие нарушений. В начальной стадии пациент ощущает жжение, дискомфорт и ограничение подвижности. По мере прогрессирования заболевания присоединяются следующие симптомы:
- болезненность между лопаток;
- боли в области желудка и сердца различной интенсивности: от ноющей до острой;
нарушение дыхания; - слабость мышц;
- нарушение чувствительности верхних конечностей;
- парез рук;
- при тяжелом течении и обширности поражения возможно развитие паралича;
нарушение осанки.
Болезненные ощущения возникают при выполнении каких-либо движений: при поднятии рук, даже при ходьбе. Чем заболевание запущеннее, тем сильнее выражены проявления, а чем больше грыжа давит на корешки и спинной мозг, тем проявления разнообразней.
Осложнения
Без должного лечения ДДЗП приводят к возникновению патологии в близлежащих тканях, дисфункции органов грудной клетки. Вследствие сдавливания нервов и кровеносных сосудов формируется вегето-сосудистая дистония, проявляющаяся головокружением, головной болью, в тяжелых случаях обмороками.
На фоне усталости развиваются панические атаки – внезапные неконтролируемые приступы страха, сопровождаемые частым сердцебиением и нехваткой воздуха. Вследствие замещения корешков спинного мозга грудного отдела формируется межреберная невралгия, имеющая схожие признаки с другими болезнями: поражениями сердца и органов дыхания.
Диагностика
Для диагностики ДДЗП используются рентгенография, миелография, компьютерная и магнитно-резонансная томография.
В первую очередь проводится рентгенография. Этот метод исследования заключается в получении снимков отдельных областей позвоночника. Для получения дополнительных сведений проводится прицельная рентгенография. Признаки ДДЗП, определяемые с помощью этого метода: снижение высоты дисков, деформация отростков, подвывихи позвонков, наличие остеофитов. В случае если рентгенография не принесла необходимых результатов, проводятся другие виды обследования.
Миелография позволяет исследовать спинной мозг путем введений контрастного вещества под оболочку спинного мозга. Таким образом, обнаруживаются участки сужения. Миелография – сложная инвазивная процедура, поэтому выполнение ее возможно только при наличии подозрения на стеноз.
Компьютерная и магнитно-резонансная томография по сравнению с другими методами дают больше информации. Обнаруживаются следующая МР-дегенеративно-дистрофических изменений: в связи со снижением количества жидкости, пораженные диски выглядят темнее здоровых, хрящевая пластина тела стерта, наблюдаются разрывы, протрузии, грыжевые выпячивания.
Лечение
Задачи, стоящие перед врачом и пациентом при лечении дистрофических изменений позвоночника: купирование болевого синдрома, снижение скорости протекания процессов разрушения, восстановление структуры хрящевой и костной тканей, возвращение подвижности позвоночному столу. Терапия должна быть комплексной, в нее входят следующие составляющие:
- диета;
- медикаментозная терапия;
- использование ортопедического корсета;
- мануальная терапия и массаж;
- лечебная физкультура;
- физиотерапия;
- хирургическое лечение.
При обнаружении подобного заболевания обязательно соблюдение диеты: продукты должны быть богаты витаминами, минералами, в том числе кальцием. В остром периоде лечение начинается с назначения постельного режима. Длится он обычно 4-6 дней. При необходимости применяется кратковременная иммобилизация – ношение поддерживающих устройств, способствуют уменьшению нагрузки. По мене стихания симптоматики обычная двигательная активность должна возвращаться постепенно.
Медикаментозный метод лечения ДДЗП предусматривает назначение следующих видов препаратов:
- нестероидные противовоспалительные препараты позволяют снизить отечность, воспаление, устраняют боль (кетанов, диклофенакк);
- анальгетики, в том числе блокады;
- миорелаксанты для снятия спазма мышц (мидокалм, сирдалуд);
- витаминотерапия и прием минеральных комплексов;
- седативные средства (целекоксиб, мовалис);
- хондропротекторы (терфлекс, хондроитин);
- сосудистые препараты (трентал).
Анальгетики используются осторожно, так как они не устраняют причин патологии, а только позволяют лечить симптомы болезни. После стихания активной симптоматики проводится терапия с помощью массажа и мануальной терапии. Эти техники позволяют снять напряженность спины, снизить болевой синдром. Рекомендуется выполнять подобные процедуры только у профессиональных массажистов.
Упражнения лечебной физкультуры проводится под контролем специалиста, а после стихания симптоматики и облегчения состояния больного, можно продолжить занятия в домашних условиях. Специальные упражнения позволяют устранить скованность позвоночника и укрепить мышечную составляющую спины. ЛФК помогает снизить скорость протекания патологического процесса и улучшает обмен веществ. Возвращает правильную осанку, повышает подвижность позвонков и эластичность всех компонентов связочно-суставного аппарата позвоночника.
Среди физиотерапевтических существует большое количество методик, позволяющих снять болевой синдром и расслабить мышцы. Наиболее распространены электрофорез, индуктотермия и ультразвуковая терапия. УЗ-терапия снимает воспаление и боль, улучшает микроциркуляцию в тканях. Во время электрофореза организм больного подвергается действия электрического тока с одновременным введением лекарственных средств. При индуктотермии путем воздействия магнитного поля ткани прогреваются, улучшается кровообращение, снимается боль. Лазеротерапия повышает питание межпозвоночных дисков, освобождает нервные корешки от сдавливания.
Хирургическое лечение проводится в тяжелых, запущенных случаях. Принципом оперативного вмешательства является освобождение корешков от сдавливания: удаление грыжи или сустава. В случае необходимости проводится фиксация позвоночника конструкциями из металлов или установка специальных трансплантатов.
Показания к хирургическому вмешательству:
- сильная запущенность болезни;
- стремительное течение;
- ярко выраженные неврологические проявления;
- сильный болевой синдром;
- отсутствие необходимого эффекта от консервативных методов лечения.
Профилактика
Сохранить здоровье позвоночника позволяет соблюдение простых правил:
- избегать переохлаждения;
- укреплять мышечный корсет;
- не находиться долго в одной позе;
- соблюдать правильное питание;
- носить удобную одежду;
- контролировать вес;
- отказаться от алкоголя и курения;
- утром вставать сразу на две ноги для равномерной нагрузки на позвоночник;
- держать спину прямо;
- спать на твердом матрасе.
Дистрофические заболевания грудного отдела позвоночника развиваются постепенно, часто скрыто, но небольшая выраженность симптомов не говорит о легком течении заболевания. Кроме неудобств во время выполнения повседневных дел, осложненные ДДЗП могут стать причиной потери подвижности и привести к развитию инвалидности. В случае обнаружения признаков болезни следует немедленно обратиться к врачу – ранняя диагностика позволяет снизить срок лечения и увеличить вероятность полного восстановления функций позвоночника.
(6 оценок, среднее: 4,50 из 5)
Загрузка…
Источник
Трудоспособное население чаще всего обращается к докторам по двум причинам. И одна из них связана с тем, что очень рано развиваются в современных реалиях дистрофические изменения грудного отдела позвоночника, шеи и поясничной области. При прогрессии дегенеративно-дистрофических изменений грудного, шейного или поясничного отдела позвоночника возникает недостаточность функции, проявляющаяся невозможностью совершать прежние движения в полном объеме.
Строение грудного отдела позвоночника
Позвоночный столб представляет собой единую систему, выполняющую опорную и двигательную функцию. Он включает в себя позвонки, которые сочленяются между собой с помощью межпозвоночных дисков, состоящих из хрящевой ткани. Именно эта структура в грудном отделе, равно как и в шейном или поясничном, подвергается дегенерации в первую очередь. А ведь именно эти хрящевые прослойки выполняют амортизирующую функцию, защищая позвонки от чрезмерной нагрузки и изнашивания.
Имеется также связочный аппарат для еще более прочного соединения позвонков, ребер и грудины в единую систему, называемую грудной клеткой. Это анатомо-функциональное образование заключает воедино органы дыхания, кровообращения, пищеварения, а также ряд средостенных (медиастинальных) структур.
Позвонок подвержен дистрофии и дегенерации уже на поздних стадиях. При этом уменьшается его высота и плотность. Может развиться такое состояние, как остеопороз.
Грудной отдел позвоночника состоит из 12 позвонков. Сам столб имеет 4 изгиба, способствующие равномерному распределению нагрузки на осевой скелет.
Грудной отдел позвоночника обращен назад и образует кифоз. Он может стать еще более выраженным при дегенерации или же при болезни Бехтерева. Иногда изгиб напротив, сглаживается.
Причины возникновения изменений
Этиология остеохондроза включает множество различных ситуаций и состояний. Следует напомнить, что дегенеративные изменения развиваются в норме с возрастом. Им подвержены не только позвоночные структуры, но и сосуды, нервы, сердце и все внутренние органы. Иными словами, появление остеохондроза у пожилых расценивается, как вариант нормы.
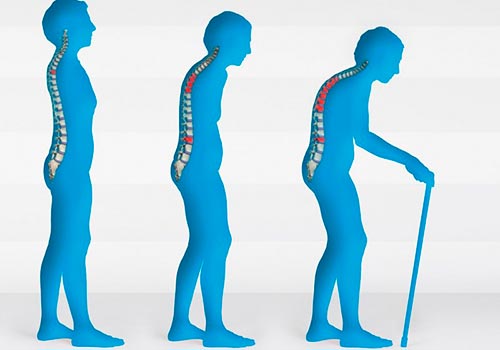
Но все чаще дистрофические изменения позвоночника можно выявить у молодых трудоспособных лиц. Какие факторы могут способствовать более раннему появлению дегенерации позвоночного столба в грудном отделе? Это может быть:
- Детреннированность, особенно в сочетании с ситуационной физической нагрузкой на осевой скелет.
- Остеопороз.
- Недостаток кальция, магния и других микроэлементов, необходимых для построения костной ткани и нормального функционирования нервных волокон.
- Использование гормональных средств для лечения системных заболеваний. Например, при гормонально зависимой бронхиальной астме, ревматоидном артрите, волчанке.
- Период менопаузы или так называемый посткастрационный синдром у женщин с удаленной маткой и придатками. Эти ситуации создают неблагоприятный гормональный фон для развития дегенерации костных структур позвоночника.
На развитие остеохондроза, особенно обострений, влияет частота переохлаждений.
Развитие дегенеративно-дистрофических изменений в грудном отделе
Первоочередно дегенерации подвержены соединительнотканные элементы межпозвоночных дисков. При этом уменьшается их высота. Позвонки сближаются. Нагрузка на них становится большей, чем они могут выдержать. С компенсаторной целью на позвонках образуются выросты.
Эти образования способствуют тому, что нагрузка на столб распределяется более равномерно. Но они вызывают мышечный спазм. Он, в свою очередь, уменьшает приток артериальной крови к органам грудной клетки и позвонкам, а также другим элементам позвоночного столба.

При прогрессии заболевания теряется подвижность пораженного сегмента позвоночника.
Симптомы дегенеративно-дистрофических изменений грудного отдела
Клинические проявления патологии в период ремиссии незаметны, особенно в самом начале патологического процесса. Зато обострение остеохондроза, являющегося самым распространенным дегенеративно-дистрофическим заболеванием позвоночника, протекает довольно ярко.
На первый план выходит болевой синдром. Он локализован в межлопаточном пространстве и распространяется по ходу межреберий. Острая боль называется торакалгией. Если больше болит область спины, то это дорсалгия.
Нередко боли при дегенеративно-дистрофических процессах в грудном отделе позвоночника симулируют сердечные болезни или патологии органов дыхания и пищеварения. Эти ситуации стоит учитывать при выполнении диагностических процедур.
Ремиссия протекает с ограничением подвижности грудной клетки. Это влияет на экскурсию края легких, что отражается на состоянии дыхательной системы. Пациент испытывает гипоксию.
Диагностика и лечение дегенеративно-дистрофических изменений
Для подтверждения диагноза следует выполнить рентгенографию грудного отдела позвоночника, желательно в нескольких проекциях. При наличии изменений лучше дополнить его томографией – МРТ или КТ.
Исключить нужно патологию сердца. Для этого снимают электрокардиографию и эхокардиоскопию. Возможно, что подобную боль вызывают именно заболевания сердца. В стандарт диагностики входит проведение фиброэзофагогастродуоденоскопии. Этот способ исключает наличие язв или эрозий в желудке, пищеводе или двенадцатиперстной кишке, которые могут быть причиной описываемых клинических проявлений.
Хирургическое вмешательство в область позвоночника даже сегодня, несет определенный риск, хотя существует множество эффективных методик.
Для лечения используют нестероидные противовоспалительные средства (Диклофенак, Индометацин, Мелоксикам). В приоритете неселективные производные, так как они обладают большим обезболивающим и противовоспалительным эффектом. Но при наличии язвенного анамнеза предпочтение отдается селективным представителям (Целекоксибу, Мовалису).
Для уменьшения спазма мышц назначаются миорелаксанты (Мидокалм, Сирдалуд). Прогноз заболевания могут улучшить хондропротекторы и витамины группы В. К первой группе средств относят производные глюкозамина и хондроитина. Это Дона, Хондролон, Артра, Структум. Витамины группы B используются в составе Нейродикловита.
Загрузка…
Источник
