Делать прививки от гриппа при артрите
Пациенты с воспалительными аутоиммунными заболеваниями всегда в группе риска по инфекциям. Отчасти потому что вынуждены пить иммунносупрессоры, отчасти из-за дисфункции иммунитета. Остается вопрос: можно ли делать прививки при ревматоидном артрите и прочих ему подобных болезней иммунной системы?
Эта статья написана по материалам
обзорного материала ученых Гарвардской медицинской школы.
Почему важно вакцинироваться при ревматоидном артрите
Несмотря на то, что многие заболевания контролируются путем массовой вакцинации, очень многие пациенты с аутоиммунными заболеваниями стараются её избегать. Например, в этом международном исследовании среди 3920 больных РА более половины никогда не прививались от сезонного гриппа и пневмококковой инфекции. Лишь менее трети прошли вакцинацию должным образом.
Почему же при ревматоидном артрите так важно вакцинироваться? Все объясняется сниженной иммунной функцией.
Пациенты с РА живут в среднем на 11 лет меньше и в два раза чаще страдают от сердечных заболеваний. Инфекции люди с РА переносят в целом тяжелее и с более вероятными осложнениями
В условиях пандемии коронавирусной инфекции COVID-2019 это особенно актуально. Вакцинация станет вашим шансом перенести болезнь без серьезных последствий.
Исследования, которые непосредственно оценивают эффективность прививок для больных с РА, ограничены. Но несмотря на это, данных достаточно, чтобы сделать вывод об их пользе и оправданности.
Какие вакцины рекомендуются при ревматоидном артрите?
Как правило, пациентам с аутоиммунными заболеваниями нужно выбирать время между курсами иммунодепрессантов для прививок. При этом врачебные стандарты предписывают выбирать инактивированные (неживые) вакцины.
К таковым относятся:
13-валентная пневмококковая вакцина (PCV13), за которой примерно через 8 недель следует 23-валентная вакцина (PPSV23);
Сезонные инактивированные вакцины против гриппа;
Вакцины против гепатита A и B;
Вакцина от ветрянки (опоясывающего лишая);
Вакцина от кори.
Иными словами, пациенты с РА должны стремиться ставить именно «мертвые» вакцины, вне зависимости от степени иммуносупрессии
Любые обязательные живые вакцины (например, против кори или ветряной оспы) в идеале должны быть введены за 4 недели до начала курса иммунодепрессантов. Тем не менее, могут быть сделаны некоторые исключения для пациентов со слабой иммуносупрессией в случае прививки от ветрянки.
Как ставить прививки при ревматоидном артрите
Чтобы вакцина сработала максимально эффективно, ставить её следует за несколько недель до приема сильнодействующих лекарств. Это повысит вероятность развития иммунного ответа. В частности, противоопухолевый препарат ритуксимаб существенно снижает
гуморальный иммунитет – любая вакцина в сочетании с ним будет бесполезной.
График вакцинации составляется таким образом, чтобы финальная прививка была сделана за 2 недели до начала иммуносупрессивной терапии. Однако для «живых» вакцин это окно, как правило, продлевается до 4 недель, особенно если пациенту назначены более мощные иммунодепрессанты. В противном случае велик риск обострения ревматоидного артрита
Некоторые исследования полагают, что временное удержание иммуносупрессии может усилить ответ на прививку, однако, нельзя утверждать с уверенностью, что это повлечет за собой клиническую пользу.

Совместимость с лекарствами
Большинство пациентов с ревматоидным артритом принимают обычные синтетические противоревматические препараты в сочетании с глюкокортикостероидами. Все они в той или иной степени будут снижать иммунный ответ на прививки.
В целом, наибольший эффект дает ритуксимаб, на втором месте метотрексат, на третьем – абатацепт.
Ингибиторы фактора некроза опухоли, как правило, не влияют на иммунную реакцию – за исключением прививки против гепатита B.
Лучше всего изучена совместимость вакцин против гриппа и пневмококка и лекарств от РА. Девять клинических исследований
показали, что в целом эффективность вакцин не слишком страдает при приеме метотрексата, тоцилизумаба, тофацитиниба.
Так или иначе, если вы вынуждены принимать любые антиревматоидные препараты, соблюдайте сроки вакцинации, о которых было сказано выше.
Итог
Пациенты с ревматоидным артритом находятся в группе риска по любым вирусным и бактериальным инфекциям. Степень опасности зависит от того, насколько тяжелы симптомы основного заболевания. Однозначно: прививки при ревматоидном артрите делать не только можно, но и нужно.
- Выбирайте инактивированные вакцины;
Соблюдайте сроки между курсами иммуннодепрессантов (от 2 до 4 недель);
Не ставьте прививки в период обострения болезни;
Обязательно проконсультируйтесь со своим ревматологом насчет схем вакцинации и своих индивидуальных противопоказаний.
Источник
Прививки при артрите предупреждают летальный исход при патологиях соединительной ткани. Больные полиартритом в 1,5 раза чаще сталкиваются с инфекционными заболеваниями и осложнениями: остеомиелитом, пневмонией.

Особенности заболевания
Прививки при ревматоидном артрите назначают для укрепления иммунитета и борьбы с опасными инфекционными процессами. Введение вакцины нередко провоцирует обострение воспаления.
Развитию ревматических процессов способствуют неспецифические факторы:
- травмы;
- инфекции;
- роды;
- аборты;
- генетическая предрасположенность.
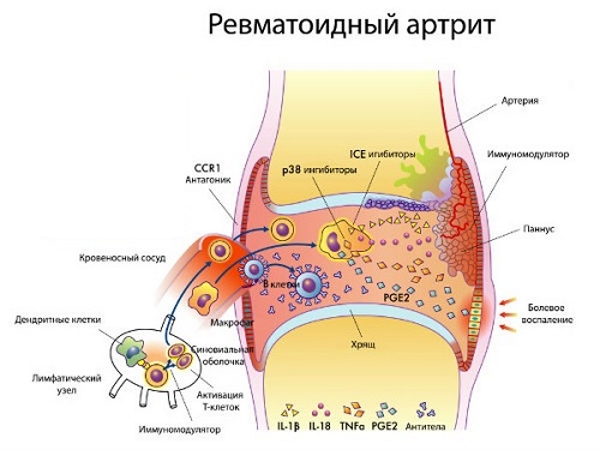
В процессе развития РА (ревматоидного артрита) активизируются Т–лимфоциты (Т–хелперы). В иммунном процессе принимают участие цитокины, интрелейкин–1 (ИЛ–1), интерлейкин–6 (ИЛ–6).
При ревматоидном артрите клетки иммунной системы атакуют суставную ткань.
У пациента появляются следующие симптомы:
- скованность в суставах в утреннее время;
- появление жидкости в околосуставной сумке;
- припухлость лучезапястных соединений;
- симметричность поражения суставов.

При анализе крови на артрит появляется ревматоидный фактор
Появляются ревматоидные специфические образования–узелки. Они располагаются рядом с локтевым суставом. Характерный признак болезни — положительный ревматоидный фактор (РФ), на рентгенограмме определяют нарушения, характерные для РА.
Припухлость во многих суставах носит устойчивый характер, усиливается при осмотре. Хроническая форма РА сопровождается поражением всех видов соединений, что приводит к обездвиженности пациента.
Ревматоидный артрит — системное заболевание.
У пациента наблюдается:
- полинейропатия;
- васкулит;
- онемение;
- жжение;
- зябкость;
- повышение кожной чувствительности;
- двигательные нарушения.
Нередко появляются невриты, язвы в нижней части голени, дигитальный артериит. Врач диагностирует у больного плеврит или перикардит, узелковую патологию легких (синдром Каплана).

В запущенных случаях развивается ревматоидное поражение сердца:
- порок;
- нарушение AV–проводимости.
У больного может появиться лимфаденопатия, увеличивается в размерах селезенка, возникает лихорадка.
Если болезнь запущена, развивается синдром Шегрена:
- сухой кератоконъюнктивит;
- воспаление слюнных желез.
Амилоидоз почек (осложнение РА) приводит к появлению ХПН.
Причины летального исхода при РА: инфаркт миокарда, ишемический инсульт.
Будет полезно: Обезболивающие препараты, применяемые при артрите
Является ли артрит противопоказанием для вакцинации?
Ставить от дифтерии прививку разрешено при соблюдении следующего правила: вакцинацию назначают через 1 месяц после начала ремиссии. Перед проведением процедуры пациенту вводят дозу иммуносупрессивного препарата.
Ревакцинацию осуществляют медикаментом АДС–М. Детям рекомендуют после введения вакцины принимать общеукрепляющие средства.
Осложнения после прививки от дифтерии:
- развитие реактивного артрита и васкулита;
- кардиогенный шок.
Нередко у детей повышается температура до +38˚С. Некоторым пациентам делают прививку АДС–М на фоне лечения НПВП, Метотрексатом, Преднизолоном, Делагилом.
 Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Прививку делают в период ремиссии. Пациенту назначают иммуносупрессивные препараты (Метотрексат, анти–TNF–лечение, кортикостероиды).
Укол делают в/м в дозе 0,5 мл. Одновременно вакцинации подвергаются родственники, окружающие больного.
У пациента с ревматическим заболеванием часто обостряется артрит, васкулит после прививки от гриппа.
Лечение иммуносупрессивными средствами является противопоказание к введению необходимого вещества, вакцинация не проводится, если пациент получал лечение Преднизолоном в дозе 2 мг/кг или курс терапии превышал 7 суток.
Больному не ставят прививку от кори на фоне лечения препаратами:
- Метотрексат;
- Азатиоприн;
- Циклоспорин А;
- Циклофосфамид;
- Хлорамбуцил.
Необходимо ввести вакцину всем членам семьи больного. После прививки от кори дети получают НПВП, Метотрексат в дозе 5–12,5 мг в течение 7 суток, Сульфасалазин, Купренил, но обострения суставного синдрома не наблюдается.

Вакцину против эпидемического паротита вводят на фоне лечения Метотрексатом в дозе 12,5 мг, Сульфасалазином в количестве 1 г в сутки. Дети вакцинируются в период ремиссии и во время приема НПВП. У них имеются защитные титры антител.
После вакцинации у пациентов с ювенальным артритом, получавшим лечение Метотрексатом и Этанерцептом, не возникло ни одного случая заболевания корью. У пациентов, привитых против гриппа, смертность снизилась на 48%.

Вакцина против ревматоидного артрита
Прививка от ревматоидного артрита способна восстановить иммунную систему. Ученые воспользовались дендритными клетками, соединив их с противовоспалительными препаратами и пептидом больного сустава. Полученный состав вводили в кровеносное русло больным артритом.
Дендритные клетки позволяют иммунитету распознавать белки, а затем запускать Т–лимфоциты для атаки болезнетворного агента.
Т–клеточная вакцинация затратна по времени. Методика может применяться для терапии аутоиммунных процессов (диабета I типа, рассеянного склероза).
Иммунизация больных ревматоидным артритом предусматривала введение Т–клеточной вакцины п/к 6 раз в течение 12 месяцев. У многих пациентов улучшалось состояние здоровья.
Суставы меньше опухали у 73,3% больных, исчезла болезненность у 55,3% пациентов. В сыворотке крови не обнаружили маркеры воспаления, восстановились показатели СОЭ, С–реактивного белка, ревматоидного фактора.
В состав биологически активного вещества входили синовиальные Т-лимфоциты. Состав вакцины определяли CD 4+Т–регуляторные и CD8+цитотоксичные Т–клетки.
После прививки возрастал уровень экспрессии в CD4+T–клетках.
Вакцина против артрита необходима пациентам, страдающим болезнью Крона, аутоиммунными заболеваниями, раком. Ревматоидный артрит — хроническое заболевание, сопровождающееся обострением и периодом ремиссии. Не все пациенты могут пройти курс Т–клеточной вакцинации.
Выделена поливалентная Т–клеточная система, состоящая из клеток иммунной памяти, отвечающих за формирование аутоиммунного процесса.
Этот вариант прививки эффективен у пациентов, страдающих следующей патологией:
- болезнь Бехтерева;
- неспецифический язвенный колит;
- васкулиты.
Если защитные силы организма ослаблены, Т–клеточная прививка не сможет запустить реакции, уничтожающие аутоиммунные лейкоциты.
Пациент готовится заранее для проведения процедуры.
В процесс индивидуальной подготовки входят:
- лечение хронических заболеваний;
- курс гемокоррекции, снижающий количество иммуносупрессивных препаратов или предусматривающий полный отказ от их применения.

Любые медикаменты уменьшают эффект от Т–клеточной вакцины. Подготовительный процесс включает такие процедуры:
- криоплазмаферез;
- экстракорпоральное антибактериальное лечение;
- иммунофармакотерапию (соединение лейкоцитарной массы и иммуномодуляторов) для увеличения противовирусной защиты и устранения аутоиммунного воспаления.
Заключение
Вакцинация при ревматическом артрите предотвращает летальный исход в случае развития инфекционных болезней.
В ревматологии введены в практику генно–инженерные медикаменты, которые вызывают нарастание риска развития болезни. Пациенты с артритом восприимчивы к инфекционным заболеваниям, факторами риска являются интерлейкины 1 и 6, В и Т–лимфоциты.
26–валентная вакцина, содержащая эпитиопы М-протеинов штаммов бета-гемолитического стрептококка, не взаимодействует с антигенами организма человека. Вакцинация способна защитить больного от стрептококковых штаммов вида А, вызывающих некротический фасцит.
Вакцина против гриппа у пациентов с РА дает хороший результат, обострения заболевания не обнаружено.
Назначение живых вакцин пациентам с полиартритом противопоказано.
Вакцинацию против гриппа проводят за 4 недели до начала лечения генно-инженерными биологическими препаратами.
Читайте также: Дают ли пациенту инвалидность при ревматоидном артрите?
Источник
Никому не хочется болеть гриппом – это отнимает время, заставляет брать больничные и в конце концов просто неприятно. Но для ваших родственников с ревматоидным артритом грипп не просто сезонная болезнь, а смертельная угроза.
Итак, можно ли ставить прививку от гриппа при ревматоидном артрите? Что вообще предпринять, чтобы не заболеть?
Чем грипп опасен при РА
РА – аутоиммунное заболевание, которое повреждает суставы. Это означает, что у пациента уже нарушена иммунная функция и, значит, он более уязвим к любым инфекциям, будь то грипп, ОРВИ, герпес или пневмококковая инфекция. Вот поэтому вакцинация при любых нарушениях иммунитета не просто нужна, а необходима.
Вина Рангант, доцент кафедры ревматологии Университета Калифорнии в Лос-Анджелесе (UCLA), отмечает, что у каждого пациента – даже с начальной формой РА – в два раза повышен риск осложнений после инфицирования вирусом гриппа.
Риски от гриппа при ревматоидном артрите
Немного статистики из клинического журнала «Артрит и ревматология»:
Люди с РА на 70% уязвимее к любому типу инфекции;
При РА риск госпитализации с опасными осложнениями выше на 83%.
Также пациенты с ревматоидным артритом регулярно принимают БМАРП, подавляющие гиперактивность их иммунитета, поэтому «они в среднем более подвержены заражению гриппом, нежели остальные», говорит доктор Рангант.
Помимо жара, ломоты в теле, озноба и прочих симптомов гриппа пациент с РА в анамнезе наверняка столкнется с осложнениями, либо заражением вторичными инфекциями:
синусит (который может перейти в хроническую стадию);
инфекция среднего уха;
бронхит;
пневмония.

В этом и есть главные риски гриппа при ревматоидном артрите.
Также выясняется, что люди с РА имеют в 2,75 раза выше риск столкнуться с инфарктом или инсультом после того, как переболеют сезонным гриппом. При этом риски не зависят от того, принимает ли пациент в данный момент БМАРП или нет, сообщается в исследовании журнала BMC Musculoskeletal Disorders.
Это совсем не удивляет, учитывая хроническое воспаление, которое преследует пациентов с РА. Оно наверняка вызовет проблемы с сердечно-сосудистой системой и легкими, отмечает Эрик Рудерман, руководитель клинической практики по ревматологии Северо-Западного Мемориального госпиталя Чикаго.
Читайте также: Какие осложнения могут быть после гриппа?
Прививка от гриппа при ревматоидном артрите
Итак, степень опасности понятна. Остался вопрос: можно ли ставить прививку от гриппа при ревматоидном артрите? Не можно, а НУЖНО!
Учитывая потенциальные риски, хороший ревматолог бегом погонит пациента РА прививаться от гриппа. В апреле 2016 года в журнале Public Library of Science (PLoS One) было опубликовано исследование, где сообщалось, что 20% людей с РА не ставил ни одной прививки от гриппа в течении пяти лет – это каждый пятый пациент.

Так что ежегодная вакцинация против гриппа должна стать вашей традицией, даже если ваш лечащий врач ничего не про неё не упоминал (что вряд ли). В руководящих принципах Европейской лиги по борьбе с ревматизмом (EULAR) отмечается: «Вакцинация (против гриппа и пневмококковой инфекции – прим. пер.) особенно важна для пациентов с РА, поскольку снижает риск госпитализации из-за инфекций, а также необходимость вызова неотложной медицинской помощи».
Какую вакцину против гриппа выбрать при РА?
При вакцинации от гриппа с ревматоидным артритом есть противопоказания. Таким пациентам не подходят живые аттенуированные вакцины, особенно в виде капель для носа. Следует выбирать только инактивированные (с убитыми штаммами) препараты.
Когда следует ставить прививку?
Целесообразно ставить противогриппозную вакцину за две недели до начала эпидсезона (сентябрь – октябрь). За это время организм должен адаптироваться к новым штаммам вируса.
Однако важно не только это, но ещё и профилактика. Не подпускайте грипп даже на пушечный выстрел!
- Регулярно мойте и дезинфицируйте руки, особенно перед едой или в общественном месте;
Как можно реже прикасайтесь ко рту и глазам в течение дня;
Держитесь подальше от людей с симптомами болезни (кашлем, насморком, температурой), старайтесь ни с кем не здороваться за руку.
Источник
Консультации врача — ревматолога: пишите сообщение на WhatsApp +7 (977)…
Да можно.
Проведение вакцинации для уменьшения рисков некоторых инфекционных заболеваний сейчас считается необходимым.
Плановую вакцинацию необходимо проводить в период ремисии ревматологического заболевания.
Сроки действия прививки для 55 мужчины от пневмокока, кори, гепатитов ?
Многопрофильная клиника доказательной медицины на Ковенском переулке · lahtaclinic.ru
Добрый день!
В данном случае необходимо ориентироваться на данные Вашего прививочного сертификата, в среднем гепатит В нуждается в ревакцинации каждые 10 лет, но при наличии определённых рисков (профессиональных, например) или других особенностей срок может быть меньше и контролируется по анализам на антитела .
Вакцинация от гепатита В и кори в спокойный эпидемиологический период является плановой, также как и от пневмококковой инфекции (показана для групп риска вне зависимости от возраста и лиц старше 55 лет). При наличии эпидемиологических показаний — например, контакт по гепатиту В , вакцинация должна быть проведена по экстренным показаниям, что отражено и в настоящих приказах несмотря на ситуацию по коронавирусной инфекции
Какие прививки лучше не ставить детям вообще? И какие вредят детскому здоровью и иммунитету?
Детям лучше не ставить прививки не по возрасту, при вакцинации следует соблюдать возрастные рекомендации и проводить профилактические прививки в соответствии с национальным календарем прививки. Отказ от прививок возможен в том случае, если у ребенка имеются состояния, которые являются противопоказанием. Во всех остальных случаях лучше не избегать вакцинации, так как риск ребенка заболеть инфекцией, против которой производится иммунопрофилактика, выше, чем риск возникновения осложнений в результате поступления вакцины в организм.
Как вакцинироваться от пневмоккока взрослым и подросткам: однократно или требуется последующая ревакцинация?
Вакцинация здоровых взрослых от пневмококковой инфекции в рутине не проводится. Только по показаниям*.
Если показания есть, то необходимо сделать 1 дозу конъюгированной вакцины (Превенар 13) и через год 1 дозу полисахридной вакцины (Пневмовакс 23). Может потребоваться ревакцинация раз в 5 лет полисахаридной вакциной.
Если конъюгированная вакцина недоступна, то можно слелать полисахаридную в качестве первой дозы, но помнить, что она дает кратковременную защиту (около 5 лет) и не формирует клеточной памяти. Конъюгироанная вакцина в таком случае может быть введена после, но не ранее, чем через год после конъюгированной, а последующая ревакцинация полисахаридной вакциной — не ранее, чем через 5 лет после первой дозы полисахаридной вакцины.
В зависимости от состояния интервал в 1 год, указаный выше, может быть сокращен до 8 недель.
*ПОКАЗАНИЯ для детей старше 5 лет и взрослых:
- Хронические заболевания легких (обструктивная болезнь легких, эмфизема, бронхоэктатическая болезнь, муковисцидоз и др.) и бронхиальная астма;
- Хронические заболевания сердечно-сосудистой системы;
- Неврологические заболевания (нарушения мозгового кровообращения, деменция, судорожные расстройства, сниженный кашлевой рефлекс);
- Хронические заболевания печени, в т.ч. цирроз, почек;
- Сахарный диабет;
- Все иммунокомпрометированные пациенты, в том числе с анатомической или функциональной аспленией, первичными иммунодефицитами, ВИЧ-инфицированные);
- Иммуносупрессивная терапия при онкогематологических и аутоиммунных заболеваниях, трансплантации органов;
- Кохлеарная имплантация или планирующиеся на эту операцию
- Ликворея (подтекание спинномозговой жидкости);
- Проживающие в закрытых учреждениях и посещающие детские организованные коллективы (дети в домах ребенка, интернаты, часто болеющие дети в детских садах);
- Период восстановления после острого среднего отита, менингита, пневмонии;
- Инфицирование микобактерией туберкулеза;
- Алкоголизм
- Возраст старше 65 лет
Подробные схемы при разных состояниях можно посмотреть в рекомендациях СДС вот тут.
Правда ли, что прививка не защищает на сто процентов, а лучше просто переболеть?
Прививка действительно не защищает на 100%. Обычно этот показатель равен 95-98%, что стремится к 100%, но не равно 100%.
Исходя из этих цифр мы можем сделать вывод, что часть привитых по той или иной причине не формируют иммунитет в ответ на прививку. То есть по факту им была введена вакцина, но она оказалась неэффективной.
При условии, что абсолютное большинство людей в популяции вакцинируются и имеют защиту, этими несколькими процентами можно пренебречь, так как их, и тех, у кого есть истинные противопоказания к вакцинации, будет защищать коллективный иммунитет.
Возьмем простой пример.
В школе учится 1000 человек, из них 95% (950 человек) привиты от кори, а 5% не привиты (50 человек).
Мы знаем, что эффективность вакцины не равна 100% и около 2-5% после вакцинации не сформируют иммунитет к кори. Получается, что они будут восприимчивы к инфекции.
Возьмем худший случай 950 х 0,05 = 48 восприимчивых человек среди привитых.
В школе происходит вспышка. Кто же заболеет?
Заболеют, все те, кто не имеют иммунитета к кори — около 100 человек: 48 «привитых» и 50 непривитых.
Получится, что и привитые и непривитые как бы болеют “одинаково” по количеству человек.
Однако в процентном соотношении будет болеть 5% привитых и 100% непривитых.
Это очень грубый расчет, тк существует много нюансов:
часть учеников будет привита только одной дозой
будут дети с купленными справками, которые привиты по документам, а по факту нет
дети с разной концентрацией антител к кори в крови
Предсказать ход болезни у конкретного ребенка мы не можем. Но мы знаем, что многие инфекции не безобидны и несут серьезные риски для здоровья. Даже такие безобидные на первый взгляд болезни, как ветрянка, могут закончится летальным исходом. Поэтому вакцинация — контролируемый способ приобретения защиты от инфекции, значительно снижающий риски серьезных осложнений и смертельных исходов.
Подробно об этом можно почитать в моей статье «Привитые тоже болеют»
Прочитать ещё 16 ответов
Могут ли уборщицу работающую в спорт школе делать прививку от гриппа принудительно при аллергии?
Путешествую, учусь каждый день, готовлю, интересуюсь, общаюсь с детьми и…
Есть постновление Главного врача от 10 июля 2008 года, где есть перечень противопоказаний к проведению вакцинации. Для прививки против гриппа это аллергическая реакция на белок куриного яйца, аминогликозиды. Может быть это ваш случай? Тогда понадобится написать заявление с отказом от прививки с указанием причины. В ФЗ от 17.09.1998 №157 «Об имуунопрофилактике инфекционных болезней» прямо прописано в ст11 ч.3, что прививки выполняются только при отсутствии медицинских противопоказаний.
Источник
