Диагностика и лечение реактивного артрита

Содержание:
- Что такое реактивный артрит?
- Симптомы реактивного артрита
- Причины реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Профилактика реактивного артрита
Что такое реактивный артрит?
Реактивный артрит – это тяжёлое заболевание суставов, которое имеет свои характерные особенности.
Эта форма артрита сопровождается одним или сразу несколькими симптомами:
Воспалительными процессами в органах желудочно-кишечного тракта.
Конъюнктивитом (воспалением глаз).
Воспалительными процессами в мочеполовой системе.
Воспалением суставов.
По имеющейся статистике, данные которой опубликованы в специализированных медицинских изданиях и средствах массовой информации, реактивный артрит чаще всего диагностируется у пациентов, возраст которых находится в диапазоне от 30 до 40 лет. У мужчин больше всего было выявлено случаев заболевания, которое спровоцировала мочеполовая инфекция. У представительниц женской и мужской половины населения одинаково часто диагностируется реактивный артрит, который развивается на фоне прогрессирования кишечной инфекции (дизентерии).
По мнению многих специалистов, реактивный артрит является ревматическим заболеванием, которое в активной стадии своего развития способно поражать жизненно-важные органы и системы человеческого организма.
Чаще всего проблемы возникают в следующих органах:
в лёгких;
в почках;
в сердце;
в мягких тканях органов зрения;
на кожном покрове (в виде сыпи, язвочек или крапивницы);
на слизистой полости рта и т. д.
В последние годы именно реактивная форма артрита чаще всего диагностируется у населения разных стран мира, вызывая у людей тяжёлое поражение опорно-двигательного аппарата, не зависимо от возраста и половых признаков. Многие специалисты ревматологи считают, что если реактивный артрит не был спровоцирован кишечной или урогенитальной инфекцией, то его следует классифицировать в качестве болезни Рейтера. Это связано с тем, что всего лишь в 4% случаях при данной форме артрита были выявлены инфекции мочеполовой системы.
Симптомы реактивного артрита

На начальной стадии развития реактивный артрит у большинства пациентов проявляется в острой форме.
По результатам многочисленных исследований было установлено, что первые симптомы данного заболевания появляются спустя 2 недели после инфицирования пациента:
Повышается температура в области поражённых суставов. Для определения жара в суставе достаточно приложить ладонь на место повреждения. Чтобы снять жар рекомендуется использовать компрессы.
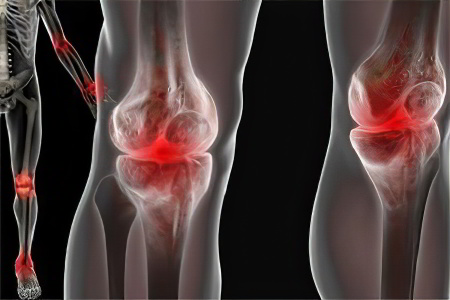
Опухают суставы (голеностопный и коленный, а также локтевые и лучезапястные, суставы кистей рук и стоп). Иногда припухлость стремительно распространяется за контуры суставов.
Развивается болевой синдром в суставах. Возникают болевые ощущения, преимущественно при ходьбе, либо выполнении других движений поражённой нижней или верхней конечностью. Многие пациенты испытывают тупые, выкручивающие или ноющие боли при любых физических движениях, которые в ночное время немного утихают. Дискомфорт они испытывают и при пальпации области поражённого заболеванием сустава.
Появляется скованность движений, вызванная нарушением оттока суставной жидкости. Больные люди не могут активно передвигаться, выполнять физические упражнения.
Появляется суставной синдром, который сопровождается болями, ассиметричным олигаортритом, поражением суставов, отёчностью и т. д.
Выявляются инфекции в мочеполовой системе, носоглотке, кишечнике (сопровождаются характерной симптоматикой). Урогенитальные инфекции сопровождают такие заболевания мочеполовой системы как уретрит и цервицит, а развивающиеся на их фоне осложнения.
Происходит расширение суставной щели и отёк (периартикулярный) мягких тканей (легко определяется при рентгенографии).
Воспаляются глаза, кожный покров (конъюнктивит, раздражение слизистой, ослабление зрительной активности, крапивница, псориазиформные высыпания, стоматит и т. д.).
В начальной стадии развития реактивного артрита у пациентов проявляются признаки сакроилеита (поражение позвоночника), заболевания почек, болезней сердца (тахикардия), расстройства нервной системы.
Усталость, потеря работоспособности.
Общее недомогание, резкая потеря веса.
Лихорадочные состояния, часто сопровождающиеся повышением температурного режима, либо ознобом и т. д.
Причины реактивного артрита
По результатам многочисленных исследований, которые проводились специалистами из разных стран мира, было установлено, что реактивный артрит в большинстве случаев развивается на фоне плохой наследственности. Современная медицина способна выявлять данное заболевание на генетическом уровне. Это происходит благодаря специальным лабораторным исследованиям, при которых задействуются реактивы, определяющие генетические маркеры HLA-B27. Несмотря на наследственную предрасположенность, реактивный артрит проявится у пациентов только в том случае, когда они будут инфицированы этим заболеванием.
К причинам появления реактивного артрита можно причислить следующие провоцирующие факторы:
различные бактерии (Сальмонелла, Иерсиния, Шигелла, Кампилобактер);
инфекционные заболевания (дизентерия);
аномалии в иммунной системе пациента;
генетическая предрасположенность к данному заболеванию (чаще всего выявляется реактивный артрит у носителей антигена HLA-B27);
инфицирование пациента вредными микроорганизмами, проникающими в мочеполовую систему человека (например, хламидии Chlamydia trachomatis, Ureaplasma urealyticum) и т. д.
Диагностика реактивного артрита

При выявлении характерной симптоматики или любого дискомфорта в области суставов больной должен обратиться к узкопрофильному специалисту – ревматологу.
На приёме врач должен правильно собрать анамнез данного заболевания, после чего назначить пациенту комплекс лабораторных исследований и аппаратной диагностики:
клинический и биохимический анализ крови;
общий анализ мочи;
другие анализы крови, посредством которых определяются следующие показатели: антитела, антиген, сиаловые кислоты и т. д.;
мазки из цервикального канала и уретры;
имунноферментный анализ;
посев кала на выявление патогенной микрофлоры;
ПЦР анализ;
ректороманоскопия;
рентгенография (позвоночного столба, суставов нижних и верхних конечностей);
фиброколоноскопия;
магнитно-резонансная или компьютерная томография и т. д.
Диагностика реактивного артрита осуществляется на основании данных первичного осмотра, во время которых специалист выявил основные признаки этого заболевания, и результатов лабораторного и аппаратного обследования пациента. Благодаря своевременно проведённой рентгенографии врач может выявить любые, даже незначительные, изменения в опорно-двигательном аппарате. Иногда аппаратная диагностика позволяет обнаружить кальцификаты, которые располагаются на костных тканях, в области которых происходили воспалительные процессы.
Если у пациента, которому был диагностирован реактивный артрит, наблюдается воспаление глаз, то лечащий врач направляет его на консультацию к офтальмологу. Узкопрофильный специалист не только определит остроту зрения, но и выявит степень воспаления, после чего назначит медикаментозную терапию.
Лечение реактивного артрита
После комплексной диагностики реактивного артрита специалист выбирает методику, по которой будет лечиться данное заболевание. Метод терапии напрямую будет зависеть от места локализации болезни и от стадии её развития.
В большинстве случаев такой категории пациентов назначаются:
Нестероидные медицинские препараты, обладающие противовоспалительным действием. На фоне их регулярного приёма у больных могут возникать различные побочные эффекты: появляются язвы, развиваются желудочно-кишечные расстройства, начинаются внутренние кровотечения.
При лечении реактивного артрита пациентам назначаются кортикостероиды. Эта группа препаратов, включая преднизолон, способна значительно уменьшить воспалительный процесс в суставах и сухожилиях верхних и нижних конечностей. Их можно принимать любым удобным способом: в виде мазей; в таблетированной форме преорально; в виде инъекций (вводятся в поражённый сустав).
В том случае, когда у пациента реактивная форма артрита была спровоцирована венерическими или вирусными инфекциями, ему назначается курс антибиотиков.
Параллельно больной должен принимать пробиотики, функции которых заключаются в смягчении воздействия антибиотиков на желудочно-кишечный тракт человека.
Пациентам, у которых была выявлена стойкая форма реактивного артрита, назначается сульфазилин. Этот медицинский препарат может сопровождаться различными побочными эффектами, такими как подавление костного мозга, кожные высыпания. После курса сульфазилина больные должны пройти лабораторное обследование и сдать анализы крови.
При воспалительных процессах в глазах пациентам прописываются специальные капли. Тяжёлая форма воспаления потребует более серьёзного лечения, в курс которого входят инъекции кортизона.
При воспалительном процессе в области мужских или женских гениталий лечащий врач назначает курс терапии кремами, в состав которых входит кортизон.
При реактивном артрите, вызванном кишечными или урогенитальными инфекциями, пациентам назначаются антибиотики, специфичные для выявленных групп бактерий.
Если у пациента был выявлен воспалительный выпот, то специалисты проводят комплекс мероприятий для эвакуации его из повреждённой полости сустава верхней или нижней конечности. Параллельно такой категории пациентов назначаются мази, кремы, гели, в составе которых присутствует димексид, обладающий противовоспалительным действием.
Пациентам с диагнозом реактивный артрит рекомендуются различные физиотерапевтические процедуры, такие как криотерапия, фонофорез, синосоидально-модулирующие токи и т. д. Большую пользу при лечении данного заболевания приносит курс лечебной физкультуры, во время которой пациенты выполняют специально разработанные упражнения под наблюдением опытного инструктора.
После снятия воспалительного процесса в области повреждённых суставов пациентам назначаются лечебные ванны. Во время таких водных процедур обычно используются соли из Мёртвого моря, а также сероводородные и сернистоводородные соли. Параллельно с лечебными ваннами можно пройти курс грязелечения.
Не зависимо от того, какая терапия была применена при лечении реактивного артрита, пациентам рекомендуется с регулярной периодичностью сдавать анализы, которые смогут показать наличие инфекции. При выявлении любых бактерий, способных спровоцировать повторное развитие реактивного артрита, пациентам назначается курс терапии, включающий новую группу антибиотиков (при выборе наиболее эффективных препаратов больным рекомендуется сдать специальный анализ).
Прогноз заболевания

Для пациентов, которые прошли комплексное лечение от реактивного артрита, существует следующий прогноз на дальнейшую жизнь:
в 20% случаев признаки заболевания исчезают в течение 6-ти месяцев;
после правильно подобранного лечения не происходит рецидивов болезни;
в 25% случаев реактивный артрит переходит в хроническую стадию, прогрессируя только в фазе обострения;
в 50% случаев заболевание спустя определённый промежуток времени начинает прогрессировать с новой силой;
только в 5% случаев тяжёлая форма реактивного артрита приводит к деформации позвоночника и суставов.
По теме: Народные методы лечения артрита
Профилактика реактивного артрита
В целях профилактики реактивного артрита специалисты рекомендуют проводить комплекс мероприятий:
избегать случайных половых связей, во время которых можно заразиться урогенитальными инфекциями;
соблюдать личную гигиену;
вести здоровый образ жизни;
употреблять в пищу полезные продукты;
своевременно проходить медицинское обследование и т. д.

Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
Реактивный артрит (синдром Рейтера) является ревматическим заболеванием, которое трудно диагностировать, но найти его причины еще сложнее. Однако было замечено, что реактивный артрит обычно развивается после инфекций, в том числе мочеполовой системы (например, хламидии).
Реактивный артрит, также известный как синдром Рейтера, синдром Физингера и Лерои или постинфекционный артрит, является заболеванием, которое относится как к системным заболеваниям, так и к серонегативному спондилоартриту — группе ревматических заболеваний, которые приводят к артриту с сопутствующим воспалением позвоночника.
Частота реактивного артрита в мире оценивается в 30-200 / 100 000.
Реактивный артрит — причины и факторы риска
Точные причины реактивного артрита неизвестны, однако два фактора — инфекционные (бактериальные) и генетические (HLA B27) играют важную роль в его развитии.
Согласно наблюдениям врачей, заболевание обычно является осложнением после бактериальной инфекции пищеварительной системы, мочеполовой системы или, реже респираторной системы.
Важную роль играет также присутствие антигена HLA B27 (происходит у 65-80% пациентов). Это белок, который помогает иммунной системе распознавать собственные клетки и различать самость и чужеродные антигены. Его присутствие связано с риском развития нескольких аутоиммунных заболеваний (в которых организм нападает сам). Считается, что риск развития реактивного артрита в 50 раз выше у людей с нынешним антигеном HLA B27, чем у людей, которые этого не делают. Однако его роль в развитии болезни четко не объясняется.
В свою очередь, факторы риска — пол (симптомы реактивного артрита чаще встречаются у мужчин, чем у женщин) и возраста (заболевание чаще всего появляется у людей в возрасте 20-40 лет).
Реактивный артрит — симптомы
- артрит — односоединение или асимметричное воспаление нескольких стадий (в основном, колено и лодыжка, запястье и межфаланговые руки) — характерна боль колена, голеностопного сустава или стопы, боль и отек пальцев (так называемые колбасные колпачки);
- воспаление сухожилий — симптомы — это боль в пятке, симптомы воспаления ахиллова сухожилия, симптомы так называемого локоть тенниса или локоть игрока в гольф;
- воспаление позвоночника — боль в пояснице (боль в спине), скованность позвоночника, боль в ягодицах;
Около 15-30 процентов у пациентов развивается хронический артрит или рецидивирующий артрит сакроусилика и / или позвоночника.
- воспалительные изменения в глазах, чаще всего коньюктивит (реже изъязвление роговицы, ирит или увеит);
Антиген HLA B27 ответственен за более суровый курс и более частое появление симптомов позвоночника и глаз.
- уретрит и / или цистит — он проявляется в боли и жжение во время мочеиспускания, пропуская мочу вместе с облачной, бело-желтой секрецией;
У женщин может возникнуть воспаление влагалища или шейки матки, а у мужчин может возникнуть воспаление яичек, эпидидимидов, семенных пузырьков или предстательной железы (обычно после хламидиоза).
- воспаление кишечника , которое проявляется, среди прочих диареей и болью в животе;
- изменения сердечно-сосудистой системы — могут возникать в форме миокартдита с атриовентрикулярными нарушениями проводимости;
- изменения в слизистых оболочках и на коже — папуло-чешуйчатые извержения с гиперкератозом (особенно на подошвенной поверхности стоп), прыщи. Трофические изменения на ногтях. Эрозии во рту, расположенные на жестком небе, мягкое небо, десны, язык и щеки;
Кроме того, могут возникать системные проблемы, такие как лихорадка, слабость, озноб и т. д.
Реактивный артрит — диагностика
Проводится анализ крови, мочи, фекалий, осмотра синовиальной жидкости и синовиальной мембраны, визуализации (рентгеновских суставов) и определения антигена HLA-B27.
Реактивный артрит — лечение
Пациенты должны ограничивать свою физическую активность (это относится, в частности, к занятым суставам). Рекомендуется реабилитация. Также полезны физиотерапия и кинезотерапия.
Заболевший лечится нестероидными противовоспалительными препаратами (чтобы свести к минимуму боль). В более тяжелых случаях врач может назначить глюкокортикостероиды (но только на короткое время).
Если симптомы сохраняются более 3 месяцев или неэффективны нестероидные противовоспалительные препараты, рекомендуется добавлять противоревматические препараты, модифицирующие болезнь (DMARDs), например сульфасалазин, метотрексат, азатиоприн. Антибиотикотерапия показана только в случае активной инфекции и в основном затрагивает инфекцию хламидий.
Поражения кожи можно лечить локально глюкокортикостероидами и кератолитическими средствами (они смягчают утолщенный роговой слой). Изменения в слизистой оболочке полости рта спонтанно исчезают и не требуют лечения.
В случае воспалительных изменений глаз лечение должно проводиться офтальмологом.
Источник
Реактивный артрит — воспаление суставов на фоне половой или кишечной инфекции. Чаще всего оно встречается у мужчин 20-40 лет, реже — у женщин такого же возраста, еще реже — у людей старшего возраста и подростков.
Историческая справка
В 1969 году финские ревматологи доказали связь артрита с колитом, вызванным бактериями рода иерсиний. От острых инфекционных артритов он отличался тем, что микробы не обнаруживались в синовиальной оболочке. Финны предложили выделить его в отдельную нозологическую форму и дали ему название — реактивный артрит.
Наука не стоит на месте и через десяток лет был изобретен новый микробиологический метод исследования — иммуноцитохимический. С его помощью обнаружили, что при реактивном артрите в клетках синовиальной оболочки содержатся частицы бактерий. В 90-х годах прошлого века в лабораториях стал использоваться анализ ПЦР. Он позволяет выявить ДНК микробов в синовиальной жидкости.
Причины возникновения
Ученым пока не известно, почему у одних людей суставы реагируют на инфекцию, а у других — нет. Предполагают, что реактивный артрит возникает у носителей HLA-B27 антигена.
Этот антиген является рецептором для бактерий. Он связывается с ними и способствует их транспортировке в разные ткани организма, включая синовиальную оболочку. Чаще это возбудители кишечных инфекций:
- шигеллы;
- иерсинии;
- сальмонеллы;
- бластоцисты;
- кампилобактер;
- клостридии.
В два раза реже — возбудители половых инфекций (хламидиоза, гонореи и др.).
Энтероколитический реактивный артрит чаще всего развивается после дизентерии, урогенитальный — на фоне хламидиоза.
Присутствие патогенных микроорганизмов или их частей является мощным раздражителем для иммунной системы. Причем иммунные клетки атакуют не только чужеродные агенты, но и клетки своих же суставов и других органов, которые контактировали с возбудителем инфекции. Из-за этого в них развивается аутоиммунное воспаление.
Клиника реактивного артрита

Чаще всего болезнь поражает суставы ног — большого пальца, голеностопные, коленные, пяточные сухожилия. Если воспаление касается рук, то страдают лучезапястные, локтевые суставы.
В целом для реактивного артрита характерны:
- поражение немногих суставов (от одного до трех);
- асимметричность;
- ночные боли;
- вовлечение в процесс сухожилий и связок;
- сопутствующий уретрит или конъюнктивит;
- сосискообразный вид пальцев;
- поражение подошвенной поверхности стоп и ногтей.
Как и при всех артритах, суставы опухают, кожа над ними краснеет, становится горячей.
Конъюнктивит клинически проявляется покраснением склер, ощущением песка в глазах, уретрит — частым болезненным мочеиспусканием.
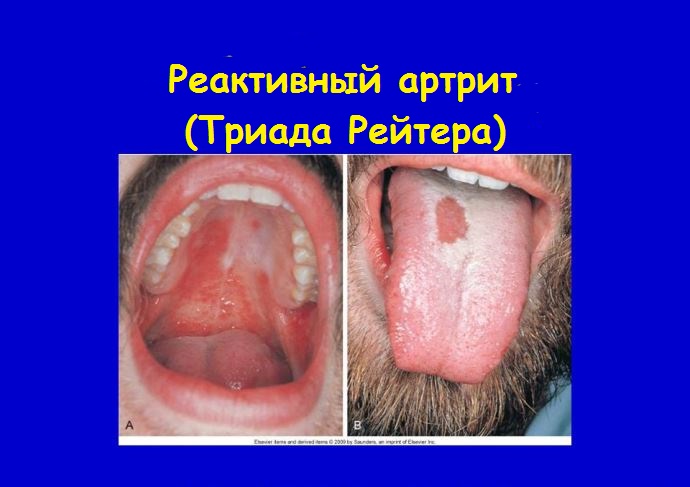
Существует особая форма реактивного артрита, при которой воспаление суставов сочетается с конъюнктивитом и уретритом одновременно. Она называется синдромом (триадой) Рейтера.

И при обычном реактивном артрите, и при синдроме Рейтера изменяются подошвенные поверхности стоп. Сначала они покрываются красными пятнами. В центре пятен образуются зоны повышенного ороговения — гиперкератоза, проще говоря, затвердения кожи. Постепенно они распространяются на всю подошву. Утолщенная кожа отслаивается.
Ногти на ногах тоже реагируют на воспаление. Они утолщаются, желтеют и разрушаются. Поражение подошв и ногтей не вызывает болевых ощущений, поэтому человек не придает им значения.
В редких случаях наблюдаются другие системные проявления:
- увеличение лимфузлов (особенно паховых);
- баланит (воспаление кожи головки пениса);
- ирит (воспаление радужки глаза);
- образование язв на слизистой рта;
- гломерулонефрит;
- поражение сердца (миокардит, недостаточность аортального клапана, перикардит);
- полиневрит;
- плеврит.
Как протекает реактивный артрит?
Болезнь возникает остро через 2 недели-месяц после перенесенной инфекции. Симптомы сохраняются, в среднем, от 3 до 6 месяцев, редко — до года и дольше. Затем, в большинстве случаев, наступает стойкая ремиссия или полное выздоровление.
У 15-20% больных процесс хронизируется. Так бывает при урогенитальном реактивном артрите, особенно часто — при синдроме Рейтера. Причиной частых рецидивов могут быть невылеченная хламидийная инфекция и повторное заражение.
Рецидивы, как правило, протекают более тяжело — воспаляется все большее число суставов, поражаются глаза, слизистые оболочки, кожа, мочеиспускательный канал.
При длительном течении реактивный артрит может трансформироваться в ревматоидный, лечение которого требует гораздо больших усилий.
Принципы диагностики
Отличить реактивный артрит от другой патологии суставов непросто. Обычно врач предполагает его наличие, если пациент молод, воспаление суставов несимметрично, сопровождается ночными болями. Когда артрит сочетается с поражением глаз, стоп, мочеполовых органов, кишечника, постановка диагноза не вызывает затруднений.
Нередко клиническая картина болезни бывает стертой, нетипичной или слишком похожей на другие заболевания (так, сосискообразная деформация пальцев характерна и для псориатического артрита). Тогда на помощь приходят дополнительные методы исследования.
Всех пациентов с подозрением на реактивный артрит обязательно направляют на анализы крови. В них чаще всего находят:
- повышение СОЭ;
- повышенный уровень СРБ, серомукоида, сиаловых кислот;
- лейкоцитоз;
- нормохромную анемию;
- антиген HLA-B27.
Антинуклеарный и ревматоидный фактор в крови отсутствуют, что косвенно подтверждает диагноз.
В общем анализе мочи при урогенитальном реактивном артрите обнаруживают большое количество лейкоцитов, небольшое — эритроцитов (микрогематурия), белок. Посев мочи позволяет выявить возбудителя инфекции. Для диагностики хламидиоза также делают соскобы из уретры и канала шейки матки.
Для выявления кишечной инфекции применяют серологические методы — определение в крови антител к иерсиниям, сальмонеллам, кампилобактеру. Сальмонеллы и шигеллы можно обнаружить при бактериологическом анализе фекалий.
Существует правило: каждый больной реактивным артритом должен быть обследован на гонорею и ВИЧ-инфекцию.
Если возникает необходимость дифференцировать реактивный артрит от септического, исследуют синовиальную жидкость. Она имеет признаки воспаления: плохое образование муцинового сгустка, низкую вязкость, повышенное содержание лейкоцитов (5-10 тысяч на мкл, при септическом — 20-100 тысяч), среди которых преобладают сегментоядерные нейтрофилы.
Чтобы исключить другие ревматические болезни, делают рентгенографию крестцово-подвздошных сочленений. На снимке при длительном течении артрита можно увидеть сакроилеит справа или слева. Асимметричность поражения говорит в пользу инфекционной природы заболевания.
Лечение
Современные лабораторные методы позволяют не только выявить возбудителя болезни, но и определить, какие антибиотики могут с ним справиться. При воспалении, вызванном хламидиями, обычно назначаются азитромицин, кларитромицин, доксициклин, фторхинолоны. Курс лечения длится от 10 до 30 дней, иногда — до 3 месяцев.
Необходимость лечения антибиотиками реактивного артрита, возникшего после кишечной инфекции, не доказана.
Чтобы подавить воспаление в суставах и избавить пациента от боли, применяются НПВС, при высокой активности процесса — глюкокортикоидные гормоны.
Казалось бы, лечение не должно представлять трудностей: назначили антибиотик — победили болезнь. Но на деле все оказывается сложнее. Даже если бактерий уже нет в организме, остаются нарушения деятельности иммунной системы. Поэтому при длительно текущем обострении больным назначают иммуномодуляторы (метотрексат, азатиоприн, сульфасалазин). В последнее время они используются все реже, так как их эффективность при серонегативных спондилоартритах вызывает большие сомнения.
Реактивные артриты протекают относительно доброкачественно, не приводя к тяжелым нарушениям функций суставов. Поэтому необходимости в оперативном лечении, как правило, не возникает.
Меры профилактики
Болезнь несложно предотвратить, если соблюдать простые правила:
- часто мыть руки;
- правильно хранить и готовить пищу;
- пить только очищенную воду;
- избегать случайных половых контактов.
Если один половой партнер заболел, второй должен быть обследован на наличие половой инфекции и пролечен.
Источник
