Диагностика подагры у детей

Подагрический артрит, или подагра, представляет собой метаболическое заболевание, характеризующееся повышенным синтезом мононатриевой соли мочевой кислоты и отложением ее кристаллов в органах и тканях наряду с неспособностью почек своевременно выводить эти вещества из организма. Повышение концентрации мочевой кислоты в крови (гиперурикемия) влечет за собой формирование камней в почках и развитие острых воспалительных процессов в суставах.
Принято считать, что подагрой страдают исключительно пожилые люди, однако данная патология встречается и у малышей самого раннего возраста. Причем в последнее время наблюдается тенденция к учащению случаев заболевания среди детей.
Подагра у детей: факторы, способствующие развитию болезни

В детском возрасте подагра чаще всего носит вторичный характер, и возникает на фоне других патологических состояний. Развитие заболевания у детей может быть связано с наличием генетического дефекта. Семейная ювенильная подагра, или семейная ювенильная мочекислая нефропатия, как правило, является следствием резкого сбоя экскреции уратов (солей мочевой кислоты) почками.
При наличии у малыша такого заболевания, как подагра, симптомы обычно проявляются после 12-14 лет (в большинстве случаев болезнь начинает стремительно прогрессировать в пубертатный период), однако иногда проявления патологии приобретают интенсивный характер уже в раннем возрасте.
К числу основных факторов, предрасполагающих к развитию данного заболевания, относятся:
- ожирение;
- нарушение работы почек;
- обезвоживание организма;
- голодание;
- лактатацидоз;
- наличие злокачественных новообразований;
- различные инфекционные заболевания;
- травмы суставов;
- прием некоторых видов медикаментов (диуретиков, химиотерапевтических средств).
Чрезмерное употребление пищи с содержанием пуринов (мяса и рыбы жирных сортов, бобовых культур, шоколада и т. п.) также может спровоцировать развитие патологии.
Симптомы подагры

Болезнь обычно поражает большие пальцы ног, однако иногда деструктивный процесс затрагивает фаланги пальцев рук и локтевые суставы.
При развитии у ребенка такого заболевания, как подагра, симптомы проявляются сильнейшей болью пульсирующего, «разрывающего» характера, а также отечностью и покраснением кожи в области пораженного сустава. При приступе подагры у малыша может отмечаться повышение температуры тела до 38 °C.
Как правило, приступ подагры начинается в ночное время, и длится от одного до десяти дней.
Отсутствие своевременного лечения влечет за собой не только повторное появление приступов, но и вовлечение в деструктивный процесс здоровых суставов. При затянувшемся течении заболевания возможно развитие почечной недостаточности и мочекаменной болезни. Кроме того, скопление кристаллов солей в подкожной клетчатке приводит к появлению плотных подкожных образований (тофусов), которые со временем самопроизвольно вскрываются с последующим выделением содержимого в виде густой массы белого цвета. Областями локализации подагрических тофусов обычно становятся ушные раковины, кисти рук, стопы, локтевые и коленные сгибы. В особенно тяжелых случаях тофусы формируются в костной ткани и во внутренних органах.
Появление у ребенка симптомов подагры требует незамедлительного обращения к педиатру, который назначит все необходимые обследования и подберет соответствующие терапевтические меры.
Подагра у детей: методы диагностики и терапии
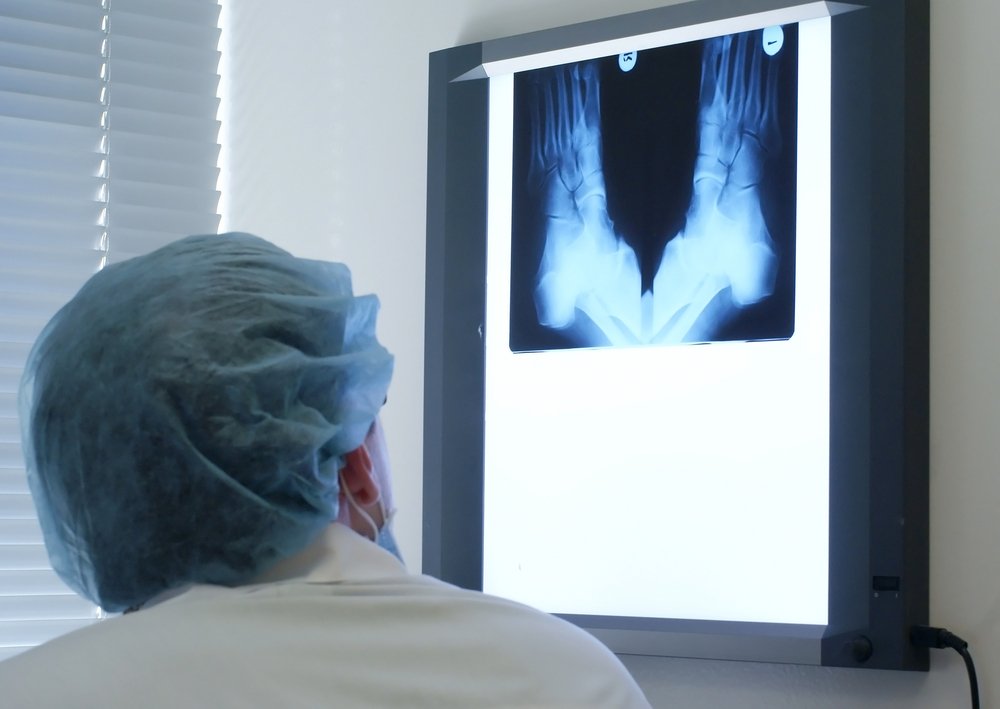
В первую очередь, у ребенка производится биохимический анализ крови с определением уровня мочевой кислоты.
Также диагностика может включать в себя анализ суставной жидкости на наличие кристаллов солей мочевой кислоты; при наличии тофусов производится исследование их содержимого посредством химического и микроскопического анализов. Такие тесты позволяют с точностью определить наличие у ребенка подагры.
С целью выявления внутрикостных тофусов производится рентгенографическое исследование костей и суставов.
При отсутствии тофусов, а также в случае невозможности исследования суставной жидкости, заболевание диагностируется на основании характерных клинических признаков. Для уточнения диагноза ребенку может потребоваться консультация детского ревматолога.
В случае выявления подагры ребенку назначается комплексное лечение с использованием средств, направленных на понижение уровня мочевой кислоты в крови. При нормальном функционировании почек пациентам обычно прописывают пробенецид. Детям с патологиями почек данный препарат противопоказан. Для лечения малышей, имеющих нарушения в работе этих органов, врачи применяют разнообразные щелочные вещества, способствующие растворению мочевой кислоты. Для уменьшения концентрации уратов малышам, страдающим подагрой, показано соблюдение питьевого режима.
Как облегчить состояние малыша при приступе подагры?

Даже при соблюдении врачебных предписаний острый приступ подагры не пройдет мгновенно. Для того, чтобы облегчить состояние ребенка, родителям следует обеспечить ему постельный режим и расположить пораженные конечности малыша в возвышенном положении (при нестерпимой боли можно ненадолго приложить лед к области воспаления).
Из рациона следует исключить такие продукты, как мясо, рыба, копчености, субпродукты, бобовые, шпинат, щавель, спаржа, острые приправы, специи, чай и кофе. В небольших количествах допускаются яйца, мучные и крупяные изделия.
Вместо привычной пищи пациенту рекомендуется употреблять жидкие каши, овощные бульоны, овсяные отвары, кисель, молоко, воду с добавлением небольшого количества лимонного сока.
Детям, страдающим подагрой, необходимо с осторожностью относиться к физическим нагрузкам.
Помните
Появление у ребенка признаков подагры требует незамедлительного обращения за консультацией к педиатру. При наличии у ребенка симптомов этого заболевания недопустимо заниматься самолечением. Терапевтические мероприятия должны подбираться только врачом. Отсутствие своевременной медицинской помощи может повлечь за собой необратимые последствия.
Источник

Версия: Клинические рекомендации РФ (Россия) 2013-2017
Категории МКБ:
Подагра (M10)
Разделы медицины:
Ревматология
Общая информация
Краткое описание
Общероссийская общественная организация Ассоциация ревматологов России
Федеральные клинические рекомендации «Подагра»
Клинические рекомендации «Подагра» прошли общественную экспертизу, согласованны и утверждены 17 декабря 2013 г., на заседании Пленума правления АРР, проведенного совместно с профильной комиссией МЗ РФ по специальности «ревматология». (Президент АРР, академик РАН — Е.Л.Насонов)
Подагра — системное тофусное заболевание, характеризующееся отложением в различных тканях кристаллов моноурата натрия (МУН) и развивающимся в связи с этим воспалением у лиц с гиперурикемией (ГУ), обусловленной внешнесредовыми и/или генетическими факторами.
Общая характеристика болезни
Основные клинические проявления подагры: рецидивирующие атаки острого артрита, накопление кристаллов уратов в тканях с образованием тофусов, нефролитиаз, подагрическая нефропатия.
В развитии подагры выделяют 3 стадии:
— острый подагрический артрит
— периоды между приступами подагрического артрита (межприступная подагра)
— хроническая тофусная подагра.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификационные критерии, принципы диагностики подагры
Для диагностики подагрического артрита в 1975 году Американской Ассоциацией Ревматологов (ААР) были рекомендованы предварительные классификационные критерии, одобренные ВОЗ в 2002 году.
Классификационные критерии острого подагрического артрита
А. Наличие характерных кристаллов мочевой кислоты в суставной жидкости
Б. Наличие тофусов, содержание кристаллов мочевой кислоты, в которых подтверждено химически или поляризационной микроскопией
В. Наличие 6 из 12 ниже перечисленных признаков:
1. Более одной атаки острого артрита в анамнезе
2. Воспаление сустава достигает максимума в 1-й день болезни
3. Моноартрит
4. Гиперемия кожи над пораженным суставом
5. Припухание и боль в первом плюснефаланговом суставе
6. Одностороннее поражение первого плюснефалангового сустава
7. Одностороннее поражение суставов стопы
8. Подозрение на тофусы
9. Гиперурикемия
10. Асимметричный отек суставов
11. Субкортикальные кисты без эрозий (рентгенография)
12. Отрицательные результаты при посеве синовиальной жидкости
Диагностика
Клиническая характеристика основных симптомов подагры.
Демонстрация кристаллов моноурата натрия (МУН) в синовиальной жидкости или в содержимом тофуса позволяет поставить определенный диагноз подагры (уровень доказательности IIb). Специфичность метода поляризационной микроскопии для демонстрации кристаллов крайне высока.
Основным клиническим проявлением, который позволяет заподозрить подагру является острый артрит. Острая атака с быстрым развитием выраженной боли и воспаления, которые достигают максимума в течение 6-12 часов, особенно сопровождающиеся эритемой, высоко подозрительны в отношении микрокристаллического воспаления, хотя не специфичны для подагры (уровень доказательности IIb).
Рутинный поиск кристаллов рекомендуется в любой синовиальной жидкости, полученной из воспаленного сустава у больных с отсутствием определенного диагноза (уровень доказательности IV).
Пунктировать суставы в диагностических целях можно и в межприступный период. Идентификация кристаллов МУН из невоспаленного сустава обеспечивает определенный диагноз в межприступном периоде (уровень доказательности IIb).
Подагра и сепсис могут сосуществовать, поэтому при подозрении на септический артрит окраска по грамму и исследования культуры синовиальной жидкости должны выполняться даже в случае идентификации кристаллов МУН (уровень доказательности IIb). Гораздо чаще септического артрита развиваются нагноения мягких тканей в области вскрывшихся подкожных тофусов.
Несмотря на то, что ГУ является наиболее важным фактором риска подагры, сывороточный уровень МК не является фактором исключения или подтверждения подагры: многие люди с ГУ не развивают подагры, а во время острой атаки сывороточный уровень МК может быть нормальным (уровень доказательности Ib).
Почечная экскреция мочевой кислоты должна определяться у некоторых больных подагрой, имеющих семейную историю подагры с ранним началом, начало подагры ранее 25 лет, с анамнезом МКБ (уровень доказательности IIb).
Рентгенологическое исследование суставов помогает в проведении дифференциального диагноза и может демонстрировать типичные признаки хронической подагры, но бесполезно в ранней диагностике подагры (уровень доказательности IIb). Формирование внутрикостных тофусов часто происходит одновременно с подкожными тофусами, в связи с чем, рентгенологическое исследование используется для определения тяжести тофусного поражения. В действительности, при остром подагрическом артрите, рентгенологические изменения не всегда могут быть полезны для постановки диагноза подагры. Тем не менее, в ряде ситуаций выполнение рентгенограмм вполне оправдано для проведения дифференциального диагноза с травмами и т.д.
Факторы риска подагры и сопутствующие болезни должны выявляться, включая признаки метаболического синдрома (ожирение, гипергликемия, гиперлипидемия, гипертензия) (уровень доказательности Ia или Ib для отдельных факторов).
Лечение
Лечение подагры
Общие рекомендации
1. Оптимальное лечение подагры требует комбинации нефармакологических и фармакологических подходов (уровень доказательности Ib) и должно учитывать:
а) специфические факторы риска (уровень мочевой кислоты, количество предшествующих атак, рентгенография) (уровень доказательности IIb)
б) стадию болезни (асимптоматическая гиперурикемия, острый/интермиттирующий артрит, межприступный период, хроническая тофусная подагра) (уровень доказательности Ib)
в) общие факторы риска (возраст, пол, ожирение, гиперурикемические препараты, сопутствующие, полипрагмазия) (уровень доказательности Ib).
2. Обучение больного правильному образу жизни (уменьшение веса тела при ожирении, диета, уменьшение приема алкоголя, особенно пива) — ключевой аспект лечения. Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты (уровень доказательности IIb), а алкоголь, особенно пиво, является независимым фактором риска для подагры (уровень доказательности III).
3. Гиперлипидемия, гипертензия, гипергликемия, ожирение и курение должны выявляться в каждом случае, т.к. являются важными компонентами при ведении больного с подагрой (уровень доказательности Ib).
Лечение острого приступа подагрического артрита
1. НПВП и колхицин могут быть эффективны в терапии острого приступа артрита (уровень доказательности Ib) и являются первой линией терапии. Данные о сравнительной эффективности НПВП и колхицина отсутствуют и при отсутствии противопоказаний, следует считать рациональным назначение НПВП.
2. Высокие дозы колхицина приводят к побочным эффектам, а низкие дозы (например 0,5 мг 3 раза в день) могут быть достаточны у ряда пациентов (уровень Ib).
3. Удаление синовиальной жидкости (уровень доказательности IV) и введение внутрисуставно длительно действующих глюкокортикоидов (уровень доказательности IIb) может быть эффективным и безопасным лечением острого приступа артрита.
4. При наличии противопоказании и/или неэффективности НПВП, колхицина и глюкокортикоидов для купирования острого приступа возможно применение препаратов, блокирующих интерлейкин-1 (уровень доказательности Ib).
Антигиперурикемическая терапия.
1. Антигиперурикемическая терапия показана больным с персистирующей гиперурикемией и острыми атаками, артропатией, тофусами или рентгенологическими изменениями. Проведение антигиперурикемической терапии показано в указанных случаях при неэффективности нефармакологических методов лечения. Решение о подобной терапии должно быть принято индивидуально, учитывать баланс между пользой и потенциальными рисками и согласовано с больным (уровень доказательности IV).
2. Целью антигиперурикемической терапии является предупреждение образование и растворение имеющихся кристаллов моноурата натрия, это достигается поддержанием уровня МК ниже точки супернасыщения сыворотки уратами (<360 мкмоль/л), так как предотвращение образования и растворении уже имеющихся кристаллов моноурата натрия, возможно при достижении указанного сывороточного уровня мочевой кислоты (уровень доказательности III).
3.Аллопуринол – эффективное средство для долгосрочного медикаментозного лечения у больных с хронической подагрой (уровень доказательности Ib). Назначение аллопуринола – реальная возможность проведения адекватной длительной антигиперурикемической терапии. При этом эффект в отношении снижения сывороточного уровня мочевой кислоты дозозависимый (уровень доказательности IIb).
Препарат должен быть назначен в исходно низкой дозе (100 мг ежедневно) с последующим увеличением (при необходимости) по 100 мг каждые две-четыре недели, что особенно важно у больных с почечной недостаточностью (уровень IV). При наличии почечной недостаточности доза должна быть подвергнута коррекции.
В случае развития побочных эффектов, связанных с применением аллопуринола, возможно назначение других ингибиторов ксантиноксидазы, урикозуриков. Проведение десенсибизизации к аллопуринолу возможно только при умеренных кожных проявлениях аллергической реакции (уровень доказательности IV).
4. Урикозурические агенты (пробенецид, сульфинпиразон) могут применяться как альтернатива аллопуринолу у пациентов с нормальной функцией почек, но относительно противопоказаны больным с уролитиазом. Эффект в отношении снижения сывороточного уровня мочевой кислоты, меньше, чем у аллопуринола (уровень доказательности IIa). Они не должны использоваться в пациентах со сниженной функцией почек (уровень доказательности IIb).
Бензбромарон может применяться у больных с мягкой и умеренной почечной недостаточностью у некоторых больных, но требует контроля в связи с риском гепатотоксичности (уровень доказательности Ib).
5. Профилактика суставных атак в течение первых месяцев антигиперурикемической терапии может достигаться колхицином (0,5-1,0 грамм в день) (уровень доказательности Ib) и/или НПВП (с гастропротекцией при показании) (уровень доказательности IIa). И колхицин и НПВП имеют потенциально серьезные побочные эффекты и их назначение предопределяет необходимость соотнести потенциальные пользу и вред.
При наличии противопоказании и/или неэффективности НПВП и колхицина для профилактики приступов артрита в первые месяцы антигиперурикемической терапии возможно назначение ингибиторов интерлейкина-1 (уровень доказательности Ib).
6. У больных с подагрой прием диуретиков по возможности отменяют (уровень доказательности IV), но это не касается случаев, когда диуретики назначены по жизненным показаниям. В качестве альтернативы могут быть использованы другие гипотенивные препараты.
Лозартан (уровень доказательности IIb) и фенофибрат (уровень доказательности Ib) имеют умеренный урикозурический эффект, что позволяет их применять у больных резистентных или плохо переносящих аллопуринол или урикозоурики, при наличии гипертензии или МС. Клиническое значение такой терапии и ее рентабельность пока неизвестны.
Информация
Источники и литература
- Федеральные клинические рекомендации по ревматологии 2013 г. с дополнениями от 2016 г.
Информация
Методология
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций является глубина публикаций вошедших в Кохрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 20 лет.
Методы, использованные для оценки качества и глубины доказательств:
· Консенсус экспертов
· Оценка значимости в соответствии с рейтиноговой схемой
Рейтиноговая схема для оценки силы рекомендаций
| Сила | Описание |
| Ia | Мета-анализ рандомизированных контролируемых исследований |
| Ib | Рандомизированное контролируемое исследование |
| IIa | Контролируемое исследование без рандомизации |
| IIb | Квази-экспериментальное исследование |
| III | Неэкспериментальные описательные исследования, таких как сравнительные, корреляционные и исследования случай-контроль |
| IV | Сообщения или мнения экспертных комитетов или клинический опыт |
Описание метода валидизации рекомендаций
Данные рекомендации в проектной версии были рецензированы независимыми экспертами с целью их адаптации для врачей ревматологов и врачей первичного звена.
Комментарии, полученные от экспертов систематизировались и обсуждались членами рабочей группы, внесенные изменения регистрировались для каждого пункта рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества предложенных рекомендаций они были повторно проанализированы членами рабочей группы, которые пришли к заключении, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок сведен к минимуму.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
