Диета при реактивный артрит лечение
Медицинский редактор: Земерева Н.Ю., физиотерапевт
Ноябрь, 2020
Когда воспаляется и опухает один или несколько суставов, а движения в них становятся болезненными или невозможными, говорят о таком заболевании, как артрит.
Причины, вызывающие артрит, разнообразны, в зависимости от этиологического фактора выделяют и различные формы артрита:
- ревматоидный;
- подагрический;
- реактивный или воспалительный;
- псориатический.
Правильное питание играет одну из главных ролей при лечении воспаления суставов и помогает облегчить течение заболевания.
Основные правила диеты при артрите
Целью, которую преследует лечебное питание при артрите, является нормализация иммунного ответа, ослабление воспалительных реакций и восстановление полного объема движений пораженного сустава.
Питание при артрите подбирается лечащим врачом и зависит от:
- формы заболевания;
- степени поражения суставов;
- сопутствующих заболеваний;
- выраженности клинических проявлений.
Поэтому не существует единой диеты при артрите, но можно определить общие принципы составления рациона, а также рекомендованные и запрещенные продукты.
В общей сложности, питание при артритах соответствует стандартной диете (общий вариант) или лечебным столам по Певзнеру № 15, 10, 6, которые назначаются при разных видах артритов. Энергетическая ценность рациона составляет 2170-2400 килокалорий в сутки, а содержание питательных веществ соответствует следующей схеме:
- белки — 85-90г, из них 45-50г белков животного происхождения;
- жиры — 70-80г, из них 25-30г жиров растительного происхождения;
- углеводы — 300-330г, из них не более 30-40г сложных сахаров.
При избыточной массе тела показана гипокалорийная диета, энергетическая ценность которой равна 1340-1550 килокалорий в сутки.
Принципы питания:
- режим питания;
Питание должно быть частым и дробным, до 4-6 раз в сутки, последний прием пищи не позднее, чем за 2 часа до сна. Дробное питание представляет собой приемы пищи в небольших количествах и насыщение малыми объемами, что не перегружает желудочно-кишечный тракт, предупреждает переедание и излишнюю прибавку веса.
- кулинарная обработка;
Пища должна быть вареной, запеченной, приготовленной на пару или в процессе тушения. Приготовленные перечисленными способами блюда в большем количестве сохраняют свою питательную ценность и витамины, тогда как в процессе жарки образуются канцерогены и прочие токсины, которые усиливают процессы воспаления, а значит, и боль, а также затрудняют работу печени, функция которой состоит в инактивации вредных веществ, образующихся при воспалении суставов.
- температура еды;
Оптимальная температура готовой пищи должна быть в пределах 15-60 градусов Цельсия. Теплая еда лучше переваривается, не раздражает слизистую желудка и не нагружает печень.
- соль и жидкость;
Ограничивается поваренная соль до 6-10г, особенно при подагрическом артрите. Это связано с тем, что, во-первых, избыток соли вызывает сгущение крови, ухудшает микроциркуляцию в суставах и провоцирует отложение солевых осадков на суставных поверхностях. А, во-вторых, при увлечении солью ухудшается работа мочевыделительной системы, что затрудняет вывод из организма медиаторов воспаления, токсинов и других вредных веществ. Необходимо потреблять 2-2,5 литра свободной жидкости в день, она увеличивает объем циркулирующей крови, снижает концентрацию воспалительных и вредных веществ, предупреждает отложение солей на суставных поверхностях и улучшает состав внутрисуставной жидкости.
- вес;
Диета при артритах направлена и на борьбу с лишним весом, поэтому в пище значительно уменьшается содержание сложных сахаров и легкоусвояемых углеводов. Ограничивается также потребление животного белка из-за высокого содержания в нем пуринов (особенно при подагрическом артрите) и жиров. В рацион должны входить продукты, содержащие вещества, растворяющие липиды. Избыточный вес увеличивает нагрузку на опорно-двигательный аппарат, в частности, на больные суставы, что усугубляет течение артрита.
- алкоголь;
Алкоголь замедляет процессы регенерации в пораженном суставе и усиливает воспаление, а также разрушает витамины и минералы, ухудшает микроциркуляцию в тканях.
- витамины;
Пища больных артритом должна быть богата витаминами, особенно А, Е,С, Д и группы В, которые благотворно влияют на состояние суставов и нормализуют обмен веществ.
- осторожность в выборе продуктов.
В механизме воспаления суставов немаловажное значение имеет аллергический компонент, поэтому следует с осторожностью принимать продукты с высокой аллергенной активностью.
Запрещенные продукты
В список запрещенных продуктов входят продукты, богатые пуринами и азотистыми веществами, которые способствуют отложению солей на поверхности сустава. В основном, это белок животного происхождения.
Также исключаются пряные и острые блюда, поскольку такая пища увеличивает проницаемость сосудистой стенки, что приводит к усилению всасывания вредных веществ. Кроме того, острые, соленые блюда и эфирные масла раздражают слизистую пищеварительного тракта, нарушают процессы усвоения питательных веществ и микроэлементов.
Следует отказаться или ограничить потребление высокоаллергенных продуктов, так как они активируют медиаторы воспаления и усугубляют течение артрита. Необходимо снизить в рационе количество жиров, особенно животного происхождения (тугоплавких): они способствуют увеличению веса, нарушают процессы пищеварения и выведения солей мочевой кислоты из организма.
С целью снижения массы тела исключаются или ограничиваются легкоусвояемые углеводы, продукты, содержащие дрожжи.
В список запрещенных продуктов входят:
- свежий пшеничный хлеб, сдобная выпечка, торты и пирожные, блины, оладьи, пирожки;
- мясо и птица, особенно жирных сортов;
- консервы мясные и рыбные (консерванты, усилители вкуса и прочие вредные и аллергенные вещества);
- соленья, копчености, маринады;
- приправы (перец горький и душистый, хрен, кориандр);
- соусы на мясном и рыбном бульоне, майонез, бульоны из мяса, рыбы, птицы и грибов (из-за высокого содержания экстрактивных веществ, пуринов);
- черный кофе, чай (в связи с возбуждающим действием, спазмом сосудов, ухудшением микроциркуляции);
- колбасные изделия, фаст-фуд;
- субпродукты (источник скрытых жиров, пуринов);
- кислые овощи и некоторые фрукты и растения (шпинат, щавель, сельдерей), которые увеличивают кислотность мочи, способствуют нарастанию в организме уровня мочевой кислоты;
- овощи семейства пасленовых (томаты, баклажаны, болгарский перец, картофель);
- шоколад, варенье, мед, масляные кремы, мороженое (легкоусвояемые углеводы);
- сало, маргарин, говяжий и бараний жиры;
- молоко повышенной жирности и жирные кисломолочные продукты;
- яйца (источник холестерина, аллерген, животные жиры).
Разрешенные продукты
В первую очередь, диета при артритах должна быть богата свежими овощами и фруктами. Они ощелачивают мочу, содержат в больших количествах витамины, улучшают выведение каловых масс и, вместе с ними, токсинов, препятствуют запорам и нормализуют вес.
Необходимо также употреблять продукты, которые богаты полиненасыщенными омега-3 жирными кислотами (рыбий жир). Они уменьшают содержание простагландинов, которые вырабатываются при воспалении, снижают агрегацию тромбоцитов, вследствие чего улучшается микроциркуляция крови, нормализуется уровень холестерина.
Витамин Д предотвращает дегенеративные изменения в суставах, принимает участие в кальциево-фосфорном обмене, предупреждает развитие остеопороза, подавляет воспаление.
Кальций стимулирует рост хрящевой ткани.
Витамин А обладает антиоксидантными свойствами, увеличивая эффективность противостояния простагландинам, стимулирует рост хрящей, повышает защитные силы организма.
Аскорбиновая кислота необходима для производства коллагена — белка соединительной ткани (хрящевой), кроме того, она оказывает противовоспалительное и иммуностимулирующее действие.
Витамины В1, В5, В6 усиливают регенерацию поврежденных суставных поверхностей.
Витамин Е — антиоксидант, он инактивирует продукты перекисного окисления липидов, снижает воспаление.
В список разрешенных продуктов входят:
- хлеб из отрубей, ржаной или подсушенный, сухарики, галеты;
- вегетарианские супы или супы с крупами и макаронными изделиями;
- гречка, овес, рис, чечевица, фасоль, пшено, кукурузная и перловая крупы — клетчатка, растительный белок, витамины группы В;
- зелень (петрушка, салат, укроп) — источники витамина С, фолиевой кислоты, железа, кальция;
- морковь и свекла (с осторожностью), тыква, кабачки, белокочанная капуста, огурцы;
- мясо нежирных сортов и птица без кожи (1-3 раза в неделю);
- морская рыба (тунец, форель, треска, скумбрия) — полиненасыщенные омега-3 жирные кислоты, фосфор, витамин Д;
- кисломолочные продукты с пониженной жирностью и живыми биокультурами — витамин Д, белок;
- бананы, персики, киви, абрикосы, цитрусовые (с осторожностью), яблоки, желательно красные;
- малина, брусника, клюква, клубника (с осторожностью), черная смородина, облепиха — витамины Е и С;
- подсолнечные и тыквенные семечки, орехи (с осторожностью);
- растительное масло, желательно льняное (оно лучше усваивается, содержит омега-3 жирные кислоты);
- зеленый чай, свежевыжатые соки из овощей и фруктов;
- кисели, желе, заливное, холодец из костей и суставов — хондроитин, необходимый для хрящевой ткани.
Необходимость соблюдения диеты
Лечебный стол при артрите нивелирует болевые ощущения, снимает отечность суставов, помогает избежать осложнений заболевания. Кроме того, диета нормализует обменные процессы, снижает вес.
Последствия несоблюдения диеты
Пренебрежение принципами лечебного питания усугубляет тяжесть течения заболевания, способствует переходу артрита в артроз, становится предпосылкой в развитии остеопороза.
Источник
Программа лечения Врачи Цены Отзывы
В последние годы отмечается рост заболеваемости реактивным артритом. Причины и механизм развития болезни изучены далеко не полностью, но уже существуют клинически подтвержденные схемы лечения, позволяющие подавлять воспалительный процесс на ранних стадиях. Надеемся, что информация из этой статьи поможет пациентам своевременно заподозрить заболевание и обратиться за медицинской помощью. Как лечить реактивный артрит, хорошо знают специалисты московской клиники «Парамита».
Что такое реактивный артрит (РеА)
Термин «реактивный артрит» впервые был использован более 50 лет назад для названия артритов, развивающихся после перенесенного иерсиниоза при отсутствии в суставах возбудителей инфекции. Но уже через несколько лет это название стали связывать с некоторыми инфекциями желудочно-кишечного тракта, мочеполовых органов и носоглотки.
В настоящее время реактивным артритом считается негнойное воспаление суставов, развивающееся не позднее, чем через 6 — 8 недель после перенесенной урогенитальной, кишечной или носоглоточной инфекции. Код по МКБ-10 М02.
Болеют чаще молодые мужчины в возрасте 17 — 40 лет после перенесенных половых инфекций (женщины болеют значительно реже). У детей, подростков, а также лиц любого возраста и пола реактивный артрит может развиваться после перенесенных кишечных инфекций, а также инфекций носоглотки.
Распространенность РеА в нашей стране среди взрослых около 43 на 100000 населения, среди детей — 99, среди подростков — 172. Заболеваемость растет, что во многом связано с генетической предрасположенностью, бессимптомным течением инфекций и несвоевременным назначением адекватного лечения.
Выделяют также синдром Рейтера, развивающийся после перенесенной урогенитальной инфекции и проявляющийся в виде трех основных симптомов: артрита, конъюнктивита и уретрита.
Причины заболевания
Основными причинами реактивного артрита являются перенесенная инфекция и генетическая предрасположенность. К инфекциям, способным вызывать РеА, относятся:
- урогенитальная форма РеА — хлимидиоз, уреаплазмоз, микоплазмоз;
- кишечная форма РеА — шигенеллез (дизентерия), сальмонеллез, иерсиниоз, кишечная инфекция, вызванная кишечной палочкой;
- носоглоточная форма — перенесенные носоглоточные инфекции, вызванные стафилококковой, стрептококковой и др. инфекцией.
Перенесенная инфекция является триггером (пусковым фактором), запускающим цепь иммуно-аллергических и воспалительных реакций. Происходит это преимущественно у генетически предрасположенных лиц, имеющих в организме антиген HLA-B27, вызывающий дисбаланс в иммунной системе, что приводит к усиленному образованию простагландинов и цитокинов — биологически активных веществ, вызывающих воспаление.
Длительный воспалительный процесс поддерживается также не полностью удаленными инфекционными возбудителями и появлением антител к ним. Особенно длительно протекают реактивные артриты, вызванные урогенитальной инфекцией (хламидиями, микоплазмами, уреаплазмами), внедряющейся в клетки и сохраняющей жизнеспособность в течение длительного времени. Сбои в иммунной системе вызывают аллергические и аутоиммунные (с аллергией на собственные ткани организма) процессы, также поддерживающие длительное воспаление.
Симптомы реактивного артрита
Независимо от причины заболевания, реактивный артрит развивается одинаково. К моменту появления первых симптомов реактивного артрита все проявления триггерной инфекции заканчиваются или протекают незаметно.
 Боль, отек и покраснение над пораженным суставом — одни из первых симптомов реактивного артрита
Боль, отек и покраснение над пораженным суставом — одни из первых симптомов реактивного артрита
Первые признаки РеА
Заболевание начинается через 3 — 30 дней (иногда больше) после перенесенной инфекции остро с повышения температуры тела, головной боли, недомогания, появления воспалительного процесса в суставах. Поражаются чаще один или несколько асимметрично расположенных суставов нижних конечностей. Чаще всего это коленный, голеностопный и суставы пальцев стоп.
Кожа и подкожные ткани над пораженным суставом покрасневшие, отекшие, болезненные. Иногда сразу же появляются боли в нижней части спины — признак поражения крестцово-подвздошных сочленений и суставов позвоночника. При появлении первых признаков воспаления суставов необходимо обращаться в врачу. В клинике «Парамита» вам обязательно помогут.
Явные симптомы
Реактивный артрит может протекать в виде:
- острого воспалительного процесса — до 3-х месяцев;
- подострого — в течение 3 — 6 месяцев;
- затяжного — 6 — 12 месяцев;
- хронического — более 12 месяцев;
- рецидивирующего — с рецидивами и ремиссиями.
Кроме симптомов реактивного артрита с болями и нарушением функции пораженных суставов характерно также поражение околосуставных тканей — связок, сухожилий, околосуставных капсул (энтезиты). Особенно характерно поражение пятки (подпяточный бурсит), сопровождающееся сильными болями и воспаление околосуставных тканей, а также 1-го пальца стопы с покраснением и отеком тканей — «палец-сосиска». Такие симптомы могут полностью нарушать функцию нижних конечностей — передвигаться становится невозможно из-за боли.
РеА урогенитального происхождения часто сочетается с длительно протекающим уретритом у мужчин или цервицитом у женщин, а также с поражением глаз (синдром Рейтера). Поражение глаз может протекать в виде небольшого конъюнктивита, но в некоторых случаях поражаются и более глубокие оболочки глаза.
Иногда при реактивном артрите появляются псориазоподобные высыпания на коже, ладонях и подошвах, а также похожие на псориатические поражения ногтей. На слизистой полости рта появляются безболезненные эрозии. Возможно также увеличение лимфатических узлов в паховой области.
Опасные симптомы
Наиболее опасным является реактивный артрит, связанный с урогенитальной инфекцией. Эта форма заболевания склонна к длительному рецидивирующему течению с последующим формированием ревматоидоподобного течения. Поэтому очень важно своевременно проводить адекватное лечение артрита.
Чем опасно заболевание
Опасность реактивного артрита в том, что он может перейти в длительно протекающее хроническое рецидивирующее заболевание с трудом поддающееся лечению.
Стадии РеА
Воспалительный процесс в суставах протекает в несколько стадий:
- начальная — при остром начале появляются общие симптомы: лихорадка, головная боль, недомогание, а также воспаление, отечность и болезненность суставов; вначале чаще поражаются голеностопные суставы и суставы 1-го пальца стопы;
- развернутая — асимметричное поражение суставов ног (снизу вверх), начиная от голеностопных суставов до коленных; появляются боли в нижней части спины, связанные с поражением суставов позвоночника, кожные высыпания, эрозии на слизистых, увеличение лимфоузлов; при синдроме Рейтера — конъюнктивиты и уретриты;
- завершающая — при кишечной и носоглоточной форме реактивного артрита воспалительный процесс заканчивается через 3 месяца выздоровлением; при подостром течении процесс может длиться до 6 месяцев и также заканчиваться выздоровлением; урогенитальная форма РеА часто протекает хронически.
Возможные осложнения
 Хронический реактивный артрит может стать причиной хромоты
Хронический реактивный артрит может стать причиной хромоты
Реактивный артрит нужно начинать лечить как можно раньше.
Длительный воспалительный процесс может привести к появлению хронических болей, особенно, в области пятки, стопы и пальцев ног, что приведет к хромоте.
При длительном хроническом течении синдрома Рейтера возможно поражение зрительного нерва и слепота, а также к поражение репродуктивной системы и бесплодие.
Что делать при обострении
Если воспалительный процесс принял хроническое рецидивирующее течение, то необходимо проводить длительное лечение под контролем врача. При появлении первых признаков рецидива реактивного артрита следует:
- ограничить двигательную активность;
- принять лекарство из группы НПВП (нестероидных противовоспалительных препаратов) — Диклофенак, Ибупрофен, Мелоксикам; таблетку любого средства можно принять внутрь, а наружно нанести на область пораженного сустава крем, гель или мазь с тем же составом;
- срочно обратиться к лечащему врачу за назначением адекватного лечения.
Возможная локализация воспаления
При кишечной и урогенитальной формах реактивного артрита чаще поражаются суставы нижних конечностей. При носоглоточной форме — суставы верхних конечностей и височно-челюстной сустав.
Артрит нижних конечностей
Поражение нижних конечностей преимущественно начинается с больших пальцев ног и поднимается вверх (симптом лестницы), асимметрично поражая вышележащие суставы. При реактивном артрите воспаляются от одного до пяти суставов:
- межфаланговые пальцев ног; чаще всего поражается I палец стопы, он отекает и краснеет — симптом «палец-сосиска»;
- голеностопные с поражением окружающих тканей; особенно характерно поражение сухожилий и связок в пяточной области с формированием рыхлых пяточных шпор, что вызывает постоянную боль, усиливающуюся при хождении и наступлению на пятку;
- коленные — для этой локализации характерно образование большого количества экссудата (воспалительной жидкости в суставе), что приводит к образованию подколенных кист; разрыв кист приводит к развитию тромбофлебитов и нарушению венозного кровообращения;
- тазобедренные — поражается редко, протекает в виде умеренных суставных болей.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Артрит верхних конечностей
Локализация реактивного артрита в суставах верхних конечностей встречается гораздо реже. В основном это происходит при заболеваниях носоглотки и стоматологических инфекционно-воспалительных процессах.
Чаще всего при РеА поражаются суставы:
- локтевой — локоть отекает, краснеет, становится болезненным, рука с трудом сгибается и разгибается;
- лучезапястный с поражением связок и сухожилий кисти — боли в суставе передаются на кисть; сильная боль не позволяет сжимать и разжимать кисть, удерживать в ней предметы;
- плечевой — поражается редко, характерна отечность и болезненность.
Височно-челюстной артрит
 Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Реактивнй артрит поражает суставы нижних и верхних конечностей, височно-челюстные суставы
Триггером являются инфекции носоглотки, уха и полости рта. Характерна небольшая припухлость, покраснение и отечность в области развития реактивного артрита. При открытии рта наблюдается небольшая асимметричность, может нарушаться и становиться болезненным процесс жевания. Заболевание протекает остро или подостро, хорошо лечится, прогноз благоприятный.
Диагностика
Диагностика реактивного артрита включает в себя выявление характерных проявлений заболевания и подтверждение диагноза следующими исследованиями:
- Лабораторная диагностика:
- общеклинические анализы крови и мочи — данные исследования выявляют наличие воспалительного процесса, анемии;
- биохимические исследования крови — общий белок и белковые фракции, наличие С-реактивного белка (признак воспалительной реакции);
- иммунологические исследования — ревматоидный фактор, антитела к циклическим цитруллинированным пептидам для исключения ревматоидного артрита; маркеры системной красной волчанки;
- выявление антигена HLA-B27 путем исследования крови методом ПЦР (полимеразной цепной реакции), позволяющим выявить мельчайшие частицы ДНК этого белка;
- выявление урогенитальных, кишечных инфекций и очагов носоглоточных инфекций с помощью микроскопических, микробиологических (посев на питательные среды), иммунологических исследований;
- для исключения гнойного артрита иногда исследуется синовиальная жидкость.
- Рентгенография суставов, в процессе которой выявляется степень их поражения.
- УЗИ — позволяет выявить изменения в околосуставных тканях.
- Артроскопия — исследование внутренней суставной поверхности с помощью оптической аппаратуры. При РеА применяется редко.
Лечение реактивного артрита
Вылечить реактивный артрит может только врач после проведенного обследования и с учетом его результатов. Основные принципы лечения реактивного артрита:
- устранение воспаления и болей в суставах;
- подавление инфекционно-аллергического и аутоиммунного процессов;
- устранение триггерной инфекции.
Проводятся следующие виды лечения реактивного артрита:
- медикаментозное;
- немедикаментозное;
- с использованием народных средств.
Медикаментозная терапия
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
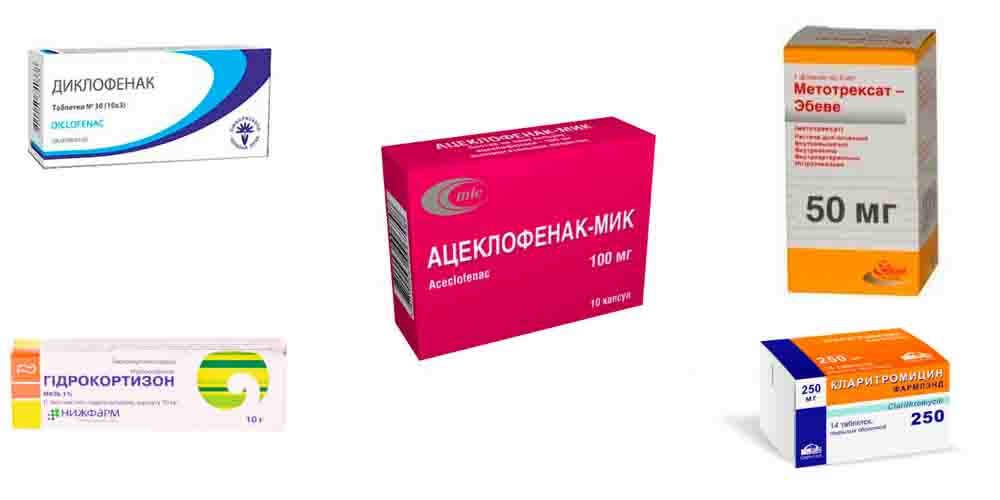
Лечение реактивного артрита начинается с устранения воспаления, отека и болей. С этой целью больным назначают лекарственные препараты группы НПВП. К наиболее эффективным лекарствам относятся Диклофенак, Ацеклофенак, Ибупрофен и другие в виде инъекций, таблеток или наружно (гели, мази).
При выраженном отеке и воспалении не устраняющимися лекарствами группы НПВС, назначают глюкокортикоидные гормоны. Их назначают курсами в виде таблеток внутрь (Преднизолон), в виде пульс-терапии — коротких интенсивных курсов внутривенно капельно (Метилпреднизолон), а также путем введения в сустав или в околосуставные ткани (Гидрокортизон, Дипроспан).
Если появляется риск перехода в хроническое течение, назначают базисную терапию — лекарственные препараты, подавляющие иммунные реакции: Сульфасалазин, Метотрексат, Азатиоприн и др. Назначаются также биологические агенты — биологически активные вещества (антитела, цитокины и др.), принимающие участие в иммунных реакциях (Мабтера).
При триггерных урогенитальных инфекциях обязательно назначают длительный курс антибактериальной терапии: антибиотики из группы макролидов (Кларитромицин), тетрациклинов (Доксициклин) или фторхинолонов (Ципрофлоксацин) на протяжении месяца и более.
При кишечных инфекциях антибактериальная терапия считается нецелесообразной. При носоглоточных и стоматологических инфекциях решение о назначении антибиотиков принимается врачом индивидуально.
 Лекарства для лечения реактивного артрита
Лекарства для лечения реактивного артрита
Немедикаментозное лечение
К немедикаментозным методам лечения относятся:
- Диета. Специальной диеты нет, но учитывая аллергический компонент заболевания, из рациона исключаются продукты, вызывающие аллергию (яйца, орехи, цитрусовые, красные и оранжевые овощи и фрукты и др.), острые приправы, жареные, консервированные, копченые блюда, сладости и сдоба.
- Физиотерапевтические процедуры. В остром периоде для устранения отека и болей назначают электрофорез с Гидрокортизоном, а затем лазеро-, магнитотерапию. На стадии восстановления рекомендуется санаторно-курортное лечение с проведением бальнео- и грязелечения.
- Курсы рефлексотерапии.
- PRP-терапия — стимуляция регенеративных способностей организма путем введения собственной плазмы пациента, обогащенной тромбоцитами.
- Лечебная гимнастика и массаж — проводятся после устранения острого воспалительного процесса.
Народные средства
Лечение реактивного артрита народными средствами часто включается в состав комплексного лечения для усиления эффективности лекарств и снижения лекарственной нагрузки на организм пациента. Народные средства подбираются для каждого больного индивидуально в зависимости от характера течения заболевания.
Самостоятельное лечение реактивного артрита народными средствами неэффективно.
Подход к лечению заболевания в нашей клинике
При поступлении в клинику пациента с симптомами реактивного артрита перед назначением комплексного лечения проводится обязательное всестороннее обследование. Одновременно пациенту проводятся экстренные процедуры для устранения воспаления и боли. Это медикаментозное лечение, иглоукалывание, физиопроцедуры и др. После обследование назначается комплексное лечение, в состав которого входят:
- современные западные способы лечения с применением новейших препаратов, лечебных схем и немедикаментозных методов, направленных на устранение симптомов реактивного артрита;
- традиционные восточные методы лечения, направленные на восстановление здоровья всего организма, в том числе функции суставов.
Подобный подход позволяет быстро и эффективно полностью вылечить реактивный артрит.
Общие клинические рекомендации
При остром и подостром течении РеА после проведения курса лечения пациент должен находиться под наблюдением ревматолога в течение полугода с проведением клинического и лабораторного контроля раз в 3 месяца.
При хроническом течении заболевания диспансерное наблюдение более длительное с назначением курсов противорецидивной терапии до появления состояния стойкой ремиссии.
После перенесенного заболевания рекомендуется избегать тяжелых физических нагрузок и силовых видов спорта. Для восстановления функции суставов хорошо подойдут занятия плаванием.
Лицам, имеющим генетическую предрасположенность (наличие антигена HLA-B27) к реактивному артриту, рекомендуется иметь одного проверенного полового партнера.
Профилактика
Для предупреждения реактивного артрита необходимо:
- вести здоровый подвижный образ жизни;
- избавиться от лишнего веса и вредных привычек;
- правильно питаться;
- своевременно лечить все острые заболевания и очаги инфекции.
Частые вопросы
Заразен ли реактивный артрит?
Есть ли какие-то особенности протекания, диагностики, лечения у детей?
Какие прогнозы обычно дают врачи?
Прогноз при реактивном артрите благоприятный, в большинстве случаев наступает полное выздоровление. Но если не лечить, переходит в хроническую форму с длительным течением и постоянными болями в суставах.
Реактивный артрит — это сложное, не полностью изученное инфекционно-аллергическое заболевание, поражающее в основном генетически предрасположенных людей и требующее своевременного адекватного лечения. Запускать его не стоит.
Но если все же вы не смогли вовремя обратиться за медицинской помощью, не отчаивайтесь, современные технологии позволяют оказывать помощь и избавлять от болей на любой стадии заболевания. В клинике «Парамита» (Москва) вам всегда помогут.
Литература:
- Агабабова ЭР, Бунчук НВ, Шубин СВ и др. Критерии диагноза реактивных артритов (проект). Научно-практическая ревматология 2003;(3):82-3.
- Ковалев ЮН, Ильин НИ. Болезнь Рейтера. Челябинск: Вариант-книга; 1993. 240 с.
- Zeidler H, Hudson AP. New insights into Chlamydia and arthritis. Promise of a cure? Ann Rheum Dis. 2014;73:637-44. doi:1136/annrheumdis-2013-204110.
- Ford DK. Natural history of arthritis folloving venereal urethritis. Ann Rheum Dis. 1953;12(3):177-97. doi: 10.1136/ard.12.3.177.
Источник
