Дисфагия при грудном остеохондрозе
Спазм пищевода при грудном и шейном остеохондрозе – патология, характеризующаяся нарушением двигательной функции гладкой мускулатуры органа. Приступы заключаются в невозможности проглотить пищу и болью за грудиной. Чаще развивается у женщин 18-35 лет. В дальнейшем количество мужчин, страдающих болезнью, достигает такого же уровня.
Как устроен пищевод
Орган представляет собой эластичную трубку, длиной 25 см. Начинается в нижнем отделе шеи и заканчивается в желудке. Имеет 4 небольших изгиба. Ширина просвета различная, есть три сужения и два расширения. Самые узкие участки располагаются в области прохождения аорты и диафрагмы.
Имеется два сфинктера, которые располагаются на начале и конце органа. Их главная функция — пропуск пищи в пищевод, а затем в желудок. В спокойном состоянии появляются складки, способствующие стеканию жидкости. При употреблении твердой еды мускулатура разглаживается, за счет чего расширяется просвет.
В строение входят три слоя:
- слизистая оболочка;
- мышечная оболочка;
- адвентициальная оболочка.
Основной функцией является продвижение пищи к желудку. В норме человек не замечает этого процесса. Однако при спазме происходит сужение просвета, что приносит боль и дискомфорт.
Почему происходит спазм пищевода при остеохондрозе
Имеется первичная и вторичная формы заболевания. При первой происходит нарушение работы нервных окончаний. Вторая же появляется при сопутствующих заболеваниях. Спазм пищевода при остеохондрозе имеет название «вертеброгенный эзофагоспазм». Развивается рефлекторно при ущемлении нервного корешка.
Спинной мозг иннервирует все внутренние органы. Вегетативные нервы контролируют их работу. Симптомы можно спутать с рядом других заболеваний. Истинную причину появления способен установить только специалист.
Симптомы спазма пищевода при недуге
Происходят неконтролируемые сокращения гладкой мускулатуры, что проявляется следующими признаками:
- боль в грудной клетке, между лопаток, усиливающаяся при физической нагрузке (также может отдавать в челюсть, уши или руки);
- нарушение глотания;
- чувство «кома» в горле;
- ощущение сдавления пищевода.
Патология имеет острую и хроническую форму. Вторая развивается при нарушении жевания у пациента. Это сопровождается чувством тревожности. Нередко человеку требуется запивать не только твердую, но и жидкую пищу.
Диагностика недуга
Постановка диагноза основывается на выявлении истинных причин развития патологии. Наиболее информативные методы:
- Рентгенография.
- Эзофагеальная манометрия.
- Эндоскопическое исследование.
У половины пациентов рентген не выявляет признаки заболевания. На него указывают непроизвольные спазмы, вследствие чего пищевод приобретает форму штопора или четок. При применении контраста происходит задержка вещества на уровне перстневидного хряща.
ЭДГС малоинформативный метод и назначается в качестве дополнительного, для уточнения диагноза.
Эзофагоскопия при спазме верхнего отдела приносит большие трудности. Обычно фиброскоп удается ввести в просвет только после тщательной анестезии. Слизистая оболочка гиперемирована, наблюдаются рубцы.
При сужении нижней части введение затруднено тем, что пищевые массы не могут пройти в желудок в полной мере. Внешний вид не изменен.
Лечение патологии
После подтверждения диагноза специалистом подбираются методы терапии. Если имеются соответствующие симптомы, но отсутствуют гарантии, что нет сопутствующих заболеваний, то требуется консультация гастроэнтеролога.
Лекарственные препараты

Медикаменты способствую устранению симптомов и улучшению общего состояния пациента. Используются следующие средства:
- снижение кислотности желудочного сока: Креон, Фамотодин, Омепразол;
- устранение спазмов, тошноты и рвоты: Дротаверин, Церукал;
- защита слизистой оболочки от раздражений: Альмагель, Гастал;
- антидепрессанты: Сибазон, Паксил;
- транквилизаторы: Реланиум, Транквилар.
Препарат и дозировка подбираются специалистом индивидуально для каждого пациента.
Физиотерапевтические процедуры
Для улучшения эффекта назначаются физиопроцедуры. При спазме пищевода проводятся следующие:
- электрофорез с обезболивающими препаратами;
- гальванизация;
- индуктотерапия;
- ванны с успокоительными травами.
В некоторых случаях при неэффективности лечения назначается хирургическая операция.
Народные способы снятия спазма
При применении фитотерапии необходимо проконсультироваться с врачом. От традиционного лечения отказываться не стоит. Она должна быть составляющей всей терапии. Используются следующие травы:
- валериана;
- пустырник;
- пион;
- ромашка;
- мята;
- шалфей;
- анис.
При отсутствии аллергической реакции можно использовать облепиховое масло.
Также проводятся хвойные ванны, курс 10 дней. На пользу пойдет отдых на курорте рядом с морем. Дополнительно разрешено задействовать рефлексотерапию, иглоукалывание, йогу и сеансы с психотерапевтом.
Первая помощь при спазме
Для облегчения состояния в домашних условиях рекомендуется сделать несколько глотков теплого молока. Это протолкнет пищу. Также помогают дыхательные упражнения. Сделать глубокий вдох, задержать дыхание на несколько секунд и выдохнуть.
Можно принять таблетку нитроглицерина. Однако при этом нужно следить за артериальным давлением.
После устранения приступа нужно как можно быстрее обратиться за медицинской помощью, чтобы выявить причину недуга.
Меры профилактики
Люди, страдающие остеохондрозом, должны выполнять все назначения врача. Также следует придерживаться следующих рекомендаций:
- вести здоровый образ жизни;
- своевременно заниматься лечением сопутствующих заболеваний;
- свести к минимуму стрессовые ситуации;
- спать так, чтобы плечи находились немного выше, чем спина;
- соблюдать диету;
- избегать тяжелых физических нагрузок;
- регулярно проходить профилактические осмотры.
Все это поможет не допустить развития спазма пищевода.
Заключение
Спазм пищевода при остеохондрозе – серьезная патология, которая требует медицинского вмешательства. При первых признаках следует обратиться к врачу. Самолечение и игнорирование назначений специалиста может привести к ухудшению состояния.
Источник
Дисфагия — это либо затруднение, возникающее у пациента в начале глотания (обычно определяется как ротоглоточная дисфагия), либо ощущение затруднения прохождения пищи или жидкости ото рта к желудку (обычно определяется как пищеводная дисфагия). Дисфагия, таким образом, — это восприятие того, что имеется препятствие для нормального движения проглоченной пищи.
Дисфагия часто встречается среди людей, перенесших инфаркт головного мозга (инсульт), с заболеваниями желудочно-кишечного тракта, опухолями глотки, гортани, пищевода, щитовидной железы, болезнью Паркинсона. Сдавление пищевода остеофитами шейных позвонков впервые было описано H. Zahn в 1905 году, а первая операция (резекция остеофитов) была выполнена уже в 1938 г. S. Iglauer. В литературе встречается небольшое количество публикаций (около ста случаев), в которых сообщается о случаях прогрессирующей дисфагии, преимущественно у лиц старше 50 лет, причиной которой является компрессия пищевода остеофитами шейного отдела позвоночника.
Остеофиты передней поверхности шейного отдела позвоночника встречаются у 20 — 30% людей после 60 лет, чаще возникают у мужчин, в большинстве случаев они протекают бессимптомно. Среди основных причин развития остеофитов шейных позвонков можно выделить следующие: оссификация передней продольной связки (в результате травмы, дисцита, аутоиммунных заболеваний, заболеваний верхних дыхательных путей), идиопатический диффузный гиперостоз или болезнь Форестье, спондилит.
Механизм развития дисфагии при остеофитах шейного отдела позвоночника связан чаще всего с непосредственной компрессией пищевода на уровне перстневидного хряща гортани (где мобильность пищевода ограничена). Кроме того, как результат раздражения стенки пищевода возникают вторичные изменения: рефлекторный мышечный спазм, воспалительные явления в мягких тканях с последующим рубцеванием и сдавлением стриктурами извне.
Пациенты чаще обращаются к хирургам, оториноларингологам, неврологам, терапевтам, предъявляя жалобы на боли в шейном отделе позвоночника, дисфагию, одинофагию (боль при глотании), изжогу, осиплость голоса, потерю веса, ощущение инородного тела, невозможность употреблять твердую, а при выраженной компрессии и жидкую пищу. Рецидивирующие аспирационные пневмонии также могут быть следствием компрессии пищевода остеофитами шейного отдела позвоночника. Клинически определяется ограничение движения в шейном отделе позвоночника, астенизация, при пальпации можно прощупать остеофит через передне- боковую поверхность шеи.
Кроме клинического осмотра назначаются дополнительные методы исследования как с целью установления диагноза, так и для проведения дифференциального диагноза: рентгенография шейного отдела позвоночника в 2-х проекциях, эзофагоскопия, эзофагография, компьютерная томография с/без 3D реконструкции, магнито-резонансная томография, прямая и непрямая ларингоскопия, эзофаготонокимография, УЗИ сосудов, лабораторные методы исследования. Эзофагоскопии следует избегать ввиду возможной перфорации пищевода.
Дифференциальную диагностику причин дисфагии, вызванной сдавлением пищевода остеофитами, следует проводить с некоторыми другими заболеваниями: абсцессом, натечником, ценкеровским дивертикулом, опухолями пищевода, гортани, средостения, позвоночника, синдромом Пламмера-Винсона, гастроэзофагеально рефлюксной болезнью, аневризмой, globus hystericus.
Тактика лечения зависит от выраженности дисфагии. Симптоматическое консервативное лечение включает в себя применение нестероидных противовоспалительных средств, миорелаксантов, диету. При неэффективности консервативной терапии выполняется операция после тщательного дообследования, при исключении других причин дисфагии. Цель оперативного лечения – резекция остеофитов. Обезболивание — эндотрахеальный наркоз, выполнение которого также имеет свои особенности. Для профилактики аспирации перед началом анестезии вводят зонд в пищевод и опорожняют его. Постановка зонда должна производиться с осторожностью, зондом меньшего диаметра, так как имеется высокий риск разрыва пищевода в месте сужения. Эффективными средствами предупреждения развития синдрома Мендельсона являются антациды, блокаторы гистаминовых Н2-рецепторов. После вводной анестезии производят интубацию трахеи с помощью фиброскопии с соблюдением всех правил профилактики регургитации. Анестезию поддерживают на достаточно глубоком уровне. При оперативном лечении существуют два подхода, зависящих от доступа: передне-латеральный и задне-латеральный. Оба доступа предоставляют возможность полного удаления остеофитов. Недостатки переднелатерального доступа — риск повреждения возвратного гортанного нерва, заднелатерального – повреждение симпатического ствола. В связи с тем, что нет явных преимуществ и недостатков, выбор доступа остается на усмотрение хирурга. Возможные осложнения, возникающие в послеоперационном периоде: паралич голосовых складок, инфекция, образование свища, гематома, аспирация.
по материалам статьи «Дисфагия как следствие компрессии пищевода остеофитами шейного отдела позвоночника» С.И. Кириленко, А.А. Литвин, С.А. Крыж, В.В. Рожин, УЗ «Гомельская областная клиническая больница», Республика Беларусь (журнал «Новости хирургии» № 6, 2015) [читать]
читайте также статью «Остеохондроз как возможная причина глоточной дисфагии» С.А. Повзун, Отдел патоморфологии и клинической экспертизы Санкт-Петербургского НИИ скорой помощи им. И.И. Джанелидзе (журнал «Архив патологии» № 5, 2013) [читать]
Источник
Остеохондроз, поражающий грудной отдел позвоночника, часто маскируется под патологии внутренних органов. Он проявляется болями в сердце, одышкой, ощущением нехватки воздуха при вдохе, паническими атаками. Поэтому диагностика грудного остеохондроза несколько затруднена. После его обнаружения проводится консервативное лечение с использованием препаратов, физиопроцедур, ЛФК. А при тяжелых повреждениях грудных дисков и позвонков требуется хирургическое вмешательство.
Краткое описание заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…» Читать далее…
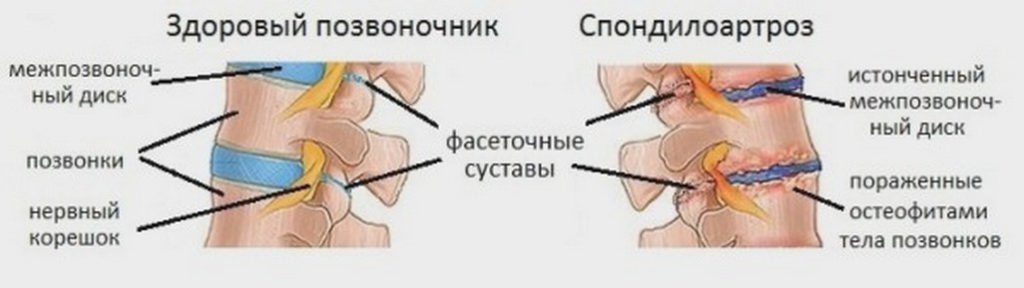
Грудной остеохондроз — дегенеративно-дистрофическое заболевание позвоночника. На начальном этапе его развития медленно разрушаются межпозвонковые диски. Они становятся тонкими, хрупкими, а на их поверхности появляются радиальные трещины. Для стабилизации пораженного остеохондрозом грудного сегмента разрастаются костные ткани позвонков с образованием острых наростов — остеофитов. Это становится причиной резкого ограничения подвижности, сдавления кровеносных сосудов и спинномозговых корешков.
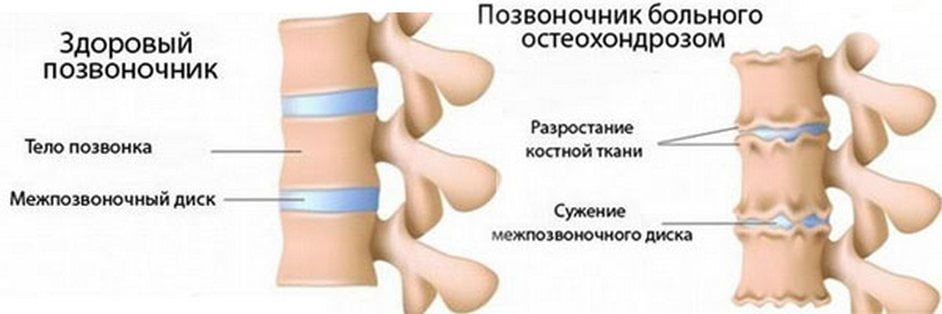
Степени патологии
Степень остеохондроза — совокупность симптомов, характерных для определенной рентгенографической стадии. Чем сильнее деформированы диски и позвонки, тем выраженнее клинические проявления. Степень тяжести патологии всегда определяет тактику лечения, обязательно учитывается при выборе препаратов и способов их применения.
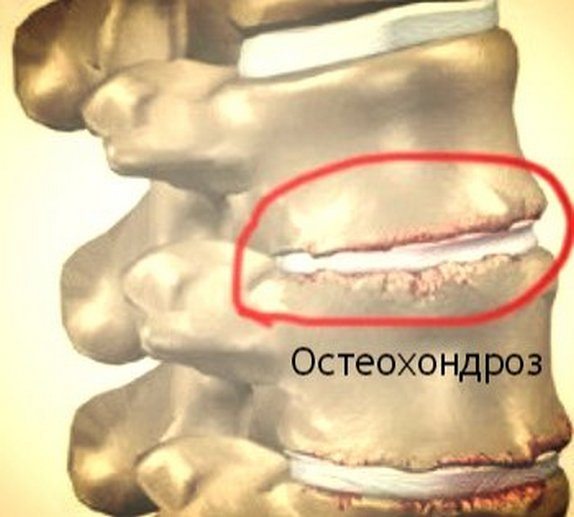
I степень
На рентгенографических снимках обычно не обнаруживаются какие-либо изменения. Но межпозвонковый диск уже начал разрушаться из-за неспособности удерживать влагу, необходимую для восстановления его тканей. Иногда возникают слабые дискомфортные ощущения в спине, быстро исчезающие после непродолжительного отдыха. Остеохондроз 1 степени обычно обнаруживается случайно во время диагностики других заболеваний.

II степень
Фиброзное кольцо становится рыхлым, волокнистым. Одна из трещин на поверхности диска увеличивается, туда выдвигается пульпозное ядро. На рентгенограммах заметно уменьшение расстояния между смежными телами позвонков из-за снижения высоты диска. В результате постоянного компенсаторного напряжения мышц ограничивается подвижность грудного отдела, возникают умеренные болезненные ощущения.
III степень
Целостность фиброзного кольца нарушается, поэтому пульпозное ядро выдавливается за его пределы. Формируется грыжевое выпячивание — основная причина выраженных симптомов и тяжелых осложнений грудного остеохондроза. Тела позвонков деформированы, образуются единичные остеофиты. Боли в грудном отделе становятся постоянными, значительно снижается объем движений в позвоночнике.

IV степень
На рентгенографических изображениях хорошо просматриваются разрастания соединительных тканей, формирование множественных остеофитов. Смежные тела позвонков блокируются, обездвиживаются. Развивается корешковый синдром, нередко возникает дискогенная миелопатия — сдавление спинного мозга, опасное своими необратимыми последствиями. Человек с трудом обслуживает себя в быту, утрачивает способность выполнять профессиональные обязанности.

Причины возникновения остеохондроза грудного отдела позвоночника
Грудной остеохондроз у людей старше 40-45 лет развивается из-за естественного старения организма: замедления восстановительных реакций, снижения выработки коллагена, обуславливающего эластичность, прочность связок. В более молодом возрасте он возникает в результате повышенных нагрузок на позвоночник или на фоне уже присутствующих в организме патологий:
- ревматоидного артрита, системной красной волчанки, склеродермии, анкилозирующего спондилоартрита;
- эндокринных и метаболических заболеваний, например, сахарного диабета, подагры, гипотиреоза, гипертиреоза;
- врожденных и приобретенных аномалий, в том числе кифоза, сколиоза.
Спровоцировать преждевременное разрушение дисков могут предшествующие травмы позвоночника, малоподвижный образ жизни, нехватка в организме витаминов и микроэлементов.

Характерные признаки и симптомы заболевания
Грудной остеохондроз развивается постепенно, сначала ничем себя не проявляя. Именно в таком его течении и заключается его опасность. Слабые боли и дискомфорт в спине человек принимает за банальную мышечную усталость после тяжелого рабочего дня, работы по дому или в саду и не обращается ха медицинской помощью. Поэтому обычно у пациентов диагностируется патология 2-3 степени тяжести, с трудом поддающаяся консервативному лечению.
В самом начале
В период обострения патология может проявляться болями между лопатками, возникающими при наклонах, поворотах корпуса. Объем движений снижен, присутствуют многие специфические признаки рецидива.
Боль в груди
При остеохондрозе первыми появляются боли в груди. Они нечетко локализованы, могут отдавать в руки, в область ключицы, ребра. Боли в сердце выражены сильно или умеренно, напоминают приступ стенокардии, не устраняются приемом нитроглицерина. Иногда они похожи на ощущения, возникающие при обострении холецистита, панкреатита. Но в отличие от поражений поджелудочной железы или желчного пузыря боли не сопровождаются повышенным газообразованием, изжогой, вздутием живота.
Чувство сдавливания в груди
Боли между лопатками изредка сопровождаются ощущением нехватки воздуха при вдохе. Человек ожидаемо пугается, не понимая причин такого состояния. Врачи рекомендуют не паниковать, а присесть и измерить пульс. Если полученное значение не превышает 100 ударов в минуту, то вероятность нарушения работы легких или сердца крайне низка.
Другие симптомы
Постепенно симптоматика остеохондроза усугубляется расстройством чувствительности. Появляются ощущения онемения, покалывания, ползания мурашек. Время от времени возникают состояния, напоминающие панические атаки. Для них характерны страх, учащение сердцебиений, избыточное потоотделение, холодная испарина. Если этим симптомам сопутствуют боли за грудиной, то необходимо принять нитроглицерин и вызвать врача. Подобная совокупность симптомов может указывать и на инфаркт миокарда.
Спинномозговые корешки, расположенные в грудном отделе, иннервируют внутренние органы. При их раздражении, сдавлении расстраивается работа желудочно-кишечного тракта, печени. Нарушается перистальтика, возникают эпигастральные боли, изжога, отрыжка.
Признаки в подострой стадии
После обострения наступает подострая стадия течения грудного остеохондроза. Болезненность и проблемы с дыханием сохраняются, но они значительно менее интенсивные. Человек уже не ищет долго удобного положения тела, в котором не ощущаются боли. Длительность подострой стадии — до двух недель. При соблюдении всех врачебных рекомендаций наступает ремиссия, для которой характерно отсутствие выраженных симптомов. Нарушение режима приводит к новому обострению остеохондроза.
Ремиссия
На этапе ремиссии могут возникать слабые дискомфортные ощущения при смене погоды или переохлаждения. Острая боль появляется только при остеохондрозе 2-4 степени тяжести из-за слишком резкого поворота или наклона корпуса. Спровоцировать очередной рецидив способны обострения хронических патологий, стресс, повышенные физические нагрузки, длительное нахождение в одном положении тела.

Принципы диагностики болезни
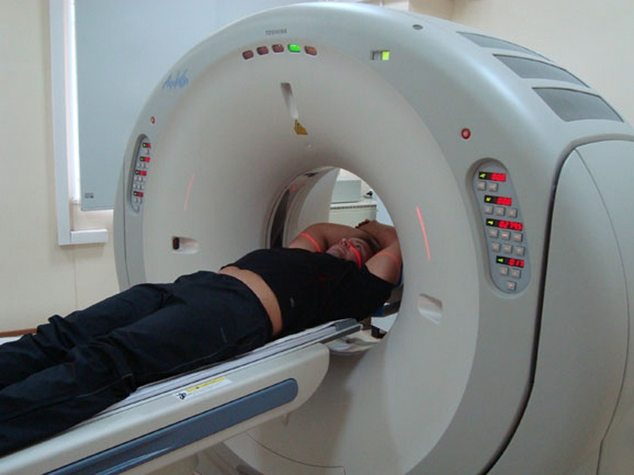
Невролог выставляет первичный диагноз на основании жалоб пациента, данных анамнеза. При внешнем осмотре он обнаруживает в области грудного отдела точки, при надавливании на которые возникает боль. Проведение функциональных тестов позволяет оценить сохранность рефлексов, выявить расстройства чувствительности. Из инструментальных методов наиболее информативна рентгенография. Но для детального изучения позвоночного сегмента может быть проведены КТ, МРТ. Для исключения заболеваний сердечно-сосудистой системы пациентам назначается ЭКГ.
Первая помощь при обострении
Боль во время рецидива грудного остеохондроза бывает острой, пронизывающей, поэтому человеку необходимо оказать первую помощь. Его следует успокоить, уложить на твердую поверхность, укрыть теплым одеялом. Если рецидив сопровождается учащением сердцебиения, одышкой, повышенной тревожностью, то нужно вызвать врача. Для ослабления болей между лопатками можно принять любое нестероидное противовоспалительное средство — Найз, Нурофен, Диклофенак.

Как лечить грудной остеохондроз
Только комплексный подход к лечению позволит избавиться от всех симптомов остеохондроза, замедлить или полностью остановить его распространение на здоровые диски и позвонки. При патологии 1-2 степени тяжести используются консервативные методы терапии. Для остеохондроза 3-4 степени характерно образование крупных грыж. Чтобы устранить сдавление ими кровеносных сосудов и спинномозговых корешков, может потребоваться хирургическое лечение.
Препараты
В терапии грудного остеохондроза используются препараты различных клинико-фармакологических групп. На начальном этапе обычно применяются средства для парентерального введения, быстро оказывающие лечебное действие. Спустя несколько дней инъекционные растворы заменяют более безопасными таблетками, мазями, пластырями.
Нестероидные противовоспалительные средства (НПВС)
НПВС обладают выраженным анальгетическим, противовоспалительным, противоотечным действием. Купировать острую боль позволяет внутримышечное введение растворов. Для устранения слабых дискомфортных ощущений между лопатками применяются средства для локального нанесения. А с умеренными болями хорошо справляются НПВС для приема внутрь.
| НПВС для лечения грудного остеохондроза | Наименования лекарственных средств |
| Растворы для инъекций | Ксефокам, Кеторолак, Мовалис, Вольтарен, Ортофен, Диклофенак, Кеторол |
| Таблетки, капсулы, драже, порошки | Нимесил, Целекоксиб, Эторикоксиб, Рофекоксиб, Нимесулид, Кеторолак, Мелоксикам, Кетопрофен, Диклофенак |
| Мази, гели, кремы | Фастум, Артрозилен, Быструмгель, Индометацин, Долгит, Вольтарен, Найз, Кеторол |
| Пластыри | Кетотоп, Вольтарен |
Миорелаксанты
Для устранения мышечных спазмов, возникающих в ответ на сильную боль, используются миорелаксанты Сирдалуд, Баклосан (Баклофен). Чаще всего лечение грудного остеохондроза начинается с внутримышечного введения Мидокалма, в состав которого, помимо миорелаксанта толперизона, входит анестетик лидокаин.
Хондропротекторы
При патологии 1 степени тяжести курсовой прием хондропротекторов способствует восстановлению поврежденных дисков. В остальных случаях они назначаются для улучшения обмена веществ в пораженном сегменте позвоночника, профилактики прогрессирования заболевания. Из хондропротекторов наиболее эффективны Артра, Дона, Алфлутоп, Структум, Терафлекс.
Препараты витаминов группы B
Комбилипен, Нейробион, Мильгамма, Нейромультивит, Пентовит включаются в лечебные схемы пациентов с патологией любой степени тяжести. Их применение способствует усилению кровотока, улучшению работы периферической нервной системы, восстановлению трофики и иннервации. Комплекс витаминов группы B оказывает благоприятное воздействие на дегенеративные заболевания нервов и двигательного аппарата.
Лечебная физкультура
При грудном остеохондрозе 1 степени ежедневные занятия лечебной физкультурой позволяют обходиться без использования препаратов. Выздоровление происходит за счет укрепления мышц, улучшения кровоснабжения тканей питательными веществами. В остальных случаях зарядка и регулярные тренировки помогают предупредить вовлечение в деструктивный процесс здоровых позвоночных сегментов, продлить стадию ремиссии.
Комплекс из положения стоя
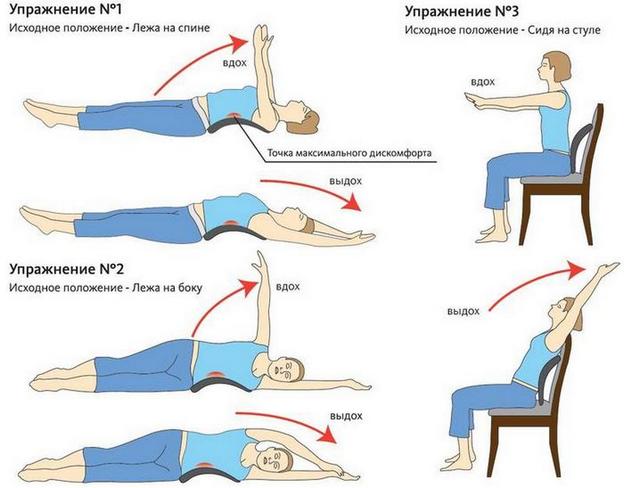
В положении стоя наиболее терапевтически эффективны следующие упражнения лечебной гимнастики:
- положить ладони на плечи, наклоняться вперед, одновременно поднимая согнутые ноги, как бы пытаясь достать локтем противоположное колено;
- поднять вверх левую руку, наклониться вправо. Выполнить упражнение в противоположную сторону;
- ноги расставить на ширине плеч, руки поднять. Наклоняться вперед, касаясь ладонью противоположной стопы.
Количество повторов — 10-12 раз в 2-3 подхода.
Из положения лежа
Для выполнения этих упражнений потребуется гимнастический коврик или плотное, сложенное вдвое одеяло:
- лечь на живот, одновременно поднимать руки и ноги;
- лежа на спине, поднимать верхнюю часть тела, тянуться ладонями к стопам;
- лежа на спине, сгибать одну ногу, заводить ее за другую, пытаясь коснуться коленом поверхности пола.
Каждое упражнение нужно выполнять по 7-10 раз.

Из положения сидя
При выполнении таких упражнений следует избегать резких, высокоамплитудных движений, в том числе скручиваний:
- сидя на полу, тянуться вперед, стараясь коснуться ладонью противоположной стопы;
- сидя на стуле или табурете, вытянуть руки вперед и медленно поворачиваться из стороны в сторону;
- сидя на полу, обхватывать руками колено, подтягивать его максимально близко к груди.
На первых занятиях повторять упражнения следует 5-7 раз, примерно через месяц — 15-20 раз.
Физиотерапевтическое лечение
В лечении грудного остеохондроза используются магнитотерапия, лазеротерапия, УВЧ-терапия, синусоидальные токи, ударно-волновая терапия, аппликации с парафином и озокеритом. При обострениях проводятся электрофорез, ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B, хондропротекторами.
Массаж
Массаж, выполняемый специалистом, способствует устранению болезненности между лопатками, расслаблению спазмированной скелетной мускулатуры.
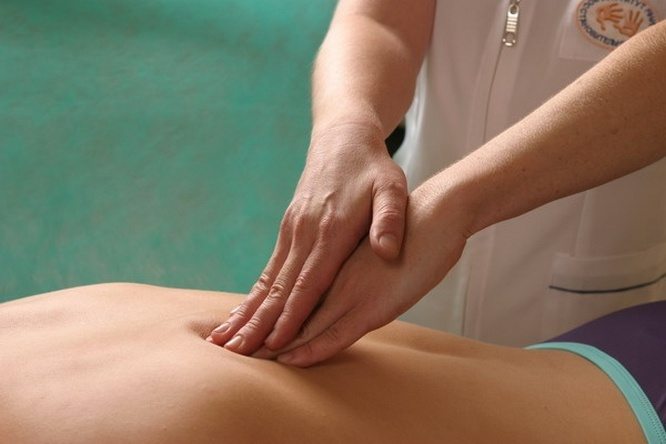
При остеохондрозе терапевтически эффективны все виды массажа — классический, вакуумный, акупунктурный, соединительнотканный. В домашних условиях самомассаж удобно выполнять с помощью деревянного или электрического массажера с длинной рукояткой.
Иглорефлексотерапия
Иглорефлексотерапия — метод лечения патологии установкой игл в биоактивные точки на теле человека. Они тонкие, короткие, поэтому при прокалывании кожи изредка возникают только слабые дискомфортные ощущения. Но даже такого воздействия достаточно для выработки в организме веществ с обезболивающим и противовоспалительным действием.

Питание
Диетологи рекомендуют пациентам с грудным остеохондрозом отказаться от жирного мяса, наваристых супов, копченостей, домашних и фабричных маринадов. Следует ограничить в питании количество соли, провоцирующей формирование отеков. Ежедневно нужно пить около 2,5 литров жидкости — воды, овощных соков, ягодных морсов, фруктовых компотов.

Народные средства
Отвары и настои лекарственных растений, мази, спиртовые и масляные растирания, компрессы неврологи разрешают применять после проведения основной терапии. Народные средства используются для устранения слабых болей между лопатками, иногда возникающих после физических нагрузок.
Корень сельдерея
Крупный корень сельдерея очистить, измельчить на мелкой терке, отжать сок. Добавить 100 г нарезанной свежей зелени сельдерея. Принимать по 3 столовые ложки до 4 раз в день во время еды для очищения позвоночных структур от отложений вредных солей.
Корень подсолнуха
Чайную ложку сухих измельченных корней подсолнечника залить стаканом горячей воды. Довести до кипения, томить на маленьком огне 20 минут, остудить под крышкой, процедить. Выпить в течение дня в 3-4 приема.
Домашняя мазь
В ступке растереть по столовой ложке живичного скипидара и густого меда, добавить по 2 капли можжевелового, розмаринового, эвкалиптового эфирных масел. Ввести небольшими порциями 100 г медицинского вазелина. Размешать, переложить в банку, хранить в холодильнике, втирать в спину при болях.

При беременности
Многие системные анальгетики при беременности противопоказаны, поэтому неврологи отдают предпочтение средствам для наружного применения — мазям, гелям, пластырям. Если без приема таблеток не обойтись, то их дозировки значительно снижаются. В период вынашивания ребенка основные методы терапии грудного остеохондроза — массаж и ЛФК.

Возможные последствия
При отсутствии врачебного вмешательства грудной остеохондроз может стать причиной пневмосклероза, аритмии, вегето-сосудистой дистонии, ухудшения работы желудочно-кишечного тракта, нарушению сексуальной и репродуктивной функции у женщин и мужчин.
Профилактика и прогноз
Прогноз благоприятный при своевременном обнаружении заболевания, проведении грамотного, комплексного лечения. Если развились осложнения грудного остеохондроза, то только соблюдение всех врачебных рекомендаций позволит достичь устойчивой ремиссии.
В качестве профилактики патологии неврологи рекомендуют исключить из привычного образа жизни провоцирующие ее факторы. Это лишний вес, низкая двигательная активность, дефицит витаминов и микроэлементов, чрезмерные нагрузки на позвоночник.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
Источник
