Диспансерное наблюдение при артрозе
Для полноценного и качественного отбора больных на диспансерный учет врачи, проводящие профилактический осмотр, должны быть обучены основным методам первичной диагностики заболеваний опорно-двигательного аппарата. Обучение проводят травматолог-ортопед и ревматолог.
Организация медицинского обслуживания больных деформирующим артрозом (ДА) основывается на двух врачебных приемах: ревматологическом и ортопедическом. Там, где нет ортопедов, медицинскую помощь больным ОДА оказывают хирурги (приказ МЗ СССР № 770 от 30.05.86 г.).
Больные ДА, выявленные на профилактических осмотрах или в порядке текущей обращаемости, направляются в ортопедический (хирургический) кабинет, где тщательно обследуются, и затем при установлении точного диагноза (не более чем через 10 дней с момента обследования) при необходимости направляются в ревматологический кабинет (РК).
16.2. Динамическое наблюдение за выявленными больными
Эффективность и качество проводимой диспансеризации в значительной степени определяются правильным формированием диспансерного контингента.
Согласно приказу МЗ РСФСР № 420 от 16.04.84 г. диспансерному наблюдению в РК подлежат больные первичным ДА крупных суставов (тазобедренного и коленного) работоспособного возраста.
Все остальные больные ДА лечатся и наблюдаются в ортопедическом (хирургическом) кабинете. Это больные ДА тазобедренного и коленного суставов пенсионного возраста и инвалиды I и II групп, больные с другими локализациями ДА. Этих больных ревматолог консультирует в случаях неэффективного лечения более 4-6 недель или сомнения в отношении диагноза.
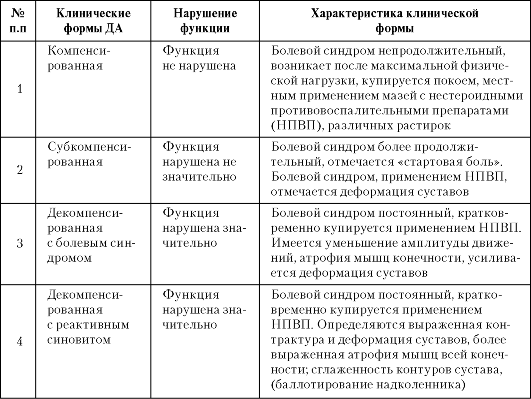
Для рационального подбора диспансерной группы, оценки состояния сустава, определения тактики лечения необходимо пользоваться клинической (табл. 16-1) и рентгенологической (табл. 16-2) классификациями ДА.
Таблица 16-1. Клиническая классификация деформирующего артроза (по Келлгрену-Лоренцу)

Таблица 16-2. Рентгенологическая классификация деформирующего артроза (по Келлгрену-Лоренцу)

Диспансерные группы больных да
Проведение динамического наблюдения за выявленными больными основывается на дифференцированном подходе к терапии больных с различными клиническими формами ДА с разделением их на три диспансерные группы.
1-ю группу составляют больные компенсированным ДА.
2-ю группу — больные декомпенсированным ДА с болевым синдромом.
3-ю группу — больные декомпенсированным ДА с реактивным синовитом.
На каждого больного составляется план диспансеризации, включающий периодичность осмотров, клинические и лабораторные исследования, лечебно-профилактические мероприятия, консультации смежных специалистов, рекомендации по рациональному трудоустройству, санитарно-просветительную работу.
Периодичность плановых осмотров в диспансерных группах
Периодичность плановых осмотров больных 1-й группы — 2 раза в год. Больные 2-й группы осматривают 1 раз в 3 месяца. Для больных 3-й группы периодичность — 1 раз в месяц. При плановых явках больным проводятся лабораторные исследования (крови, мочи) с целью контроля за эффективностью проводимого лечения, выявления возможных осложнений проводимой терапии, сопутствующих заболеваний. Рентгенографию пораженного сустава при точно установленном диагнозе назначают 1 раз в 2 года.
Кроме того, больных ДА ежегодно осматривается ортопед с целью выявления показаний для оперативного лечения или коррекции в консервативном ортопедическом лечении. Вместе с тем врач ревматологического кабинета должен быть знаком с основами хирургической ревматологии, чтобы своевременно передать больного ортопеду.
Больные ДА тазобедренного и коленного суставов, достигшие пенсионного возраста, передаются для дальнейшего лечения и наблюдения в ортопедический (хирургический) кабинет.
Источник
Диспансерное наблюдение за больными, страдающими ревматическими заболеваниями, осуществляется на основании регламентирующих документов, в частности Приказа М3 РФ от 25 мая 1999 г. № 202. Данным приказом утверждены также «Положение об организации деятельности ревматологического кабинета амбулаторно-поликлинического учреждения», «Положение об организации деятельности ревматологического отделения стационара», «Положение об организации деятельности территориального ревматологического центра», а также «Рекомендуемые нормы нагрузки на врача-ревматолога на амбулаторном приеме».
Впервые выявленные больные с острой ревматической лихорадкой, воспалительными заболеваниями суставов, диффузными болезнями соединительной ткани должны быть госпитализированы в специализированный ревматологический стационар для уточнения диагноза и подбора адекватной терапии. После выписки из стационара на амбулаторном этапе больные наблюдаются ревматологом, а при его отсутствии — участковым терапевтом или врачом общей практики.
Ревматоидный артрит. Больные ревматоидным артритом (РА) должны находиться под постоянным диспансерным динамическим наблюдением ревматолога, участкового терапевта или врача общей практики. От правильной организации такого наблюдения во многом зависит как физическая активность больных, так и прогноз заболевания. Известно, что у большинства больных РА, не получающих адекватного лечения, инвалидизация развивается уже через 3-5 лет от начала заболевания.
Больные, у которых РА диагностирован впервые, нуждаются в госпитализации в специализированный стационар для уточнения диагноза и подбора базисной терапии. После выписки из лечебного учреждения для них разрабатывается индивидуальный план наблюдения и амбулаторного лечения.
Периодичность обследования и методы лечения больных РА определяются характером и тяжестью течения заболевания, а также проводимой терапией. Пациенты с системными проявлениями РА должны осматриваться врачом-ревма- тологом 1 раз в 3 мес., стоматологом, офтальмологом, невропатологом — 2 раза в год. Общеклиническое исследование крови и мочи выполняется 4 раза в год, при лечении базисными средствами (D-пеницилламин, цитостатики, лефлюно- мид и др.) — 1 раз в месяц; биохимическое и иммунологическое исследование крови (СРБ, фибриноген, AJIT, ACT, креатинин, ревматоидный фактор, ЦИК) —
- раза в год; рентгенография суставов — 1-2 раза в год, рентгенография органов грудной клетки — 1 раз в год. При постоянном приеме НПВП (глюкокортикоидов) 1 раз в 6 мес. (по показаниям — чаще) проводится контрольная фиброгаст- родуоденоскопия.
При часто рецидивирующем течении РА больные осматриваются ревматологом по мере необходимости с последующей коррекцией проводимой терапии (назначение глюкокортикоидов per os или внутрисуставно, увеличение дозы или замена базисного препарата, проведение одной из программ интенсификации лечения и др.).
На каждого диспансерного больного РА заполняется контрольная карта динамического наблюдения, которая хранится в картотеке. При постановке на учет в индивидуальной карте больного заполняется графа «первичный эпикриз», в которой отражается характер течения заболевания и его длительность, количество пораженных суставов, системные проявления РА, степень нарушения функции суставов (табл. 16.1), основные лабораторные показатели, данные рентгенологического исследования суставов, развернутый диагноз заболевания, сопутствующие заболевания, а также план лечебных мероприятий и даты контрольных осмотров (см. Приложение 3).
В процессе наблюдения каждые 12 мес. на диспансерного больного заполняется этапный эпикриз, где отражаются следующие данные:
- диагноз больного;
- клинико-рентгенологическая динамика заболевания, число обострений за прошедший год и количество дней нетрудоспособности;
- проводимая медикаментозная терапия и ее эффективность;
- санаторно-курортное лечение.
Вывод об эффективности диспансеризации больных РА формулируется на основании показателей прогрессирования заболевания и результатов лечения (табл. 16.2).
Таблица 16.1
Степени нарушения функции суставов при ревматоидном артрите
Степень | Характеристика |
Первая (1) Вторая (II) Третья (III) Четвертая (IV) | Функция суставов ограничена в небольших пределах. Для плечевого и тазобедренного суставов амплитуда движений (преимущественно за счет отведения) составляет 50° и более, для локтевого, коленного, лучезапястного и голеностопного суставов — в пределах 50° от функционально выгодного положения. кисти — 170-110° Значительные ограничения движений в суставах во всех направлениях: в плечевом и тазобедренном суставах объем движений не более 50°, в локтевом, коленном, лучезапястном и голеностопном — 45-20°. При нарушении функции кисти II степени отдельные виды схватывания и удержания предметов значительно затруднены, амплитуда движений пальцами ограничена 55-30°. При II степени нарушений опорной функции стопы наблюдается ограничение движений пальцев с резким отклонением их наружу Резко выраженные ограничения движений в суставах во всех направлениях, амплитуда движений не превышает 15°, при условии функционально выгодного положения сустава Резко выраженные ограничения движений в суставах с фиксацией в функционально невыгодном положении |
| Результат | Оценка |
| Отличный Хороший Удовлетворительный Отсутствует | Активность суставного процесса и прогрессирование заболевания отсутствуют Степень активности I или снижение на одну-две ступени, прогрессирование отсутствует Активность суставного процесса снизилась на одну ступень, прогрессирование умеренное Активность суставного процесса та же или увеличилась на одну-две ступени, прогрессирование заболевания выраженное |
Таблица 16.2
Врач-специалист обязан знать также конкретные условия трудовой деятельности больных, находящихся на диспансерном учете, и своевременно рекомендовать рациональное трудоустройство. К профилактическим мероприятиям относят и рекомендации по направлению наблюдаемых больных на санаторно-курортное лечение (при отсутствии противопоказаний).
Реактивные артриты (РеА). Диспансерное наблюдение за больными реактивными артритами осуществляется ревматологом (участковым терапевтом, врачом общей практики) в течение 1 года при острой форме заболевания и более длительно — при хронических вариантах течения. В первые 3 мес. после госпитализации больные осматриваются ежемесячно, затем 1 раз в 3 мес. в течение 1 года. Клинико-лабораторный контроль за активностью иммуновоспалитель- ного процесса с выполнением общеклинических исследований крови и мочи проводится 1 раз в 3 мес. в течение первого года, затем 1 раз в год, определение антигена HLA-B27 — однократно. При затяжных и рецидивирующих вариантах течения РеА проводятся контрольные исследования на хламидийную инфекцию 1 раз в 3 мес., и при положительных результатах назначается антибактериальная терапия. Рентгенография пораженных суставов (в том числе крестцово-под- вздошного сочленения) при хронических вариантах течения заболевания выполняется 1 раз в год.
Терапия РеА проводится нестероидными противовоспалительными препаратами, по показаниям назначаются внутрисуставные введения глюкокортикоидов. Если больной получает цитостатические препараты, лабораторный контроль за показателями крови (количеством лейкоцитов, тромбоцитов, эритроцитов и гемоглобина) проводится 1 раз в месяц. При хронических формах РеА больные нередко нуждаются в длительной реабилитационной терапии.
Серонегативные спондилоартриты. Диспансерное динамическое наблюдение за больными серонегативными спондилоартритами (болезнью Бехтерева, псориатическим артритом) осуществляется ревматологом, терапевтом или врачом общей практики. Пациенты осматриваются врачом 1 раз в 6 мес., при необходимости — более часто. Клинический анализ крови, общий анализ мочи выполняется 2 раза в год, при необходимости — чаще, определение антигена HLA-B27 проводится однократно. Рентгенография позвоночника и костей таза, периферических суставов, органов грудной клетки — 1 раз в год.
Во время осмотров оценивается активность и динамика заболевания на фоне проводимой терапии, подвижность позвоночника и грудной клетки, осуществляется контроль за лабораторными показателями крови и мочи. Если пациент получает цитостатические препараты, контроль показателей крови проводится 1-2 раза в месяц. Дополнительные методы исследования (ЭКГ, функция внешнего дыхания) и осмотры специалистов (дерматолог, офтальмолог, стоматолог) выполняются по направлению ревматолога.
Остеоартроз. Диспансерному динамическому наблюдению подлежат больные остеоартрозом с поражением крупных и мелких суставов, начиная с ранних стадий заболевания. Клинические анализы крови и мочи, ЭКГ, рентгенография органов грудной клетки и пораженных суставов выполняются 2 раза в год. Плановый осмотр ревматологом (участковым терапевтом, врачом общей практики) осуществляется 2 раза в год с назначением курса структурно-модифицирующих препаратов (алфлутоп, дона, терафлекс и др.). При гонартрозе I-III стадии и отсутствии синовита показано внутрисуставное введение высокомолекулярных «протезов» синовиальной жидкости (остенил, синвиск), глюкокортикоиды (внутрисуставно) назначают строго по показаниям. НПВП и анальгетики больные ОА принимают по необходимости. В комплексную терапию обязательно включаются нефармакологические методы (коррекция массы тела, изменение двигательных стереотипов и др.), а также лечебная физкультура, массаж и санаторно-курортное лечение. При выраженных деформациях суставов показана консультация ортопеда для решения вопроса о проведении хирургического лечения (лечебная артроскопия, ар- тропластика, эндопротезирование пораженного сустава и др.).
Подагра. После установления диагноза больным подагрой назначается комплекс лечебно-профилактических мероприятий, включающих диетический режим и фармакотерапию в зависимости от выраженности клинических проявлений заболевания. Ревматолог (участковый терапевт, врач общей практики) осматривает пациентов 1-2 раза в год, уролог, ортопед — по показаниям. Клинический анализ крови, общий анализ мочи, проба Нечипоренко, биохимическое исследование крови (мочевина, креатинин, трансаминазы, билирубин) выполняются 2 раза в год, уровень мочевой кислоты в крови выполняется 1 раз в
- мес., а при подборе дозы урикостатических (урикозуретических) препаратов —
- раз в 2 нед. Рентгенография органов грудной клетки, пораженных суставов делается 1 раз в год, УЗИ почек, фиброгастродуоденоскопия — по показаниям.
Источник
Под диспансеризацией следует понимать эффективный метод плановой и этапной реализации комплекса медицинских и социальных мероприятий, направленных и на оздоровление населения путем снижения его заболеваемости и инвалидности населения, и на экономию материальных ресурсов страны.
Выделяют следующие основные этапы диспансеризации.
• Раннее выявление и отбор больных.
• Динамическое наблюдение за выявленными больными.
• Динамическое наблюдение за больными травматологического профиля, находящимися на амбулаторном лечении, или на амбулаторном долечивании.
• Проведение лечебно-профилактических и реабилитационных мероприятий больным ортопедического и травматологического профиля.
• Оценка качества и эффективности диспансеризации.
16.1. Раннее выявление и отбор больных для диспансеризации
Раннее выявление и отбор больных для диспансерного учета должны составлять основу диспансерного метода. Именно раннее выявление больных в начальных стадиях заболевания позволяет своевременно проводить оздоровительные и лечебно-профилактические мероприятия.
Пути выявления больных для постановки на диспансерный учет
• Обращение больных в поликлинику или медико-санитарную часть с жалобами на боли, скованность, деформацию и другие отклонения от нормы со стороны суставов.
• Проведение медицинских осмотров лиц, поступающих на работу, в учебные заведения и т.д.
• Проведение профилактических осмотров организованного населения.
• Осмотр подростков и юношей в военкомате.
• Амбулаторное лечение больных травматологического профиля.
• Амбулаторное долечивание больных травматологического профиля после стационарного лечения.
Пациенты с патологией опорно-двигательной системы, нуждающиеся в диспансерном наблюдении
[Краткий ориентировочный перечень патологии опорно-двигательного аппарата (ОДС), рекомендованный Петербургским НИИ травматологии и ортопедии им. Р.Р. Вредена (1993)]
Заболевания суставов.
• Идиопатические деформирующие артрозы.
• Диспластический деформирующий артроз.
• Инфектартроз.
• Посттравматический деформирующий артроз.
• Хондроматоз.
• Последствия перенесенных артритов.
• Прочие.
Заболевания позвоночника.
• Сколиоз разной степени.
• Спондилолистез.
• Остеохондроз (тяжелые формы с нестабильностью и нарушением функции II и III степени).
• Последствия перенесенной остеохондропатии тел позвонков. Врожденные и приобретенные деформации опорно-двигательного аппарата (ОДА).
• Ортопедические последствия детского церебрального паралича (ДЦП) и полиомиелита.
• Статические деформации стоп. Ортопедические последствия травм. Опухоли костей и мягких тканей. Заболевания сухожилий, связок и мышц. Больные после ампутаций конечностей.
Для травматолога-ортопеда поликлиники рекомендуется выделять следующие группы диспансерного наблюдения
Первая группа — группа здоровых лиц без существенных факторов риска биологического и социального фактора. Наблюдается у участкового терапевта. Проводятся меры профилактики болезней костей, мышц и суставов в основном в виде пропаганды здорового образа жизни, профилактические осмотры.
Вторая группа — практически здоровые лица, но находящиеся под угрозой возникновения заболеваний ОДА: перенесенные болезни, травмы, повышенный риск заболеваний или травм производственного или бытового характера. Нуждаются в ежегодном специализированном обследовании у ортопеда, рациональном трудоустройстве, использование протезно-ортопедических изделий.
К 1-й и 2-й группам диспансерного учета относятся 89,1% взрослого городского населения.
Третья группа — лица с проявлением заболеваний костно-мышечной системы в стадии компенсации: больные с редкими обострениями, отсутствием осложнений, с временной утратой трудоспособности не чаще одного раза в 2 года, при длительности нетрудоспособности до 3 недель. Пациенты этой группы составляют 9,1% населения и нуждаются в плановых лечебно-оздоровительных мероприятиях и консультации ортопеда не реже одного раза в год.
Четвертая группа — (1,1%) больные с субкомпенсированным (обратимым) течением заболевания, имеющие умеренные ограничения функции, с рецидивами обострений до 3 раз в год, с осложнениями, временной утратой трудоспособности до 3-4 недель.
Пятая группа — (0,6%) в эту группу входят больные с необратимыми заболеваниями ОДА в стадии декомпенсации, с резким ограничением функции, с частыми (свыше 3 раз в год) обострениями, с потерей трудоспособности каждый год до 1-1,5 месяца. Как правило, все больные этой группы имеют инвалидность.
Пациенты 4-й и 5-й групп регулярно наблюдаются у ортопеда, требуют специального контроля и плана реабилитации.
Источник
