Гипертония и ревматоидный артрит

 Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
Доказано, что АГ является важнейшим модифицируемым фактором риска не только в общей популяции, но и у больных РА. Наличие АГ в 3–6 раз увеличивает риск развития ССО при РА. Частота АГ при РА в среднем на 50% выше, чем в общей популяции. Отмечено раннее формирование изолированной систолической АГ, наиболее неблагоприятной в плане развития ССО. К возможным причинам повышения АД при РА относят наличие хронического воспаления и аутоиммунных нарушений, составляющих основу патогенеза заболевания, метаболические нарушения, гиподинамию, генетические факторы и использование противоревматических препаратов с потенциально гипертензивными эффектами. Диагностика АГ должна соответствовать рекомендациям Российского кардиологического общества (РКО). Важно учитывать, что проведение суточного мониторирования АД (СМАД) значительно улучшает диагностику АГ у больных РА. Так, по нашим данным, диагноз АГ на основании опроса, медицинской документации и измерения АД на двух руках был установлен у 20% больных ранним РА, тогда как с учетом результатов СМАД – у 64%. При этом у подавляющего большинства больных уже была АГ II стадии (с поражением органов-мишеней) или III стадии (с наличием ассоциированных клинических состояний: ИБС, инфаркт миокарда/мозговой инсульт в анамнезе). Такая катастрофическая разница между обычным осмотром больного и результатами СМАД может быть связана с особенностями суточного профиля АД при РА. К ним относят увеличение пульсового АД, рост вариабельности АД и повышение частоты таких прогностически неблагоприятных типов суточного профиля АД, как «нон-диппер» (АД не снижается в ночные часы) и «найт-пикер» (АД в ночные часы выше, чем днем), особенно на фоне высокой активности заболевания и лечения глюкокортикоидами (ГК), нестероидными противовоспалительными препаратами (НПВП).
АГ в качестве единственного фактора риска встречается лишь у 7% больных РА. У подавляющего же большинства пациентов она выявляется в сочетании с другими факторами риска (дислипидемией, висцеральным ожирением, курением и др.), что повышает вероятность поражения органов-мишеней (атеросклероз, гипертрофия и ремоделирование миокарда левого желудочка), поэтому необходимо проводить одновременный скрининг всех ТФР ССЗ.
С одной стороны, эффективная противовоспалительная терапия занимает важное место в профилактике ССО и АГ, с другой – большинство препаратов, рутинно используемых для лечения РА, могут вызывать АГ или препятствовать ее эффективному контролю (НПВП, ГК, некоторые базисные противовоспалительные препараты). Использование лефлуномида при РА ассоциируется со снижением вероятности ССО, но риск их развития в 2 раза выше, чем при лечении метотрексатом. АГ, ассоциированная с лефлуномидом, выявляется у 2–10% больных РА. К механизмам повышения АД на фоне приема лефлуномида относят усугубление гиперсимпатикотонии и повышение влияния НПВП на почечный кровоток. Необходимо учитывать, что длительное (более 2 лет) применение даже низких доз ГК (4–6 мг) увеличивает риск развития АГ на 30%, более 5 лет – на 37%, а инфаркта миокарда – на 16%. Доказано 5-кратное возрастание риска ССО у больных, получающих ГК в дозе >7,5 мг/сут. Нужно сказать о генноинженерных биологических препаратах: все препараты этой группы могут вызывать инфузионные реакции в виде гипо- и гипертонии. Наши клинические наблюдения свидетельствуют о том, что в некоторых случаях повышение АД на фоне инфузий инфликсимаба, ритуксимаба и тоцилизумаба бывает очень выраженным, сопровождается ангинозными приступами и требует проведения интенсивной терапии.
Как обстоят дела с лечением АГ у больных РА? Процент больных РА, информированных о наличии у них АГ, получающих гипотензивную терапию и эффективно контролирующих АД, в 1,5 раза ниже, чем в общей популяции. Отсутствие эффективного контроля АГ при РА вдвойне печально, так как пациентов регулярно госпитализируют, они часто посещают ревматолога, т. е. имеют возможность следить за АД. Крайне важно, что АГ чаще не диагностируется у молодых больных РА, у которых как раз можно ожидать наибольшую пользу от ранней идентификации АГ и ее лечения. А эффективный контроль АД, как правило, отсутствует у пожилых больных, вероятно, в связи с наличием коморбидных состояний и низкой приверженностью лечению вследствие полипрагмазии.
 Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Основная цель лечения больных АГ – максимальное снижение риска развития ССО и смерти от них. Для этого требуется снижение АД до целевого уровня, коррекция всех модифицируемых факторов риска (курение, дислипидемия, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение поражения органов-мишеней, лечение ассоциированных и сопутствующих заболеваний (ИБС, сахарный диабет).
При необходимости коррекции АД у больного РА на первом месте, как и в общей популяции, стоят немедикаментозные меры профилактики, которые включают отказ от курения; нормализацию массы тела (поддержание индекса массы тела на уровне 20–23 кг/м2, объема талии <80 см для женщин и <94 см для мужчин); увеличение физической активности; изменение режима питания. Немедикаментозная профилактика способствует также более эффективному контролю воспалительной активности при РА.
 Коррекция АГ с достижением целевого уровня АД должна проводиться согласно рекомендациям РКО. Но, учитывая высокий риск развития ССО при РА, целесообразно раннее назначение гипотензивной терапии. Как известно, основная польза гипотензивной терапии – снижение АД, независимо от класса используемых препаратов. Согласно рекомендациям EULAR, ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРА) являются препаратами первой линии для лечения АГ при РА. Помимо эффективности при лечении АГ, хронической сердечной недостаточности и почечной патологии, иАПФ и АРА способны замедлять прогрессирование атеросклероза, оказывать противовоспалительное действие, уменьшать гиперсимпатикотонию. АРА повышают чувствительность периферических тканей к инсулину. Но в настоящее время получены данные о наличии плеотропных эффектов и у других классов гипотензивных препаратов. Так, β-адреноблокаторы (БАБ) 3-го поколения не только уменьшают гиперсимпатикотонию, но и улучшают эндотелиальную функцию, снижают перекисное окисление липидов, уровень общего ХС, триглицеридов и глюкозы. Но следует помнить о снижении гипотензивного эффекта БАБ, иАПФ и АРА на фоне одновременного приема с НПВП. Антагонисты кальция также занимают важное место в лечении АГ у больных РА. Они метаболически нейтральны, что позволяет назначать их при метаболическом синдроме и/или сахарном диабете, способствуют уменьшению симптомов при болезни/синдроме Рейно и не взаимодействуют с НПВП.
Коррекция АГ с достижением целевого уровня АД должна проводиться согласно рекомендациям РКО. Но, учитывая высокий риск развития ССО при РА, целесообразно раннее назначение гипотензивной терапии. Как известно, основная польза гипотензивной терапии – снижение АД, независимо от класса используемых препаратов. Согласно рекомендациям EULAR, ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРА) являются препаратами первой линии для лечения АГ при РА. Помимо эффективности при лечении АГ, хронической сердечной недостаточности и почечной патологии, иАПФ и АРА способны замедлять прогрессирование атеросклероза, оказывать противовоспалительное действие, уменьшать гиперсимпатикотонию. АРА повышают чувствительность периферических тканей к инсулину. Но в настоящее время получены данные о наличии плеотропных эффектов и у других классов гипотензивных препаратов. Так, β-адреноблокаторы (БАБ) 3-го поколения не только уменьшают гиперсимпатикотонию, но и улучшают эндотелиальную функцию, снижают перекисное окисление липидов, уровень общего ХС, триглицеридов и глюкозы. Но следует помнить о снижении гипотензивного эффекта БАБ, иАПФ и АРА на фоне одновременного приема с НПВП. Антагонисты кальция также занимают важное место в лечении АГ у больных РА. Они метаболически нейтральны, что позволяет назначать их при метаболическом синдроме и/или сахарном диабете, способствуют уменьшению симптомов при болезни/синдроме Рейно и не взаимодействуют с НПВП.
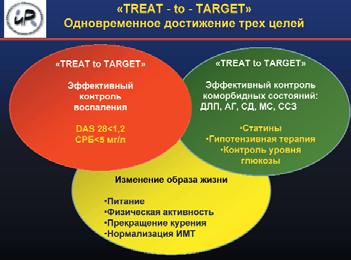
Таким образом, диагностика АГ должна осуществляться согласно рекомендациям РКО. У пациентов с РА, имеющих ≥2 ТФР ССЗ, высокую активность заболевания, длительность РА более 5 лет, принимающих НПВП, ГК, лефлуномид, необходимо более углубленное обследование, направленное на выявление субклинических признаков поражения сердечно-сосудистой системы. Ведение пациента с РА и АГ должно включать устранение возможных причин повышения АД (НПВП, ГК, лефлуномид), рекомендации по изменению образа жизни, решение вопроса о необходимости назначения гипотензивной терапии, статинов и антиагрегантов согласно стратификации риска ССО. Если необходим одновременный прием аспирина и НПВП, следует минимизировать их дозу, использовать ингибиторы протонной помпы. Необходимо динамическое наблюдение за пациентами с РА и АГ. Рекомендуется систематический контроль АД при каждом обращении к ревматологу (не реже 1 раза в 6 мес). При развитии АГ проводят ежемесячный контроль АД до достижения целевых значений. При назначении терапии НПВП или ГК важен ежемесячный контроль АД в течение первых 6 мес, по возможности нужно минимизировать дозу и длительность приема как ГК, так и НПВП. При каждом визите к ревматологу, независимо от наличия у пациента АГ, необходим пересмотр антиревматических препаратов, обладающих потенциальными гипертензивными эффектами.
РА, как и сахарный диабет, относят к заболеваниям с доказанно высоким кардиоваскулярным риском. Если при сахарном диабете стратегия агрессивного скрининга и лечения ССЗ привела к значительному снижению ССО, то при РА решению данной проблемы не уделяется должного внимания. Высокая частота АГ при РА требует проведения агрессивного скрининга и тщательного контроля АД с более низким порогом назначения гипотензивной терапии.
Д.м.н. Д.С. Новикова, старший научный сотрудник лаборатории функциональной и ультразвуковой диагностики,
д.м.н. Т.В. Попкова, руководитель лаборатории системных ревматических заболеваний с группой гемореологических нарушений
ФГБУ «НИИР им. В.А. Насоновой» РАМН
Источник
Повышенное давление
В последнее время проводилось немало исследований, в которых изучалось влияние хронического воспаления суставов на артериальное давление. На сегодняшний день установлено, что артериальная гипертензия у больных ревматоидным артритом встречается гораздо чаще, чем в общей популяции. Причем вероятность чрезмерного повышения давления напрямую зависит от активности патологического процесса в суставах. Следовательно, чем более тяжелая форма артрита у человека – тем выше вероятность развития у него артериальной гипертензии.
Наличие одновременно гипертонической болезни и деформирующего остеоартроза (остеоартрита) у людей преклонного возраста заметно ускоряет прогрессирование обоих заболеваний. Подобное сочетание очень часто приводит к нарушению кальциевого обмена и развитию остеопороза. Поэтому людям с гипертонией и остеоартритом показана заместительная терапия (препараты кальция).
Причины
Как известно, для лечения большинства артритов используются нестероидные противовоспалительные средства и кортикостероиды. При системном применении эти препараты несколько повышают артериальное давление. Длительное лечение указанными средствами может привести к развитию артериальной гипертензии.
Механизм действия ангиотензина-2.
Помимо этого, повышению давления у больных артритами способствуют регулярные боли и хроническое воспаление. Последнее приводит к нарушению нормального функционирования эндотелия сосудов, что способствует развитию атеросклероза. Поврежденный эндотелий имеет свойство синтезировать избыточное количество ангиотензина-2 – вещества, повышающего давление.
Ревматоидный артрит
Как правило, артериальная гипертензия развивается при длительном течении ревматоидного полиартрита. Хроническое воспаление и регулярный прием НПВС (Диклофекак, Ибупрофен, Индометацин) способствуют развитию этой патологии. Метотрексат (препарат, который широко используется в лечении ревматоидного артрита) снижает риск сердечно-сосудистой патологии.
Остеоартрит
Этим заболеванием страдают преимущественно люди пожилого возраста. У них чаще всего поражаются тазобедренные, коленные, локтевые и другие крупные суставы. Это, в свою очередь, приводит к ограничению двигательной активности. Человеку тяжело ходить, работать, выполнять привычные действия. Малоактивный образ жизни способствует развитию ишемической болезни сердца и гипертонической болезни. Поэтому люди с остеоартритом намного чаще страдают от сердечно-сосудистой патологии.
Ревматический артрит
 Ревматизм – это системное воспалительное заболевание, при котором очень часто развивается ревматический кардит.
Ревматизм – это системное воспалительное заболевание, при котором очень часто развивается ревматический кардит.
При остром ревматическом полиартрите давление может повышаться из-за сильной интоксикации. Однако более опасным для человека является воспалительное поражение сердечной мышцы. Это может привести к сердечной недостаточности, приобретенным порокам сердца и другим тяжелым осложнениям.
При подагре
Главной причиной гипертонии при этом заболевании является стойкая гиперурикемия – повышение уровня солей мочевой кислоты в крови. Согласно данным научных исследований, данный фактор приводит к повышению артериального давления почти у половины людей, страдающих этим заболеванием.
Причины гипертонии при подагре:
- повышение активности симпатической нервной и ренин-ангиотензиновой систем;
- гипертрофия сосудистой стенки и повышение сопротивления периферических сосудов;
- поражение почек (уратная нефропатия);
- инсулинорезистентность и повышение реабсорбции (обратного захвата) натрия, удерживающего жидкость в организме.
Профилактика гипертонии
Основным мероприятием в профилактике артериальной гипертензии является разумный прием лекарственных средств. Проводить лечение нужно под строгим контролем врача, а принимать любые фармпрепараты следует лишь с его разрешения. Среди нестероидных противовоспалительных средств предпочтение необходимо отдавать селективным ингибиторам ЦОГ-2 – они более безопасны и намного реже вызывают какие-то побочные эффекты. К этим препаратам относится Мелоксикам, Целекоксиб, Ксефокам.
Нужно запомнить, что своевременное лечение артрита может заметно снизить риск развития гипертонической болезни. Поэтому столь важны такие мероприятия, как соблюдение диеты при подагре, избежание переохлаждений при ревматоидном артрите и сильных физических нагрузок при остеоартрите.
Лечение
Для коррекции давления больным с артериальной гипертензией и артритом следует принимать препараты из группы антагонистов кальция или ингибиторов ангиотензинпревращающего фермента. К первым относится Амлодипин, Верапамил, Дилтиазем, Нифедипин. Наиболее известные ингибиторы АПФ – Эналаприл, Каптоприл, Лизиноприл. Начинать лечение перечисленными препаратами можно только после консультации со специалистом.
Для профилактики остеопороза людям с деформирующим остеоартритом нужно обеспечить поступление достаточного количества кальция в организм. Принимая препараты кальция, следует учесть риск развития мочекаменной болезни. Естественно, патология почек только усугубит течение гипертонической болезни и существенно ухудшит состояние человека. Поэтому предпочтение следует отдавать препаратам на основе цитрата или гидроксиаппатита кальция (Кальций D3 цитрат, Кальцимакс, Гидроксиаппатит кальция).
 Кальций в организме необходим для поддержания структуры костей, нормальной работы нервной и сердечно-сосудистой систем.
Кальций в организме необходим для поддержания структуры костей, нормальной работы нервной и сердечно-сосудистой систем.
Что касается диуретиков – при подагре принимать их категорически запрещено, поскольку эти препараты дополнительно повышают уровень мочевой кислоты в крови. Во всех остальных случаях их можно пить лишь с разрешения врача.
Замена пораженного остеоартритом сустава (тазобедренного, коленного) существенно снижает риск развития инфарктов и другой сердечно-сосудистой патологии. Это можно объяснить снижением потребности в нестероидных противовоспалительных препаратах, уменьшением болевого стресса и заметным повышением двигательной активности. Хирургическое вмешательство позволяет многим людям вернуться к нормальному образу жизни.
Поделиться:
Источник
Повышенное давление

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В последнее время проводилось немало исследований, в которых изучалось влияние хронического воспаления суставов на артериальное давление. На сегодняшний день установлено, что артериальная гипертензия у больных ревматоидным артритом встречается гораздо чаще, чем в общей популяции. Причем вероятность чрезмерного повышения давления напрямую зависит от активности патологического процесса в суставах. Следовательно, чем более тяжелая форма артрита у человека – тем выше вероятность развития у него артериальной гипертензии.
Наличие одновременно гипертонической болезни и деформирующего остеоартроза (остеоартрита) у людей преклонного возраста заметно ускоряет прогрессирование обоих заболеваний. Подобное сочетание очень часто приводит к нарушению кальциевого обмена и развитию остеопороза. Поэтому людям с гипертонией и остеоартритом показана заместительная терапия (препараты кальция).
Повышенное давление при артрите
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Чтобы разобраться, почему беспокоят суставы при беременности, необходимо рассмотреть возможность развития следующих состояний:
- Физиологические изменения.
- Артриты.
- Остеоартроз.
- Последствия травм.
Определение причины боли в суставах при беременности – главный компонент первичного этапа оказания медицинской помощи.
Физиологические изменения
Если появляется артралгия при беременности, то сначала необходимо рассмотреть возможность физиологических причин.
Во-первых, на поздних сроках растет нагрузка на колени, из-за чего может появиться определенный дискомфорт в этой области.
Если говорить о ревматоидном артрите, то он имеет достаточно характерные признаки, указывающие на заболевание. К ним относят:
Красная волчанка тоже протекает с поражением соединительной ткани. Ее признаки сложно перепутать с другими заболеваниями:
- Высыпания на коже лица в виде бабочки.
- Артрит крупных суставов – колени, голеностопы, локти.
- Поражение почек (люпус-нефрит).
При беременности выявляются артриты различного происхождения, но прежде всего следует исключать именно системные заболевания.
Остеоартроз
Последствия травм
- Резкие боли в суставе.
- Припухлость мягких тканей.
- Ссадины или кровоподтеки.
- Деформация сустава.
- Ограничение движений.
Нельзя забывать и о травматических повреждениях, которые не являются редкостью при беременности.
Диагностика
- Биохимический анализ крови (маркеры воспаления, ревмопробы и др.).
- УЗИ суставов.
- Магнитно-резонансная томография.
Показания и противопоказания к физкультуре
ЛФК при артрите назначается всем больным людям за редкими исключениями. Если человек слишком слаб для физических упражнений, используют комплексы микроупражнений и дыхательную гимнастику.
Гимнастика при ревматоидном артрите не назначается лишь при наличии противопоказаний:
- рецидив заболевания, о нём свидетельствуют сильные боли и острые процессы воспалительных реакций;
- системные признаки поражений, которые связаны с нарушением состояния органов: лёгкие, ССС, почки;
- наличие сопутствующих болезней хронического течения: инфекционные поражения, наличие дыхательной или сердечно-сосудистой недостаточности (ССН).
Перед проведением гимнастики при артрите важно провести консультацию со специалистом, он подберёт лучший комплекс движений и оценит его эффективность.
Ревматоидный артрит характеризуется деформацией суставов, ограничением их подвижности и развитием контрактур
Что такое ревматоидный артрит
Современная диагностика сейчас легко может определить ревматоидный артрит ещё на начальных этапах. Однако зачастую в районных консультациях его предполагают в самый последний момент, когда уже есть деформация суставов.
Ревматоидный артрит относится к системным заболеваниям соединительной ткани. Заболевание хроническое, инфекционно-воспалительного происхождения, при котором поражаются и периферические мелкие суставы, и такие крупные суставы как наш позвоночник. Кроме того, разрушительные процессы настолько сильны, что суставы могут перестать выполнять свою функцию до полной неподвижности. Кроме прочего, ревматоидный артрит можно рассматривать как заболевание аутоиммунное. То есть защитная система организма воспринимает свои клетки, как инородные. Она реагирует на собственные клетки, как на вирусы и бактерии, направляя свою агрессию на собственный организм.
На протяжении многих лет и в нашей стране, и зарубежом ищут способы борьбы с ревматоидным артритом. Оно может иметь как острое начало, так протекать в вялотекущей форме. Не имеет сезонности, т.е. появления можно ожидать в любое время года. Ревматоидным артритом нельзя заразиться.
Причины появления отеков
Отеки при артрите – это прямое следствие воспалительного процесса в суставе. Они появляются из-за скопления инфильтрата в суставной сумке. При воспалительном процессе в крупных суставах увеличивается продукция синовиальной жидкости, что приводит к ее скоплению в сумке и развитию выраженной отечности.
Чем тяжелее воспалительный процесс, тем сильнее выражен отек. Особенность отеков при ревматоидном артрите заключается в том, что они увеличиваются во время ночного отдыха и постепенно проходят без лечения в течение дня. Это связано с тем, что после ночного отдыха человек начинает двигаться, трофика синовиальной жидкости постепенно нормализуется, а значит и отечность тканей спадает.
Отеки возникают на любых частях тела, однако наибольший дискомфорт человек испытывает при отекании стоп и голеней. Эти зоны сами по себе склонны к накоплению жидкости из-за особенностей местного движения крови и лимфы, а при патологиях суставов ситуация усугубляется еще больше, поэтому отекшие конечности быстро устают и сильно болят.
Факторы, увеличивающие вероятность развития выраженных отеков:
- застойная сердечная недостаточность;
- патологии почек;
- злоупотребление солью;
- варикозное расширение вен.
При застойной сердечной недостаточности отмечаются отеки ног и лица. В случае, когда на фоне этой патологии протекает ревматоидный артрит, отечность выражена очень сильно и требует комплексного лечения.
Соль приводит к задержке жидкости в организме. Злоупотребление солью влечет за собой сгущение крови, повышение артериального давления и уменьшение частоты мочеиспускания. В результате жидкость задерживается в организме, и появляются сильные отеки. При артрите это также грозит солевыми отложениями в суставах из-за нарушения выведения органических соединений в результате редкого мочеиспускания.
Отек стопы и голени при артрите часто выступает следствием варикозного расширения вен. Это заболевание влечет за собой нарушение кровообращения и движения лимфы в нижних конечностях. При злоупотреблении солью это становится причиной накопления жидкости в тканях нижних конечностей и приводит к сильным отекам.
Причины
Сниженный иммунитет и постоянные воспалительные процессы, возникающие при ревматоидном артрите, часто вызывают различные осложнения, перетекающие в хронические инфекции, проблемы с мочевыводящей и сосудистой системой. Проблемы с почками при заболевании суставов, возникают из-за уже имеющихся патологий, но могут возникать и как самостоятельный недуг.
Зачастую при ревматоидном артрите пациенты страдают васкулитом, амилоидозом и гранулематозом. К поражениям почек приводит использование глюкокортикостероидный препаратов, направленных на устранения воспалительного процесса и деформирующих изменений в суставах.
Среди почечных недугов, возникающих при ревматоидном артрите, чаще всего больные сталкиваются со вторичным амилоидозом. Эту болезнь характеризует поражение почек, возникающее в результате отложений в них амилоида, являющегося специфическим полисахаридно-белкового комплекса, имеющего свойства с картофельным крахмалом. В случаях обширного поражения тканей почек их «рабочие» функции начинают снижаться, приводя к развитию хронической почечной недостаточности являющейся частой причиной смертности среди пациентов больных артритом.
Амилоидоз классифицируют, имеет начальную, субклиническую, клиническую и терминальную стадию. Он имеет протеинурическую, нефротическую, отечно-протеинурическую, гипертоническую и хроническую фазу течения заболевания. К тому же заболевание может развиваться медленно, быстро прогрессировать и возникать в виде рецидивов. Также в медицине представлена и другая классификация недуга, представленная нефропатическим, эпинефропатическим, печеночным и смешанным вариантом амилоидоза.
Принято считать, что постоянные воспалительные процессы в организме при ревматоидном артрите влияют не только на почки, но и приводят к развитию иммунных нарушений, а точнее вызывают угнетение Т-супрессоров, которые влияют на усиленную выработку «опасного» для организма иммуноглобулина. Подобные проблемы, приводя к тому, что в крови появляются амилоиды, представленные особыми белковыми соединениями, закрепляющимися в клетках почечных тканей. Амилоиды не выводятся из организма, а остаются в почках, приводя к развитию почечной недостаточности.
Продукты, запрещенные при артрите
Продуктов, которые категорически нельзя есть при артрите – мало. Часть продукции исключают только на время обострения. Некоторые ингредиенты ограничивают в рационе. Каждый пищевой компонент только косвенно влияет на состав синовиальной жидкости и выработку провоспалительных веществ.
ВАЖНО! Продолжительность острого периода воспаления суставов обычно длится 10-14 дней. Диета поможет сократить этот срок до 5-7 суток.
В диете нельзя употреблять высокоаллергенные продукты, которые провоцируют активацию воспалительных процессов.
Чего нельзя есть при артрите:
- шоколад;
- мед;
- дыню;
- креветки;
- бананы;
- хурму.
Овощи
Некоторые виды овощей рекомендуется ограничить в рационе. К ним относят представителей семейства пасленовых:
картофель;
- баклажаны;
- перец;
- томат.
Причиной является высокая концентрация соланина. Это вещество – ядовитый алкалоид, который содержится в представителях семейства пасленовых. Он влияет на нервную систему и опорно‐двигательный аппарат, может стать причиной развития псориатического воспаления.
Подробно об эффективной диете при псориатическом артрите, пошаговых рекомендациях для восстановления организма читайте в этой статье.
Соланин способствует усилению боли в суставах при артрите. Чтобы количество соланина уменьшилось, обрабатывайте овощи, не употребляйте их в сыром виде. В период обострения нельзя есть пасленовые более 2–3 раз за неделю. В период ремиссии кушайте овощи до 4–5 раз в неделю.
Если артрит подагрической природы, то запрещены к употреблению овощи, богатые пуринами. Среди них: фасоль, щавель, шпинат, горох. Эти продукты способны обострить подагру.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Мясо
Мясо и копчености при артрите есть можно только в период ремиссии. При подагрической природе воспаления эти продукты строго ограничиваются до одного раза в неделю (в вареном виде).
Продукты, запрещенные при артрите:
- мясные бульоны;
- свинина;
- говядина;
- сало;
- колбасы;
- сосиски;
- печень;
- мозги;
- почки.
Из представленных продуктов в организме синтезируются провоспалительные цитокины и мочевая кислота. Они повышают активность ревматоидного артрита суставов.
Общие принципы лечения артрита правильным питанием читайте здесь.
Почему нельзя кушать молочные продукты
Ведутся споры о пользе цельного молока (по причине содержания жиров), но единогласного мнения о запрете этого продукта нет. Диетологи утверждают, что при артрите нельзя употреблять молочные продукты в больших количествах.
Больше 3 стаканов в день нельзя пить:
- цельное молоко;
- кефир;
- ряженку.
Список продуктов, которые нужно строго ограничить:
- твердый сычужный сыр;
- брынза;
- сулугуни.
В сырах содержится большое количество соли. Она задерживает воду в организме, провоцирует появление отеков суставов и болей при артрите. Твердый соленый сыр способствует развитию приступа подагры из‐за высокой концентрации пуринов.
Диета при артрите коленного сустава описана в этой статье.
Приправы
При артрите нельзя есть:
- перец;
- паприку;
- розмарин;
- мускатный орех.
Они задерживают воду и соль в организме, усиливая отеки суставов, способствуют выработке эйкозаноидов (провоспалительных веществ).
Примерный рацион питания при артрите голеностопного сустава читайте в этой статье.
Тугоплавкие жиры и простые углеводы
При заболевании артритом нельзя есть легкоусвояемые углеводы и тугоплавкие жиры. Это приводит к нарушению микроциркуляции в капиллярах, что мешает постоянно синтезировать синовиальную жидкость и обновлять ее состав. Лишний вес на фоне употребления углеводов приводит к дополнительной механической нагрузке на сустав. Хрящевая поверхность стирается с последующим воспалением.
При артрите нельзя употреблять:
фаст‐фуд (картошку‐фри, чипсы);
- баранину;
- мороженое;
- маргарин;
- майонез;
- шоколадную пасту;
- сухие завтраки;
- попкорн;
- плавленый сырок.
Тугоплавкие жиры не перевариваются в организме. Они – источник провоспалительных компонентов (эйкозаноидов). Продукты наносят вред суставам и пищеварительной системе.
Жиры
Нельзя есть при артрите продукты с высоким содержанием жиров животного и растительного происхождения. В жирах животного происхождения содержится большое количество холестерина, в растительных жирах – эйкозаноидов. Это способствует синтезу арахидоновой кислоты. Вещество в организме превращается в простагландины, что провоцирует воспалительные реакции и болезненные ощущения. Исключать эти продукты из рациона не нужно, следует их ограничить.
Жиры содержатся в таких продуктах:
- свинина;
- растительное масло;
- сливочное масло;
- сладости (пальмовый жир).
Избыток холестерина приводит к нарушению кровообращения. Замедленный кровоток ускоряет дегенеративные процессы в суставах. Замедляется регенерация хрящей и синтез синовиальной жидкости.
Артрит пальцев рук тоже можно вылечить с помощью правильного питания. Как это сделать, читайте в этой статье.
Консервы, маринады, соления
Консервы, маринады и соления относятся к перечню того, чего кушать при артрите суставов нельзя. Это объясняется высоким содержанием соли и пуринов. Употребление продуктов провоцирует активацию подагрического механизма воспаления суставов, стимулирует выработку провоспалительных белков. Они нарушают целостность хряща, приводят к изменению состава синовиальной жидкости.
В консервах содержатся опасные для суставов вещества:
пирофосфаты;
- азорубин;
- сульфит натрия.
Они разрушают суставной хрящ, повышают давление и вызывают остеопороз.
Напитки, которые нельзя пить при заболеваниях суставов
Нельзя во время артрита употреблять сладкие газированные напитки. Рекомендовано пить чистую воду, соки, компоты домашнего приготовления с минимальным количеством сахара. Сладкие газировки способствуют появлению лишнего веса, что приводит к стиранию суставов. Они стим
