Гипс после вывиха стопы

Вывихнуть голеностоп можно даже при неосторожном шаге. Правда, в бытовых условиях такая травма возникает нечасто, она более распространена у спортсменов.
Такая травма требует незамедлительного оказания медицинской помощи. Несвоевременное лечение грозит развитием хронического привычного вывиха или подвывиха со снижением работоспособности конечности.
Согласно классификации МКБ-10, вывих лодыжки относится к группе с кодом «S93.0» (сюда же включена травма подтаранной и малоберцовой кости).
Описание травмы: что происходит с суставом при вывихе?
Голеностоп может вывихнуть любой человек, но конкретно у спортсменов это одна из самых часто травмируемых частей тела. В первую очередь от нее страдают спортсмены тех направлений, в которых приходится много бегать, прыгать, или резко смещаться. Не удивительно, ведь этот сустав подвижен, и испытывает огромные нагрузки при любом движении.
Вывихнутый голеностоп подразумевает смещение стопы в сторону относительно исходного положения. В некоторых случаях смещение может дополняться переломом, причем он может быть таким, что появляется раневое отверстие.
Выглядеть со стороны это может жутко: если пострадавший не просто вывихнул лодыжку, а еще и повредил малоберцовую кость, фрагмент кости может выйти наружу. Сторонним людям может показаться, что лодыжка вот-вот «отвалиться», хотя это и не так.
Менее серьезные случаи протекают без открытого раневого отверстия. Стопа просто смещена, хотя это все равно выглядит достаточно устрашающе. Но, насколько бы страшной травма не казалась со стороны, нередко ее удается вылечить без потери функционала конечности.
к меню ↑
Классификация травм
Существует общепринятая классификация вывихов голеностопа, разделенная на три группы: по стороне смещения, по тяжести травмы и по времени, прошедшему с момента получения. Любая классификация одинакова для голеностопа и левой, и правой ноги.

Вывих голеностопа на рентгенографии
Классификация по стороне смещения:
- Передний подтип – развивается в результате сильного удара в область нижней трети голени (кзади) в момент стоящей на поверхности подошвы, или в момент резкого сгибания стопы в дорсальном направлении.
- Задний – развивается в результате сильного удара в область нижней трети голени (кпереди) в момент стоящей на поверхности подошвы, или в момент резкого сгибания стопы в подошвенном направлении.
- Наружный – развивается при смещении стопы внутрь (кнутри), нередко сопровождается переломом медиальной лодыжки.
- Верхний – развивается в результате падения с высоты (необязательно большой), происходит смещение кнаружи. Наиболее редкий тип заболевания.
Классификация по степени тяжести:
- степень №1: происходит разрыв нескольких связочных волокон;
- степень №2: происходит достаточно обширный надрыв связочных волокон;
- степень №3: связочные волокна полностью отрываются от кости, на которой они закреплены.
Классификация по прошедшему времени:
- Свежая травма – прошло не более 3 суток.
- Несвежая травма – прошло примерно 14 дней.
- Застарелый вывих – прошло более 2 недель.
к меню ↑
Причины вывиха
Основной механизм – чрезмерное физическое воздействие на голеностоп. Однако для большей информативности причины делятся на такие виды:
- Форсированное подворачивание стопы наружу или внутрь.
- Резкое изменение положения ноги при зафиксированной на одном месте стопе.
- Резкое смещение стопы кзади в момент ее нахождения параллельно поверхности земли (например, при спотыкании).

Гематомы после вывиха лодыжки
Основные ситуации, приводящие к травме:
- травматизация при занятиях спортом: сюда можно отнести футбол, легкую атлетику, баскетбол, волейбол, прыжки с парашютом (при приземлении), гимнастику, паркур, теннис, и прочие виды спорта, в которых спортсмену приходится много двигаться;
- неосторожные резкие движения ногой, происходящие в бытовых условиях (как пример – из-за скольжения на льду или при подвороте стопы во время хождения на высоких каблуках);
- предрасполагающими факторами являются старческие изменения в организме, остеомиелит, артриты и артрозы любой этиологии, ожирение и злокачественные новообразования.
к меню ↑
Чем это опасно: осложнения, последствия
Такая травма, даже при своевременном лечении, грозит достаточно серьезными последствиями. Особенно плохо обстоят дела у профессиональных спортсменов: нередко они вынуждены покинуть большой спорт, или серьезно потеряют результативность, даже если сустав был вправлен правильно, и реабилитация проходила по всем требованиям.
Осложнения вывиха могут быть самыми разными, но больше всего нужно бояться инвалидности. Она может случиться из-за полной или частичной иммобилизации голеностопного сустава (то есть он становиться неподвижным).
Такое печальное развитие событий происходит редко, и обычно по таким причинам:
- у людей, которые несвоевременно получили медпомощь;
- из-за ошибки при вправлении;
- из-за дополнительных повреждений кроме вывиха;
- из-за несоблюдения предписанного режима в реабилитационный период.
Куда чаще возникает развитие хронической боли, даже при полноценном восстановлении конечности. Это своего рода отголосок травмы, который может ощущаться годами или даже преследовать больного всю оставшуюся жизнь. При нормальном лечении боль обычно отсутствует, и появляется периодически: в неудобном положении сустава, или при повышенной нагрузке (к примеру после непривычно долгой ходьбы или стояния).
Из других возможных последствий:
- Повышается риск развития артрита или артроза.
- Ухудшается подвижность сустава.
- Ухудшается кровообращение стопы.
к меню ↑
Как определить, что вывихнута лодыжка: симптомы
Предположить, что произошел именно вывих, без диагностики можно, но поставить точный диагноз нельзя. Клинические признаки такого повреждения могут напоминать ушиб, растяжение связок, подвывих стопы или даже перелом. Поэтому симптомы позволяют определить предположительный диагноз, в остальном дело за рентгеном.
Симптомы вывиха голеностопа:
- Боль различной интенсивности, но обычно очень сильная. В состоянии покоя, когда пострадавший принимает удобное положение, боль может утихать, но обычно не пропадает полностью. Ощущения усиливаются при пальпации, попытках движения стопой, или попытках встать на ногу.
- Нестабильность в голеностопе – поврежденный сустав находится в «подвешенном» состоянии.
- Изменение внешнего вида поврежденной ноги – наблюдаются видимая невооруженным глазом деформация, сустав принимает неестественный вид.
- Изменение цвета кожи: она может стать красноватой, синеватой или, чаще, фиолетовой.
- Развитие отека (опухоли). Происходит не всегда и не сразу.
- Общее недомогание. Как реакция организма на стресс и саму травму, возможно повышение температуры, озноб, тошнота. Симптом вторичный, проявляется не всегда, и обычно спустя какое-то время после повреждения.
к меню ↑
Как отличить от других видов травм?
Отличить вывих от перелома, ушиба или растяжения с полной уверенностью можно только с помощью диагностики.
Дело в том, что по большей части все травмы этой области похожи друг на друга по симптомам. Единственным явным отличием может стать изменение внешнего вида сустава: при ушибе или растяжении он не будет деформироваться. Перелом можно иногда распознать, если он открытый (то есть кость прорывает кожу, и видна снаружи).

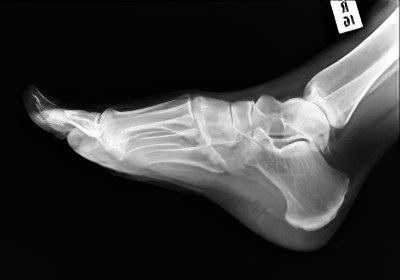
Визуализация вывиха голеностопа
Если же у больного просто немного опухла лодыжка, имеются боли и скованность в движениях – тут уже поставить точный диагноз на глаз не получится.
Поэтому в любом случае нужно обращаться в больницу для диагностики. Без нее даже опытный врач сможет только высказать предположение, но никак не точный диагноз, и тем более не сможет определить его тип и сложность.
к меню ↑
Методы диагностики
Стандартным методом является рентгенография, причем желательно современная цифровая. Она позволяет точно определить и саму травму, и ее характеристики.
У рентгена есть и минус: он не покажет подробное состояние мягких тканей вокруг повреждения. Поэтому лишь в редких случаях можно определить развитие внутреннего кровотечения или разрыва нервных узлов.
В таких случаях вместо рентгена лучше использовать МРТ голеностопа. Магнитно-резонансный томограф хорошо отображает мягкие ткани, особенно если используется аппарат с мощностью более 1.5 Тесла.
Если же нужно максимально точно оценить костные ткани и сам сустав, то идеально подойдет компьютерная томография, которая в разы эффективнее рентгена. КТ также позволяет определить состояние мягких тканей, но несколько хуже, чем МРТ.
Однако и КТ, и МРТ перед вправлением назначают очень редко, по таким причинам:
- Сама процедура занимает дольше времени. Это неприятно и для самого пациента (придется дольше терпеть боль, причем в процессе нельзя будет двигаться, чтобы не смазать результат), и вредно для сустава (вывих нужно как можно быстрее вправить).
- Томографы обычно стоят только в крупных областных больницах, или в частных клиниках. Поэтому провести такую диагностику прямо на месте редко удается: в большинстве больниц доступен только рентген.

Механизм вывиха лодыжки
Поэтому почти всегда первичная диагностика ограничивается рентгеном. После снимка проводят вправление, а уже потом могут дополнительно проводить КТ или МРТ.
к меню ↑
Первая помощь
Крайне важно оказать пострадавшему первую помощь.
Этапы оказания первой помощи:
- Осмотрите поврежденный сустав, спросите у пострадавшего о его ощущениях.
- Усадите или уложите пострадавшего, не давайте ему пытаться встать на ногу или прикасаться к голеностопу.
- Если не знаете, как действовать дальше/нет возможности самим доставить пострадавшего в травмпункт/не знаете, куда именно его нужно везти: позвоните в скорую. Вкратце опишите, в каких условиях была получена травма, какие симптомы наблюдаются. Диспетчер либо пришлет наряд, либо объяснит дальнейшие действия.
- По возможности положите травмированную ногу на возвышенность, чтобы уменьшить приток крови и развитие отека.
- Можно дать обезболивающее.
Снимать обувь стоит, если это узкие туфли или высокие сапоги/ботинки. Если обувь свободная (к примеру кроссовки), то можно оставить ее на ноге, а в больнице уже врач определит, нужно ли снимать ее до вправления.
Если есть возможность, то нужно самостоятельно доставить пострадавшего в ближайший травмпункт. На общественном транспорте или пешком сделать это будет сложно, поэтому лучше либо вызвать такси, либо отправиться на личном авто. Если травма только одна (только вывих голеностопа), то почти всегда пострадавший находится в сознании, трезво оценивает ситуацию, и сможет передвигаться, опираясь на кого-то.
к меню ↑
Как вправляют и накладывают ли гипс?
Если у вас нет профильных знаний и опыта, нельзя пробовать вправить сустав на месте. Эта процедура проходит только в условиях стационара, поликлиники или травмпункта под руководством специалиста.

Фиксатор при вывихе голеностопа
Вправление осуществляет врач-травматолог или хирург, под обезболивающим. Сама процедура занимает мало времени, обычно несколько минут.
После вправления сустав фиксируется. Способ фиксации зависит от тяжести травмы:
- Если травма легкая, без осложнений, то можно ограничиться эластичным бинтом или ортезом.
- Если травма средняя, накладывается U-образная гипсовая лангета. Носить ее придется около 10-12 суток.
- Если травма тяжелая, накладывается циркулярный гипс, который закрывает конечность от кончиков пальцев до верхней части лодыжки. Носят ее обычно около 3 недель.
По необходимости могут ввести медикаменты: обычно используются болеутоляющие средства, нестероидные противовоспалительные препараты.
Сразу после накладывания гипса больной может отправляться домой.
к меню ↑
Можно ли вправить самостоятельно?
Самостоятельно вправить сустав можно только в самых крайних случаях: когда до ближайшего травмпункта очень далеко, или до него не удастся добраться с травмой. К примеру, если такая ситуация произошла в туристическом походе, или на даче, и вокруг нет людей, которые могли бы помочь, или в других подобных ситуациях.

Вправление голеностопа
На изображении видно, как нужно действовать для вправления.
к меню ↑
Реабилитационный период
Реабилитация это крайне важный период в лечении любой травмы и болезни. Главная цель реабилитации – полностью восстановить функционал поврежденной конечности (что, впрочем, удается не всегда).
Реабилитация проходит примерно одинаково как у взрослых больных, так и у детей. Однако для ребенка подготавливается особый курс реабилитационных физических упражнений, несколько облегченный, нежели у взрослых.
Период реабилитации подразумевает:
- ЛФК (лечебная физкультура).
- Проведение массажа голеностопа (только не мануального).
- Проведение физиотерапевтического лечения.
- Некоторым больным помогает тейпирование (как минимум от спазма мускулатуры).
В зависимости от симптомов, можно накладывать компрессы с противовоспалительными средствами, использовать болеутоляющие мази.
Учтите: правильно проводимая реабилитация уменьшает срок восстановления конечности, и наоборот.
к меню ↑
Лечение вывиха голеностопа (видео)
к меню ↑
Когда можно ходить?
Сколько должна длиться дней реабилитация, и когда можно начать ходить после снятия гипса – зависит от многих факторов (и степени тяжести повреждения, и индивидуальных особенностей организма, и возраста пациента, и точности соблюдения врачебных указаний).
Реабилитация в среднем занимает 3 месяца: за такой срок сустав почти полностью восстанавливает свою работоспособность, и больной уже может начинать ходить, не особо опасаясь. Полное выздоровление может идти намного дольше, вплоть до нескольких лет (при серьезных травмах).
Ходьба с поддержкой обычно допускается через 2-3 недели после вправления. Двигаться обязательно нужно аккуратно, медленно, выбирая ровную поверхность для стопы. Для поддержки нужно использовать костыли: самостоятельно становиться на поврежденную ногу нельзя.
к меню ↑
Прогноз
При вывихах 1-2 степени (легком и простом) прогноз в большинстве случаев благоприятный. При правильном и своевременном вправлении и соблюдении реабилитационных мер работоспособность сустава восстанавливается в полной мере. Если травма произошла у пожилого человека, то возможны осложнения.
Прогноз при осложненной травме зависит от того, насколько быстро и правильно вправят голеностоп, сколько пациенту лет и в каком состоянии его организм, будут ли соблюдаться все реабилитационные меры, и будет ли в будущем осуществляться нагрузка на сустав. Вероятность осложнений выше, чем при вывихах 1-2 степени.
к меню ↑
Меры профилактики
Поскольку такое повреждение можно получить и в бытовых условиях, каждому следует соблюдать меры предосторожности:
- Не носить обувь на высоком, неустойчивом каблуке.
- Осторожно ходить по скользкой дороге.
- Смотреть под ноги и быть осторожным во время бега, ходьбе по ступенькам (особенно при спуске), ходьбе по неровным поверхностям (к примеру по камням на пляже).
- Перед физическими нагрузками (бегом, прыжками, выполнением различных упражнений, в которых задействован голеностоп) обязательно разминаться и выполнять растяжку.
- Почаще ходить (вывих с большей вероятностью случится у человека со слабыми мышцами, непривычными к нагрузкам).
- Предотвращать или своевременно лечить заболевания, которые повышают риск травмы.
Профилактические меры не дадут полной безопасности, но могут существенно снизить вероятность повреждения.
Источник
Содержание:
- Что такое вывих стопы?
- Вывих стопы в голеностопном суставе
- Подтаранный вывих стопы
- Вывих стопы в предплюсневом отделе
- Вывих плюсневых костей стопы
- Вывих пальцев
Что такое вывих стопы?
На вывих стопы выпадает около 2% всех случаев травматических вывихов, но данный вид травмы включает в себя множество разновидностей. К примеру, вывихом стопы считают вывих голеностопного сустава, вывих таранной кости, подтаранный вывих, вывихи плюсневых и подплюсневых костей, а также вывихи пальцев. Каждая из этих разновидностей вывихов имеет свои особенности, клинические проявления и методы лечения.
В силу анатомических особенностей строения стопы, вывихи в ней случаются гораздо реже переломов. Обычно для этого необходима довольно большая внешняя сила, и причиной становятся падения с высоты и дорожно-транспортные происшествия.
Вправлять стопу самостоятельно нельзя. Первая помощь заключается в фиксации стопы (она должна быть неподвижной) и доставлении пострадавшего в больницу. Также для устранения болевого синдрома можно дать человеку обезболивающее средство. В больнице пациенту сделают рентген и установят точный диагноз.
Вывих стопы в голеностопном суставе
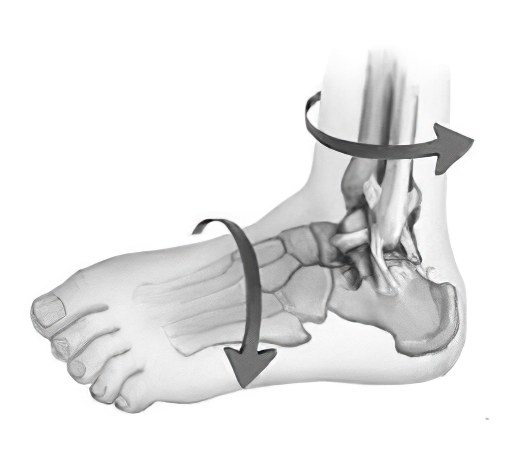
Вывих стопы в голеностопном суставе – довольно редкое явление. При такой травме связки голеностопного сустава разрываются, как и капсула сустава, а лодыжка ломается. Другие суставы при вывихе ломаются значительно реже. Вывих голеностопного сустава может быть нижним, верхним, передним, задним, внутренним и наружным.
При наружном вывихе стопы ломается наружная лодыжка, а стопа подвертывается вбок и наружу. Если стопа подвернута внутрь, ломается внутренняя лодыжка. Причиной заднего вывиха стопы становится сильный удар по голени или резкое и сильное сгибание подошвы. Если ударить по голени сзади или согнуть стопу в тыльную сторону, происходит передний вывих. Падение с высоты чревато верхним вывихом стопы.
Симптомами вывиха стопы в голеностопном суставе становятся боль и невозможность стать на ногу. При этом сама стопа деформируется.
После вправления голеностопного сустава на ногу накладывают гипс от кончиков пальцев и до трети бедра. Человек должен носить гипс три недели, после чего его снимают и начинают разрабатывать суставы. Но иммобилизация может длиться и до восьми недель.
Подтаранный вывих стопы
Подтаранный вывих стопы затрагивает таранно-пяточный и таранно-ладьевидный суставы. Он происходит, если стопу резко подвернуть в каком-либо направлении. При этом происходит смещение таранной кости с нормальной позиции, а в противоположном конце стопы разрываются связки. Симптомами становятся резкая боль в стопе и изменение её формы.
После обезболивания и вправления сустава пострадавшему накладывают гипсовую повязку, которую он обязан носить до шести недель. При этом очень важно правильно сформировать свод стопы. Когда гипс снимут, для восстановления полноценного функционирования стопы пациенту рекомендуют занятия лечебной физкультурой и ношение специальной ортопедической обуви.
Вывих стопы в предплюсневом отделе
Вывих стопы в предплюсневом отделе возможен, если стопу резко повернуть в сторону. Он характеризуется сильной болью в стопе, усиливающейся при малейшем движении. Помимо этого, наблюдается быстро прогрессирующая отечность стопы. Это происходит из-за нарушения кровообращения ниже места вывиха. Пострадавшему нужно как можно быстрее дать обезболивающее средство и доставить в больницу, где вывих вправят и наложат гипсовую повязку, носить которую полагается до восьми недель. После снятия гипса и проведения комплекса реабилитационных процедур человеку рекомендуется носить ортопедическую обувь или специальные супинаторы.
Вывих плюсневых костей стопы
Вывих плюсневых костей стопы – достаточно редкое явление. Он может быть как полным, так и неполным. Полный вывих характеризуется смещением всех плюсневых костей, а при неполном вывихе лишь отдельные кости меняют свое нормальное положение. Помимо боли и деформации стопы, отмечается её укорочение и расширение в переднем отделе. Вывих вправляют под анестезией и накладывают гипсовую повязку до колена, моделируя свод стопы. Гипс носят восемь недель, после чего назначаются ряд физиотерапевтических процедур и занятия лечебной физкультурой. Специальные супинаторы рекомендуется носить около года. В редких случаях для лечения вывиха плюсневых костей стопы необходима хирургическая операция.
Вывих пальцев
Прямой удар по пальцам ноги или плюсне может вызвать вывихи пальцев. Вывих происходит между фалангами и костями плюсны, вызывая боль в области пальца и его деформацию. Палец отекает и выглядит укороченным. Данные вывихи вправляют под местной анестезией, после чего фиксируют с помощью гипсовой лонгеты или спицы. Гипс снимают через две недели.

Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
