Гнойный артрит у новорожденного
Этиология и патогенез. Вызывается различной, по большей части кокковой, флорой, по большей части стафилококком, немало более редко — стрептококком, гонококком, менингококком, пневмококком, синегнойной и кишечной палочками, сальмонеллами, палочкой инфлюэнцы, различной условно-патогенной флорой. У 30 % детей с гнойным артритом возбудителя выделить не удается. Инфекция попадает в сустав или именно при ранении, повреждении, манипуляции, пункции, или при переходе с ближайших тканей, прорыве близлежащего гнойного очага (остеомиелит, флегмона, инфицированная ранение и т. п.).; сустав может инфицироваться тоже метастатическим путем из отдаленного очага воспаления (воспаление легких, вагинит, отит, тонзиллит, фурункулез и т. п.). Гнойный артрит — нередкое проявление общего сепсиса (септический артрит), в особенности у новорожденных и детей I-го полугодия жизни.
Клиническая картина. Старт высокая температура тела, тяжелое общее положение. В воспалительный процесс вовлекаются 1-2 сустава, по большей части коленный, после тазобедренный, локтевой, голеностопный. Форма сустава меняется за счет воспалительной инфильтрации тканей, выпота в его полость, а время от времени в связи с деструктивными изменениями в эпифизах. Кожа над суставом напряжена, лоснящаяся, гиперемирована, горячая на ощупь; отмечается резкая болезненность, в связи с чем конечность фиксирована в удобном для облегчения болевые ощущения положении; при воспалении тазобедренного сустава нога согнута, приведена, ротирована («состояние лягушки»).
Тяжесть состояния больных гнойным артритом усугубляется на фоне сепсиса. У резко ослабленных детей в состоянии анергии признаки гнойного артрита могут быть слабо выраженными или стертыми, как и проявления сепсиса в целом.
Рентгенологическое исследование суставов не выявляет в I-е время отклонений; в последующем определяются утолщение контуров суставной сумки, остеопороз суставных концов костей; в более поздние фазы — сужение суставной щели, узурация костной и хрящевой ткани. В крови — нейтрофильный лейкоцитоз, увеличенная СОЭ. При пункции сустава получают гнойное содержимое с наличием возбудителя.
Диагноз. Учитывают типичные клинические проявления о. артрита, данные анамнеза о нагноительной инфекционной бол, ранении, симптомы сепсиса (при септическом артрите), и результаты лабораторного исследования крови и синовиальной жидкости. Основным методом этиологической диагностики является бактериологический разбор суставного выпота и крови, повторяемый при потребности многократно.
Прогноз. Серьезен при позднем и недостаточно активном лечении.
Лечение. Комплексное лечение предполагает: 1) использование антибиотиков широкого спектра действия и эффективных в первую очередь в отношении стафилококка; 2) иммобилизацию ноги и руки; 3) эвакуацию экссудата при помощи пункции; 4) при потребности (неэффективность консервативных мер или показания к срочной декомпрессии) — оперативное вмешательство на суставе.
Антимикробные препараты назначают внутримышечно или внутривенно в высоких дозах с учетом антибиотикограммы; показано сочетание отдельных антибиотиков и последних с сульфаниламидными препаратами длительного действия и нитрофурановыми производными.
Антимикробные препараты вводят тоже в полость сустава после предварительного удаления гноя и промывания полости антисептиками. Промежутки м/у пункциями определяются быстротой накопления экссудата и его количеством; пункции прекращают, когда синовиальная жидкость становится серозной. Укола гидрокортизона в сустав и физиотерапия в острой фазе гнойного артрита не показаны.
С целью снижения стафилококковой отравлении используют антистафилококковый гаммаглобулин, максимально эффективный в ранней фазе. Стафилококковый анатоксин рекомендуют вводить подкожно при затяжной стафилококковой инфекции короткими курсами. Для дезинтоксикации используют внутривенное вливание плазмы, глюкозы с аскорбиновой кислотой при потребности производят переливание крови, вводят гаммаглобулин. Проводится тоже симптоматическая терапия (болеутоляющие, сердечные, другие и антианемические средства).
Показания к артротомии и дренажу сустава появляются при современной консервативной терапии редко, чаще всего, при ее неэффективности на протяжении ближайших семи суток.
Источник
Инфекционный (септический, гнойный) артрит – это воспаление, возникающее в результате попадания в сустав бактерий, вирусов, простейших, микоплазм или грибков. Патогенный микроорганизм обычно вначале поражает синовиальную оболочку, а затем и близлежащие ткани.
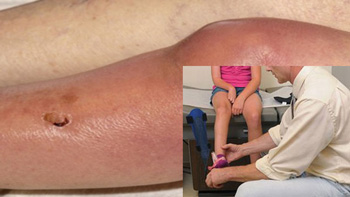 Инфекционный артрит может возникать в любом возрасте, в том числе и у ребенка. Чаще всего он развивается у детей младше 3 лет. Риск появления данной патологии выше у тех, кто имеет хронические заболевания опорно-двигательной системы, ревматоидный артрит, отягощенную наследственность (наличие артритов, ревматических заболеваний у ближайших родственников), иммунодефицитые состояния, хронические заболевания, перенес операции или травмы суставов.
Инфекционный артрит может возникать в любом возрасте, в том числе и у ребенка. Чаще всего он развивается у детей младше 3 лет. Риск появления данной патологии выше у тех, кто имеет хронические заболевания опорно-двигательной системы, ревматоидный артрит, отягощенную наследственность (наличие артритов, ревматических заболеваний у ближайших родственников), иммунодефицитые состояния, хронические заболевания, перенес операции или травмы суставов.
Существует два пути попадания инфекции в сустав:
- снаружи (при травмах или медицинских манипуляциях);
- из других очагов инфекции внутри организма.
Оба варианта являются актуальными для ребенка. Дети очень подвижны, поэтому случаи травмирования для них не редки. Иногда при повреждении тканей патогенные микроорганизмы могут попасть в сустав, вызывая в нем воспаление. Также заражение может быть связано с проведением медицинских манипуляций (внутрисуставные инъекции, хирургические вмешательства). К счастью, в настоящее время подобные ситуации встречаются крайне редко, но о них также следует помнить.
Микроорганизмы могут попадать в сустав при укусах животных (собак, кошек, грызунов). Возможно контактное распространение инфекции из близлежащих очагов (например, при остеомиелите). Патогенный агент также может проникать в сустав с током крови из других очагов инфекции в организме (при заболеваниях органов дыхания, мочевыводящих путей, менингите и любых других процессах).
Основные причины инфекционного артрита у детей
Артрит наиболее часто возникает на фоне следующих инфекционных заболеваний:
- гнойничковые и грибковые болезни кожи;
- заболевания органов дыхания;
- кишечные инфекции (чаще – сальмонеллез);
- остеомиелит;
- инфекции, полученные от матери при родах.
 При проникновении микроорганизмов из других очагов, сначала инфекционный агент попадает в кровь и размножается там. Таким образом, возникает сепсис (отсюда другое название заболевания – септический артрит). С током крови или лимфы возбудитель может разноситься по всем органам, в том числе, попадает в суставы, приводя к возникновению инфекционного артрита.
При проникновении микроорганизмов из других очагов, сначала инфекционный агент попадает в кровь и размножается там. Таким образом, возникает сепсис (отсюда другое название заболевания – септический артрит). С током крови или лимфы возбудитель может разноситься по всем органам, в том числе, попадает в суставы, приводя к возникновению инфекционного артрита.
Дальнейшие особенности патогенного процесса зависят от характера возбудителя. Обычно микроорганизм размножается в синовиальной жидкости, внедряясь в ткани сустава и продуцируя токсины. Из крови в суставную жидкость начинаю поступать лейкоциты, разрушающие инфекционный агент, после чего они сами распадаются. Так в полости сустава накапливается гнойный экссудат (гной – это остатки лейкоцитов). Этот процесс сопровождается повреждением тканей сустава (синовиальной оболочки, хрящей, связок). При некоторых инфекциях (например, стафилококковая) необратимые изменения в суставе развиваются уже через несколько часов.
 Иногда первичный очаг инфекции выявить так и не удается. Некоторые виды инфекционных артритов могут приобретать хроническое течение.
Иногда первичный очаг инфекции выявить так и не удается. Некоторые виды инфекционных артритов могут приобретать хроническое течение.
Возбудителями инфекционных артритов наиболее часто являются следующие микроорганизмы:
- золотистый стафилококк;
- стрептококк группы В;
- гемофильная инфекция;
- кишечная палочка;
- протей;
- синегнойная палочка;
- нейссерия гонореи.
Эффективными мерами профилактики инфекционных артритов у детей является проведение профилактической вакцинации против гемофильной и пневмококковой инфекций, кори, эпидемического паротита. Известно, что заболевания, вызванные этими микроорганизмами, нередко осложняются воспалением суставов.
Симптомы заболевания
Как правило, инфекционный артрит возникает остро. Характерно ухудшение общего состояния (высокая лихорадка, слабость) и появление воспалительных изменений со стороны сустава.
Симптомами инфекционного артрита у детей могут быть:
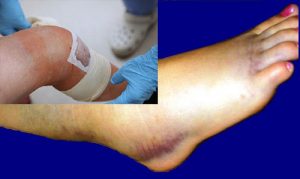
- увеличение сустава в размере из-за резкого отека и накопления экссудата в суставной полости;
- покраснение над местом воспаления (может быть на коленке, в паху, в подмышечной области), кожа становится горячей на ощупь;
- выраженная боль в воспаленных суставах, которая усиливается при движениях;
- дети щадят пораженный сустав: стараются не двигать конечностью, придать ей удобное (вынужденное) положение, перестают ходить, могут придерживать больной сустав рукой;
- так как септический артрит является инфекционным процессом, то, как правило, характерна выраженная интоксикация: слабость, вялость или, наоборот, возбуждение, высокая температура тела (38,5° С и выше), снижение аппетита, возможны тошнота и рвота, боли в мышцах, головные боли, менингеальные симптомы и другие проявления.
Наиболее часто септический артрит затрагивает крупные суставы ног: коленные, голеностопные, тазобедренные. Нередко воспаляются сразу несколько суставов.
Не всегда артрит сопровождается выраженными симптомами интоксикации. Поэтому отсутствие повышения температуры не исключает наличие инфекционного воспаления сустава. У ребенка следует обращать внимание на такие неспецифические симптомы, как утомляемость, капризность, потеря аппетита, потливость, отказ от привычных движений (например, маленький ребенок может перестать ходить, ползать, сидеть, играть с игрушками), повышение температуры до субфебрильных цифр (37,5-37,8°С). Для подтверждения или исключения данного диагноза необходимо провести ряд диагностических манипуляций.
Особенности возникновения артрита вирусной этиологии
Артриты вирусной этиологии могут возникать при краснухе, эпидемическом паротите (свинке), гриппе, вирусном гепатите. Для них характерны следующие особенности:
- возникают на пике проявлений заболевания или после;
- симптомы артрита нестойкие и обычно проходят за несколько дней, может наблюдаться «летучесть» поражения (сегодня болит один сустав, завтра – другой);
- доброкачественное течение: как правило, после болезни не остается патологических изменений в суставе.
В теплое время года не следует забывать о возможности возникновения артрита после укуса клеща. В этом случае заболевание связано с попаданием в организм одного из видов спирохет (боррелий), и развитием боррелиоза или болезни Лайма. Для данной патологии характерно поражение одного или нескольких крупных суставов, возможно – симметричное. Проявления заболевания обычно полностью проходят через несколько недель, но возможен рецидив артрита и его переход в хроническую форму.
 Особенности течения имеет и туберкулезный артрит. Он обычно развивается подострок, симптомы его могут быть стертыми, поэтому диагностируется поздно и приводит к необратимым изменениям в суставах. Туберкулез наиболее часто затрагивает крупные суставы ног (коленный, тазобедренный, голеностопный), лучезапястный сустав, позвоночный столб. Кожа над местом воспаления утолщена, может отмечаться гипотрофия мышц.
Особенности течения имеет и туберкулезный артрит. Он обычно развивается подострок, симптомы его могут быть стертыми, поэтому диагностируется поздно и приводит к необратимым изменениям в суставах. Туберкулез наиболее часто затрагивает крупные суставы ног (коленный, тазобедренный, голеностопный), лучезапястный сустав, позвоночный столб. Кожа над местом воспаления утолщена, может отмечаться гипотрофия мышц.
Артрит гонококковой этиологии у детей встречается редко. Он может возникать у новорожденных детей при заражении от матери во время родов или у подростков, инфицированных половым путем. Гонококковый артрит часто сопровождается деструктивным кожно-суставно-теносиновиальным синдромом: высокая лихорадка 5-7 дней, высыпания на коже и слизистых (могут быть различного вида: точечные, пузырьки, пузыри, геморрагии и другие). Артрит носит мигрирующий характер, могут отмечаться изолированные боли в суставах (артралгии). Обычно поражается небольшое количество суставов (от одного до нескольких), чаще мелких (суставы кистей, запястий), локтевые, коленные, реже – голеностоп и позвоночник. Признаки поражения мочевыводящих путей (уретрит, цервицит) могут отсутствовать.
Если инфекция возникла после укуса (собаки, кошки, грызуны), то она, как правило, развивается в течение 2 суток. Может сопровождаться высыпаниями, лихорадкой, болями в суставах, воспалением местных лимфоузлов.
Диагностика
Появление отека и покраснения сустава, ограничение движений, боль и другие симптомы, характерные для артрита у детей – показание для экстренной консультации врача. Специалист проведет осмотр ребенка, а также назначит необходимое обследование.
При диагностике инфекционного артрита используются следующие методы:
- Лабораторные исследования:
- общий анализ крови: выявляются воспалительные изменения (как правило, сильно выраженные): лейкоцитоз (увеличение количества лейкоцитов) со «сдвигом формулы влево» (повышение количества палочкоядерных форм), ускорение СОЭ, при вирусных процессах возможен лимфоцитоз (повышение содержания лимфоцитов), при тяжелых инфекционных процессах возможны анемия, тромбоцитопения;
- биохимический анализ крови: повышение С-реактивного белка (как маркер активно текущего инфекционного процесса), сдвиги в белковых фракциях;
- посев крови может выявить наличие возбудителей;
- другие исследования: анализы мочи (если инфекционный процесс локализуется в мочевыводящих путях или почках), определение наличия антител к конкретным возбудителям и другие.
- Инструментальные методы исследования:
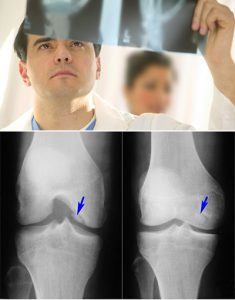
- рентгенография воспаленных суставов (делают снимки больного, а также, для сравнения, здорового сустава в двух проекциях): основной метод исследования при артритах, выявляющий деструктивные изменения в костной ткани (появляются обычно не ранее 2 недели заболевания) и некоторые другие признаки заболевания;
- КТ и МРТ также могут использоваться для диагностики воспаления (обычно в тех случаях, когда сустав недоступен для осмотра и пункции, например, позвоночник), кроме того, МРТ выявляет изменения в мягких тканях;
- УЗИ суставов может применяться как вспомогательный метод для диагностики артритов крупных суставов (например, коленного);
- обследование внутренних органов: для выявления инфекционных очагов в других органах могут использоваться рентгенография органов грудной клетки, УЗИ органов брюшной полости и почек, УЗИ сердца (эхокардиография) и другие методы.
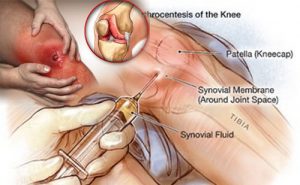
- Пункция воспаленного сустава.
Является обязательной процедурой при инфекционном артрите. Исключение составляют артриты мелких или глубоко расположенных суставов (например, позвоночника).
Пункция относится как к диагностическим, так и к лечебным манипуляциям. 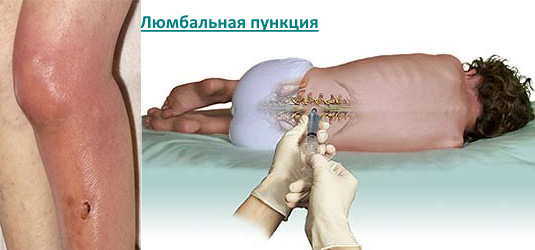 С ее помощью можно провести исследование полученного экссудата (выявить в нем повышенное содержание лейкоцитов, обнаружить патогенный микроорганизм), эвакуировать гной из суставной полости, провести ее промывание, ввести внутрь лекарственные вещества (антибиотики, гормональные средства).
С ее помощью можно провести исследование полученного экссудата (выявить в нем повышенное содержание лейкоцитов, обнаружить патогенный микроорганизм), эвакуировать гной из суставной полости, провести ее промывание, ввести внутрь лекарственные вещества (антибиотики, гормональные средства).
Как правило, рентгенография, КТ, МРТ и УЗИ не дают информацию о характере воспаления сустава. Поэтому подтвердить инфекционный артрит можно лишь после пункции и исследования полученной суставной жидкости.
На основании полученных результатов проведенных диагностических процедур врач может определить характер заболевания и назначить лечение.
Лечение инфекционного артрита у детей
Лечение инфекционного артрита у детей должно осуществляться в стационаре.
Изменения в суставах при инфекционном процессе прогрессируют настолько быстро, что за сутки в них уже могут возникнуть необратимые изменения, которые в дальнейшем потребуют пластики сустава.
В целом, терапия как при других артритах комплексная и включает следующие методы: общие мероприятия, использование медикаментозных препаратов, лечебную физкультуру, физиотерапию и другие процедуры.
Методы лечения
Общие (режимные) мероприятия:
- постельный режим с обеспечением покоя воспаленного сустава;
- в первые дни нередко проводят иммобилизацию сустава;
- диета, обеспечивающая ребенка всеми необходимыми питательными веществами.
Лекарственные средства:
- Антибиотики – основные препараты, использующиеся для лечения инфекционного артрита. Выбор того или иного средства зависит от характера возбудителя заболевания, возраста ребенка и индивидуальных противопоказаний.
- Нестероидные противовоспалительные препараты – уменьшают проявления воспаления, боль, снижают температуру тела.
- Стероидные гормональные препараты – также используются с противовоспалительной целью.
- Другие симптоматические средства (например, антигистаминные препараты, обезболивающие средства).
 Лечение при любых артритах назначается только врачом. Многие препараты у детей применяются ограниченно или не совсем не используются из-за возможного негативного влияния на организм ребенка. Антибиотики назначаются не менее чем на 3-4 недели, а после их отмены длительно продолжается лечение другими средствами.
Лечение при любых артритах назначается только врачом. Многие препараты у детей применяются ограниченно или не совсем не используются из-за возможного негативного влияния на организм ребенка. Антибиотики назначаются не менее чем на 3-4 недели, а после их отмены длительно продолжается лечение другими средствами.
Медикаментозные препараты могут вводиться внутривенно, внутримышечно, внутрисуставно, приниматься через рот.
К лечебным мероприятиям также относится пункция сустава, с помощью которой удаляют гной из суставной полости и вводят внутрь лечебные средства.
Хирургическое вмешательство показано при выраженных деструктивных изменениях в суставах.
Терапия инфекционного артрита длительная и занимает многие месяцы. На этапе реабилитации осуществляются:
- лечебная физкультура;
- физиотерпевтические процедуры;
- санаторно-курортное лечение.
Прогноз
 Прогноз инфекционного артрита благоприятный при правильном и своевременно начатом лечении. В этом случае возможно полное выздоровление с восстановлением функции сустава.
Прогноз инфекционного артрита благоприятный при правильном и своевременно начатом лечении. В этом случае возможно полное выздоровление с восстановлением функции сустава.
Острые бактериальные артриты могут приводить к необратимым изменениям в суставе в течение нескольких часов.
Прогноз заболевания хуже при наличии факторов риска (перенесенные травмы или операции на суставах, ревматоидный артрит и другие).
При тяжелых воспалительных процессах, возникших на фоне генерализованных инфекционных состояний, прогноз зависит от степени вовлечения в патологический процесс других органов (кардит, нефрит, менингит и другие тяжелые проявления).
Источник
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
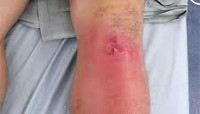
Гнойный артрит
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
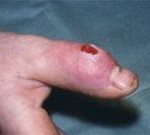
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Источник
