Гнойный артроз голеностопного сустава
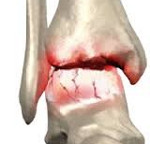
Гнойный артрит голеностопного сустава (ГАГС) – острое воспалительное заболевание сочленения костей голени со стопой. В статье мы разберем гнойный артрит голеностопного сустава, причины и лечение.
 ГАГС
ГАГС
Внимание! В международной классификации болезней 10 (МКБ-10) пересмотра заболевание обозначается кодом I13.
Причины и механизм нагноения
Суставы и кости представляют собой стерильные ткани. Если бактерии проникают в них, развивается гнойный артрит или остеомиелит. Другие микроорганизмы (грибы, простейшие) редко становятся причиной инфекционный заболеваний.
Инфекция может быть либо гематогенной, либо непрерывной. Она может возникать из соседней инфекции мягких тканей или попадать при инвазивном вмешательстве (пункция, хирургия, артроскопия). Особое место занимают инфекции, связанные с имплантатами.
Некоторые болезни увеличивают риск развития гнойного артрита или остеомиелита, ухудшают прогноз или осложняют терапию. К ним относятся хронические заболевания печени или почек, сахарный диабет, злокачественные новообразования, злоупотребление наркотиками, недоедание и лечение стероидами или цитостатиками.
При гнойном артрите дегенеративные или воспалительные заболевания суставов (хондрокальциноз и др.) считаются предрасполагающими факторами.
 Стероидный противовоспалительный препарат «Кортизон»
Стероидный противовоспалительный препарат «Кортизон»
Артрит верхней и нижней лодыжки – в отличие от артрита бедра и колена – часто возникает из-за травмы. При правильном установлении причины врач способен назначить подходящую в конкретном случае схему терапии.
Гнойный артрит чаще всего гематогенен (инфекция попадает в сустав с током крови). В 90% случаев это моноартрит (поражается только один сустав).
Сустав болезненный, покрасневший, перегретый. Появляется выпот в суставной сумке, возникает сильная боль. Отмечается повышенная температура или лихорадка, присутствуют признаки инфекции в анализе крови: ускорение оседания эритроцитов, увеличение уровня C-реактивного белка (CRP), лейкоцитоз.
Решающим в постановке диагноза считается исследование синовиальной жидкости и исключение неинфекционных причин острого артрита (подагра, хондрокальциноз). При бактериальном артрите жидкость гнойно-мутная. Сниженная концентрация глюкозы (менее 20% измеренного уровня в крови) и повышенный уровень лактата указывают на бактериальную инфекцию.
 Лактат
Лактат
К наиболее распространённым патогенным микроорганизмам гнойного артрита относят золотистый стафилококк (50% случаев) и стрептококки (25%). Около 15% случаев вызывается грамотрицательными бактериями (E. coli, Pseudomonas aeruginosa). Если гнойный артрит стал результатом операции, обычно его провоцируют стафилококки. После артроскопии часто обнаруживаются коагулазаотрицательные стафилококки. Гонококковые инфекции в наши дни возникают очень редко.
 Escherichia coli – кишечная палочка
Escherichia coli – кишечная палочка
Гнойный артрит голеностопного сустава несет серьезные последствия для здоровья. С одной стороны, пациенту угрожает быстрое разрушение сустава. С другой – может развиться сепсис, который имеет высокую смертность в зависимости от причин и присутствующих патогенов (Staphylococcus aureus, например, более 30%).
Небольшая группа патогенов приводит к постепенному прогрессированию артрита с увеличением вовлеченности других тканей. В большинстве случаев в суставе происходят гранулематозные изменения.
Специальным патогеном является Mycobacterium tuberculosis – возбудитель туберкулезного артрита, который обычно протекает как хронический.
Основные симптомы
ГАГС возникает внезапно и со всеми симптомами острого воспаления суставов. У пострадавшего обычно развивается лихорадка. Пораженный сустав набухает, перегревается и, возможно, краснеет. Подвижность часто ограничивается и становится болезненной. В суставе накапливается гной.
 Выраженные болевые ощущения
Выраженные болевые ощущения
Если артрит сохраняется в течение длительного времени и становится хроническим, за ним обычно следует потеря функции, иногда происходит разрушение определенных компонентов суставов. Измененная геометрия сустава вызывает деформации и сокращения некоторых структур мягких тканей, окружающих его. Это приводит к ограничениям движения сустава (анкилоз).
Диагностика
При подозрении на септический артрит требуется начинать с забора синовиальной жидкости с помощью пункции. При ее исследовании требуется учитывать следующие ключевые выводы:
- Количество лейкоцитов выше 50 000/мкл с массивными гранулоцитами;
- Содержание лактата более 100 мг/дл.
Дальнейшая микробиологическая диагностика направлена на выявление патогенов. После обнаружения патогенов антибиограмма может указывать путь к эффективной терапии. В рамках микробиологического обследования грибы тоже можно идентифицировать как патогены. В этом случае грибковый артрит является особой формой септического артрита.
 Лейкоцитоз – увеличение общего содержания белых кровяных клеток
Лейкоцитоз – увеличение общего содержания белых кровяных клеток
Может быть проведена синовиальная биопсия. Процедура выполняется только в том случае, если результаты пункции неясны, например, бактериология отрицательная, несмотря на типичную клинику.
Процедуры визуализации в диагностике не используются. Обычно они применяются для последующего наблюдения. В то же время при необходимости используют обычную рентгеновскую или ультразвуковую визуализацию. Что касается дифференциальной диагностики, возможны и другие причины возникновения артрита, особенно в случае нехарактерной клинической картины.
Осложнения
ГАГС сопровождается классическими признаками воспаления с болезненным ограничением подвижности голеностопа и лихорадкой. Врач должен обратить внимание на факторы риска. Системные инфекции следует рассматривать как причину септического артрита.
В редких случаях возникает боль и отек в других участках тела.
Лечение
Антибиотики, которые используются при ГАГС, можно вводить парентеральным путем в высоких концентрация в синовиальную жидкость. Внутрисуставное применение антибиотиков не является необходимым и противопоказано из-за риска химического синовита.
Продолжительность антибиотикотерапии зависит от патогена. Рекомендуется по крайней мере 2 недели для стрептококков, от 3 до 4 недель для стафилококков и грамотрицательных бактерий.
Первоначально антибактериальная терапия основана на клинической картине, оценке суставной пункции, типе патогена и его чувствительности в соответствии с антибиотикограммой. При обнаружении стафилококков используется пенициллин, устойчивый к пенициллиназе (флуклоксациллин). Если они устойчивы к метициллину, применяется гликопептид (например, ванкомицин). Стрептококки все еще можно лечить пенициллином G (бензилпенициллином).
При грамотрицательных возбудителях применяются хинолоны, которые хорошо диффундируют в костях и мягких тканях. Их можно вводить перорально после получения результата антибиотикограммы. Клинические исследования доступны только с ципрофлоксацином и офлоксацином. Альтернативами являются бета-лактамные антибиотики или аминогликозиды.
При Pseudomonas aeruginosa комбинация цефалоспорина третьего поколения (цефтазидим) с аминогликозидом является терапией первой линии. При гонококках в первую очередь используется цефалоспорин третьего поколения (цефтриаксон) или хинолон.
Только когда бактериальный артрит обнаруживается на очень ранней стадии или является гонококковым, можно обойтись одними антибиотиками. В большинстве случаев требуется дополнительная хирургическая терапия, чтобы помочь очистить сустав и уменьшить давление, тем самым способствуя снятию боли. Артроскопия с орошением является проверенным методом. Удаляются массы фибрина и, при необходимости, части синовиальной мембраны.
Прогноз и профилактические мероприятия
Риск заражения при инвазивных суставных и костных процедурах может быть уменьшен путем антибиотикопрофилактики. За полчаса до операции вводят антибиотик в разовой дозе и повторяют процедуру после операции. Используются цефалоспорины первого и второго поколения (цефазолин, цефамандол). Открытые переломы с обширным повреждением мягких тканей требуют быстрого введения антибиотиков (менее 6 часов после травмы). Чтобы свести к минимуму риск инфицирования этих переломов, антибиотики назначают в течение не менее 5 дней.
Для снятия давления в суставе и удаления клеточного мусора соединение повторно прокалывается даже после начала антибактериальной терапии. В результате лабораторного медицинского осмотра прокола может быть проведена контрольная проверка.
Если после недели антибактериальной терапии не наблюдается клинического улучшения, следует рассмотреть артроскопию. Данную манипуляцию также рекомендуется применять при хронических формах и образовании паннуса в суставе, так как это минимизирует дальнейшее разрушение, и процесс болезни можно лучше контролировать.
В случае инфицирования протеза материал обычно удаляют, поскольку антибактериальная терапия имеет мало шансов на успех, если оставить его на месте. Терапевтический резистентный бактериальный артрит, который не лечится, несмотря на очистку, промывку и достаточную антибактериальную терапию, требует проведения артротомии и дренажа (дренирование жидкости).
Хотя заболеваемость гонококковым артритом снизилась, ГАГС и остеомиелит остаются распространенными заболеваниями. При ГАГС ранняя диагностика необходима для предотвращения хронического повреждения сустава. Стафилококки являются, безусловно, наиболее распространенными патогенами. Лечение в основном представляет собой комбинацию введения антибиотиков и хирургического вмешательства.
Антибиотики следует давать в течение нескольких недель – по крайней мере до тех пор, пока CRP не вернется к норме. В некоторых случаях – в основном, когда обнаружены грамотрицательные бактерии, чувствительные к хинолонам, – используется пероральная терапия.
 Хинолоны – сильнодействующие антибактериальные препараты
Хинолоны – сильнодействующие антибактериальные препараты
Совет! Самостоятельно лечиться от ГАГС категорически не рекомендуется. В особенности нельзя лечить ребенка без консультации врача. Терапевтические мероприятия можно проводить только с разрешения врача. Необдуманное применение лекарственных средств может привести к фатальным последствиям.
Источник

Артроз голеностопного сустава – это хроническое заболевание, поражающее суставные хрящи, а в последующем и другие структуры сустава (капсулу, синовиальную оболочку, кости, связки). Имеет дегенеративно-дистрофический характер. Проявляется болями и ограничением движений, в последующем отмечаются прогрессирующие нарушения функций опоры и ходьбы. Диагноз выставляется на основании симптомов, данных осмотра и рентгенографии. Лечение обычно консервативное, используются противовоспалительные препараты, хондропротекторы и глюкокортикоиды, назначается ЛФК и физиолечение. В тяжелых случаях проводится санационная артрокопия, артродез или эндопротезирование.
Общие сведения
Артроз голеностопного сустава – заболевание, при котором постепенно разрушается суставной хрящ и окружающие ткани. В основе болезни лежат дегенеративно-дистрофические процессы, воспаление в суставе носит вторичный характер. Артроз имеет хроническое волнообразное течение с чередованием ремиссий и обострений, постепенно прогрессирует. Женщины и мужчины страдают одинаково часто. Вероятность развития резко увеличивается с возрастом. Вместе с тем, специалисты отмечают, что болезнь «молодеет» – каждый третий случай артроза голеностопного сустава в настоящее время выявляется у лиц моложе 45 лет.
Артроз голеностопного сустава
Причины
Первичный артроз возникает без каких-либо видимых причин. Вторичное поражение голеностопного сустава развивается под действием каких-то неблагоприятных факторов. И в том, и в другом случае в основе лежит нарушение обменных процессов в хрящевой ткани. Основными причинами и предрасполагающими факторами формирования вторичного артроза голеностопного сустава являются:
- крупные внутри- и околосуставные травмы (переломы таранной кости, переломы лодыжек, надрывы и разрывы связок);
- операции на голеностопном суставе;
- чрезмерная нагрузка: слишком интенсивные занятия спортом, длительная ходьба или постоянное пребывание в положении стоя, обусловленные условиями труда;
- ношение обуви на каблуках, излишний вес, постоянные микротравмы;
- болезни и состояния, связанные с нарушением обмена веществ (сахарный диабет, подагра, псевдоподагра, недостаток эстрогенов в постменопаузе);
- ревматические заболевания (СКВ, ревматоидный артрит);
- остеохондроз поясничного отдела позвоночника, межпозвонковые грыжи и другие состояния, которые сопровождаются ущемлением нервов и нарушением работы мышечного аппарата стопы и голени.
Реже причиной возникновения артроза становятся неспецифический гнойный артрит, артрит при специфических инфекциях (туберкулез, сифилис) и врожденные аномалии развития. Определенную роль в развитии артроза играют неблагоприятная экологическая обстановка и наследственная предрасположенность.
Патогенез
В норме суставные поверхности гладкие, эластичные, беспрепятственно скользят друг относительно друга во время движений и обеспечивают эффективную амортизацию при нагрузке. В результате механического повреждения (травмы) или нарушения обменных процессов хрящ утрачивает гладкость, становится шершавым и неэластичным. Хрящи «трутся» при движениях и травмируют друг друга, что приводит к усугублению патологических изменений.
Из-за недостаточной амортизации избыточная нагрузка передается на подлежащую костную структуру, в ней тоже развиваются дегенеративно-дистрофические нарушения: кость деформируется и разрастается по краям суставной площадки. Из-за вторичной травматизации и нарушения нормальной биомеханики сустава страдает не только хрящ и кость, но и окружающие ткани.
Капсула сустава и синовиальная оболочка утолщаются, в связках и околосуставных мышцах формируются очаги фиброзного перерождения. Уменьшается способность сустава участвовать в движениях и выдерживать нагрузки. Возникает нестабильность, прогрессирует болевой синдром. В тяжелых случаях суставные поверхности разрушаются, опорная функция конечности нарушается, движения становятся невозможными.
Симптомы
Вначале выявляется быстрая утомляемость и нерезкие боли в голеностопном суставе после значительной нагрузки. В последующем болевой синдром становится более интенсивным, его характер и время возникновения меняются. Отличительными особенностями болевых ощущений при артрозе являются:
- Стартовые боли. Появляются после состояния покоя, а затем постепенно исчезают при движениях.
- Зависимость от нагрузки. Отмечается усиление болей при нагрузке (стоянии, ходьбе) и быстрая утомляемость сустава.
- Ночные боли. Обычно появляются под утро.
Состояние меняется волнообразно, в период обострений симптомы более выраженные, в фазе ремиссии вначале исчезают, затем становятся менее интенсивными. Наблюдается постепенное прогрессирование симптоматики в течение нескольких лет или десятилетий. Наряду с болями определяются следующие проявления:
- При движениях может возникать хруст, скрип или щелчки.
- В период обострения околосуставная область иногда припухает и краснеет.
- Из-за нестабильности сустава пациент часто подворачивает ногу, возникают растяжения и надрывы связок.
- Отмечается скованность и ограничение движений.
Осложнения
В период обострения могут возникать реактивные синовиты, сопровождающиеся накоплением жидкости в суставе. На поздних стадиях выявляется выраженная деформация. Движения резко ограничиваются, развиваются контрактуры. Опора затрудняется, при передвижении пациенты вынуждены пользоваться костылями либо тростью. Отмечается снижение или утрата трудоспособности.
Диагностика
Диагноз артроз голеностопного сустава выставляется врачом-ортопедом на основании опроса, данных внешнего осмотра и результатов дополнительных исследований. При осмотре на начальных стадиях изменения могут отсутствовать, в последующем выявляются деформации, ограничение движений, боли при пальпации. Ведущее значение отводится визуализационным методикам:
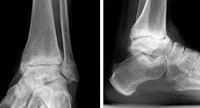
- Рентгенография голеностопного сустава. Играет решающую роль в постановке диагноза и определении степени артроза. О патологии свидетельствует сужение суставной щели, разрастание краев суставных поверхностей (остеофиты). На поздней стадии выявляются кистовидные образования и остеосклероз субхондральной (расположенной под хрящом) зоны кости.
- Томографические исследования. Применяются при наличии показаний. В сложных случаях для более точной оценки состояния костных структур пациента дополнительно направляют на компьютерную томографию, для исследования мягких тканей – на МРТ голеностопного сустава.
Лабораторные анализы без изменений. При необходимости для установления причины артроза и дифференциальной диагностики с другими заболеваниями назначают консультации смежных специалистов: невролога, ревматолога, эндокринолога.

Рентгенография голеностопного сустава. Выраженный артроз голеностопного сустава и других суставов стопы.
Лечение артроза голеностопного сустава
Лечение патологии длительное, комплексное. Обычно пациенты наблюдаются врачом-ортопедом амбулаторно. В период обострения возможна госпитализация в отделение травматологии и ортопедии. Важнейшую роль в замедлении прогрессирования артроза играет образ жизни и правильный режим двигательной активности, поэтому пациенту дают рекомендации по снижению веса и оптимизации нагрузки на ногу.
Медикаментозная терапия
Подбирается индивидуально с учетом стадии артроза, выраженности симптоматики и сопутствующих заболеваний. Включает средства общего и местного действия. Используют следующие группы медикаментов:
- НПВС общего действия. Обычно применяют таблетированные формы. Индометацин, мелоксикам, диклофенак и их аналоги показаны в период обострения. Средства оказывают негативное влияние на слизистую оболочку желудка, поэтому при заболеваниях ЖКТ предпочтительны «щадящие» медикаменты (целекоксиб, нимесулид).
- НПВС местного действия. Рекомендованы как в период обострения, так и в фазе ремиссии. Могут назначаться в качестве альтернативы при возникновении побочных эффектов от таблетированных форм. Выпускаются в виде мазей и гелей.
- Хондропротекторы. Вещества, способствующие нормализации обменных процессов в хрящевой ткани. Применяются в виде кремов, гелей и препаратов для внутрисуставного введения. Используют медикаменты, содержащие глюкозамин и гидролизат коллагена.
- Гормональные средства. При выраженном болевом синдроме, который не удается купировать с помощью медикаментов, выполняют внутрисуставное введение кортикостероидов с периодичностью не чаще 4 раз в год.
- Стимуляторы обменных процессов. Для улучшения местного кровообращения и активизации тканевого обмена назначают пентоксифиллин и никотиновую кислоту.
Физиотерапевтическое лечение
Пациенту назначают комплекс лечебной физкультуры, разработанный с учетом проявлений и стадии заболевания. Больного направляют на физиопроцедуры. При лечении артроза применяют массаж и УВЧ. Кроме того, в лечении патологии используют:
- лазеротерапию;
- тепловые процедуры (озокерит, парафин),
- лекарственный электрофорез и ультрафонофорез.
Хирургическое лечение
Показано на поздних этапах заболевания при неэффективности консервативной терапии, выраженном болевом синдроме, ухудшении качества жизни больных, ограничении трудоспособности. Операции осуществляются в стационарных условиях, бывают открытыми и малоинвазивными:
- Артроскопические вмешательства. При значительном разрушении хряща осуществляют артроскопическую хондропластику. Санационную артроскопию (удаление образований, препятствующих движениям) обычно производят при выраженных болях на 2 стадии артроза. Эффект сохраняется в течение нескольких лет.
- Артродез голеностопного сустава. Производится при значительном разрушении суставных поверхностей, предусматривает удаление сустава и «сращивание» костей стопы и голени. Обеспечивает восстановление опорной функции конечности при утрате подвижности сустава.
- Эндопротезирование голеностопного сустава. Выполняется при запущенном артрозе. Включает удаление разрушенных суставных поверхностей костей и их замена пластиковыми, керамическими или металлическими протезами. Движения восстанавливаются в полном объеме, срок службы протеза составляет 20-25 лет.
Прогноз
Изменения в суставе необратимы, но медленное прогрессирование артроза, своевременное начало лечения и выполнение рекомендаций травматолога-ортопеда в большинстве случаев позволяют сохранить трудоспособность и высокое качество жизни в течение десятилетий после появления первых симптомов. При быстром нарастании патологических изменений избежать инвалидизации позволяет эндопротезирование.
Профилактика
Профилактические мероприятия предусматривают снижение уровня травматизма, особенно – в зимнее время, в период гололеда. При ожирении необходимо принять меры по снижению массы тела для уменьшения нагрузки на сустав. Следует сохранять режим умеренной физической активности, избегать перегрузок и микротравм, своевременно лечить заболевания, которые могут спровоцировать развитие артроза голеностопного сустава.
Источник
