Гнойный бурсит что это

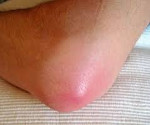
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
Общие сведения
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.
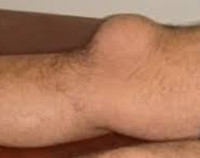
Гнойный бурсит
Причины
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Наиболее распространенным осложнением острых гнойных бурситов являются флегмоны, возникшие вследствие проникновения гноя в окружающую клетчатку. При локтевом бурсите затеки обычно располагаются поверхностно в области плеча или предплечья. При воспалении препателлярной сумки гной распространяется под кожей в зоне сустава и передней поверхности бедра. При прорыве гноя из околовертельной бурсы формируется глубокая флегмона области ягодицы. Местное распространение гнойных процессов влечет за собой утяжеление состояния больного, может стать причиной сепсиса. Артриты близлежащих суставов наблюдаются редко, что обусловлено отсутствием сообщения между сумками и суставными полостями. При хроническом течении, неадекватном хирургическом лечении возможно развитие контактного остеомиелита.
Диагностика
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
Прогноз и профилактика
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Источник
Гнойный бурсит – воспалительная патология синовиальной сумки сустава. Обычно протекает остро, имеет выраженную симптоматику и требует неотложной помощи. Среди всех гнойных хирургических патологий бурситы занимают 20 процентов, что говорит об актуальности патологии и необходимости ее эффективного лечения, ведь по данным различных исследований у каждого третьего пациента случается рецидив патологии.
В большинстве случаев острый гнойный бурсит возникает в локтевом, плечевом суставах, в колене. Здесь в просвете синовиальной сумки скапливается гнойный экссудат. Это, несомненно, связано с повышенной нагрузкой на сочленения и травматизмом в этих локациях. При гнойном бурсите происходит некроз и расплавление стенок синовиальной сумки, вследствие чего ее целостность нарушается, гнойное содержимое выходит в суставную полость и как следствие такого развития событий возникает артрит.
Причины
Превалирующая часть пациентов страдает гнойным бурситом как следствием травмы. Это могут быть переломы, оперативные вмешательства, внутрисуставные инъекции. Достаточно даже микротравмы поверхности кожи, чтобы инфекция проникла вглубь и спровоцировала развитие нагноительного процесса. Также заражение может произойти и при уже наличных гнойных патологиях – фурункуле, рожистом воспалении, флегмоне.
Обычно непосредственными возбудителями гнойного бурсита являются такие патогенные микроорганизмы, как стафилококк и стрептококк. Но причиной воспаления могут быть любые микроорганизмы, проникающие в локоть, колено. Поэтому врачи находят в пункции внутрисуставной жидкости эшерихию коли, энтеробактерии, псевдомонады и другие вредные микроорганизмы. При этом внутри суставной жидкости бактерии активно увеличивают свою численность.
Внутрисуставные инъекции в крупные сочленения не провоцируют развития бурсита, если вводился не стероидный лекарственный препарат. А вот при введении стероида, чаще всего – Кеналога, обычно и развивается негативная реакция с полномасштабным бурситом синовиальной сумки. Кеналог колют пациентам, которые страдают остеоартрозом, ревматоидным полиартритом и остеоартропатиями – именно они оказываются в группе риска по постинъекционному бурситу.
Нагноение в суставной полости при бурсите имеет следующие предпосылки. Во-первых, проникновение происходит при нарушении герметичности синовиальной сумки. Во-вторых, жидкая среда способствует активному росту бактерий и стремительному течению воспалительного процесса с явным ухудшением состояния здоровья больного. Стоит отметить, что синовиальная оболочка окружена густой сетью мелких кровеносных сосудов, поэтому возможен гематогенный путь проникновения инфекции, а также лимфогенный.
Классификация
Классификация бурситов предполагает широкое рассмотрение патологии и выделение различных особенностей ее течения. Так, в зависимости от локализации нагноительного процесса выделяют:
- синовит – воспаление сугубо синовиальной оболочки;
- параартикулярная флегмона – патологический процесс затрагивает рыхлую клетчатку;
- панартрит – вовлечение в патологический процесс всех суставных элементов;
- хондрит – воспаление хрящевой ткани;
- остеоартрит – переход воспалительного процесса на кости, входящие в сустав.

Читайте также:
По типу воспалительного экссудата нагноительный процесс может быть серозным или гнойным. Обычно воспаление начинается с накопления серозного содержимого, которое через определенное время становится гнойным. Поражается сначала синовиальная оболочка, и процесс всегда начинается с синовита, после чего развиваются осложнения с захватыванием всех новых зон. При воспалении суставной капсулы развивается гнойный артрит.
ВАЖНО! При обширном патологическом процессе может произойти полное разрушение внутрисуставных элементов.
По характеру течения заболевания гнойный бурсит может быть:
- острым;
- хроническим.
В зависимости от локализации патологических изменений артрит встречается:
- в голеностопном суставе;
- коленном;
- локтевом;
- плечевом;
- лучезапястном;
- тазобедренном.
В зависимости от вида инфекции гнойный бурсит может быть двух видов:
- специфический – такой бурсит вызывается специфической патогенной микрофлорой, к которой относится гонококк, сифилитическая бактерия, туберкулезная палочка, бледная спирохета;
- неспецифический – этот вид гнойного бурсита обычно провоцируется стафилококками и стрептококками.
Симптомы
Клиническая картина гнойного бурсита проявляется как местными, так и общими симптомами. На начальном этапе патологии о себе дает знать местная симптоматика в первую очередь. У человека начинает побаливать сустав при прикосновении. Ощущается чувство жжение и тепла в суставе. При надавливании на область синовиальной сумки в проекции к ней ощущается боль. Внешне сустав краснеет, появляется отечность, движения затруднены, мешает чувство распирания.
Через некоторое время, если ситуация обостряется, проявляются и общие симптомы гнойного бурсита. У пациента начинает ухудшаться самочувствие, повышается температура тела (обычно держится около 38 градусов). Больные жалуются на слабость, головную боль, может начаться лихорадка.
При врачебном осмотре доктор отмечает болезненность и припухлость в суставе, нарушение функции конечности. Сустав выглядит припухшим, при надавливании болезненным, а если заболевание зашло довольно далеко, то во время надавливания под рукой ощущается флюктуация – движение гнойного содержимого в суставе. Кожа выглядит отечной и гиперемированной.
Диагностика
Обычно при подозрении на острый гнойный бурсит врачи без промедления назначают пункцию сустава. Это очень хороший диагностический ход – можно не только поставить диагноз гнойный бурсит, но и отдать на лабораторное исследование содержимое бурсы, чтобы выявить возбудителя патологии. Зная, какой именно патогенный микроорганизм спровоцировал воспалительный процесс, проще начать борьбу с ним.

На рентгеновском снимке сустав, пораженный бурситом, отчетливо показывает зону воспаления
Во время диагностики врачу необходимо правильно провести дифференциацию и отличать бурсит от артрита, суставного ревматизма, воспаления сочленений при туберкулезе, гонорее, различных видах тифа. Основным показателем для различия между этими патологиями является подвижность суставного сочленения. У пациентов с гнойным бурситом при движении суставом, супинации и пронации отмечается резкая боль.
Очень часто в патологический процесс вовлечена не только сама бурса, но и мышечная ткань. При наличии нескольких синовиальных сумок в суставе патология легко перекидывается на здоровые бурсы. Острый гнойный бурсит локтевого сустава провоцирует поражение лучеплечевой синовиальной сумки. А вот гнойный бурсит коленного сустава провоцирует препателлярный, поднадколенниковый и подфасциальный бурситы.
Чтобы определить объем поражения мягких тканей и как можно более детально рассмотреть пораженный сустав, можно провести ультразвуковое исследование. Обычно при помощи узи удается конкретизировать данные о состоянии пациента, наличии воспалительного процесса в суставе, нагноение хрящевой ткани, костной ткани. Также стоит обратить внимание на припухлость лимфоузлов – организм не всегда может контролировать воспаление, и инфекция может поразить и лимфоузлы.
Дифференцируя бурсит с артритом, отметим, что артрит начинается гораздо более остро – температура тела повышается резко, учащается пульс, пациентов знобит, а из-за сильной боли сустав полностью парализован в движении. Если при бурсите есть проблемы с определенными движениями, то артрит полностью обездвиживает больную конечность.
В целом диагноз ставится с учетом травматического повреждения в анамнезе, а также по характерному комплексу симптомов, который отмечается в наличии у пациентов. Также стоит учитывать отсутствие специфической инфекции, которая могла повлиять на суставы, данные лабораторных анализов по выявлению типа возбудителя. Учитывая все эти данные, лечащий врач диагностирует гнойный бурсит.
Лечение
Тактика лечения гнойного бурсита должна непременно учитывать фазу течения заболевания. На первом месте в терапии гнойного бурсита стоит оперативное лечение, но в редких случаях возможна консервативная терапия.
Оперативное лечение
При активно протекающем остром воспалении предпочтительнее лечить заболевание радикальным путем. Операция состоит прежде всего в аспирации гнойного содержимого и дренировании полости. В процессе лечения стоит учесть также и патогенез.
ВАЖНО! Наличие патогенных микроорганизмов не должно оставаться без внимания врача – пациентам обязательно назначают антибиотики.
Диагностическая пункция сустава проводится исключительно в условиях медицинского учреждения. Делается это в перевязочной или операционной. Для проведения процедуры хирургу понадобится:
- 5-мл шприц с тонкой иглой (вводится обезболивающее);
- 20-мл шприц с толстой иглой для непосредственного проникновения в суставную полость и удаления гнойного содержимого;
- переходник-трубка для создания вакуума, зажим;
- ампулы с новокаином для обезболивания;
- ампулы со спиртом и йодом 1%;
- салфетки, ватно-марлевые тампоны;
- стерильные пробирки.
Лечебная и диагностическая пункция проводится крайне аккуратно, с учетом того, чтобы не повредить хрящевую поверхность и не спровоцировать кровоизлияния. Обнаруженную жидкость из сустава отсасывают при помощи большого шприца, часть образца отправляется в лабораторию для исследования. Через установленную иглу можно и промывать суставную полость, и ввести внутрь него лекарственные препараты.

Оперативное вмешательство обязательно проводится с обезболиванием
Назначение антибактериальных средств зависит целиком от того, какой именно возбудитель будет найден в лаборатории. После этого хирург назначит наиболее сильное антибактериальное средство с учетом чувствительности, т.е. терапия должна быть патогенно направленной.
Лечение гнойного бурсита локтевого сустава и других крупных сочленений базируется на активном хирургическом вмешательстве. Лишь у незначительной части пациентов можно обойтись пункцией сустава, обычно сочленение активно дренируется, устанавливаются перфорированные трубки для длительного промывания внутрисуставной полости. В сложных случаях понадобится радикальная хирургия – ревизия всех тканей сочленения, удаление некротизированных участков. Бурса в большинстве сложных случаев удаляется во избежание рецидивов.
Дополнительно раневая поверхность после операции лечится местно – накладываются мази, может понадобиться многоразовое промывание полости, также применяется физиотерапевтическое лечение. При необходимости проводится пластика тканей, если есть необходимость закрыть серьезные видимые дефекты.
Консервативное лечение
Консервативная терапия гнойного бурсита проводится редко. Она оправдана на начальной стадии течения заболевания, когда определяется не гнойное, а серозное содержимое. Но в большинстве случаев на таком этапе развития заболевания пациенты не обращаются к доктору, поскольку симптоматика еще слабо развита.
Если все же удалось заметить бурсит на начальной стадии, то пациенту врачи назначают:
- нестероидные противовоспалительные препараты – это может быть Диклофенак, Вольтарен, Мовалис, Ибупрофен, Диклоберл. Препараты рекомендуют крайне осторожно с учетом того, что они негативно влияют на желудочно-кишечный тракт. Поэтому при проблемах с пищеварением – язве, гастрите – нестероидные противовоспалительные препараты в таблетках запрещены, они могут наноситься местно, применяясь в виде кремов, гелей;
- антибиотики – обязательный элемент консервативного лечения – преимущественно рекомендованы макролиды, пенициллины, цефалоспорины. Это могут быть ампициллин, Флемоксин Солютаб, Цефикс, Цефазолин;
- кортикостероидные препараты – вводятся непосредственно в суставную сумку для снятия воспалительного процесса.
СПРАВКА! Чтобы бурсит не перешел в хроническую форму и во избежание осложнений проводится физиотерапевтическое лечение. Это может быть фармакопунктура, рефлексотерапия, вакуумная терапия, аппликации с озокеритом и парафином, грязелечение, гирудотерапия.
Осложнения
Несмотря на все возможное лечение гнойного бурсита, в запущенных случаях не всегда можно помочь пациенту, вследствие чего больные сталкиваются с различными осложнениями заболевания даже после операции. Нагноительный процесс довольно быстро разрушает структурные элементы сустава, риск появления осложнений сохраняется высоким. Среди таких последствий заболевания могут быть:
- флегмона – воспалительный процесс охватывает подкожную клетчатку, поражает мышечную ткань и переходит на другие участки;
- лимфангит – воспалительная реакция распространяется на лимфатические протоки;
- лимфаденит – мишенью нагноения становится непосредственно лимфатические узлы, в которых стремительно развивается абсцесс;
- гнойный артрит – тяжелое поражение сустава, когда воспалительный процесс охватывает основные суставные элементы, может распространиться гематогенным путем на другие суставы и парализовать двигательную активность в конечности.
Самое важное
Гнойный бурсит – это воспалительное заболевание синовиальной сумки, которая поражается нагноительным процессом. Патология обычно протекает остро. Бурсит может быть специфическим и неспецифическим, заболевание можно встретить в любом сочленении – тазобедренном, коленном, плечевом. Локтевом и лучезапястном, поражает бурсит даже суставы пальцев.
Признаки бурсита явные, поэтому пациенты не тянут с визитом к врачу. После ряда мероприятий без проблем ставится диагноз, однако бурсит необходимо дифференцировать с гнойным артритом и другими поражениями суставов. Лечение патологии в большинстве случаев оперативное, важное место в терапии носит применение антибиотиков, а на этапе восстановления пациентам показана физиотерапия.
Источник
