Хирургические вмешательства при подагре
(ñƒgXPÂ¥F†Ï*ÖÃ.=¬Ô;>1BEs³òèò°Q,ã»ó¿Û½»ÑèÒuûhÐ6Z -½~~†ÿðøèA»Z±ÊËÑVÀ°.Äû¡vY%ö`ùõô9Ó¬¾¾%Ì‹³hœƒÜA¾0úgp`ý¹%Yuâʦ::fe˜W`2¢O+¾ ù®mZ½Sä¿#¤¸§Ÿ%·fE§}Ã9È»-ª†ð÷»öŒþÎ^»ùEX‹)èì‹Ab—0aYŒÆÒ&aó»ÈÍ!jœî¨ÁÌ-‰‡i¿Z·ã’ßââh†‹¹œÄļ)jŒAœa$À«?@ÐÍ/ÓmùÇÄë_é¡1Ëbeì´Ê÷$ ï&‡a£™’FŽÇ¢A(AV™·péÅÌ™[ºz®fÙ›LþömÛÕ;Á¥BEiÇï¿’^æör%%Ï’¦}KrŒ™-xw˜ OáÉ2™¢#, ïr(Ö›œ³~»qbræxh•A¡úT´ÒtƒþJGwòé0[ØƬ`÷½¹ææ¹R;V2Sèɘ»¹s¸Ð|4}ã&©_)ç-ßdÊ؃¯Ã}ó)æ.qù8[:»)dÓÎã#É@öõ•Ù -nVœïÌ!»|Dp»ˆêÃq&ÎìEÒF»%LûV˜yò± Ó5üXr «½Ç,Ô ì}á¯:èÊó[`6A·P%b×hü›À¥{‘góSÅ^,ß[6Jšõ[…y:ݽÞÚεàôé «âOÇî¼âR³ñ*Ÿ}¶t^fu#³ibüªÉj’2`*î’_J¿Ÿøù,?Ͼã#6n%é’8H¡§a®Q±Ø ÓŸ;MΪçx‰íðÞ?ºZ¢ÕÛܘ3″ø(û:dÿ뤒ˆ¾ÍBigÕ âáê¡ 5ï²ÌÄ’°æƒótIU¯ƒ×tŽµFXoPÖ=•B»OêN¯WC·’>ïˆÙ39wŒÎÃà`}(Î4m¼qL,e•Sü>ç ÀŠtîb.ØâÈøç’k»{afÓ9´ŠëÿfòÑ3?@-4|ºåMÒ,Ër¼c ƒQwÇT&ã»uãv‰¿ªîÙeˆh·«ÈNŠœœ,Â#Îfmu m €ƒ=ã##=ëa0©ÿ’wJzŠ®%ñ9L*6MH*£Æ’ZRBÔèõ)ªÙ¿bc¸ì4″ýÖ´åéêÏC?p¼rºÄR ±q5L9 FÖm8¾‰1ÏF wë»^¿]TN(cKzÛ-?fLœro¸™¬aدÆjxŸLÔÁ:ú!±s,ª¸ûaɪAž8GÝ }NÕ¯ÜrJs-{?.>’ûd’ÊP»ê¬¾)=ùÝjxuºN-y³Uq•´$’Z[šÂʇ·¥JÁi*9¥Wd AM-ïÛ±hKÝbP´Xœ]f€òrʱœ¹Ïâ_`¬»%L ‹qó’4›åÍÖ»`~»ÃTF2ÀÚb‹sò²oË×ÉUyó¶Ê §Ø 7îüÒ;Cƒä’û¶îæ_Ÿ®Hjl㎒+‡E¤¾ñž¦ˆmÌ;˜þ¾XH®ûIW6€áÓ~ƒ¾Û ¼}T©õüõ{ ,ò§Á&â¾Î{ü ¾[¢†l>ø,†+CkÆ,rṳ̈#€6£¢VèÛÖȧí’R+üþDrµûÀžè§1ªžœ+KlŸD«¾ýâÐ mÐ&¬»;Æ’g!¨² úªàwõ@몪¢¥Uš®bÎÜ’9êñoGE}( K$·b c É3´Ã}#»»Tý£´TØ
ƒß3¦‹M³jsâß}cê»ÕÕIšå’Ì’5Ëj‰»¨¿vñ~èÁ»jÑ÷ð[kιœ=»¾î³y9‡ˆIy×WGƒƒA&A@§ž±?á%.zÅkÀlÚ^R¹S£ã-fÍ/ÌTOÍZwO»À뎻ÒK²[PmPÖ¶Žà]µ?g^¸Þð©q‡F9£¤7¡/tc$·p¬ç»µ}GòwÏûö˜[m’]u¶ß€íç´U™+™,¨$¯5’HЮ™*³-efTÉŒc’5«sB™6§ í$5̢ݯ3,™áÝp¶ÞEŸÃw»eÕÛ ·¨ »Ž5T‹0ÛÔË¢ÊìšÏ±9’QMÖa!ÂüÉÜ1LBÎ’ô©êܬ’•DÞï‰äC.Yg)H†oH™ÆD³è†Ó€ücôìq˜ö³¿#ˆ-ŽGŒ+š`@Ó £òÑ¿»JÖJÛ#¨ÚPZQµ[‡añaèÚYó@y †úó•OjÄBN ö Wp-7AtE׻쒣9¥züÙæC‡>›ß¯ß»ù©©S6?Ö$± ë¹=Óá¤ÉZ!½B»Îí 7˜†ní~IÄi0Ë·þ¡,üÚ»ÿÁÞì…’:dáö0àDÛeá»çY¸W¥í…u÷ÍÆÛËटCÊvŠˆ6P çô,žÃ_Hy·}#ÇDÌ ÆÞboöÿY¢SGýU&’úzoI™/þB=’™r½×»tù YåCdáQ=T’Áºy²¥APÂá.û†ŒðœÐ;|lõÎIâÒæƒúƬëjÒêh΀ë£ÄË^‹¥¤A¸´¹æÜ]-‘Ú+è1qѼhMy8³Uwv£^ý×SGÄdûa_1èO›ZI͹ÊA›T³ßH8³ÜŸ1o%âêu¿3|{‰°wië©Àgeü€ÏþE ^ÁËLfùæd»-Fe-Yî=î›°m/(-[¤Y>YV½©¨R A0-Š[ÈXôIÔKÖ‰Z#¿taøDæ†Dÿ†ÝyÊS7¾œ¦æÒˆPù^Õ-zi±þv-EžV»Ûhvâ%i Mã0»¦Ú=üB’¸ÇßxwK».¤óöO$¿˜ ¦ÝfÞÛi,ºö¹Þàýô>¸Š{X£Š,v}êƒÞèÝÇ]Å4-?Þqïû‰%°oá3g©£`UÍE¦»=:°’¹Åâ‰#ÿ-f8‹£q圙$ÇÏÝ‹c`%ÃKoÈí4Y¾»C$µ aíLîœòSZúw4õ¿²!¥ú ïbñbŠ@øàÐJîí÷|°íäÃÿŸFÎkû] ~»2±À´AÀW2±Ëæotí²Ð 5.8éN » |ÆC8²wQðM×lc¬|ÔÒ¨¹zöF6ÜÖÕlm&%°÷æÖÖ;£°7ŠÚуi/€hit©ƒ E,6L5*¶´‹H˜ÉmèÙø¶.z%]IµÕ;öžt¹w) ºÅ àÊÞÚ;#Ø»x‰ˆ®$ÅÆZ’©û{ã’ÞK ±É°ID;»ëÚud§6M†:ŽÏ-ÖI:ºÜð•Òk‰¬Q[tIç¾pd¤¯&c ‘Qc€˜×¥dÿfNN·®9] ¤™=¸-.§¡W‡Ð) (xअV‹Q¹Î…f‹0?ÆO˜,,ƒ5L®1Àš2ò€kÈ~ŸÀ»È#+q.æ’œšKП˜9I#uŽ ³8ø/Ô³×µ£FdŒ›8yÝŽD1ÿM&£ñLþA5ñxsËýÈ]SW[êÚÓšõû~ár9öKtœš»7Š¦tóñ#këÔ-ê3¢²ŠBÑFŒgù’ÓÉ%ž»]}’ƒM’;ӤDMdÌ6¤-xƒÃMæîïN %¢ä4#Ùpû@óy0″P[aP¶ýy ¥SÄ «èféÕzÝîÄYû™Iɉe¨3ËO%‹|/Ù2™°Š¡U¸ª£÷øʉÆ°¸ˆô0å£Ûk8qo€D±o¹…†mÄ>Hçç•-ækâ¸6Um&²ùC ±bÌ %Èœli~x`å-JC µ†’ý>îÑìG·ÉiöhÁËL3§Yð»è-™´Œ™&[ƒ9b¶Ke-³YM?»$ùd´;vϯ’ȇ=˜O-‡cîŒ-Õy$ËÁB»úo⥺óTé8» b,/Ê»›ç¿A_œ-À®°Žœ»jÏé©Mj`¾Qàü=öì›2fʱ€U®{Fš»~Ìs[N™f2ÜVOÚÒx»ž ¤Uƒ€-ÔCclÇ1`˜AQI~-$ƒ‰û-¢ùûuÜn¥ B»2″DäeºAÄŽãL »=XŒ°šB/oB¯ÖûÍN ¸³O€þ?¤Ÿäö[Ý,{ZòlO6ÁRr¸97KÉïI®?VEYô¬6(~ ÃQËŠ!‡•¯:¤Áyí4øË›6mù45Ú/:VG2IÜüLË×IÛñ»-YLÐ3;^’iy ÌD÷*°ûýzWÓ;è. nÄ‹•/~*MÎ,ÿ=ÉÛ):HjßSnl»OqÜè_IïW6]ÄW!‰Å +pbwµöííQ4[D’Vò-‘;ÿ§€ù=Ôÿˆ‡>íu1M£-´l1Ü4Âp°Ö•³)p‡æ»[BfñMNyl1òå-I[ê«îŒŒîoŽ=(VÍH©˜ªÆ~AH£ÝRÑ8Søïc»Ü=L°$TºÁÙ…äoI»Y¤ã‡ðnx§vé)p.sf0à€3l89-NBž6ëägÇwŸ¼.òyReŒ®`5Õ#³)ú›nÅ6ÝuÖ†îº66†²r[Xè$=þS€ ð,] endstream endobj 53 0 obj > endobj 54 0 obj > endobj 55 0 obj >stream hÞT»KoÛ0″ïþ¨ÓÞõ µ,ÈöÁÿ¾œ6E6F#r÷[îRÅnÿ²ŸÆ«)¾-çî¯f§~‰-ómé¢iãqœŒ8ÓÝ5?éwjfS¤Í‡ûåOûi8›ÍfU|O//×ån^ýGûÁ_->.ãt4oòãg2·yþOqºk¶[ÓÇaUì>7ó-æMmÿ¼·ûÓgɉÏ}¼ÌM-f:F³±nk6m»5qêÿ·ª,·´C÷«YVjƒ
Ä)5¦-±¦Ò8¶’_Ó¯á×ôkø c>¹¥~N: |žìõß9çÜo¬&ÎD7=:å=ñqlí Z¿Õ9ÈX |@Q%;0Ý%¶-ÜRâ¸+ĨJò#F¶j ؃PsEÒ$n+>!ï¿»-Kú&èwF¯>.ý8Å÷OÑ|žqÇñ[ý` fð2 endstream endobj 56 0 obj > endobj 57 0 obj [/ICCBased 84 0 R] endobj 58 0 obj > endobj 59 0 obj >stream hÞ´VyTS׺?8’*†-czí96ÇÖ¢v²J°Úª½m¹¶Økk™ÃhH0 a$2™HH s5LÖy¬¶µ-íK«´]åú:®vu¸CÝñm»î;ˆ¯ëÝuÿ{omÖ:{…µß÷ý¾ß7pȇùëÅäçw¥ld{n¶0¯¤êìoËCOGß#»mË#oþWFT(#&»wW¨æî±å¸,yy†,Bpd9‡¬E’mÈä$ «%H¢@tˆiGz’ad9F¦iä?’ ¿qPNgç~ÎÃœ’8[8Ïfç_·ný¦ùK|Òüå‰uáËúð%>|y»|Ù8I¸sI_Ã-0`BØDb91˜Lܾ»Ã€‰aÀÄ0`b0)˜v5)ŒœFN #’…'»ÂÈIaÀ¤0à¦0ΦðóMáç›ÂÏ7%ÞÉ» æhà,ZœGÞA®F|ˆüeéMÎ-.ø»Ä±éZ€D .λœü%.E¬‰ðD’šÈ÷£j¢¦Ð˜û;÷ôÂgzñ•/º¾xýâ¶ÅŸE¢ÍKâ-|É{!fEÌÈ]‹ïºp÷3ØÕì/ €SùcAä ÐóóŸ~Æ gníâa’ômû÷·‹±½u%ûô'»ð 6â}`m-ðáú^J¯kÑ»Oø©ïðµ·ˆm§Ú# XD-[H§ù ð3vîSõš2Ër9ñ|ñ¾ìJRZ¢/%ñ¿âƒS ûÇìY-ÁèÚ½˜U§²ýà· Ø|3›ñ*âF(Ö‹æ|šÐ¸%i³>UIr´ŒOY~lŸQ1x’ Ã>áA¯|¬ƒ+/RSpkï×ØÓäié2sapaMXyàýÂ/÷‡w»¹ì»óÌ™þî(Ýy4@v4¾a¡üàqÔ~°ÂPE®&ìSå©ù›àr~Œ7ûoEû9 «ºv#Ô2žÁEè`]MÜ®Ç Ty©Æ·x?&1ìw_!BÇŒpÿ¶>jƒ·â£Œ·’Ñ¢j‰~. ‘AÒ}’c»mCÇÍ?LÆ`Ýí÷¢´(üÔì`’5w#´š1ggÍe¡’´Å™,™Êâ´y*ÒLÊáIHC«¡K•K3Y7²ýX¶©Ê{‘µ@›Ÿg-da»švi*ón¯yØÉvï¤IÀ_©·bœÀÏ!ëÏ!ÁT>»Ã¸n†›óræÄ€Ý`3Ø™/»SÂH ! ³™Ã~ÌYPÍö+`rú#C6+²Ù(ð#séœÔ¶Kö²1¤×‰ÒçcÀ¯§›ê|o¡‰ÐêÛؾš’LíLtCÇØ(N{úÇMl*@ݬ¿e²XÆãÝ~|Í-$4Àkå˜^ßP_GÖV[…~Ý•-mÛCÂ×á}p-Â`¼¼~saê UÑõÒëñiHøÈ ° d)ˆý+ˆºþmÞª Å{]5¶ ƒ§Œñ|ZW»9ÍÇÛ)F¼hÿ‰ÄÌ’´[ãjêí° ÝyÕþƳŒU*yØ5ºïúÙÀ€·_`@¥Ö®’£äÀ¡¶^7)°’ÿ¢ú™gò‹»’ÇÞ-‹íŸU3)øXˆúž_…ÖËë›êŸTCþð5nÍmÎëD-#£[(øS`Jú‰_1ýø+Xþð• © a>¥Añ €×rddÊÝ®w»?tœdB%ÿòÙtx|p‡4èIx÷û|b:ö£ xì³»ÜÐâóÅØx£Q’GÀ°|Íþ@ĸßr·|g§L3øÄm>ï!¾~¤e·àIÿ*zi°2íÕ|y*õŠç‰»/£ïMÖüùåÜŠT2Ê[ÑLƒéy3OÐø’y# ÆòÖˆP#ÉÕ0F6ÓŒ,²ôê#G`9†úêÜ»SÙ*s¹4ˆAyîføx˜Á±~2ƒ×ð»¡Ç(8,nCmG›òE¢í»!ª-‘ [¸Z]³-¬oÒªˆªž õz´% mµº-RëUÒÞn>3L9»ì’.m,5 jO€ iؘ±{´E€_-~-b%V§ÃÚÖw:~ÓIÞÕxÅFR3`ã§àöu~•’JRš^œJ>Z÷ÍEW³«ÅEzݘñÝýdÜöp)Ðâ«ï^›¡âÁs|~fóŽ’£%Oé˜cÒR|Ákùtì%A!½»‡g Û,¥•¹bøOIºªsâc¢»Rë«:î ë0›]dŸK$¡)W½Ñ¡áê°M½®^ûTñçËù-%ûL1x-Ær›šº
Источник
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия у людей с гиперурикемией (повышение мочевой кислоты в крови), обусловленной внешнесредовыми и/или генетическими факторами. (Носонова В. А. 2003 год).
Подагра считается одной из «старых» болезней. Острыми болями в стопе в V веке до нашей эры Гиппократ описал «подагру» (название болезни происходит от греческих слов «под» — нога, «агра» — капкан). Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Патогенез заболевания
Известно, что пуриновые основания в организме человека расщепляются до мочевой кислоты, далее выводятся почками. При превышении концентрации мочевой кислоты в крови, происходит откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
Наиболее часто подагрой болеют мужчины в возрасте 30-60 лет, у женщин заболевание развивается реже, чаще в постменопаузальный период.
Причины подагры
- Прием лекарственных препаратов: тиазидовых диуретиков, аспирина (2 г в сутки), циклоспоринов.
- Заболевания, ведущие к появлению симптомов подагры: ишемическая болезнь сердца (ИБС), артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, псориаз, некоторые заболевания крови. Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
- Злоупотребление в пищу продуктов богатых пуриновыми основаниями может провоцировать и усугублять развитие данного заболевания: жирные сорта мяса и рыбы, алкоголь, газированные напитки, бобовые, яйца, шоколад, грибы.
Классификация заболевания
Различают первичную и вторичную подагру. Более 99% случаев первичной подагры называют идиопатической. Это означает, что причина гиперурикемии не известна. Первичная подагра является результатом сочетания генетических, гормональных и диетических факторов. Вторичная подагра обусловлена лекарственной терапией или другими факторами, которые вызвали нарушения обмена веществ в организме.
Признаки и симптомы подагры
Это острый приступ артрита, как правило, одного сустава, чаще I плюсне-фалангового, голеностопного или коленного. Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться. Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше. При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Критерии диагноза подагры
| Критерий | Сустав | Балл |
|---|---|---|
Клинические | ||
| Вовлечение суставов во время типичного приступа подагры | голеностопный сустав/предплюсна, 1-й плюснефаланговый сустав | + 1 балл + 2 балла |
| Типичный острый приступ подагры | эритема над поверхностью сустава (сообщается пациентом либо фиксируется врачом), невозможность прикосновения или надавливания на область пораженного сустава, значительные трудности при ходьбе или невозможность выполнять. | одна характеристика «+1 балл» две характеристики «+2 балла» три характеристики «+3 балла» |
| Динамика типичного острого приступа | Наличие 2 и более признаков независимо от противовоспалительной терапии:
| один типичный эпизод «+1 балл» рецидивирующие типичные эпизоды«+2 балла» |
| Клинические признаки тофуса | Дренированный либо гипсообразный подкожный узелок, часто васкуляризированный, с типичной локализацией: суставы, уши, бурса локтевого отростка, подушечки пальцев, сухожилия. | Представлены «+4 балла» |
| Лабораторные методы | ||
| Уровень мочевой кислоты (определяется в тот промежуток времени, когда пациент не получает препараты, снижающие уровень мочевой кислоты) | < 4 мг/дл (240 мкмоль/л) 6- 8- >10 мг/дл (> 600 мкмоль/л) | «- 4 балла» «+2 балла» «+3 балла» «+4 балла» |
| Анализ синовиальной жидкости (поляризационная микроскопия) | Отрицательный результат. | «-2 балла» |
| Методы диагностической визуализации | ||
| Признаки наличия депонирования уратов | Ультразвуковой феномен «двойного контура» или признаки депонирования уратов при использовании метода КТ с двумя источниками излучения. | «+4 балла» |
| Признаки наличия связанного с подагрой поражения сустава | Обнаружение по меньшей мере 1 эрозии во время проведения рентгенографии кистей и/или стоп. | «+4 балла» |
Пример использования критериев диагноза:
- Приступ артрита I плюснефалангового сустава — +2 балла
- Характеристика эпизода: эритема над суставом, невозможность терпеть прикосновение/давление, большие трудности при ходьбе/неспособность использовать пострадавший сустав +3 балла
- Более 1 «типичного эпизода артрита» — +2 балла
- Гиперурикемия (548 мкмоль/л) — +3 балла
Методы лечения подагры
Лечение подагры состоит как из фармакологических, так и нефармакологических методов, и должно учитывать следующие факторы:
- концентрацию мочевой кислоты, количество предшествующих атак артритов,
- стадию болезни (асимптомное повышение мочевой кислоты, межприступный период, острый либо интермиттирующий артрит, хроническая тофусная подагра,
- возраст, пол, ожирение, гиперурикемические препараты, полипрагмазию.
Следует помнить, что бессимптомная гиперурикемия не приравнивается к подагре. В настоящее время нет данных, доказывающих необходимость проведения лекарственной терапии для поддержания у таких пациентов нормоурикемии, основным методом терапии в этом случае является лечение коморбидных заболеваний, коррекция пищевого рациона и модификация образа жизни.
При лечении подагры комбинация нефармакологических и фармакологических методов лечения более эффективна, чем монотерапия. При лечении необходимо принимать во внимание фазу болезни: острый приступ артрита, межприступный период, хроническая форма, тофусная форма, сывороточная концентрация мочевой кислоты, количество приступов артрита, наличие коморбидных состояний, таких как сахарный диабет (СД), артериальная гипертензия, ИБС, а также факторы риска гиперурикемии.
Основным аспектом терапии является обучение больного правильному образу жизни, снижение массы тела, диета, уменьшение приема алкоголя, особенно пива. Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Одним из обязательных условий лечения подагры является контроль над коморбидными заболеваниями — дислипидемией, альтернативной гипертензией, сахарным диабетом, а также снижение веса и отказ от курения.
Лечение острого приступа подагрического артрита
Для лечения острого приступа подагры используются нестероидные противовоспалительные препараты (НПВП) и колхицин (при пероральном применении). Одним из эффективных методов лечения является удаление синовиальной жидкости и внутрисуставное введение длительно действующих стероидов. Данный метод лечения является эффективным и безопасным.
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
Аллопуринол — способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата.
Урикозурические агенты (пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом.
Бензбромарон — мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью.
Колхицин может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.
Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартан и фенофибрат имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Источник

Подагра — одна из самых старых болезней, описанных в медицине. В V веке до нашей эры Гиппократ назвал «подагрой» (от греческих слов «под» — нога, «агра» — капкан) острые боли в стопе. Её называли «болезнью королей и королём болезней», болезнью аристократов, даже считали признаком гениальности. Ею страдали такие известные люди как Леонардо да Винчи, Александр Македонский, многие члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин. И список этот далеко не полный.
Подагра — это заболевание, связанное с нарушением обмена пуринов, которое приводит к повышению в крови мочевой кислоты (гиперурекимии) и отложение ее в тканях опорнодвигательного аппарата и внутренних органах.
В организме человека пуриновые основания расщепляются до мочевой кислоты и выводятся почками. Когда превышается предел концентрации мочевой кислоты в тканях, начинается откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. Возникают клинические проявления артрита (воспаления сустава), появляются образования в мягких тканях (тофусы), уратная нефропатия (поражение почек) и нефролитиаз (образование камней в почках).
Изменения в диетических привычках и стиле жизни привели к тому, что в индустриально развитых странах подагрой страдает 1-2% населения.
Причины развития подагры
- Прием лекарственных препаратов: мочегонных (тиазидовые диуретиков), низкие дозы аспирина (1гр в сутки), циклоспорины.
- Заболевания и состояния, которые ведут к появлению подагры: сахарный диабет, ожирение, ишемическая болезнь сердца, артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, отравления свинцом, трансплантация органов, псориаз, заболевания крови. Обострению подагры способствует внутривенное введение контраста (при рентгенологических обследованиях), травмы, оперативные вмешательства.
- Риск возникновения подагры крайне высок у лиц, имеющих привычку употребления продуктов, содержащих большое количество пуриновые основания (жирные сорта мяса, морепродукты, алкогольные напитки, газированные напитки).
- Подагра чаще развивается у мужчин (возраст 30-60 лет), у женщин подагра развивается гораздо реже и преимущественно в менопаузальном периоде.
Симптомы подагры
Острый подагрический артрит начинается с поражения одного сустава, чаще всего большого пальца стопы. Возникновению острого артрита могут предшествовать обильное употребление пищи, прием алкоголя, травма, хирургическое вмешательство. Заболевание развивается внезапно, рано утром возникает резкая боль, отек и покраснение, симптомы быстро нарастают и достигают пика в течение 24 — 48 часов. Боль становиться резко выраженной, пациенты часто не могут надеть носки или дотронуться до больного сустава. Острая подагра может сопровождаться повышением температуры тела до 38 градусов. Резкой слабостью, общим недомоганием. Даже при отсутствии лечения обострение подагрического артрита исчезает постепенно в течение 5 — 7 дней.
Острый подагрический артрит
По мере прогрессирования заболевания и при отсутствии адекватного лечения приступы артрита становятся более частыми и продолжительными, вовлекаются новые суставы ног. Появляется деформация суставов за счет узелковых отложений и костных разрастаний, тофусов.
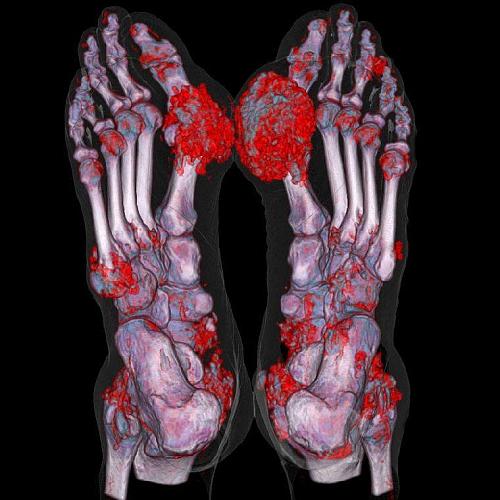
Тофусы — это кристаллы мочевой кислоты, которые откладываются в околосуставных тканях, представляют собой безболезненные, плотные узелки желтоватого цвета. Наиболее часто располагаются в области ушных раковин, локтевых, голеностопных суставах, суставов кистей и стоп.
Постепенно появляется тугоподвижность суставов, что затрудняет передвижения пациентов. Велик риск возникновения переломов. Каждое новое обострение подагрического артрита значительно ухудшает течение заболевания, способствует быстрому развитию осложнений.
В основном мочевая кислота выделяется почками, отложение солей мочевой кислоты в почечных лоханках ведет к развитию мочекаменной болезни. Отхождения конкрементов (камней) проявляется интенсивными болями в поясничной области — почечной коликой.
Диагностика подагры
- Биохимический анализ крови. Выявление гиперурекимии: повышение уровня мочевой кислоты у мужчин свыше 0,42 ммоль/л, у женщин свыше 0,36 ммоль/л. Определения уровня креатинина крови — для выявления почечной недостаточности.
- Исследование синовиальной жидкости пораженного сустава. При химическом или микроскопическом исследовании определяют кристаллы мочевой кислоты, в посеве отсутствует бактериальная флора.
- Рентгенография суставов определяет изменения при хроническом подагрическом артрите.
- УЗИ почек. Выявление рентгеннегативных конкрементов (камней).
Лечение подагры
Важное значение для предотвращения обострения подагры имеет соблюдение диетических рекомендаций. Это ограничение употребления: мясных и рыбных продуктов, бобовых, щавеля, шпината, цветной капусты, малины, инжира, шоколада, крепкого чая, кофе. Запрещается употребление алкоголя, прежде всего вина и пива.
Рекомендуется увеличение объема выпиваемой жидкости до 2 литров в сутки, если нет противопоказаний. Это клюквенный морс, соки, щелочные минеральные воды. Постепенная нормализация массы тела является обязательным для пациента, так как способствует снижению уровня мочевой кислоты в крови.
Цель медикаментозного лечения является уменьшение болей во время приступа и лечение нарушений пуринового обмена.
Во время острого приступа подагры пациенту рекомендован полный покой, особенно больной конечности. Следует придать возвышенное положение стопе, приложить к больному суставу пузырь со льдом, а после стихания боли — согревающий компресс. Для лечения приступа применяют нестероидные противовоспалительные препараты (НПВП). Препарат, его дозу, кратность приема, длительность рекомендует лечащий врач.
Для достижения стойкого снижения мочевой кислоты, что предотвращает прогрессирование подагры, применяют антиподагрические препараты (алопуринол, сульфинперазон, уралит т.д.). Эти препараты применяются длительно (годами). Необходимый препарат подбирает лечащий врач индивидуально для каждого пациента, в зависимости от возраста, сопутствующих заболеваний, уровня мочевой кислоты в крови.
При формировании крупных тофусов, при изъязвлении тканей, наличия свищей рекомендовано оперативное лечение — удаление тофусов, так как они уже не могут рассосаться при приеме антиподагрических препаратов, и могут значительно ограничить функцию суставов.
Физиотерапия при подагре
В остром периоде применяют аппликации раствора димексида на пораженный сустав. Он обладает обезболивающим и противовоспалительным действием. Перед началом процедуры проводят пробы на чувствительность к димексиду (наличие аллергической реакции), через 24 часа после пробы начинают процедуры. Для аппликаций применяют 30-50%раствор димексида (разводят чистый димексид кипяченой водой). Салфетку, смоченную в растворе, кладут на больной сустав. Вначале продолжительность процедуры составляет 10 минут, в дальнейшем ее увеличивают до 2 часов. В период ремиссии применяют аппликации с грязями, парафином, озокеритом, что способствует улучшению функции суставов, снижает в них содержание уратов.
В период ремиссии пациентам показано санаторно-курортное лечение. На состояние здоровья пациентов, течение заболевания оказывают благоприятное воздействие оздоровительные мероприятия:
- диетическое питание,
- прием щелочных минеральных вод,
- бальнеотерапия,
- грязелечение
Источник
