Хирургия при гнойном бурсите
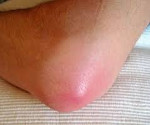

Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
Общие сведения
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.
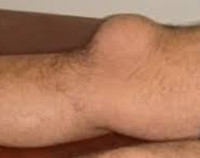
Гнойный бурсит
Причины
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Наиболее распространенным осложнением острых гнойных бурситов являются флегмоны, возникшие вследствие проникновения гноя в окружающую клетчатку. При локтевом бурсите затеки обычно располагаются поверхностно в области плеча или предплечья. При воспалении препателлярной сумки гной распространяется под кожей в зоне сустава и передней поверхности бедра. При прорыве гноя из околовертельной бурсы формируется глубокая флегмона области ягодицы. Местное распространение гнойных процессов влечет за собой утяжеление состояния больного, может стать причиной сепсиса. Артриты близлежащих суставов наблюдаются редко, что обусловлено отсутствием сообщения между сумками и суставными полостями. При хроническом течении, неадекватном хирургическом лечении возможно развитие контактного остеомиелита.
Диагностика
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
Прогноз и профилактика
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Источник
Бурсит — воспаление слизистых сумок, сопровождающееся образованием в их полостях экссудата.
Возбудителями острого гнойного бурсита являются преимущественно стафилококки и стрептококки, реже специфические виды бактерий и кишечная палочка. Микроорганизмы проникают в слизистые сумки из мелких инфицированных ссадин и царапин кожи в области сумок. Прямое повреждение слизистой сумки почти всегда приводит к развитию воспалительного процесса. В отдельных случаях возможно метастатическое распространение инфекции гематогенным путем. Острыми бурситами могут осложняться некоторые заболевания (ангина, ревматизм и др.). Гнойные бурситы нередко развиваются из острых серозных бурситов.
Чаще встречаются острые гнойные бурситы локтевой слизистой сумки и слизистых сумок коленного и плечевого суставов. В ряде случаев развитие болезни определяют особенности профессии больных (горнорабочие, граверы, носильщики, полотеры и др.). Постоянная механическая травматизация слизистых сумок сначала приводит к реактивному воспалению с образованием экссудата (чаще серозного или серозно-геморрагического), а нарушение целостности кожи (микротравмы) и пиодермии могут обусловить развитие гнойного бурсита.
Патологоанатомические изменения при гнойных бурситах нередко определяются особенностями экссудата. Переход флегмонозного процесса на окружающие мягкие ткани сопровождается частичным некрозом стенок сумки. Разрушение стенок приводит к прорыву гноя в окружающие мягкие ткани и образованию подкожных и межмышечных флегмон. В запущенных случаях образуются длительно не заживающие свищи. Прорыв гноя в полость смежного сустава приводит к тяжелому гнойному артриту.
Представляют интерес патологоанатомические изменения при переходе острых форм бурсита в хронические.
Воспалительный процесс приводит к утолщению стенок сумки, местной воспалительной инфильтрации, появлению сосудов во вновь образованной соединительной ткани с некротическими и некробиотическими изменениями.
Больные жалуются на болезненную припухлость соответственно расположению слизистой сумки, иногда с незначительным нарушением функции конечности.
При осмотре и пальпации можно определить округлую болезненную опухоль, припухлость, отечность кожи, местное повышение температуры. Может выявляться флюктуация на фоне общих признаков гнойного воспаления.
Распознавание гнойных бурситов несложно при поверхностном расположении слизистых сумок и типичных признаках острого гнойного воспаления. Оно облегчается пункцией полости сумки с аспирацией и исследованием экссудата. Для успешного лечения важно исключить специфичность вызвавшей воспаление инфекции (гонококк, бруцеллы, трепонемы). Решить этот вопрос помогают тщательно собранный анамнез, бактериологическое исследование и специфические реакции.
Основным дифференциально-диагностическим признаком, позволяющим отличить бурсит от артрита, является сохранение движений в суставе.
Возможности распознавания острого бурсита рентгенологическими методами исследования ограничены. При хронических бурситах на рентгенограммах иногда можно отметить следы извести (известковый бурсит). При УЗИ выявляют ограниченное скопление жидкости соответственно локализации сумки.
Лечение
В ранних фазах развития заболевания пункция сумки с отсасыванием гноя и промыванием растворами антисептиков нередко приводит к излечению. При безуспешности такого лечения показано хирургическое вмешательство — вскрытие сумки и удаление гноя с последующим лечением гнойной раны. Обычно рана заживает медленно; из нее долго выделяется серозно-гнойная жидкость.
Иногда слизистую сумку без вскрытия просвета удаляют под местной анестезией. Разрез производят сбоку от сумки, которую осторожно выделяют, а рану или оставляют открытой, или при отсутствии воспалительной инфильтрации тканей зашивают наглухо.
При серозной форме острого бурсита прежде всего фиксируют косынкой верхнюю конечность или отвердевающей повязкой нижнюю конечность, сумку пунктируют. При неэффективности закрытого лечения прибегают к вскрытию или частичному иссечению сумок с последующей обработкой полости раствором антисептиков. Облитерации полости сумки достигают введением раствора нитрата серебра, частичным иссечением сумки и смазыванием полости раствором йода. С целью ускорения рассасывания экссудата применяют сухое тепло, УВЧ-терапию, ультразвуковую терапию и др.
Гнойный бурсит может рецидивировать, поэтому удаление сумки является наиболее рациональным способом лечения.
При гнойном бурсите в области плечевого сустава часто поражаются поддельтовидная, надключичная сумки, не сообщающиеся с полостью сустава. Эти сумки расположены в замкнутом пространстве на участках, где ткани смещаются по отношению друг к другу.
Основные жалобы при гнойном бурсите в области плечевого сустава сводятся к болям при отведении и пронации верхней конечности. Мучительные боли вызывает поддельтовидный бурсит вследствие высокого давления гнойного содержимого. Подвижность плеча из-за болей и отечности тканей ограничена.
При осмотре отмечается кажущееся равномерным увеличение дельтовидной мышцы, контуры сустава сглажены. При больших размерах сумки припухлость с признаками воспаления бывает видна по наружной поверхности плеча. Боль определяется при надавливании на внутренний край большого бугорка плечевой кости.
Надключичный гнойный бурсит наблюдается реже поддельтовидного. Воспалительный процесс чаше локализуется в области акромиального конца ключицы. Надключичная сумка нередко еще до развития гнойного процесса бывает увеличенной из-за скопления экссудата вследствие постоянного механического раздражения стенок при длительном ношении тяжестей на плече (у носильщиков).
Гнойный бурсит надключичной сумки необходимо дифференцировать с гнойным артритом. Резкая болезненность при движениях во всех направлениях, нарушение функции сустава указывают на артрит. Бурсит также приходится дифференцировать с весьма распространенным плечелопаточным периартритом. Появление признаков абсцедирования заставляет прибегнуть к вскрытию и дренированию полости сумок. После стихания острых явлений приступают к дозированной лечебной гимнастике для верхней конечности.
Острый гнойный бурсит локтевой сумки чаще является результатом инфицирования содержимого поверхностно расположенной сумки у людей определенной профессии (граверы, часовщики и др.). Слизистая сумка, расположенная в области прикрепления трехглавой мышцы к локтевому отростку, подвергается постоянному механическому раздражению. Вследствие этого в ней скапливается серозно-слизистый экссудат. Сумка резко увеличивается и приобретает четкую шаровидную форму.
Проникновение микрофлоры приводит к превращению серозно-слизистого экссудата в гнойный, что сопровождается общей и местной воспалительной реакцией. Отмечаются резко болезненная флюктуирующая припухлость в области локтевого отростка, покраснение кожи, повышение температуры, некоторое ограничение движений в локтевом суставе.
Лечение острого бурсита заключается в иммобилизации конечности, пункции сумки с удалением содержимого и промыванием полости. Пункция заканчивается введением антисептиков в полость сумки и наложением давящей повязки. Если пункции не дают эффекта, а нагноение не ограничивается только сумкой, производят разрез и дренирование. При хроническом бурсите, особенно с периодическими обострениями, показано хирургическое удаление (иссечение) локтевой сумки.
Острый лучеплечевой бурсит нередко сопровождается нагноением. Сумка расположена между бугристостью лучевой кости и сухожилием двуглавой мышцы под общим разгибателем пальцев (бурсит теннисистов).
Бурситы в области тазобедренного сустава обычно тяжелые, воспаление нередко распространяется непосредственно на сустав.
Наибольшее значение имеет гнойное воспаление подвздошно-гребешковой сумки, расположенной глубоко между мышцами и суставной капсулой, а также поверхностной и глубокой вертлужных сумок. Гнойное воспаление этих сумок вызывает резкую боль при отведении, разгибании и ротации бедра. Бедро находится в положении сгибания, отведено и слега ротировано наружу. При пальпации определяется болезненная эластическая припухлость по переднемедиальной поверхности бедра под пупартовой связкой. При гнойном воспалении сумки большого вертела припухлость располагается по наружной поверхности бедра. По тяжести клинического течения и симптоматике эти виды бурситов иногда трудно отличить от гнойного воспаления тазобедренного сустава.
Дифференцировать острый бурсит и артрит позволяют относительная безболезненность сгибания и приведения бедра; отсутствие болезненности при нагрузке на конечность по длине и толчке в пятку; припухлость по передневнутренней стороне бедра ниже пупартовой связки. Различить поражение поверхностной и глубокой сумки вертела позволяет смещаемость глубокой сумки при движениях бедра кзади. При воспалении поверхностной сумки смещения не отмечается. УЗИ позволяет определить ограниченное жидкостное образование соответственно расположению сумки.
Широкие разрезы позволяют раскрыть полости сумок и опорожнить их от гноя. При хронических бурситах и затруднении при передвижении из-за больших сумок, наполненных экссудатом, показано их иссечение.
Вскрытие подкожной сумки большого вертела производят из разреза над местом выраженной припухлости, гной удаляют. Дальнейшее лечение осуществляют так же, как лечение обычной гнойной раны.
При остром гнойном воспалении глубокой сумки дугообразный разрез производят позади большого вертела. Рассекают кожу, подкожную клетчатку, фасцию, выделяют сумку. Если нет выраженной гнойной инфильтрации тканей, то сумку не вскрывают, стараясь выделить и удалить ее целиком. Для этого расслаивают волокна большой ягодичной мышцы и постепенно выделяют глубокую часть сумки вплоть до сустава.
Подвздошный гнойный бурсит вскрывают из разреза, который проходит от передней верхней ости подвздошной кости по внутреннему краю портняжной мышцы. Ее сухожилие пересекают и отводят кнаружи, бедренный нерв — кнутри и рассекают место прикрепления сухожилия прямой мышцы бедра. Согнутую в тазобедренном суставе ногу ротируют кнаружи, крючками разводят т. rectus femoris и т. liopsoas; сумка располагается на передней поверхности лобковой кости. Если доступ к суставу затруднен, то рассекают место прикрепления т. liopsoas и максимально отводят ее кнутри и кверху. Это, как правило, создает хороший доступ к подвздошной сумке. При остром гнойном воспалении ее вскрывают, удаляют гной и дренируют.
Область коленного сустава имеет несколько слизистых сумок, одна из которых располагается на передней поверхности надколенника, другие — в подколенной ямке.
Наиболее часто поражается предколенная сумка (препателлярный бурсит), состоящая из трех непостоянно сообщающихся между собой сумок: препателлярной подкожной, подфасциальной (у основания надколенника) и поднадколенниковой; с коленным суставом эти сумки не сообщаются.
Препателлярная подкожная сумка в связи с поверхностным расположением чаще повреждается вследствие даже незначительных инфицированных царапин. Гнойное воспаление сумки сопровождается резким отеком, флюктуацией, повышением температуры, увеличением регионарных лимфатических узлов. Поднадколенниковая сумка, защищенная костью, страдает чаще вторично вследствие остро развившегося гонита, нередко с параартикулярной флегмоной.
Хронические бурситы колена — одно из предрасполагающих условий для возникновения и развития гнойного бурсита. Подколенные бурситы под сухожилиями трудны для диагностики, они сопровождаются ограничением движений и болями в коленном суставе. УЗИ помогает распознаванию бурсита.
При остром гнойном препателлярном бурсите боковым или параллельными разрезами с двух сторон вскрывают сумку, удаляют гной и промывают полость раствором перекиси водорода, дренируют хлорвиниловой трубкой с боковыми отверстиями, которую проводят в поперечном направлении. Аналогичным разрезом вскрывают bursa subtendinea infmpatellaris. При хронических бурситах следует иссекать сумку, по возможности не вскрывая ее.
При острых гнойных бурситах подколенной ямки, сопровождающихся вовлечением в воспалительный процесс окружающей клетчатки, кожи, вскрывают сумку из разрезов над участком припухлости и гиперемии. При хронических гнойных процессах, нагноившихся кистах следует вылущить кисту. Разрез кожи производят с медиальной (для удаления bursa semimembranosis) или латеральной (для удаления bursa semitendinosa; bursa gastrocnemius) сторон. Рассекают кожу, подкожную клетчатку, поверхностную фасцию. Скопление плотной жировой клетчатки вокруг сумки отделяют тупым путем, кисту вылущивают и удаляют.
Частым видом гнойного бурсита стопы является воспаление крупной сумки, расположенной между пяточным бугром и пяточным сухожилием, — ахиллобурсит. Бурсит этой локализации чаще связан или с травматическим воздействием обуви, или с гематогенной и лимфогенной инфекцией.
Воспаление сумки пяточного бугра выражается безболезненной припухлостью под пяточными бугром. Воспалительный процесс может ограничиться фазой серозного пропитывания или привести к абсцедированию. В ряде случаев гнойный бурсит приходится дифференцировать с воспалением, вызванным травмой мягких тканей пятки «шпорой».
Из гнойных бурситов слизистых сумок стопы наиболее часто встречается гнойное воспаление сумки на внутренней поверхности головки I плюсневой кости. В случае попадания инфекции в сумку образуется абсцесс, сопровождающийся краснотой, припухлостью, а также выраженной болезненностью при ходьбе. При абсцедировании производят разрез и дренирование.
В.К. Гостищев
Опубликовал Константин Моканов
Источник
