Иммобилизация при вывихе плеча шиной крамера
Показания: перелом, вывих плеча.
1. Усадить пациента лицом к себе, успокоить.
2. Объяснить ход предстоящей манипуляции.
3. Разрезать одежду по шву, открыть место травмы.
4. Осмотреть место травмы, убедиться в наличии перелома или вывиха.
5. Выбрать лестничную шину Крамера: 120 см длиной, 11 см шириной.
6. Обернуть с двух сторон шину ватой и прибинтовать вату к шине.
7. Приложить шину к здоровой конечности пациента, от кончиков пальцев до локтевого сустава.
8. Убрать шину и в месте предполагаемого сустава согнуть ее под прямым углом.
9. Приложить шину к здоровой конечности и измерить от локтевого сгиба к плечевому суставу.
10. Согнуть шину в месте предполагаемого плечевого сустава под тупым углом (115С).
11. Приложить шину к здоровой конечности так, чтобы кисть предплечья и плечо было охвачено шиной, конец шины должен проходить по спине до противоположного плечевого сустава.
12. Придать поврежденной конечности физиологическое положение (по возможности руку согнуть в локтевом суставе), кисть уложить на шине в положение между супинацией и пронацией.
13. Уложить на внутреннюю поверхность смоделированной шины кисть, предплечье и, захватив свободной рукой другой конец, направить шину по задненаружной поверхности конечности через плечо, спину и до плеча противоположной стороны.
14. Вложить валик из ваты и марли в подмышечную впадину больной конечности и валик — под пальцы кисти.
15. Зафиксировать шину на конечности спиральными ходами бинта до середины трети плеча.
16. Наложить повязку «Дезо» для лучшей фиксации конечности.
НАЛОЖЕНИЕ ЛЕСТНИЧНОЙ ШИНЫ КРАМЕРА
ПРИ ПЕРЕЛОМЕ ПЛЕЧА
Алгоритм оказания неотложной помощи при переломе бедра.
1. Основной принцип шинирования — фиксация трех суставов. Иммобилизация может осуществляться любыми подручными средствами или специальными транспортными шинами.
2. Импровизированные шины изготавливают из картона, дерева, металлических трубок.
3. Перед наложением такую шину обертывают ватой, затем фиксируют бинтом. Укрепление шины на конечности производят бинтами, косынками, ремнями.
4. При переломе бедра наиболее удобна шина Дитерикса, которая обеспечивает иммобилизацию конечности, умеренное вытяжение костных отломков. При наложении шины вначале плотно прибинтовывают подошву к стопе пострадавшего, затем закрепляют боковые планки под мышкой и в области паха, а за стопу производят вытяжение периферического отломка — этим достигают надежной иммобилизации.
5. Можно использовать пневматические шины. Надувную шину разворачивают, помощник производит вытяжение ноги за
стопу и слегка ее приподнимает, а врач протягивает полотнище шины под ногой до ягодицы.
6. Шину застегивают на молнию и надувают.
7. Также при переломе бедра можно использовать шины Крамера, соединяя их между собой. Накладывают их с наружной, внутренней и задней стороны. Иммобилизация трех суставов является обязательной.
8. Транспортировка производится на носилках (в горизонтальном положении) в травматологическое отделение стационара.
Алгоритм наложения шины Крамера при переломе голени.
Показания: перелом голени, вывих коленного сустава.
1. Уложить пациента на спину, успокоить.
2. Объяснить ход предстоящей манипуляции.
3. Разрезать одежду по шву, открыть место травмы.
4. Осмотреть место травмы, убедиться в наличии перелома или вывиха.
5. Выбрать лестничную шину Крамера: первую — 120см длиной, 11 см шириной, две шины — длиной 80см, шириной 8 см.
6. Обернуть с двух сторон шины ватой и прибинтовать вату к шине.
7. Приложить конец шины к стопе здоровой конечности пациента, от пальцев к пятке.
8. Согнуть в области пятки под прямым углом.
9. Уложить ногу на подготовленную шину: 1 шина проходит по стопе, задней поверхности голени до средней трети бедра, 2 шина проходит по наружной поверхности голени, 3 — проходит по внутренней поверхности голени.
10. Зафиксировать шины на конечности спиральными турами бинта.
Источник
Ставится на основании:
а) ощущения резкой боли в области левого плечевого сустава и надплечья во время проведения приема и в дальнейшем;
б) клинических симптомов: вынужденное положение левой верхней конечности, деформация плечевого сустава, нарушение функции конечности, головка плеча пальпируется в подмышечной впадине, целостность кожи не нарушена.
в) пружинящая подвижность конечности.
г) нарушение функции движения в суставе.
Точный диагноз может быть поставлен только после выполнения рентгенографии в ЛПУ.
2. Алгоритм оказания неотложной помощи:
а) обезболивание с целью профилактики болевого шока (орошение области сустава хлорэтилом или введение растворов 5 мл в/м баралгина, брал, тригана, максигана, спазгана), тромала внутримышечно);
б) транспортная иммобилизация шиной Крамера в том положении, которое приняла конечность (уменьшает боль, обеспечивает покой конечности, исключает дополнительную травматизацию тканей); конечность вместе с шиной прибинтовываетсяк туловищу.
Вправление вывиха допустимо только в лечебном учреждении, т.к. вывихи нередко сопровождаются и переломом суставообразующих костей -«перелом-вывих»);
в) применение холода на область сустава (уменьшает боль и внутреннее
кровотечение);
г) транспортировка в ЛПУ в положении сидя (для уточнения диагноза, вправления и фиксации конечности) санитарным транспортом в травматологическое отделение.
Все манипуляции выполняются в перчатках.
3. Манипуляция выполняется согласно алгоритму.
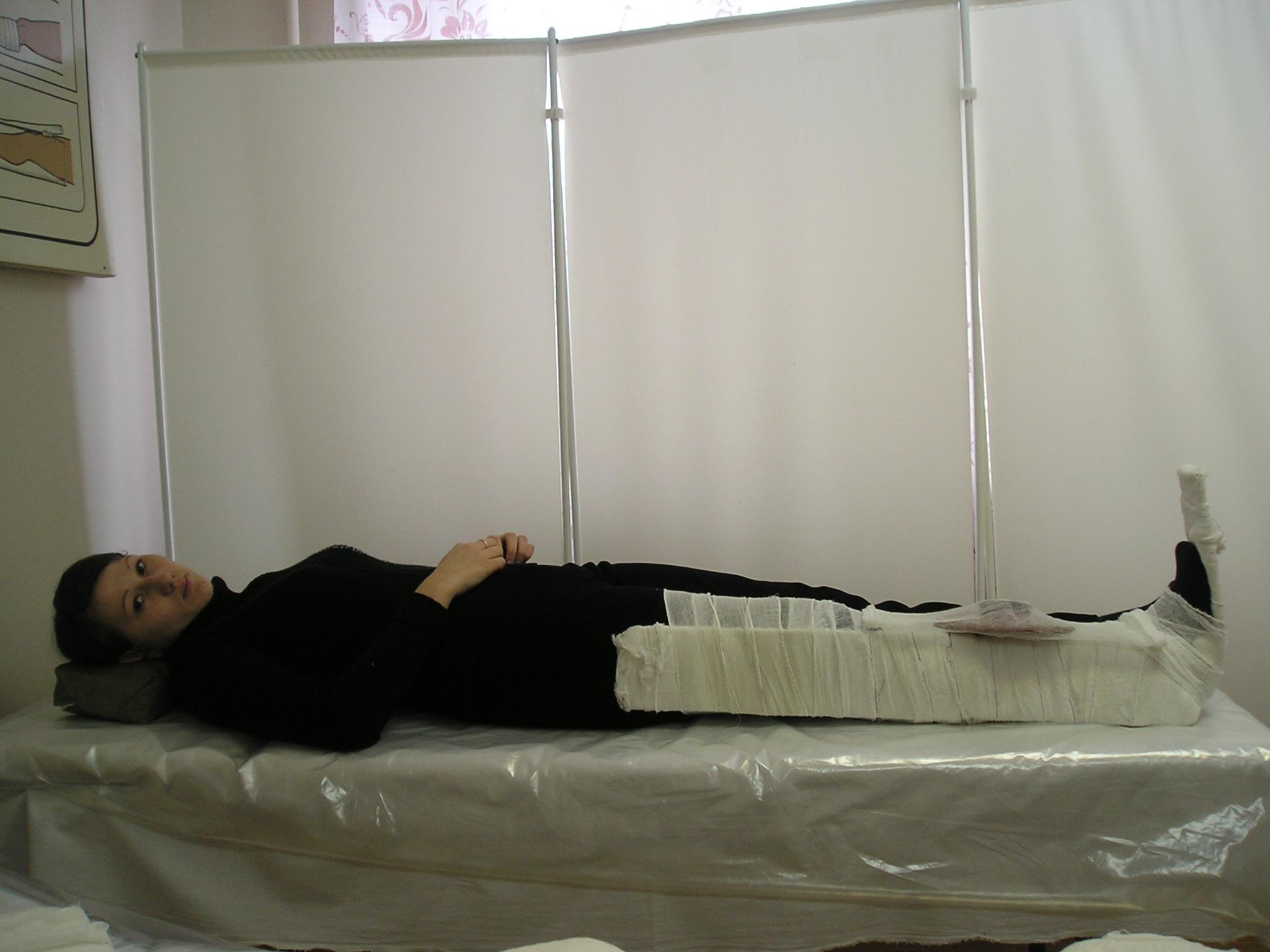
Алгоритм и иммобилизации конечности шиной Крамера при вывихе плеча.
Показания:перелом, вывих плеча
Оснащение: лесничная шина Крамера длина 1м,ширина 10 см, или 1м20 см длина 11 см ширина. Шину обернуть ватой и забинтовать бинтом, надеть чехол из клеенки.
Примечание: Фиксация трех ближайших суставов лучезапястного, локтевого, плечевого.
Последовательность:
1. Усадить пациента лицом к себе, успокоить.
2. Объяснить ход манипуляции.
3. Разрезать одежду по ходу шва, открыть место травмы.
4. Осмотреть место травмы, убедиться в наличие перелома или вывиха.
5. Подготовить шину.
6. Отмоделировать шину по здоровой конечности от кончиков пальцев вначале до локтевого сустава. Убрать шину и согнуть ее под углом 900.
7. Затем отмоделировать от локтевого сгиба к плечевому суставу.
8. Согнуть шину в месте предполагаемого плечевого сустава под тупым углом 1150.
9. Приложить шину на здоровую конечность. Шина должна лежать кончиков пальцев, по кисти, предплечью, плечу, до противоположного плечевого сустава.
10. Придать поврежденной конечности среднефизиологическое положение (руку согнуть в локтевом суставе, кисть уложить на шине и подложить под кисть валик
11. Уложить шину на больную руку. Осторожно.
12. Связать концы шины через здоровое надплечье и подмышечную ямку.
13. Вложить валик из ваты в подмышечную ямку.
14. Зафиксировать шину спиральными ходамибинта до середины трети плеча.
15. Затем наложить повязку «Дезо» для лучшей фиксации конечности.
Задача №7
В ФАП обратилась девочка 15 лет — ученица рядом расположенной школы. При падении на уроке физкультуры ударилась правым плечом о металлическую перекладину, появилась сильная боль в правой руке.
При осмотре: старается прижать поврежденную руку к туловищу. В средней трети правого плеча припухлость, деформация, при пальпации резкая локальная болезненность и крепитация костных отломков, патологическая подвижность в месте травмы.
Задания
1. Сформулируйте и обоснуйте предположительный диагноз.
2.Составьте и аргументируйте алгоритм оказания неотложной помощи.
3.Продемонстрируйте технику транспортной иммобилизации верхней конечности, применительно к данной ситуации.
Эталон ответа
Диагноз: Закрытый перелом правого плеча в средней трети.
Ставится на основании данных:
а) анамнеза и жалоб: травма правого плеча и возникшая сильная боль;
б) абсолютным признаком перелома, является патологическая подвижность конечности, крепитация костных отломков.
б) объективного исследования: вынужденное положение конечности, деформация, локальная болезненность, крепитация и патологическая подвижность в месте травмы.
Точный диагноз может быть поставлен в ЛПУ только после выполнения Ro- графии.
2. Алгоритм оказания неотложной помощи:
а) оценить состояние с целью выявления нарушений гемодинамики (ранняя диагностика травматического шока);
б) осуществить обезболивание введением одного из препаратов: трамал, баралгин, брал, максиган, спазган (профилактика болевого шока);
в) осуществить транспортную иммобилизацию с целью создания покоя поврежденной конечности, профилактики смещения костных отломков и дополнительной травматизации тканей.
г) приложить холод к месту повреждения (уменьшение боли и кровотечения);
д) вызвать скорую помощь для госпитализации в отделение неотложной травматологии;
ж) наблюдать за пациенткой до прибытия скорой помощи.
Все манипуляции выполняются в перчатках.
3. Манипуляция выполняется согласно алгоритму.
Алгоритм и иммобилизации конечности шиной Крамера при вывихе плеча.
Показания:перелом, вывих плеча
Оснащение: лесничная шина Крамера длина 1м,ширина 10 см, или 1м20 см длина 11 см ширина. Шину обернуть ватой и забинтовать бинтом, надеть чехол из клеенки.
Примечание: Фиксация трех ближайших суставов лучезапястного, локтевого, плечевого.
Последовательность:
1. Усадить пациента лицом к себе, успокоить.
2. Объяснить ход манипуляции.
3. Разрезать одежду по ходу шва, открыть место травмы.
4. Осмотреть место травмы, убедиться в наличие перелома или вывиха.
5. Подготовить шину.
6. Отмоделировать шину по здоровой конечности от кончиков пальцев вначале до локтевого сустава. Убрать шину и согнуть ее под углом 900.
7. Затем отмоделировать от локтевого сгиба к плечевому суставу.
8. Согнуть шину в месте предполагаемого плечевого сустава под тупым углом 1150.
9. Приложить шину на здоровую конечность. Шина должна лежать кончиков пальцев, по кисти, предплечью, плечу, до противоположного плечевого сустава.
10. Придать поврежденной конечности среднефизиологическое положение (руку согнуть в локтевом суставе, кисть уложить на шине и подложить под кисть валик
11. Уложить шину на больную руку. Осторожно.
12. Связать концы шины через здоровое надплечье и подмышечную ямку.
13. Вложить валик из ваты в подмышечную ямку.
14. Зафиксировать шину спиральными ходамибинта до середины трети плеча.
15. Затем наложить повязку «Дезо» для лучшей фиксации конечности.
Задача №8
Вызов фельдшера скорой помощи на строительную площадку. Рабочему 28 лет, на правую голень упала металлическая балка. Пострадавший стонет от боли. Бледен, покрыт холодным потом. На передней поверхности верхней трети правой голени имеется рана размером 10 х 3 см, из которой пульсирующей струей вытекает алая кровь, выступают отломки большеберцовой кости. Отмечаются выраженная деформация и укорочение голени.
Задания
1. Сформулируйте и обоснуйте предположительный диагноз.
2.Составьте и аргументируйте алгоритм оказания неотложной помощи.
3.Продемонстрируйте технику иммобилизации конечности с помощью шин Крамера применительно к данной ситуации.
Эталон ответа
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
Показание: перелом костей предплечья.
Оснащение: лестничная шина Крамера, 2 бинта, вата, косынка, ножницы.
Примечание:при наложении шины фиксируются два сустава: сустав выше места перелома и сустав ниже места перелома.
Последовательность действий:
Усадить пациента лицом к себе, успокоить.
Объяснить ход предстоящей манипуляции.
Разрезать одежду по шву, в месте травмы (если одежда не свободно облегает конечность).
Осмотреть место травмы, убедиться в наличии перелома.
Выбрать лестничную шину Крамера: 80 см длиной, 8 см шириной.
Обернуть с двух сторон шину ватой и прибинтовать вату к шине.
Приложить шину к здоровой конечности пациента, от кончиков пальцев до локтевого сустава.
Убрать шину и в месте предполагаемого сустава согнуть ее под прямым углом.
9. Приложить шину к здоровой конечности и уложить кисть и предплечье (проверить правильность подготовки шины).
10. Придать поврежденной конечности среднефизиологическое положение (руку согнуть в локтевом суставе, кисть уложить в положение между супинацией и пронацией).
11. Уложить на подготовленную шину кисть и предплечье. Шину укладывают по задненаружной поверхности конечности от пальцев кисти до верхней трети плеча.
Зафиксировать шину на конечности спиральными ходами бинта от пальцев кисти до верхней трети плеча.
Наложить косыночную повязку для лучшей фиксации конечности.
Примечание: при переломе костей кисти, руку уложить на шину в положение пронации, в кисть вложить валик из ваты и марли или бинта. Шина Крамера идет от кончиков пальцев до середины предплечья. Руку зафиксировать бинтовой повязкой и подвесить на косынке.

Иммобилизация костей предплечья Наложение шины Крамера на голень
Показание: перелом голени, вывих коленного сустава.
Оснащение: 3 лестничных шины Крамера, бинты, вата, ножницы.
Примечание:при наложении шины фиксируются два сустава: коленный и голеностопный.
Последовательность действий:
Уложить пациента на спину, успокоить.
Объяснить ход предстоящей манипуляции.
Разрезать одежду по шву, открыть место травмы (если одежду невозможно сдвинуть, и она не свободно облегает конечность).
Осмотреть место травмы, убедиться в наличии перелома или вывиха.
Выбрать лестничную шину Крамера: первую — 120см длиной, 11 см шириной; две шины — длиной 80 см, шириной 8 см.
Обернуть с двух сторон шины ватой и прибинтовать вату к шине.
Приложить конец шины (120×11) к стопе здоровой конечности пациента, от пальцев к пятке.
Согнуть в области пятки под прямым углом.
Уложить ногу на подготовленную шину:
1 шина проходит по стопе, задней поверхности голени до средней трети бедра (пальцы стопы должны быть натянуты к голени);
2 шина проходит по наружной поверхности голени от наружного края стопы до средней трети бедра;
3 шина проходит по внутренней поверхности голени от внутреннего края стопы до средней трети бедра.
10. Зафиксировать шины на конечности спиральными турами бинта.
Примечание: при переломе верхней трети голени и травме коленного сустава, верхние концы шин должны достигать тазобедренного сустава.
При переломе костей стопы шину накладывают от кончиков пальцев до середины голени.

Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Роза Исмаиловна Ягудина, д. ф. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
В настоящее время травматизм, особенно когда начинается весенний гололед, является одной из основных причин нетрудоспособности, инвалидности и смертности, в связи с чем имеет большое социально-экономическое значение.
Травмы сопровождают человека всю жизнь. Среди всего количества выездов бригад СМП почти 30% связаны с несчастными случаями. Уровень травматизма в Российской Федерации составляет 8730,3 случая на 100 тыс. взрослого населения, то есть ежегодно на 100 человек приходится в среднем около 9 травм.
Термин травма (от греч. trаuma — рана) обозначает нарушение целостности тканей и органов в результате воздействия факторов внешней среды.
Существует несколько классификаций травм. Одна из них делит травмы по времени их возникновения на острые и хронические.
Наличие или отсутствие повреждения целостности кожного покрова делит травмы на открытые и закрытые.
- изолированные (повреждение одного органа или в пределах одного сегмента опорно-двигательного аппарата);
- множественные (повреждение нескольких органов или нескольких сегментов конечностей, то есть имеются одновременные переломы двух и более сегментов или отделов опорно-двигательного аппарата);
- сочетанные (одновременное повреждение внутренних органов и опорно-двигательного аппарата).
Любая травма сопровождается кровотечением или отеком с развитием местного воспаления и с возможным последующим некрозом тканей. Тяжелые и множественные травмы, как правило, сопровождаются травматическим шоком и очень опасны для жизни.
Топ-лист травм
Самыми распространенными в мире являются следующие виды механических травм: ушиб, растяжение, вывих, разрыв связок, мышц и сухожилий, а также перелом кости. Среди них лидирующую позицию, бесспорно, занимает ушиб: ни один человек не может утверждать, что ни разу в жизни не получал такую травму.
Ушибы: отличительные особенности и лечение
Ушиб — это закрытое механическое повреждение тканей и органов тела без видимого нарушения наружных покровов, возникающее при ударе тупым предметом с относительно малой кинетической энергией или со значительной ударной поверхностью. Ушиб иногда сопутствует другим повреждениям (перелому и др.).
Как правило, ушиб сопровождается разрывом мелких сосудов с последующим кровоизлиянием, развивающимся вследствие нарушения целостности подкожной клетчатки. Клиническая картина ушиба зависит от механизма травмы, силы и места приложения травмирующего агента, возраста и состояния пострадавшего. Чаще всего встречаются наружные ушибы незащищенных участков тела — головы, конечностей (особенно у детей).
Ушиб поверхностных мягких тканей всегда сопровождается отеком места повреждения в результате пропитывания кожи лимфой, кровью и развивающимся местным асептическим воспалением. Величина отека зависит от степени выраженности нарушения подкожной клетчатки в месте ушиба. В области свода черепа слой клетчатки незначительный, в связи с чем отек здесь обычно небольшой, а на лице даже при относительно слабом ушибе развивается массивный отек.
Ушиб, как правило, сопровождается болевым синдромом различной интенсивности. Так, при ушибах крупных нервов и их окончаний боль всегда резкая, простреливающая. Сама гематома может развиваться на месте ушиба как через несколько минут, так и через несколько часов и даже суток, что определяется глубиной травмы. Цвет гематомы зависит от давности травмы: свежая имеет багрово-синюшный цвет, через 3-4 дня она становится сине-желтой, а на 5-6-е сутки — желтой. Ушибы туловища и конечностей (плечо, бедро) сопровождаются напряженными гематомами, распирающими болями, иногда с поверхностным онемением. При ушибе сустава наблюдается выраженный отек, иногда развивается гемартроз. Значительное скопление крови или синовиальной жидкости в суставе является показанием для пункции.
При легком ушибе мелкие кровоизлияния и отек рассасываются самостоятельно в течение нескольких дней. Степень ушибов головного и спинного мозга должна оцениваться неврологом или нейрохирургом.
Разрывы и растяжения
Растяжение и разрыв — закрытое повреждение сумочно‑связочного аппарата сустава без нарушения его анатомической непрерывности, касающееся всех эластичных структур тела человека. Выделяют растяжение связок сустава, мышц и сухожилий. Как правило, само растяжение возникает в результате движений, не свойственных данному суставу или превышающих их по силе и направлению и сопровождается временным расхождением суставных поверхностей за пределы их физиологической нормы, превышающим допустимую эластичность и прочность тканей. Чаще всего травмируются связки коленного и голеностопного суставов, реже — локтевого, плечевого и ключично-акромиального суставов.
Клиническая картина растяжения — резкая боль в момент травмы, увеличение объема сустава (кровоизлияние в параартикулярные ткани), нарушение функции сустава. Растяжение, как и ушиб, может сопровождаться гемартрозом. При физикальном обследовании выявляют резкую болезненность поврежденной связки, иногда — нефизиологичную подвижность сустава. В некоторых случаях сразу после растяжения сустав или конечность еще функционируют, но через некоторое время появляется интенсивная постоянная боль, ограничивающая подвижность.
Выделяют 3 степени растяжения связок:
I — простое растяжение связок без анатомического повреждения коллагеновых волокон, с умеренной болезненностью и небольшим отеком мягких тканей.
II — частичный разрыв связки, с выраженной болезненностью, быстрым кровоизлиянием в мягкие ткани, гемартрозом, отеком и нарушением функции сустава.
III — полный разрыв связки, с очень сильной болью (иногда с треском в момент получения травмы), кровоизлиянием в окружающую сустав клетчатку, гемартрозом, ярко выраженным отеком, резким нарушением функции сустава с изменением оси конечности.
Вывих сустава: лечение и признаки
Вывих — это стойкое смещение суставных концов костей за пределы их нормальной подвижности, часто сопровождающееся разрывом капсулы, связок и выходом суставного конца кости из суставной сумки. Вывихи могут быть приобретенными (травматические, привычные и др.) и врожденными. По степени смещения одной суставной поверхности по отношению к другой выделяют полные и неполные вывихи, или подвывихи, — сохранение частичного соприкосновения суставных поверхностей. Травматические вывихи, в свою очередь, делятся на свежие (до трех дней), несвежие (до трех недель) и застарелые (более трех недель).
Вывихи, как правило, сопровождаются повреждениями мышц: разрывами целых мышц или отдельных мышечных волокон, растяжением одних и расслаблением других с резким нарушением мышечного синергизма. Также возможны внесуставные переломы.
В момент вывиха обычно раздается характерный звук, напоминающий хлопок. При физикальном осмотре отмечается припухлость, резкая боль, деформация конечности, ее неестественное положение, затруднение и ограничение движения в суставе и конечности. Сопутствующая бледность и онемение свидетельствуют о повреждении нервов и сосудов. При пальпации определяют место и степень смещения суставного конца кости и характерный признак сопротивления (после прекращения физического воздействия на конечность она занимает исходное положение).
После устранения вывиха конечность фиксируют в среднефизиологическом положении. Это благоприятствует покою мышц, постепенному восстановлению их тонуса, заживлению капсулы. Продолжительность фиксации сустава зависит от его анатомо‑физиологических особенностей. Функциональное лечение вывихов начинают с иммобилизации с последующим проведением реабилитационных мероприятий.
NB! Заниматься вправлением вывиха без специалиста не рекомендуется!
Переломы костей: лечение и симптомы
Перелом — нарушение целостности кости при внезапном воздействии силы, превосходящей упругость костной ткани и приложенной как непосредственно в месте повреждения, так и вдали от него. При переломах практически всегда возникает повреждение прилегающих к кости мышечных волокон, окружающих сосудов, нервов. При нарушении целости кожи под воздействием травмирующего предмета или острого обломка кости образуется открытый перелом. Если целость кожи не нарушена, то перелом называют закрытым. Наиболее частыми являются переломы длинных костей конечностей (плеча, предплечья, бедра, голени). Основные признаки перелома — хруст костей в момент травмы, быстро развивающаяся опухоль на месте повреждения, неестественная деформация поврежденного места, болезненные ощущения при осторожном ощупывании, невозможность движения поврежденной конечности. Однако окончательный диагноз обычно устанавливают только после рентгенографических исследований, поэтому главной задачей при переломах является предотвращение ухудшения самочувствия пострадавшего до момента оказания ему медицинской помощи.
NB! В отличие от ушиба, при переломе функция конечности нарушается в момент травмы (исключение составляют неполные переломы — трещины).
Первая помощь при переломах заключается в транспортной (временной) иммобилизации места повреждения. Основной вид транспортной иммобилизации конечностей — шинирование (шины Крамера, Дитерихса, шина медицинская пневматическая). Стандартные транспортные шины могут быть как сложной конструкции, так и простой — сделанные из проволоки или фанеры, но фабричного изготовления (их применяют исключительно медработники — персонал машины скорой помощи и др.).
В случаях доврачебной помощи можно использовать импровизированные шины — из фанеры, твердого картона, отрезков тонких досок, палок, пучков прутьев и т. п. При отсутствии подходящих подручных средств поврежденную руку можно фиксировать к туловищу косынкой или краем одежды (рубашкой, полой пиджака), а ногу прибинтовать к здоровой ноге. Также необходимо производить фиксацию не менее двух суставов, расположенных выше и ниже поврежденной области, — для полного исключения подвижности поврежденного участка. Транспортная иммобилизация обездвиживает сломанную кость или вывихнутый сустав, уменьшает боль и предотвращает дальнейшее развитие травмы, поэтому ее необходимо производить как можно раньше. Иногда шины накладывают поверх одежды и обуви. Если нет бинтов, то шину можно фиксировать лентой, галстуком или любым эластичным материалом: главное — повязка не должна быть слишком тугой и препятствовать кровообращению. В холодное время года, в целях предупреждения резкого охлаждения или отморожения, конечность с наложенной шиной накрывают теплыми вещами.
При наличии открытой раны при переломе сначала накладывается асептическая повязка, и только после этого осуществляется иммобилизация. Также целесообразно прикладывать холод к области раны и всего пораженного сегмента. Давящую повязку пострадавшему с открытым переломом должны накладывать 2 человека — один из них фиксирует поврежденную конечность, осуществляя ее тягу по оси, а другой закрепляет повязку (обязательно на обнаженное тело). Поверх стерильной или лекарственной салфетки на кровоточащую рану помещают несколько сложенных стерильных салфеток или стерильный свернутый бинт, с помощью которого придавливают кровоточащие ткани. Каждый тур бинта накладывается с равномерным, достаточно большим усилием. Не допускается перетяжка конечности отдельными турами бинта (это может привести к нарушению кровообращения в ней). Чувство онемения, мурашки, синюшность пальцев — это признаки сдавления кровеносных сосудов, а также нарушения кровообращения. В этих случаях бинт разрезают или заменяют, а шину накладывают вновь. При длительном сдавлении развивается crush-syndrome, или «миоренальный синдром» (синдром длительного сдавления). В этом случае, помимо вышеописанных симптомов, появляется боль, затем развивается шок. Эти симптомы уменьшаются через 1-3 часа, но затем вновь усиливаются при освобождении конечности. Отдельно выделяют синдром позиционного сдавления, который развивается у людей длительно находящихся в одном и том же положении, при этом отдельные части тела сдавливаются своим же телом (при алкогольном, наркотическом отравлениях и т. д).
При открытом переломе также показано введение противостолбнячной сыворотки в соответствии с инструкцией. Хорошая транспортная иммобилизация препятствует увеличению смещения отломков, уменьшает болезненность при перевозке пострадавшего, и, следовательно, снижается возможность возникновения травматического шока, особенно при переломе бедра.
NB! При подозрении на перелом транспортировка пострадавшего даже на короткое расстояние без иммобилизации недопустима!
Симптомы при переломах
Повреждение позвоночника — боль в спине, ногах, деформация позвоночника, повышенная чувствительность в местах повреждения, онемение и паралич конечностей. Если нет никаких симптомов (при наличии явной травмы), то, скорее всего, пострадавший находится в шоке (возбуждение, учащение дыхания и пульса, рвота и потеря сознания). Компрессионные переломы тел позвонков возникают в основном при падении на ноги, ягодицы и при форсированном сгибании туловища. При падении вниз головой повреждаются шейные и верхнегрудные позвонки. При падении на ноги и ягодицы повреждаются преимущественно тела поясничных и нижнегрудных позвонков. Клинически компрессионные переломы проявляются постоянными болями в области повреждения, ограничением подвижности в позвоночнике, болезненностью при надавливании по оси позвоночника, напряжением мышц в месте повреждения с иррадиацией в живот, затруднением дыхания. Парезы, параличи и нарушение функции тазовых органов наблюдаются в основном при переломах тел позвонков со смещением.
NB! При подозрении на травму позвоночника пострадавшего нельзя перемещать самостоятельно (движение головы, шеи, спины может вызвать или усилить паралич и т. д.).
Черепно-мозговая травма — головная боль, шум в ушах, головокружение, тошнота, рвота, возможна потеря сознания и памяти. В таких случаях необходима экстренная специализированная медицинская помощь.
Перелом костей таза — боль в месте повреждения, умеренная припухлость и кровоподтек, появляющийся на второй день после травмы, положительный симптом «прилипшей пятки».
Лечение травм
Лечение всех видов травм имеет практически одинаковый алгоритм помощи. Прежде всего, это так называемая доврачебная помощь:
- охлаждение пораженного участка;
- обезболивающая терапия (при необходимости);
- локальная противовоспалительная и рассасывающая терапия;
- иммобилизация (при необходимости);
- транспортировка пострадавшего в специализированное медицинское учреждение (при необходимости).
Специализированная медицинская помощь при травмах включает в себя: хирургическую обработку ран (если имеются), противостолбнячную вакцинацию, обезболивающую и антимикробную терапию, наложение гипсовой повязки, хирургическое вмешательство. Чаще других на различных этапах оказания помощи при травмах используется группа нестероидных противовоспалительных препаратов. В таблице 1 представлена классификация нестероидных противовоспалительных препаратов (НПВП) по МНН, применяющихся как системно, так и локально.
Таблица 1. Классификация НПВП по химической структуре
Подгруппа
МНН
Салицилаты
Ацетилсалициловая кислота
Дифлунизал Лизинмоноацетилсалицилат
Пиразолидины
Фенилбутазон
Производные индолуксусной кислоты
Индометацин Сулиндак Этодолак
Производные фенилуксусной кислоты
Диклофенак
Оксикамы
Пироксикам Теноксикам Лорноксикам Мелоксикам
Производные пропионовой кислоты
Ибупрофен Напроксен Флурбипрофен Кетопрофен Тиапрофеновая кислота
Алканоны
Набуметон
Производные сульфонамида
Нимесулид Целекоксиб Рофекоксиб
Производные антраниловой кислоты
Мефенамовая кислота Этофенамат
Пиразолоны
Метамизол Аминофеназон Пропифеназон
Производные парааминофенола
Фенацетин Парацетамол
Производные гетероарилуксусной кислоты
Кеторолак
Также при различных видах травм широко используются противовоспалительные и рассасывающие мази, гели и настойки, содержащие вещества растительного и животного происхождения (конский каштан, троксерутин, мелиссовое и эвкалиптовое масла, камфара, свиной жир, скипидар, ментол, метилсалицилат, рутозид, карбомер 940, динатрия ЭДТА, бензалкония хлорид, лидокаин, гепарин, кислоты кашалотового жира). Их применение позволяет значительно сократить сроки лечения за счет уменьшения отека, местного воспаления и улучшения местного периферического кровообращения в пораженных участках.
Даже самая маленькая на первый взгляд травма может иметь серьезные осложнения. Поэтому при малейшем подозрении на вывих, перелом и другую тяжелую травму необходимо срочно обратиться за помощью в специализированное медицинское учреждение.
Источник
