Из за остеохондроза может болеть в паху

С одинаковой частотой пояснично-крестцовый остеохондроз появляется у женщин и у мужчин. Боль локализуется в пояснице, в паху, отдает в ноги, низ живота. Это происходит из-за того, что защемляется нерв. Когда остеохондроз поясничного отдела отдает в пах или напоминает о себе любым другим образом, необходимо начинать лечение.
- Медикаментозная терапия
- Лечебная гимнастика
- Физиотерапия
- Хирургическое вмешательство

Медикаментозная терапия
Препараты, которые необходимы, чтобы купировать ноющие боли в позвоночнике, в паху с правой или левой стороны, делятся на следующие группы:
- Мази от остеохондроза – снимают болевые ощущения местным действием. К ним относятся Вольтарен, Диклак, Диклофенак, Эмульгель.
- Миорелаксанты – снижают тонус в мышечной массе, обездвиживают болезненный участок. Если остеохондроз поясничного отдела отдает в пах, стоит воспользоваться такими препаратами, как Мидокалм и Сирдалуд.
- Хондропротекторы – насыщают и восстанавливают хрящевую ткань. К ним относятся Мукосат, Дона, Терафлекс, Структум.
- Нестероидные противовоспалительные – отлично убирают воспаление, хорошо обезболивают. Это Рофика, Целебрекс, Нурофен, Индометацин Мовалис.
- Витамины В – регулирование мышечного тонуса. Это препарат Мильгамма.
Если болезнь появилась недавно, то вылечиться можно с помощью медикаментов. Тяжелые формы лечатся комбинированными методами с участием УВЧ, акупунктуры, магнитотерапии, миостимуляции, массажа. Когда медикаментозное лечение не дает должного эффекта, врач назначает внутрисуставные уколы, которые показаны на запущенных стадиях болезни.
Лечебная гимнастика
Она состоит из упражнений, которые не провоцируют развитие дискомфорта у больного. Если боль все-таки присутствует, стоит отложить занятия, вернуться к ним позже, когда состояние позвоночника заметно улучшится. Нагрузку на мышцы следует повышать постепенно, чтобы не допустить перенапряжения.
Когда остеохондроз поясничного отдела отдает в пах, можно выполнять упражнения:
- наклоняться во все стороны всем корпусом;
- в позе на четвереньках сделать вперед и назад несколько шагов, повторить упражнение 8-10 раз;
- улечься на ровную поверхность, вдавливая в пол спину, напрягать постепенно мышцы пресса;
- запрокинуть за голову руки и всем телом за ними тянуться.
Физиотерапия
Чаще всего одних лекарственных препаратов для эффективного лечения недостаточно. Чтобы убрать боль, снять спазм с мышц, стимулировать обменные и восстановительные процессы, можно прибегнуть к процедурам физиотерапии:
- лазеротерапии;
- дарсонвализации;
- фонофорезу;
- диадинамическим токам;
- амплипульсу;
- магнитно-резонансной терапии.
Массажные процедуры назначаются тогда, когда остеохондроз поясничного отдела отдает в пах, но болевой синдром уже снят, или наступил период ремиссии. Массаж отлично расслабляет напряженную мускулатуру. Его можно совмещать с посещением сауны или любыми другими разогревающими процедурами. Это благоприятно воздействует на ткани мышц, стимулирует кровообращение, не дает прогрессировать такому заболеванию, как поясничный остеохондроз.
Техники мануальной терапии, которые усиливают кровообращение в спинном мозге, выполняются только специалистом. Опытные врачи возвращают на свои места смещенные диски позвоночника.

Хирургическое вмешательство
В особых случаях, когда остеохондроз поясничного отдела отдает в пах, а симптомы не купируются никакими лекарствами, прибегают к операции. Нейрохирурги сегодня используют малоинвазивные методы, щадящие для организма больного.
Источник
Остеохондроз поясничного отдела – распространенный вид дегенеративных нарушений в позвоночнике, которым чаще всего страдают люди после 30 лет. Остеохондроз проявляется в виде приступообразных болей при поднятии тяжестей, ощущения жара или холода, покалываний в пояснице и ногах, ограниченной подвижности тела из-за болевых ощущений, являющихся следствием защемления нервных окончаний и стирания межпозвоночных хрящей.
Какие причины возникновения болевых ощущений?
Поясничный остеохондроз – мультифакторное заболевание, провоцируемое множеством причин.
 Основными из них являются:
Основными из них являются:
- регулярное ношение тяжелых сумок;
- плоскостопие;
- чрезмерно долгое нахождение в положении стоя;
- длительное сидение с полусогнутой спиной в автомобиле, на работе или учебе;
- травмы;
- работа грузчиком, строителем;
- увлечение тяжелой атлетикой;
- ожирение;
- врожденные изменения скелета;
- нарушение метаболизма, связанного с медленным синтезом гликопротеинов.
Если приходится ежедневно поднимать тяжести, делать это нужно держа спину ровно и согнув ноги в коленях, что позволит избежать защемления нервных окончаний и получения травмы.
Механизм появления
Остеохондроз развивается постепенно, начинаясь с разрушения полисахаридов и белков в межпозвоночных дисках. В процессе распада этих веществ прочность и функциональность хрящевой ткани уменьшается, пропадает эластичность, возможно появление трещин.
Волокнистая ткань диска стирается, а пульпозное ядро смещается к спинномозговому каналу, то есть в место наименьшего сопротивления фиброзного кольца. Находящиеся там нервные окончания сдавливаются, возникают отеки, что вызывает боль и нарушение функциональности органов, к которым перестали поступать импульсы от пораженных участков спинного мозга.
Из-за разрушения межпозвоночного диска окружающие его ткани начинают делиться и появляются остеофиты. Эти костные образования нарушают кровообращение в ближайших органах и тканях.
Стадии развития и характер
Степень болевых ощущений, их периодичность и податливость лечению зависит от стадии развития остеохондроза.
 Существует 4 стадии заболевания:
Существует 4 стадии заболевания:
- Первая стадия характеризуется изменениями в структуре ядра, находящегося вокруг межпозвоночного диска, нарушением кровообращения. Из-за нехватки кислорода сухожилия уплотняются в местах крепления к костям. Возникает острая или тупая боль в районе пораженного позвонка, которая может, посредством нервных импульсов, распространяться на ноги, живот и верхнюю часть ягодиц.
- Вторая стадия – разрушение фиброзного кольца. Позвонки приобретают чрезмерную подвижность, что приводит к постоянному перенапряжению мышц. Помимо тупой или острой боли появляется постоянное чувство усталости в поясничной зоне, которое частично проходит только в лежачем положении.
- На третьей стадии фиброзное кольцо разрывается и образуется грыжа. В области пораженных позвонков появляется повышенная чувствительность и боль, ощущается жжение и покалывание, которые сменяются онемением, нарушается двигательная активность ног. На этой стадии возможно сдавливание спинномозговых нервов, ведущее к параличу конечностей.
- Четвертая стадия – остеопороз охватывает остальные неповрежденные позвонки и сухожилия. Ткани заменяются рубцовыми, подвижность человека сильно снижается, локализация болевых ощущений постоянно меняется. Патологические изменения затрагивают и мочеполовую систему, вероятно появление недержания.
Локализация – куда отдает?
Место локализации болей зависит от номера поврежденного корешкового нерва.
Они отвечают за следующие места:
- L1 и L2 – влияют на органы брюшной полости, поэтому при их повреждении боль будет отдавать в живот, появится метеоризм, диарея или запор.
- L3 – функционирование мочевого пузыря. Боль появляется в паху и колене.
- L4 – отвечает за нижние конечности, поэтому при поражении появится боль в коленях, бедрах, ступнях.
- L5 – голеностопный сустав, пальцы ног.
В ноги
Тянущая боль в ногах возникает из-за развития дистрофии мышечных волокон. Далее постепенно разрушаются тазобедренный, голеностопный и коленный суставы, что приводит к утрате способности активного передвижения.
Непроходящая боль в ногах возникает, если зажат нерв, отвечающий за питание нижних конечностей. Это обычно вызвано ущемлением седалищного нерва или синдромом грушевидной мышцы.
В пах
Хронические периодически тянущие боли в паху возникают при поражении корешкового нерва L3. Если боль острая стреляющая, то возможно развитие дисфункции опорожнения кишечника и мочевого пузыря.
Также возникает нарушение циркуляции крови, образуется венозный застой в тазу, появляются геморроидальные узлы в прямой кишке. При отсутствии терапии в последствие развивается варикозное расширение вен нижних конечностей.
Дискомфорт в желудке
 Остеохондроз поясничного отдела может вызывать следующий дискомфорт ЖКТ:
Остеохондроз поясничного отдела может вызывать следующий дискомфорт ЖКТ:
- вздутие, метеоризм;
- ускоренную перистальтику, бурление;
- чередование запора и диареи;
- потерю аппетита.
При подобных проявлениях рекомендуется дополнительно проводить диагностику гастрита, язвы ЖКТ, колита, болезни Крона и дуоденита, так как не всегда их вызывает именно остеохондроз.
Может ли болеть низ живота?
Регулярно присутствующую боль внизу живота может вызывать защемление верхних нервных корешков L1-L2. Если боль возникла внезапно, не исключено секвестрование грыжи или сдавливание спинномозгового канала.
Какие ощущения у женщин?
Если поврежден корешок L3, женщинам может казаться, что паховые боли возникают в матке. Из-за защемления нервов также нарушается менструальный цикл.
Обострения
Обострение остеохондроза может быть вызвано:
- тяжелыми физическими нагрузками;
- стрессом;
- неудобной позой;
- перегревом/переохлаждением;
- непрофессиональным массажем.
У женщин оно может случится на фоне гормональных изменений – скачков эстрогена.
Сколько дней длятся?
Рассмотрим, как долго болит поясница или наблюдаются болевые ощущения в других зонах при остеохондрозе поясничного отдела позвоночника. Острый период длится в пределах 7 суток, а остаточные болевые ощущения утихают еще на протяжении 2-3 недель. Но при отсутствии лечения боли могут затянуться на 1-2 месяца.
Что делать с грыжей?
 Если началось обострение в области грыжи, то целесообразно применять холодные компрессы. Они снимают отек и оказывают обезболивающие действие. Также допустим прием препаратов-анальгетиков на основе ибупрофена или нимесулида.
Если началось обострение в области грыжи, то целесообразно применять холодные компрессы. Они снимают отек и оказывают обезболивающие действие. Также допустим прием препаратов-анальгетиков на основе ибупрофена или нимесулида.
Так снимать обострение допустимо только в первые сутки, далее требуется осмотр врача и комплексное лечение.
Прострелы
Прострелы (люмбаго) – самая острая боль, которая возникает в ноге или пояснице. Спровоцировать ее может кашель, чихание или неаккуратное резкое движение. Попытки согнуться или разогнуться также вызывают прострел.
Кислородное голодание
Болевой синдром и мышечное перенапряжение при поясничном остеохондрозе вызывает сужение сосудов и кислородное голодание поврежденных тканей. Это вызывает нарушение в работе органов, затронутых в результате прогрессирования остеохондроза.
Диагностика
Если врач заподозрил поясничный остеохондроз по локализации и характеру болей, нарушению чувствительности и двигательной активности ног, дисфункции мочеполовой системы, то дополнительно проводятся тесты:
- Рефлекс Бехтерева – боль возникает, если прижать вытянутые колени к полу.
- Рефлекс Лагеса – боль появляется, когда человек из положения лежа поднимает ровную ногу вверх и исчезает при сгибании колена.
Для уточнения или окончательного подтверждения диагноза проводится рентген, КТ или МРТ.
Методы терапии
 Лечение поясничного остеохондроза сочетает консервативные методы и хирургические. К первым относятся:
Лечение поясничного остеохондроза сочетает консервативные методы и хирургические. К первым относятся:
- таблетки;
- мази;
- лечебная физкультура;
- мануальная терапия.
Современное оперативное лечение заключается в эндоскопическом и микрохирургическом вмешательстве.
Также допускается домашнее лечение, но только вне периода обострения.
Консервативные
Консервативное лечение основано на:
- обезболивании;
- уменьшении воспалительного процесса;
- снятии спазмов;
- витаминотерапии;
- восстановлении подвижности тела.
Для этого применяются:
- анальгетики – Ибупрофен, Кетопрофен;
- нестероидные противовоспалительные препараты – Диклофенак, Диклоберл;
- хондропротекторы – Дона, Хондроксид, Алфлутоп;
- инъекции витаминов группы В;
- миорелаксанты – препараты на основе толперезона и тизанидина.
Больному могут понадобиться седативные средства, ведь продолжительная боль изматывает, нарушается сон и общее психическое состояние.
Препараты
 В качестве снятия боли используются нестероидные анальгетики:
В качестве снятия боли используются нестероидные анальгетики:
- Ибупрофен.
- Мелоксикам.
- Нимесулид.
- Кетопрофен.
- Эторикоксиб.
Обычно они назначаются в виде таблеток, но если у пациента нарушена работа ЖКТ, то предпочтительнее инъекционная форма, так как иная не усвоится.
При отсутствии должного эффекта используются гормональные препараты в виде уколов:
- Преднизолон.
- Дексаметазон.
- Триамцинолон.
Мануальные
Квалифицированный мануальный терапевт способен индивидуально подобрать массаж и точки нужного воздействия. В результате его действий происходит:
- расслабление мышц;
- нормализация кровообращения;
- вправление смещенных позвонков.
Лечебная физкультура
Комплекс упражнений, рекомендованный врачом, должен выполняться не менее 4 раз в неделю. Физкультура помогает укрепить мышечный корсет, улучшить кровообращение в поврежденной зоне.
Обычно назначаются следующие упражнения:
- растяжка коленных сухожилий из положения стоя;
- посменное выгибание и прогибание спины;
- вертикальный подъем и опускание таза из положения лежа;
- растяжка грушевидных мышц;
- подтягивание колен к груди;
- повороты торса;
- частичный подъем вперед, как при качании пресса;
- посменное поднятие руки и ноги из положения на четвереньках.
В период обострения лечебная гимнастика запрещена.
Хирургические
 Хирургическое вмешательство проводится, если консервативное лечение не дало нужных результатов и болезнь продолжает проявляется:
Хирургическое вмешательство проводится, если консервативное лечение не дало нужных результатов и болезнь продолжает проявляется:
- болями, не утихающими в течение 3 месяцев и более;
- серьезным сдавливании корешков спинного мозга, выражающемся в онемении и слабости конечностей;
- синдромом конского хвоста;
- разрушением хрящевых и костных тканей, которые подлежат замене на имплант.
Домашнее лечение
В домашних условиях нужно придерживаться следующего лечения:
- применять аппликаторы Ляпко и Кузнецова;
- надевать повязки с «сухим» телом на поясницу;
- отдыхать и работать в правильных расслабляющих позах;
- делать компрессы из луковой шелухи и клеить перцовый пластырь на пораженный участок;
- проводить лечебную гимнастику для растяжки и расслабления мышц – висеть на турнике, совершать плавные наклоны в стороны, делать упражнение «кошечка»;
- также можно принимать ванны с маслом эвкалипта, лаванды или розмарина, обладающих обезболивающим и успокаивающим действием.
До постановки точного диагноза не стоит заниматься домашним лечением, так как симптомы поясничного остеохондроза частично схожи с опухолевыми процессами.
Что делать в момент приступа?
Нужно принять сильное обезболивающее и спазмолитик, а затем обратиться к невропатологу, который скорректирует лечение и, возможно, сразу поставит «блокаду» в пораженный участок.
Советы докторов и мнения пациентов
 Медики советуют:
Медики советуют:
- совершать пешие прогулки;
- кататься на велосипеде;
- делать лечебную гимнастику вне обострения, избегать интенсивной аэробики;
- сидеть в стуле, опираясь на спинку;
- спать на ровной поверхности, допустима подушка до 4 см высотой.
Мнение пациентов:
- обращаться к врачу и начинать лечение надо при первых проявлениях остеопороза;
- заниматься плаванием – расслабляет мышцы;
- применять аппликатор Кузнецова;
- обратиться к мануалу, если точно нет грыжи, иначе высок риск ее раздавить и попасть на срочную операцию;
- сделать МРТ поясничного отдела или рентген;
- посещать физиопроцедуры.
Поясничный остеохондроз – заболевание не только спинных позвонков и прилегающих тканей, но и органов, к которым уменьшился доступ кислорода из-за нарушения кровообращения и защемления нервных корешков. Поэтому нужно избегать чрезмерных физических нагрузок во избежание повреждения суставов, а при появлении первых признаков заболевания обращаться к невропатологу.
Источник
Среди жалоб наших пациентов часто встречается такой неприятный симптом, как боль в паху. Эти боли, как правило, сопровождаются дискомфортом в пояснице, где МРТ выявляет множество грыж или протрузий. Однако, боль в паху настолько неприятна, что заглушает собой поясничные симптомы и заставляет многих людей ложиться под нож нейрохирурга для удаления межпозвоночной грыжи. И тут наступает момент истины: боль в паху после операции не проходит, а к ней присоединяются еще и ограничения, связанные с хирургическим вмешательством. Происходит это потому, что боль в паху очень редко бывает обусловлена межпозвоночной грыжей, и почти всегда – изменениями в других органах. Давайте разберемся, почему так происходит.
Среди поясничных грыж подавляющее большинство находятся (локализуются) между 3, 4 и 5 поясничными позвонками, а также между пятым поясничным и крестцом. Нервы, которые пережимаются такими грыжами, идут к ногам, поэтому боль отдает в бедро, колено, икры и так далее. Для того чтобы боль отдавала в пах, грыжа должна находиться на более высоком уровне – между 12-м грудным и первым поясничным позвонками. А к счастью, на таком высоком уровне грыжи диска встречаются очень и очень редко, гораздо реже, чем боль в паху и пояснице. Вместе с тем, те или иные проявления остеохондроза нижних поясничным позвонков встречаются почти у каждого пациента.
Причины боли в паху
Почему же на самом деле появляется боль в паху? Как показывают наши наблюдения, более 90% боли в паху у мужчин и женщин обусловлено тремя причинами:
- дисфункции тазобедренных суставов;
- дисфункции подвздошно-крестцового сочленения и
- банальные паховые грыжи.
На остальную патологию приходится не более 10% случаев, когда пациент обращается к нам в центр с болью в паху. Разберем эти три причины подробнее.
Дисфункции тазобедренных суставов
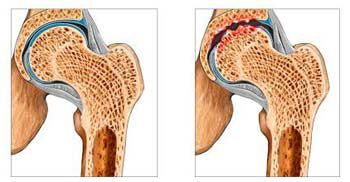
Тазобедренный сустав соединяет кости таза (вертлужная впадина) и бедренную кость ноги. Благодаря ему мы можем свободно ходить. Дисфункции тазобедренных суставов – это, как правило, воспалительные изменения и коксартроз той или иной степени выраженности. Коксартроз может быть связан с нарушением питания хряща головки бедренной кости в результате травмы, или же в связи с малоподвижным образом жизни и определенных условиях. Диагностика коксартроза основана на рентгене тазобедренных суставов, но опытный остеопат может определить его с помощью специальных тестов.
На поздних стадиях коксартроза человек практически не может ходить, либо сильно хромает и нуждается в протезировании тазобедренного сустава. Ранние же стадии этого заболевания протекают незаметно, отличаются слабовыраженными болями в области таза и могут отдавать в пах. Хорошо, если пациент попадает к остеопату на этой стадии, не дожидаясь последствий.
Дисфункции подвздошно-крестцового сочленения
Крестцово-подвздошные сочленения соединяют позвоночник и кости таза. Их дисфункции также широко распространены и очень вариабельны по симптомам, среди которых нередко встречается боль в паху. Дисфункции КПС – это, как правило, результат травмы. Диагностика выраженных форм возможна на рентгене, лёгкие нарушения можно выявить только остеопатическими методиками. Иногда человек может забыть момент, когда он получил травму, приведшую к дисфункции КПС. К счастью, лечение этой патологии успешно проводится остеопатическими методиками. В некоторых случаях достаточно одного-двух сеансов с постановкой крестца методом траста в нормальное положение.
Паховая грыжа

Паховая грыжа – наиболее банальная и очевидная причина боли в паху. Но, к сожалению, в погоне за межпозвоночными грыжами и врач, и пациенты часто упускают из вида то, что находится на расстоянии одной консультации хирурга. Допустим, человека мучает боль в паху и немного тянет поясницу. Он делает прицельный снимок МРТ на нижне-поясничный отдел, который выявляет одну или более грыж. Все имеющиеся симптомы тут же списываются на грыжи диска, и больше пациент не обследуется. Таким образом, упускается другое имеющееся заболевание, несмотря на то, что выявить его было так просто – отправить пациента к хирургу. Лечение паховой грыжи только хирургическое.
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций.
Комплекс ЛФК для профилактики паховой грыжи
Чем лечить уже возникшую болезнь, её лучше предотвратить на ранних этапах. На счастье, в отличие от дисфункциональных расстройств поясницы и тазобедренных суставов, которые предварительно необходимо диагностировать, паховая грыжа вполне определённа и поддаётся профилактическому лечению.
Простой комплекс упражнений поможет укрепить мышцы и поддержать мышечный тонус. Они рекомендованы людям, ведущим сидячий образ жизни с минимальными нагрузками, страдающим от ожирения; тем, кто беспокоится, что у него может развиться грыжа. Не стоит делать тренировку, если грыжа уже имеется и проходит с осложнениями, состояние здоровья неудовлетворительное (боль, температура, воспалительные процессы), в анамнезе есть тяжёлые сердечно-сосудистые заболевания и другая тяжёлая «хроника». Рекомендуем проконсультироваться предварительно с лечащим врачом или врачом-остеопатом — он объяснит, как правильные начинать комплекс упражнений, насколько сильно можно себя нагружать, какие нагрузки лучше обходить стороной.
И помните: если во время упражнения вы почувствовали дискомфорт, прекратите его немедленно. Не нужно делать что-либо через боль и неудобство.
Все упражнения направлены на укрепления мышечного пояса, потому что слабые мышцы — одна из основных причин выпадения паховой грыжи.
Упражнение 1. Мешочек с песком. Положение — лёжа на спине, вытянув ноги. На живот кладётся мешок с песком, крупой, сахаром или любой другой груз весом 1–2 килограмма. На вдохе нужно напрячь мышцы живота, на выдохе — расслабить.
Упражнение 2. Положение — на животе, с упором на локти и носочки. На вдохе нужно приподнять таз, подержать в приподнятом положении 10 секунд, на выдохе медленно опустить.
Упражнение 3. Положение — лёжа на спине вытянувшись, руки лежат вдоль тела, прямые ноги слегка приподняты над полом. Суть упражнения заключается в поочерёдном скрещивании ног, в движении, имитирующем «ножницы».
Упражнение 4. Положение — лёжа на полу, между стопами зажат мячик. Нужно приподнять мячик и подержать его на весу на протяжении 10 секунд, после чего аккуратно опустить.
Упражнение 5. Положение — сидя на стуле лицом к спинке. Необходимо медленно наклониться влево, растягивая и укрепляя боковые мышцы, замереть в таком положении на 10 секунд, затем медленно наклониться вправо.
Упражнение 6. Положение — сидя, вытянув ноги. На выдохе нужно наклониться, вытянутыми руками тянясь к носочкам, на вдохе выпрямиться. Повторить 2–4 раза.
Упражнения подойдут для тех, кто готовится к операции, но обязательно предварительно поговорите с лечащим врачом о целесообразности физкультуры. Если у вас нет грыжи, но вы ведёте сидячий малоактивный образ жизни, упражнения можно делать без страха и опасений. А если чувствуете себя хорошо, можете выполнять лечебную физкультуру для укрепления мышц поясницы и брюшной мускулатуры:
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций. А ещё — вести здоровый образ жизни и регулярно заниматься физкультурой.
Источник
