Энтеропатический артрит что это
 Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
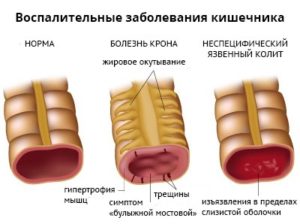
Артриты нередко встречаются при таких заболеваниях желудочно-кишечного тракта, как болезнь Крона, неспецифический язвенный колит (НЯК), болезнь Уипла, непереносимость глютена, паразитарные инвазии, реже — некоторые другие колиты и энтеропатии. Энтеропатические артриты могут еще встречаться под названием ВЗК-ассоциированные артриты (ВЗК — воспалительные заболевания кишечника). Поражение суставов и позвоночника на фоне указанных выше заболеваний относятся к серонегативным спондилоартритам.
Наиболее часто поражение опорно-двигательного аппарата наблюдается при болезни Крона и неспецифическом язвенном колите (НЯК), поэтому я акцентирую внимание именно на них. При остальных болезнях кишечника суставная патология встречается значительно реже.
 Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Неспецифический язвенный колит (НЯК) – хроническое воспалительное заболевание с поражением прямой и ободочной кишки. Неспецифический язвенный колит часто приводит к развитию опасных осложнений: массивное кровотечение из кишечника, сепсис, сужение просвета кишечника, перфорация (прободение) стенки кишечника. Оба эти заболевания одинаково часто встречаются у мужчин и у женщин, пик заболеваемости приходится на возраст 25-45 лет.
Клиническая картина энтеропатических артритов
Клинические проявления самих воспалительных заболеваний кишечника довольно обширны, чаще всего встречаются следующие:
- боли в животе различной интенсивности,
- диарея (частый жидкий стул),
- снижение веса,
- повышение температуры тела,
- анальные трещины,
- примесь крови в каловых массах,
- болезненные позывы к испражнению кишечника (тенезмы),
- повышенная слабость, утомляемость,
- обезвоживание,
- анемия и некоторые другие.
Как ревматолог, я имею дело с поражением опорно-двигательного аппарата при заболеваниях кишечника. Обычно таких больных мы ведем совместно с гастроэнтерологом. Поражение суставов рассматривается как системное проявление воспалительных заболеваний кишечника. Обычно артриты возникают при тяжелом и агрессивном течении этих заболеваний. В среднем артриты при воспалительных заболеваниях кишечника наблюдаются примерно у каждого пятого пациента, особенно часто при болезни Крона. Особенности артритов при воспалительных заболеваниях кишечника следующие:
- асимметричность поражение суставов,
- мигрирующий характер поражения,
- одновременное поражение до 5 суставов,
- поражение преимущественно суставов ног (чаще всего поражение коленных и голеностопных суставов).
В течении подобных артритов можно выделить довольно четкое чередование периодов ремиссии и обострения. Обычно длительность обострений не превышает 3 месяцев. В большинстве случаев наблюдается одновременное усугубление симптомов поражения кишечника и артрита.
Условно можно выделить 2 варианта течения артрита при воспалительных заболеваниях кишечника. При первом варианте наблюдается поражение ограниченного (не более 5) числа крупных суставов. При втором варианте возникает симметричный полиартрит, который маскирует другие ревматологические заболевания и требует проведения дифференциальной диагностики.

Поражение позвоночника при воспалительных заболеваниях кишечника чаще встречается у мужчин. Это может проявляться воспалением крестцово-подвздошных сочленений (сакроилеит).
При наличии болезни Крона и неспецифического язвенного колита риск развития анкилозирующего спондилоартрита возрастает более чем в 30 раз!
Далеко не всегда сакроилеит проявляет себя клинически, не более чем у 10-20% пациентов, тогда как КТ и МРТ выявляют изменения в позвоночнике и крестцово-подвздошных сочленениях более чем у половины пациентов с заболеваниями кишечника. Симптомы сакроилеита и спондилоартрита при заболеваниях кишечника сходны с клинической картинкой анкилозирующего спондилоартрита (болезни Бехтерева).
При спондилитах на фоне воспалительных заболеваний кишечника могут наблюдаться следующие симптомы:
- характерная боль в спине,
- ограничение подвижности позвоночника в поясничном отделе,
- ограничение подвижности грудной клетки (чувство нехватки воздуха, необходимость вдохнуть “полной грудью”),
- утренняя скованность в спине.
Кратко перечислю другие симптомы при воспалительных заболеваниях кишечника:
- поражение кожи (узловатая эритема, пиодермия),
- поражение слизистых оболочек (язвы слизистой рта, языка),
- глаз (увеиты, конъюнктивит),
- синдром Рейно,
- синдром Шегрена («сухой синдром»),
- тромбофлебит.
Диагностика
Специфических лабораторных анализов как при воспалительных заболеваниях кишечника, так и при спондилоартритах, ассоциированных с ними, нет!
При воспалительных заболеваниях кишечника могут наблюдаться:
- повышение СОЭ и С-реактивного белка (СРБ),
- тромбоцитоз (увеличение числа тромбоцитов),
- анемия,
- лейкоцитоз (увеличение числа лейкоцитов).
Примерно у 50% пациентов обнаруживается положительный HLA-B27. Анализ суставной жидкости выявляет признаки неспецифического неинфекционного воспаления в виде повышения количества лейкоцитов.
Дифференциальная диагностика
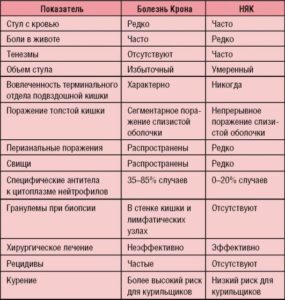 Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключать
Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключать
септический артрит, который может развиваться спонтанно или быть следствием тяжелого иммунодефицита на фоне активной терапии самих воспалительных заболеваний кишечника.
Принципы лечения
Медикаментозная терапия при болезни Крона и неспецифическом язвенном колите сходна. Препаратами первой линии являются нестероидные противовоспалительные препараты (НПВП). Они способны подавлять воспаление в суставах и позвоночнике.
Следует помнить, что одновременно с очевидной пользой, НПВП могут усугублять течение кишечных проявлений воспалительных заболеваний кишечника.
Лечение проводится под контролем гастроэнтеролога и ревматолога. При тяжелом течении этих заболеваний показан прием гормональных препаратов (возможно и внутрисуставное введение глюкокортикоидов при ограниченном числе пораженных суставов).
 Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Перспективным направлением является применение генно-инженерных биологических препаратов (ГИБП), в частности, Инфликсимаба (Ремикейд). Однако стоимость лечения подобными препаратами значительно ограничивают их широкое применение.
Иногда приходится прибегать к хирургическому лечению заболеваний кишечника, особенно при развитии серьезных осложнений (массивное кишечное кровотечение, перитонит, перфорация кишечника и др.).
Хирургическое лечение НЕ влияет на течение спондилоартритов при воспалительных заболеваниях кишечника, а соответственно, медикаментозная терапия таким больным должна обязательно проводиться.
Источник
Болезнь Крона, аутоиммунное расстройство пищеварения, является фактором риска артрита и боли в суставах. Воспалительное заболевание кишечника (ВЗК) относится к двум заболеваниям: болезни Крона и язвенному колиту. В обоих случаях воспаление кишечника происходит, когда иммунная система организма атакует здоровые клетки в пищеварительном тракте, что также приводит к их аутоиммунным заболеваниям. В этой статье рассмотрим, как лечить энтеропатический артрит.
Артрит был замечен у людей с ВЗК, как у ревматоидного артрита — аутоиммунного артрита. Важно отметить, что существуют различия между артритом ВЗК и ревматоидным артритом. Преимущества ходьбы.
При артритах ВЗК только несколько крупных суставов оказываются затронутыми на одной стороне тела, а ревматоидный артрит может воздействовать на обе стороны тела и часто поражает более мелкие суставы, например, те, которые находятся в руках. Кроме того, антитела обнаруживаются в крови пациентов с ревматоидным артритом, но не у пациентов с артритом ВЗК.
Пациенты с ВЗК могут развивать то, что известно как энтеропатический артрит. Что такое энтеропатический артрит? Это воспалительное состояние, которое влияет на позвоночник и другие суставы и обычно наблюдается у пациентов с болезнью Крона или язвенным колитом.
Энтеропатический артрит является частью группы состояний, известных как спондилоартропатии, которая также включает такие состояния, как анкилозирующий спондилоартрит, псориатический артрит и реактивный артрит. Термин «энтеропатический» относится к заболеванию, связанному с кишечником.
Болезнь Крона и артрит
Наличие болезни Крона ставит вас на повышенный риск развития определенных форм артрита, включая периферический артрит, осевой артрит и анкилозирующий спондилоартрит.
Периферический артрит: затрагивает руки, запястья, локти, колени и ноги. Эта форма артрита не вызывает повреждения хряща или кости.
Осевой артрит: влияет на позвоночник, спину и бедра и может начаться даже до появления симптомов Крона. Эта форма артрита может привести к повреждению кости.
Анкилозирующий спондилоартрит: Серьезный спинальный артрит, который может способствовать воспалению клапанов сердца, легких и глаз.
Хотя артрит связан с болезнью Крона, артритная боль в суставах может также произойти из-за побочных эффектов препарата. Как лечить боль в спине и пояснице?
Как развивается энтеропатический артрит
Энтеропатический артрит развивается примерно у 20 процентов пациентов с ВЗК. У пациентов с болезнью Крона повышенный риск, чем у пациентов с язвенным колитом. Симптомы, связанные с энтеропатическим артритом, могут развиваться после симптомов, связанных с ВЗК.
Предварительные исследования показали, что более высокие уровни IL-23, обнаруженные у пациентов с болезнью Крона, могут увеличить риск развития энтеропатического артрита. Дальнейшие исследования необходимы в этой области, чтобы разработать лучшие методы как лечить энтеропатический артрит. Эфирные масла от боли в спине.
Боль в суставах при болезни Крона
Основное различие между артритом и артритом Крона заключается в том, что Крон часто не вызывает повреждений, подобных другим формам артрита. Кроме того, если болезнь Крона хорошо управляется и лечится, боль в суставах будет уменьшаться. Наконец, в некоторых случаях боль в суставах может присутствовать до диагноза болезни Крона и может быть ранним показателем заболевания.
Если боль в суставах задерживается даже после того, как болезнь Крона переходит в ремиссию, тогда другие методы лечения могут использоваться для контроля и управления болью.
Симптомы артрита, связанные с болезнью Крона
Симптомы артрита, включают отек и неподвижность суставов. Симптомы могут меняться со временем, будучи тяжелыми в некоторые дни и мягкими на других. Но чаще всего суставная боль у Крона в значительной степени связана с вспышками болезни Крона.
Самая распространенная жалоба — боль в пояснице, которая находится в худшем положении по утрам. Было установлено, что физические упражнения улучшают такую боль и улучшают диапазон движения. Боль в спине в области крестца.
Как диагностировать энтеропатический артрит
Сначала вам нужно будет оценить все ваши симптомы и историю болезни, чтобы начать диагностический процесс для энтеропатического артрита. Затем ваш врач задаст вам конкретные вопросы, касающиеся ваших симптомов, в том числе, если вы испытываете боль в спине или скованность, тем более утром или сидя или стоя в течение продолжительного периода времени. Они также спросят, есть ли у вас красные или опухшие суставы.
Конкретные диагностические тесты включают сбор образца стула для проверки на воспалительное заболевание кишечника, если вы еще не были диагностированы. Колоноскопия, чтобы искать воспаление и провести биопсию, чтобы подтвердить диагноз ВЗК. Рентгеновские снимки, чтобы взглянуть на ваши суставы, чтобы исключить любые другие проблемы. И аспирации синовиальной жидкости, где образец синовиальной жидкости берется через тонкую иглу, подлежащую проверке. Лечение радикулита упражнениями.
Как лечить энтеропатический артрит
Методы лечения включают не только лечение артрита, но также и ВЗК, поскольку это является основной причиной заболевания. Когда симптомы ВЗК управляются, следовательно, и симптомы энтеропатического артрита.
Во-первых, ваш врач может назначить и рекомендовать множество лекарств, включая противовоспалительные средства, иммунодепрессанты и кортикостероиды.
Биологические препараты — это еще один класс препаратов, используемых для лечения аутоиммунных заболеваний, таких как ВЗК и ревматоидный артрит, поскольку они помогают подавлять иммунную систему, которая является чрезмерно активной при аутоиммунных заболеваниях. Типы биологических препаратов включают этанерцепт, адалимумаб, инфликсимаб и голимумаб. Биологические препараты блокируют химические вещества в организме, которые вызывают воспаление.
Лекарства типа салициловой кислоты используются для лечения желудочно-кишечного расстройства наряду с артритом. Этот тип лекарств наиболее эффективен у пациентов с язвенным колитом, а не у пациентов с болезнью Крона. Базисные противоревматические препараты.
Ингибиторы TNF-альфа являются одним из видов биологических препаратов, которые, как было показано, эффективны у пациентов с болезнью Крона и пациентов с язвенным колитом. Их можно вводить путем инъекций, что делает их более эффективными.
Было также установлено, что модифицирующие заболевание антиревматические агенты успешны как в отношении ВЗК, так и при артрите, поскольку они прерывают воспалительную реакцию иммунной системы.
Нестероидные противовоспалительные препараты могут быть полезны, но их следует использовать с осторожностью, поскольку длительное использование может иметь негативные последствия для пищеварительной системы.
Ваш врач определит лучший способ как лечить энтеропатический артрит, основанный на тяжести вашего состояния. Возможно, вам придется попробовать несколько разных процедур и комбинаций, прежде чем вы, наконец, начнете испытывать долгосрочное облегчение. Что такое полиартрит и как его лечить.
Источник
Энтеропатические артропатии, или артриты, представляют собой группу гетерогенных артропатий, развитие которых напрямую ассоциируется с персистирующей патологией (воспалением) кишечника (как правило, толстой кишки)(Firestein G.S., 2008).
К энтеропатических артритам относятся:
- Реактивный артрит (в случае кишечных инфекций)
- Спондилоартриты, ассоциированные с воспалением толстой кишки на фоне болезни Крона и неспецифического язвенного колита
- Болезнь Уиппла
- Коллагенозный колит
- Артрит на фоне глютеновой энтеропатии.
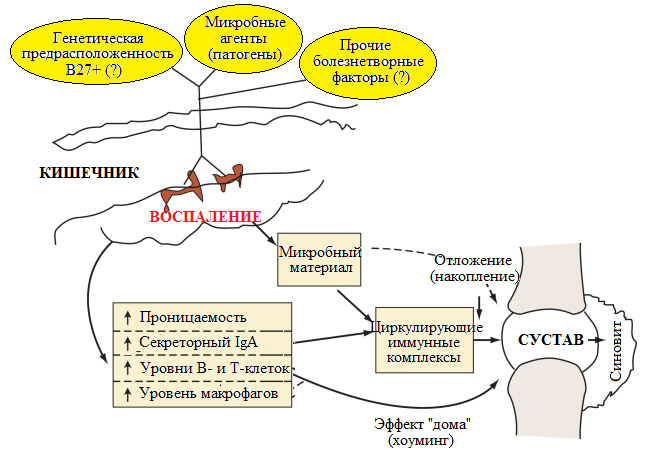
Схематически патогенез развития энтеропатических артритом представлен на Рисунке 35 далее ниже.

Рисунок 35. Основные звенья патогенеза энтеропатических артритов (адаптировано из (Firestein G.S., 2008))
Лимфоидные ткани, локализованные в кишечнике (GALT71), представляют собой крупнейший лимфоидный орган в организме человека, включающий примерно 25% всей представленной в организме массы слизистых. Основные компоненты GALT представлены Пейеровыми бляшками, лимфоидными фолликулами кишечника, собственной пластинкой слизистой оболочки (lamina propria), а также интраэпителиальными Т-клетками. В Пейеровых бляшках дистального сегмента подвздошной кишки продуцируется эпителиальный протеин, называемый секреторным компонентом, или полимерным (трансмембранным) рецептором к иммуноглобулину. Этот протеин содержит цепь J, присущую IgA и IgM. Секреторный коспонент формирует комплексы с секреторными IgA и IgM, секретируемыми в просвет кишечника, которые фактически создают основу для первичного невоспалительного защитного ответа организма на попадающие с пищей антигены (без вовлечения комплемента).
Образование комплексов иммуноглобулинов с секреторным компонентов запускает процесс прайминга (дифференцировки) В-лимфоцитов, которые диссеминируют из Пейеровых бляшек в слизистые оболочки организма, но прежде всего в другие отделы ЖКТ. Примированные Т-лимфоциты мигрируют в циркуляторное русло и лимфатические узлы, а также в другие ткани-мишени, в частности в слюнные железы (при болезни Шегрена), легкие и синовиальные оболочки (хоуминг), что обусловлено наличием на поверхности мембран клеток в этих тканей особого «привлекающего» их фактора, представленного протеином сосудистой адгезии VAP-172.
Кроме того, продуцируемый, в частности синовиальными клетками белок Р-селектин индуцирует активацию и дифференциацию макрофагов. VAP-1 – бифункциональный протеин, обладающие как адгезивными, так и оксидативными свойствами. Ингибирование этой молекулы может являться потенциальной мишенью для таргетной терапии энтеропатических артритов. Большинство Т-лимфоцитов, локализованных в слизистой оболочке кишечника (lamina propria) относятся к популяции клеток CD4+, в то время как интраэпителиальные Т-клетки в большинстве своем представляют собой цитотоксические Т-клетки популяции CD8+. Таким образом, эти клетки активируются при стимуляции интестинальных дендритных клеток.
Патогенез энтеропатических артритов с участием выше перечисленных компонентов, вероятно, может запускаться в случаях желудочно-кишечных инфекций, вызываемых соответствующими микроорганизмами, а также возможно при наличии генетической предрасположенности. Сочетание этих факторов индуцирует локальное воспаление в слизистой кишечника, продукцию секреторного IgA, увеличение проницаемости слизистой, абсорбцию патогенного материала и активацию Т-лимфоцитов. Образуемые в результате циркулирующие иммунные комплексы и Т-клетки кумулируют в тканях суставов и индуцируют развитие синовита (Firestein G.S., 2008).
В настоящее время в распоряжении врача имеется достаточно большой арсенал лекарственных средств, эффективных в лечении больных с хроническими воспалительными заболеваниями кишечника.
Выбор лекарственных средств и метода лечения зависит от следующих характеристик заболевания у конкретного больного:
- распространенность (локализация) патологического процесса в кишечнике.
- степень тяжести обострения (легкая, средняя, тяжелая), которая не всегда коррелирует с распространенностью воспалительного процесса. Определение тяжести заболевания необходимо, в первую очередь, для решения вопроса о необходимости госпитализации пациента и назначения гормональной терапии.
- эффективность использованных ранее лекарственных средств (при предыдущем обострении и до начала назначаемой терапии).
- наличие осложнений.
Базисными в лечении НЯК являются две группы препаратов:
- Препараты 5-аминосалициловой кислоты (сульфасалазин, месалазин).
- Глюкокортикостероиды (ГКС).
- Глюкокортикоиды применяют при тяжелом течении НЯК или в случае неэффективности предшествующей терапии препаратами 5-АСК. Внутривенное применение ГКС в течение 5 дней приводит к достижению клинической ремиссии у 55-60% больных с тяжелым обострением язвенного колита. Частота ремиссии возрастает при продолжении в/в терапии ГКС.
Существует мнение о том, что если парентеральное применение ГКС в течение 8-10 дней не приводит к достижению клинической ремиссии, рекомендуется ставить вопрос о целесообразности хирургического лечения.
НПВС широко применяются для купирования болевого синдрома. Метронидазол, ципрофлоксацин и другие плохоабсорбируемые противомикробные средства широкого спектра действия широко используются для терапии пациентов с воспалительными заболеваниями кишечника. В то же время в настоящее время имеются весьма противоречивые данные относительно превосходства их эффективности в сравнении с плацебо. Кроме того, они менее эффективны в сравнении с ГКС (Firestein G.S., 2008).
Иммуносупрессоры (азатиоприн, метотрексат, циклоспорин) при лечении НЯК являются препаратами резерва. Показанием для их назначения являются стероидозависимость и стероидорезистентность. Инфликсимаб (Ремикейд®) — антицитокиновый препарат биологического происхождения, который представляет собой химерные человеческо-мышиные моноклональные антитела (IgG) к провоспалительному цитокину — фактору некроза опухолей альфа (TNF-?). Клиническая эффективность инфликсимаба связана с его противовоспалительным и иммуномодулирующим действием на слизистую оболочку кишечника; при этом, однако, не происходит подавления системного иммунного ответа.
После внутривенного введения инфликсимаб длительное время циркулирует в крови, что позволяет вводить его один раз в 4—8 нед. Известно, что у больных НЯК обнаруживаются повышенные концентрации TNF-? в сыворотке, которые снижаются во время ремиссии заболевания. Показанием для назначения инфликсимаба при НЯК (с 2006 г.) являются среднетяжелые и тяжелые формы заболевания (индекс Мейо — от 6 до 12) при неэффективности, непереносимости стандартной терапии или наличии противопоказаний к ее проведению. Инфликсимаб при НЯК рекомендуется вводить каждые 8 нед после индукционной терапии (индукционная схема — 0, 2, 6 нед) (Абдулхаков С.Р., Абдулхаков Р.А., 2009) (Абдулхаков Р.А., 2003)(Firestein G.S., 2008).
‹‹ Предыдущая Следующая ››
Автор материала: Булгакова Яна Сергеевна, кандидат биологических наук, ООО Сайнсфайлз
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
