Этиология и патогенез остеохондроза грудного отдела

Остеохондроз позвоночника — это дегенеративно-дистрофическое поражение межпозвоночных дисков, тела позвонков, связочного аппарата, при котором разрушается костная и хрящевая ткани шейного, грудного и поясничного отделов позвоночника.
Содержание статьи:
- Этиология и патогенез остеохондроза позвоночника
- Симптомы остеохондроза позвоночника
- Диагностика остеохондроза позвоночника
- Осложнения остеохондроза
- Лечение остеохондроза позвоночника
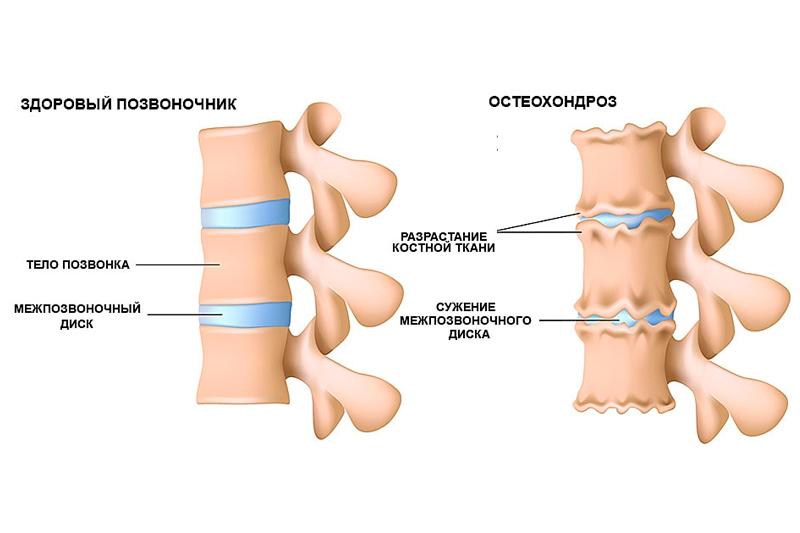
Патология поражает весь двигательный сегмент позвоночника, диск, оба тела позвонков, прилегающие нервные и мышечные структуры. Это заболевание часто называют «болезнью цивилизации», которая связана с прямохождением и нагрузкой на позвоночник каждый день.
Основная причина остеохондроза позвоночника — микротравмы при физических нагрузках, неправильное питание, сидячий образ жизни и даже генетическая предрасположенность. Если это заболевание прогрессирует, то страдает в первую очередь межпозвоночный диск и прилегающие к нему структуры. Центральная часть диска видоизменяется, что приводит к утрате амортизирующих свойств позвонка, в следствии чего на фиброзном кольце образуются трещины и утончения.
Американские статисты говорят, что первая причина ограничения активности людей до 45 лет — это боли в спинном и шейном отделах позвоночника. В группе риска оказываются большинство городских жителей, водителей, значительную часть времени проводящих в сидячем положении, перезагружая позвоночник.
Причиной более 70% случаев боли в спине является остеохондроз. С возрастом риск заболевания возрастает.
Этиология и патогенез остеохондроза позвоночника
Остеохондроз позвоночника имеет длительный патогенез развития (от нескольких месяцев до десятилетий). Это зависит от факторов, влияющих на развитие заболевания.
Факторы риска:
- Возраст. В этой группе риска находятся люди преклонного возраста (старше 60). У людей младше 35 лет —заболевание встречается редко. Вследствие возрастных изменений происходят нарушения в гормональном фоне человека, что делает мышечную ткань и стенки кровеносных сосудов более пористыми, а значит более уязвимыми. Это провоцирует нарушения обмена веществ, перегружает межпозвоночные диски.
- Аутоиммунные заболевания, которые могут воспринять хрящевую ткань как инородную и начать разрушать ее.
- Травмы позвоночника. Это одна из главных причин развития остеохондроза у людей молодого возраста. Считается, что более половины людей, имеющих травмы позвоночника в молодом возрасте, страдают остеохондрозом позвоночника в старости.
- Избыточный вес, уменьшающий срок изнашиваемости межпозвоночных дисков. Хрящевые диски служат своего рода амортизаторами позвоночника, которые обеспечивают его подвижность во время физической нагрузки, ходьбы, бега и пр. и защищают костную ткань от разрушения и появления микротрещин. Тяжесть лишнего веса делает нагрузку еще более сильной, что ускоряет процесс разрушения хрящевых дисков.
- Плоскостопие.
- Генетическая предрасположенность.
- Заболевания эндокринной системы, которые провоцируют нарушения метаболизма, что в свою очередь негативно влияет на состояние хрящевой ткани.
Остеохондроз может длительное время находиться в «спящем состоянии». Многие пациенты узнают о заболевании при наличии сильных болевых ощущений, когда дистрофический процесс в хрящевой ткани уже повредил нервные корешки.
Существуют такие этапы патогенеза остеохондроза позвоночника:
- Нарушение кровообращения в межпозвоночных дисках и прилегающих структурах.
- Нарушение гормонального фона и обмена веществ в организме и межпозвоночных дисках, в частности.
- Деградационные процессы пульпозного ядра. На этом этапе происходит изменение строения межпозвоночного диска — уменьшается ядро, происходит утончение самого диска, нагрузка на фиброзное кольцо увеличивается, что влечет за собой различные расслоения, микротрещины, иногда разрывы.
- Протрузия межпозвоночных дисков — выпячивание ткани межпозвоночных дисков, зачастую в сторону позвоночного канала, ущемляя его, вызывая сильные болевые ощущения.
- Межпозвоночные грыжи. Прогрессирование протрузии приводит к разрушению связок, изменению высоты и формы диска, что в свою очередь провоцирует образование грыж.
- Компрессия корешковых артерий.
- Хроническая недостаточность кровоснабжения спинного мозга.
Симптомы остеохондроза позвоночника
По мере развития остеохондроза в межпозвоночных дисках и в самих хрящах возникают патологии, которые впоследствии накладываются друг на друга и могут спровоцировать появление межпозвоночной грыжи.
Симптоматика может быть как общей, так и специфической, характерной для патологических изменений в хрящах, межпозвоночных дисках, прилегающих тканях.
Самым первым признаком остеохондроза следует назвать ноющую боль в спине, онемение позвоночных отделов, ограниченность движений, усиление боли при физических нагрузках.
Специфические симптомы остеохондроза:
- Шейный остеохондроз характеризуется нарушением кровообращения, что вызывает головокружение, боль и шум в ушах, головную боль. Мозг плохо обогащается кислородом и питательными веществами, в следствии чего у человека возникает стрессовое состояние.
- Остеохондроз грудного отдела, сопровождающийся зачастую межреберной невралгией. Наблюдаются болевые ощущения в груди и ребрах.
- Остеохондроз поясничного отдела провоцирует развитие заболеваний люмбаго, пояснично-крестцового (ишиас) и поясничного радикулита. При ишиасе поражается седалищный нерв, наблюдается боль и гипотония в ягодицах, а также гипотония в икрах.
Симптоматика шейного остеохондроза:
- Цирвикалгия — болевые ощущения в шейном отделе. Характер боли разнообразный (тупая, резкая, усиливается при наклонах головы и туловища, при кашле), зависит от фактора воздействия на данный отдел позвоночника.
- Цервикобрахиалгия — болевые ощущения в шейном отделе позвоночника, отдающие в руку, онемение.
- Плече-лопаточный переартроз и переартрит — болевые ощущения в плечевом суставе, в ключице, ограничение движения руки сверху в низ.
- Эпикондилез — боль в локтевом суставе, ограниченность движений.
- Синдром позвоночной артерии — так называемая шейная мигрень, ноющие головные и шейные боли, тошнота, временами рвота, нарушение координации движений — пошатывание при ходьбе, шум в ушах.
Один из наиболее частых признаков шейного остеохондроза — нарушение циркуляции крови, что ведет к частым головокружениям, обморокам и головным болям.
Симптоматика грудного остеохондроза:
- Торакалгия — болевые ощущения в груди, боли связаны с неподвижностью (проявляются при длительном сидении, ночью), усиливаются при физической активности, глубоком вдохе, кашле.
- Кардиалгический синдром.
- Синдром задней грудной стенки — боли в области лопаток, болевые ощущения зависят от положения тела.
- Синдром передней лестничной мышцы.
- Трункалгический синдром — боль в половине грудной клетки.
- Усугубление межреберной невралгии.
Симптоматика поясничного остеохондроза:
- Люмбалгия — боль в нижней части спины, прострелы. Больной ощущает дискомфорт при попытке сесть или встать. Боль усиливается при физической активности, кашле, глубоком вдохе, наклонах.
- Люмбоишиалгии — болевые ощущения в пояснице, отдающие в ногу. Может наблюдаться парестезия, онемение ноги, мышечные спазмы, боли в суставах.
- Сосудистые синдромы — дебютируют при компрессии сосудов, не сопровождаются болевыми ощущениями, наблюдается слабость в мышцах, синдром конуса — слабость в обеих стопах, нарушения функциональности тазовых органов.
Симптоматика остеохондроза в поясничном отделе разнообразна. Эта часть позвоночника нагружена более других.
Диагностика остеохондроза позвоночника
При первых болях в спине необходимо провести обследование для установления источника болевых ощущений. Остеохондроз — сложно диагностируемое заболевание, так как болевые ощущения могут быть вызваны другими патологиями, не связанными с позвоночником. Пациенту потребуются консультации нескольких специалистов: невролога, в первую очередь, ортопеда, вертебролога.
Методы диагностики остеохондроза:
- Рентгенография. Проводится для точного определения высоты межпозвоночных дисков или изменения в строении позвонков, изменений диаметра отверстий между позвонками. Рентгенография чаще всего делается в двух позициях — лежа на спине и на боку. Две разные проекции снимков позволяют более точно определить наличие патологии. Иногда делают рентгенограмму с опущенной нижней челюстью.
- МРТ и КТ. Результаты МРТ считаются более точными и помогают быстрее определить локализацию сегментов, которые были поражены патологией, наличие или отсутствие межпозвоночных грыж, сдавливание корешков.
- Лабораторные анализы: анализ крови на определение уровня кальция в крови и скорости оседания эритроцитов. Лабораторные исследования назначают самыми первыми, долее, уже на основании этих результатов, врач направляет на аппаратное диагностирование.
Важно дифференцировать остеохондроз позвоночника в ряде других заболеваний с похожей клинической картиной, например: новообразования на позвоночнике онкологического характера, нарушение целостности хрящевой ткани, воспалительные процессы, перемежающая хромота, образование кист на внутренних органах, мочекаменная болезнь, гастрит, пиелонефрит, язва желудка, стенокардия, нарушения нервной системы. С этой целью могут быть назначены исследования органов пищеварения, нервной системы, кровообращения. Применяют такие методы диагностики — кардиограмма, ультразвуковое исследование, элекроэнцефалография, эндоскопическое исследование (органы пищеварения).
Осложнения остеохондроза
Чаще всего течение данного заболевания сопровождается неврологическими осложнениями:
- Стадия. Осложнения, вызванные протрузией — резкие болевые простреливающие ощущения.
- Стадия. Радикулиты, которые характеризуются болевыми синдромами и другой симптоматикой, зависящей от локализации радикулита.
- Стадия. Патологии корешков и спинного нерва, наличие межпозвоночных грыж. Нередко возникает парез мышц, вызывающий вследствие паралич всего тела.
- Стадия. Нарушение циркуляции крови и кровоснабжения всего спинного мозга. Симптомы: постоянные сильные боли в спине, паралич определенных групп мышц, ишемический инсульт спинного мозга.
Лечение остеохондроза позвоночника
Процесс лечения любой разновидности остеохондроза преследует одну цель — обезболить, предотвратить разрушение и деформацию тканей позвоночника. Лечение может быть консервативным или хирургическим. Тип и метод лечения назначается индивидуально для каждого пациента, исходя из поставленного диагноза (стадия, тип заболевания, общее самочувствие пациента).
В остром периоде болевого синдрома рекомендуется расслабление и покой, приписываются противовоспалительные препараты (диклоберл, вольтарен), инъекции спазмолитических смесей, витамин В, препараты для растирки — дип рилиф, живокост и пр. по мере ослабления болевого синдрома может быть назначен курс лечебной физкультуры и физиотерапии (диадинамические токи, электрофорез, магнитотерапия).
Применение консервативных методов лечения длится примерно два месяца. Кроме перечисленных методов лечения могут применяться также массажи, мануальная терапия, рефлексотерапия, вытяжка. Результат консервативного лечения напрямую зависит от настойчивости и исполнительности самого пациента.
Существует также хирургический метод лечения, который используется при наличии межпозвоночных грыж давностью более полугода, сдавливания корешков спинного мозга вследствие уменьшения щели между позвонками. Принцип оперативного лечения заключается в удалении деформированного диска. Реабилитационный период после операции составляет примерно полгода. Реабилитация включает в себя ЛФК, физиотерапию, прием витаминов.
Профилактика остеохондроза позвоночника состоит в борьбе с факторами риска — ведение активного способа жизни, занятие спортом, правильное питание, использование корсетов и специальных поясов при нагрузках на спину, сон на ортопедических матрацах и подушках, избежание переохлаждения и травм.
Источник
Остеохондроз грудного отдела позвоночника или грудной остеохондроз – это дегенеративно-дистрофическое заболевание позвонков и межпозвоночных дисков, которое имеет хроническое течение и встречается не так часто, как другие виды остеохондроза.
Симптомы грудного остеохондроза часто маскируются под заболевания легких, плевры, сердца, поджелудочной железы, поэтому он диагностируется на поздних стадиях, когда уже существуют осложнения в виде протрузий и грыж межпозвоночных дисков, компрессии спинного мозга, межреберной невралгии или патологии внутренних органов.
Остеохондрозом грудного отдела позвоночника чаще болеют женщины в возрасте старше 55 лет, хотя известны случаи заболевания в более раннем возрасте.
Особенности грудного остеохондроза
Грудной отдел позвоночника является самым малоподвижным. Но, несмотря на это, нагрузка на него ложиться не меньше, чем на поясничный отдел позвоночника.
 Малоподвижность грудных позвонков объясняется тем, что они соединены с ребрами, которые ограничивают их движение. Также эта прочная конструкция меньше подвергается травмам.
Малоподвижность грудных позвонков объясняется тем, что они соединены с ребрами, которые ограничивают их движение. Также эта прочная конструкция меньше подвергается травмам.
Небольшая нагрузка на грудной отдел позвоночника способствует редкому развитию протрузий и грыж межпозвоночных дисков, ну, а, если они появляются, то на поздних стадиях заболевания.
Самые частые проявления остеохондроза грудного отдела позвоночника – корешковый синдром. Компрессия спинного мозга при данной патологии наблюдается редко.
Патогенез (механизм развития) грудного остеохондроза
В основе патогенеза грудного остеохондроза лежит нарушение обмена веществ, микроциркуляции и повышенная нагрузка на межпозвоночные диски.
Межпозвоночный диск представляет собой дисковидный хрящ, по краю которого проходит фиброзное кольцо с пульпарным ядром в центре.
Остеохондроз грудного отдела позвоночника, как говорилось раньше – это дегенеративно-дистрофическое заболевание, при котором происходит дистрофия пульпарного ядра.
Вследствие этих процессов межпозвоночный диск теряет свою эластичность и амортизационную способность, а фиброзное кольцо рано или поздно разрывается.
Важно! Также возможно разрастание костной ткани – остеофитов, которые травмируют нервы, сосуды, спинной мозг.
В результате выше описанных изменений позвонков и межпозвоночных дисков корешки спинальных нервов ущемляются в межпозвоночных отверстиях, что проявляется выраженным болевым синдромом.
Причины остеохондроза грудного отдела позвоночника
Основная причина остеохондроза грудного отдела позвоночника – дистрофические процессы в хрящевой и костной тканях, нарушение обмена веществ и нерациональная нагрузка на межпозвоночные диски.
Грудной остеохондроз – это мультифакториальная болезнь, которая возникает при негативном воздействии следующих факторов:
-
 малоподвижный образ жизни;
малоподвижный образ жизни; - длительное пребывание в сидячем положении или неудобной позе;
- травмы грудного отдела позвоночника в прошлом;
- неправильно сформированная осанка в детстве (сколиоз, кифоз, кифосколиоз);
- эндокринная патология;
- нарушение обмена веществ;
- избыточный вес;
- большая грудь у женщин.
Клинические типы грудного остеохондроза
Различают два типа грудного остеохондроза – дорсалгия и дорсаго.
Дорсалгия (лат. Dorsum – спина, греч. Algos – боль) – это боль в спине. Больные жалуются на длительную боль в спине и скованность движений в пояснично-грудном отделе позвоночника.
Дорсаго переводится как удар или прострел в спине. Для него характерны острые приступы интенсивной боли, а также затруднение дыхания, скованность движений. Больные иногда сравнивают дорсаго с колом, который вонзили в грудную клетку.
Симптомы грудного остеохондроза
Все признаки грудного остеохондроза можно условно разделить на болевые и неврологические.
Болевой синдром может проявляться в виде дорсалгии или дорсаго, о них рассказывалось выше. Больные жалуются на интенсивные боли между лопатками и/или опоясывающие боли по ходу межреберных промежутков. Болезненность существенно нарастает при движениях туловищем, смехе, чихании, кашле, глубоком дыхании.
Интересно! Из-за большого количества нервных волокон вегетативной нервной системы в грудном отделе позвоночника, грудной остеохондроз часто имитирует клинические проявления острого коронарного синдрома, острого холецистита или панкреатита, язвы желудка или гастрит.
К неврологическим признакам грудного остеохондроза можно перечислить следующее:
- нарушение чувствительности кожных покровов нижних конечностей, грудной клетки и верхних отделов живота (онемение, жжение, ползание «мурашек», покалывание);
- спазм мышц грудной клетки и/или верхней половины спины;
- нарушение двигательной функции бедер;
- нарушение функций мочеполовой системы (дизурия, энурез, импотенция);
- опоясывающий лишай (межреберная невралгия) – острая боль по ходу межреберных промежутков, которая отдает в лопатку.
Чтобы не спутать грудной остеохондроз с заболеваниями органов грудной клетки и брюшной полости, нужно провести тщательное обследование больного, используя весь арсенал лабораторных и инструментальных методов.
С какими заболеваниями нужно проводить дифференциальную диагностику грудного остеохондроза?

- Острый коронарный синдром. Для грудного остеохондроза характерны: неэффективность нитроглицерина, отсутствие изменений на электрокардиограмме, нормальный уровень Тропонинов и Креатинфосфокиназы в крови.
- Острый аппендицит, острый панкреатит, печеночная и почечная кольки диагностируются при помощи ультразвукового обследования, биохимического анализа крови и специфичных симптомов.
- Патология молочных желёз дифференцируется от грудного остеохондроза при помощи ультразвукового обследования молочных желез или маммографии.
- Гастрит и язву можно отличить от грудного остеохондроза проведя фиброэзофагогастроскопию, которая прояснит диагноз.
- Воспаление легких и грудной остеохондроз отличаются наличием интоксикации, кашля, одышки и инфильтрацией на рентгенограмме.
Диагностика остеохондроза грудного отдела позвоночника
После, того как будут исключены заболевания внутренних органов и вы склонитесь к мысли, что это грудной остеохондроз, нужно определить степень поражения межпозвоночных дисков и наличие осложнений.
С этой целью применяются такие методы как рентгенография грудного отдела позвоночника, компьютерная и магнитно-резонансная томографии грудного отдела позвоночника.

Рентгенография грудного отдела позвоночника в прямой и боковой проекциях. На рентгеновских снимках можно четко увидеть сужение межпозвоночных щелей и отверстий, Грыжи Шморля, наличие остеофитов (костные разрастания);
Магнитно-резонансная томография грудного отдела позвоночного столба, которая позволяет достаточно точно определить локализацию и распространенность процесса, компрессию спинного мозга и сосудов, смещение межпозвоночных дисков и их грыжи;
Компьютерная томография проводится с той же целью, что и магнитно-резонансная томография. При помощи компьютерной томографии отлично визуализуются мягкотканые компоненты (мышцы, сосуды, спинной мозг).
Лечение остеохондроза грудного отдела
Основной целью, которая поставлена в лечении грудного остеохондроза – устранить болевой синдром (дорсалгию и дорсаго). Ведь в данной болезни действует порочный круг – боль приводит к усилению спазма мышц, который в свою очередь усиливает боль.
Медикаментозная терапия грудного остеохондроза предполагает использование таких групп препаратов:
- нестероидные противовоспалительные лекарства – основное лечение грудного остеохондроза. Благодаря этим препаратам снимается воспалительный процесс корешков спинальных нервов и болевой синдром. Широко применяются такие нестероидные противовоспалительные средства, как Диклофенак, Нимесулид, Мелоксикам и Кеторал;
Важно! Прием препаратов на основе Диклофенака может вызвать язвы и эрозии желудка, которые опасны кровотечением.
Для профилактики этих побочных эффектов назначаются ингибиторы протонной помпы – Омепразол, Пантопразол или Рабепразол.
- миорелаксанты назначаются для расслабления спазмированных мышц позвоночника (Мидокалм, Баклофен). Терапия препаратами этой группы проводиться обязательно под контролем врача, для избежания негативного действия на дыхательные мышцы;
- гормональные противовоспалительные препараты, такие как Преднизолон, Метилпреднизолон, Дексаметазон обладают выраженным и стойким противовоспалительным и обезболивающим эффектами. Основные побочные действия данной группы лекарств – ульцерогенное действие, артериальная гипертензия, иммунодепрессия, остеопороз;
- противоотечные препараты ускоряют выведение жидкости из организма, тем самым снимая отек корешков спинальных нервов. Больным назначаются Фуросемид, Спиронолактон или Гидрохлортиазид;
- хондропротекторы являются неотъемлемой частью терапии грудного остеохондроза, так как содержат компоненты хрящевой ткани и восстанавливают поврежденные межпозвоночные диски. Самые популярные хондропротекторы – Артрон, Алфлутоп, Хондроксид;
- препараты, которые улучшают питание и обмен веществ в нервной ткани – Актовегин, Пентоксифилин, витамины В1, В6 и В12;
- препараты для местного применения – мази, гели, кремы, пластыри, имеют отвлекающее, раздражающее, обезболивающее и противовоспалительное действие. Самые известные мази и гели при грудном остеохондрозе – Вольтарен, Кетонал, Олфен, Дип Релиф кремы и другие, а также пластыри Олфен, Нанопласт, Салонспас и Перцовый пластырь.
Консервативная терапия грудного остеохондроза также осуществляется при помощи немедикаментозных методов:
1. Массаж проводится, чтобы устранить болевые ощущения, снять спазм мышц грудной клетки и позвоночника, улучшить подвижность грудного отдела позвоночника. Используют такие техники массажа, как лечебную, точечную, соединительно-тканную, аппаратно-баночную и рефлекторно-приостальную;
 2. Мануальная терапия заключается в дозированном ручном воздействии на позвоночник. При помощи различных приемов мануальной терапии врачу мануальному терапевту удается устранить смещение межпозвоночных дисков, расслабить мышечный корсет позвоночника и освободить защемленные корешки спинальных нервов. Метод должен проводиться квалифицированным специалистом аккуратно и бережно, чтобы избежать травм и переломов;
2. Мануальная терапия заключается в дозированном ручном воздействии на позвоночник. При помощи различных приемов мануальной терапии врачу мануальному терапевту удается устранить смещение межпозвоночных дисков, расслабить мышечный корсет позвоночника и освободить защемленные корешки спинальных нервов. Метод должен проводиться квалифицированным специалистом аккуратно и бережно, чтобы избежать травм и переломов;
3. Лечебная физкультура (ЛФК) позволяет добиться улучшения подвижности грудного отдела позвоночника, устранения защемления нервов и расслабления мышц. Лечебную физкультуру больным остеохондрозом должен назначать только врач ЛФК с учетом стадии заболевания и наличия осложнений. ЛФК проводиться в четыре этапа:
- упражнения для устранения мышечного спазма и болевого синдрома;
- упражнения для коротких мышц спины;
- упражнения для восстановления микроциркуляции в межпозвоночных дисках;
- упражнения для возобновления нормальной структуры позвоночника.
4. Иглоукалывание или акупунктура – это воздействие на активные точки тоненькими иголками. Во время процедуры иглы стимулируют активные точки, и происходит выброс в кровь эндогенных опиатов и кортизола, которые имеют противовоспалительный и обезболивающий эффекты;
5. Физиотерапевтические методы – электрофорез, прямое растяжение, вакуумная терапия, лазеротерапия, магнитолечение, электростимуляция, ударно-волновая терапия, бальнеотерапия, грязелечение и другие.
Профилактика грудного остеохондроза
Профилактика данной болезни несложная, нужно просто придерживаться некоторых правил:

- чтобы снять нагрузку на позвоночник – один раз в день полежите на твердой поверхности 30-40 минут;
- при длительном сидении за компьютером старайтесь менять позу, держать осанку прямо и каждые 1.5-2 часа делайте небольшую двигательную разминку;
- плаванье – это отличная профилактика грудного остеохондроза;
- одевайте спину тепло, чтобы не промерзать;
- питайтесь правильно и следите за своим весом;
- делайте такое упражнение – в положении лежа на животе, прогнитесь в спине назад, упершись руками в пол. Выполняйте упражнение каждый вечер по 10 раз.
Источник
