Этиология и патогенез поясничного остеохондроза

Остеохондроз позвоночника — это дегенеративно-дистрофическое поражение межпозвоночных дисков, тела позвонков, связочного аппарата, при котором разрушается костная и хрящевая ткани шейного, грудного и поясничного отделов позвоночника.
Содержание статьи:
- Этиология и патогенез остеохондроза позвоночника
- Симптомы остеохондроза позвоночника
- Диагностика остеохондроза позвоночника
- Осложнения остеохондроза
- Лечение остеохондроза позвоночника
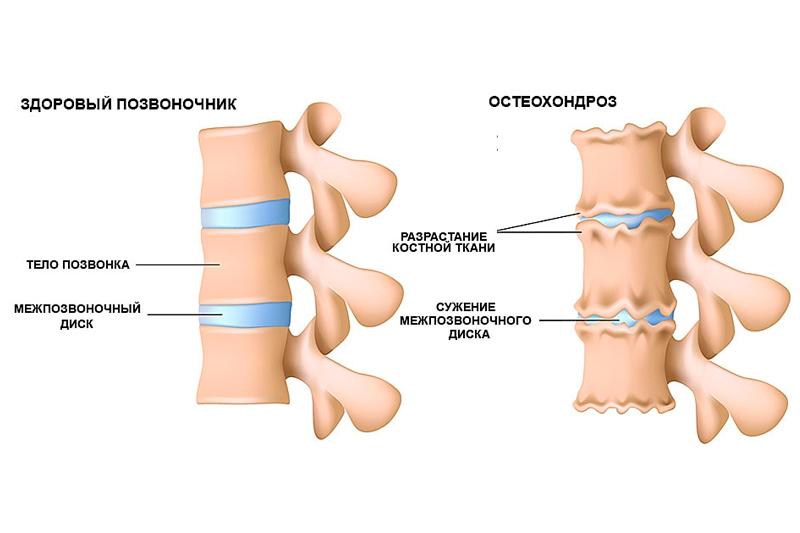
Патология поражает весь двигательный сегмент позвоночника, диск, оба тела позвонков, прилегающие нервные и мышечные структуры. Это заболевание часто называют «болезнью цивилизации», которая связана с прямохождением и нагрузкой на позвоночник каждый день.
Основная причина остеохондроза позвоночника — микротравмы при физических нагрузках, неправильное питание, сидячий образ жизни и даже генетическая предрасположенность. Если это заболевание прогрессирует, то страдает в первую очередь межпозвоночный диск и прилегающие к нему структуры. Центральная часть диска видоизменяется, что приводит к утрате амортизирующих свойств позвонка, в следствии чего на фиброзном кольце образуются трещины и утончения.
Американские статисты говорят, что первая причина ограничения активности людей до 45 лет — это боли в спинном и шейном отделах позвоночника. В группе риска оказываются большинство городских жителей, водителей, значительную часть времени проводящих в сидячем положении, перезагружая позвоночник.
Причиной более 70% случаев боли в спине является остеохондроз. С возрастом риск заболевания возрастает.
Этиология и патогенез остеохондроза позвоночника
Остеохондроз позвоночника имеет длительный патогенез развития (от нескольких месяцев до десятилетий). Это зависит от факторов, влияющих на развитие заболевания.
Факторы риска:
- Возраст. В этой группе риска находятся люди преклонного возраста (старше 60). У людей младше 35 лет —заболевание встречается редко. Вследствие возрастных изменений происходят нарушения в гормональном фоне человека, что делает мышечную ткань и стенки кровеносных сосудов более пористыми, а значит более уязвимыми. Это провоцирует нарушения обмена веществ, перегружает межпозвоночные диски.
- Аутоиммунные заболевания, которые могут воспринять хрящевую ткань как инородную и начать разрушать ее.
- Травмы позвоночника. Это одна из главных причин развития остеохондроза у людей молодого возраста. Считается, что более половины людей, имеющих травмы позвоночника в молодом возрасте, страдают остеохондрозом позвоночника в старости.
- Избыточный вес, уменьшающий срок изнашиваемости межпозвоночных дисков. Хрящевые диски служат своего рода амортизаторами позвоночника, которые обеспечивают его подвижность во время физической нагрузки, ходьбы, бега и пр. и защищают костную ткань от разрушения и появления микротрещин. Тяжесть лишнего веса делает нагрузку еще более сильной, что ускоряет процесс разрушения хрящевых дисков.
- Плоскостопие.
- Генетическая предрасположенность.
- Заболевания эндокринной системы, которые провоцируют нарушения метаболизма, что в свою очередь негативно влияет на состояние хрящевой ткани.
Остеохондроз может длительное время находиться в «спящем состоянии». Многие пациенты узнают о заболевании при наличии сильных болевых ощущений, когда дистрофический процесс в хрящевой ткани уже повредил нервные корешки.
Существуют такие этапы патогенеза остеохондроза позвоночника:
- Нарушение кровообращения в межпозвоночных дисках и прилегающих структурах.
- Нарушение гормонального фона и обмена веществ в организме и межпозвоночных дисках, в частности.
- Деградационные процессы пульпозного ядра. На этом этапе происходит изменение строения межпозвоночного диска — уменьшается ядро, происходит утончение самого диска, нагрузка на фиброзное кольцо увеличивается, что влечет за собой различные расслоения, микротрещины, иногда разрывы.
- Протрузия межпозвоночных дисков — выпячивание ткани межпозвоночных дисков, зачастую в сторону позвоночного канала, ущемляя его, вызывая сильные болевые ощущения.
- Межпозвоночные грыжи. Прогрессирование протрузии приводит к разрушению связок, изменению высоты и формы диска, что в свою очередь провоцирует образование грыж.
- Компрессия корешковых артерий.
- Хроническая недостаточность кровоснабжения спинного мозга.
Симптомы остеохондроза позвоночника
По мере развития остеохондроза в межпозвоночных дисках и в самих хрящах возникают патологии, которые впоследствии накладываются друг на друга и могут спровоцировать появление межпозвоночной грыжи.
Симптоматика может быть как общей, так и специфической, характерной для патологических изменений в хрящах, межпозвоночных дисках, прилегающих тканях.
Самым первым признаком остеохондроза следует назвать ноющую боль в спине, онемение позвоночных отделов, ограниченность движений, усиление боли при физических нагрузках.
Специфические симптомы остеохондроза:
- Шейный остеохондроз характеризуется нарушением кровообращения, что вызывает головокружение, боль и шум в ушах, головную боль. Мозг плохо обогащается кислородом и питательными веществами, в следствии чего у человека возникает стрессовое состояние.
- Остеохондроз грудного отдела, сопровождающийся зачастую межреберной невралгией. Наблюдаются болевые ощущения в груди и ребрах.
- Остеохондроз поясничного отдела провоцирует развитие заболеваний люмбаго, пояснично-крестцового (ишиас) и поясничного радикулита. При ишиасе поражается седалищный нерв, наблюдается боль и гипотония в ягодицах, а также гипотония в икрах.
Симптоматика шейного остеохондроза:
- Цирвикалгия — болевые ощущения в шейном отделе. Характер боли разнообразный (тупая, резкая, усиливается при наклонах головы и туловища, при кашле), зависит от фактора воздействия на данный отдел позвоночника.
- Цервикобрахиалгия — болевые ощущения в шейном отделе позвоночника, отдающие в руку, онемение.
- Плече-лопаточный переартроз и переартрит — болевые ощущения в плечевом суставе, в ключице, ограничение движения руки сверху в низ.
- Эпикондилез — боль в локтевом суставе, ограниченность движений.
- Синдром позвоночной артерии — так называемая шейная мигрень, ноющие головные и шейные боли, тошнота, временами рвота, нарушение координации движений — пошатывание при ходьбе, шум в ушах.
Один из наиболее частых признаков шейного остеохондроза — нарушение циркуляции крови, что ведет к частым головокружениям, обморокам и головным болям.
Симптоматика грудного остеохондроза:
- Торакалгия — болевые ощущения в груди, боли связаны с неподвижностью (проявляются при длительном сидении, ночью), усиливаются при физической активности, глубоком вдохе, кашле.
- Кардиалгический синдром.
- Синдром задней грудной стенки — боли в области лопаток, болевые ощущения зависят от положения тела.
- Синдром передней лестничной мышцы.
- Трункалгический синдром — боль в половине грудной клетки.
- Усугубление межреберной невралгии.
Симптоматика поясничного остеохондроза:
- Люмбалгия — боль в нижней части спины, прострелы. Больной ощущает дискомфорт при попытке сесть или встать. Боль усиливается при физической активности, кашле, глубоком вдохе, наклонах.
- Люмбоишиалгии — болевые ощущения в пояснице, отдающие в ногу. Может наблюдаться парестезия, онемение ноги, мышечные спазмы, боли в суставах.
- Сосудистые синдромы — дебютируют при компрессии сосудов, не сопровождаются болевыми ощущениями, наблюдается слабость в мышцах, синдром конуса — слабость в обеих стопах, нарушения функциональности тазовых органов.
Симптоматика остеохондроза в поясничном отделе разнообразна. Эта часть позвоночника нагружена более других.
Диагностика остеохондроза позвоночника
При первых болях в спине необходимо провести обследование для установления источника болевых ощущений. Остеохондроз — сложно диагностируемое заболевание, так как болевые ощущения могут быть вызваны другими патологиями, не связанными с позвоночником. Пациенту потребуются консультации нескольких специалистов: невролога, в первую очередь, ортопеда, вертебролога.
Методы диагностики остеохондроза:
- Рентгенография. Проводится для точного определения высоты межпозвоночных дисков или изменения в строении позвонков, изменений диаметра отверстий между позвонками. Рентгенография чаще всего делается в двух позициях — лежа на спине и на боку. Две разные проекции снимков позволяют более точно определить наличие патологии. Иногда делают рентгенограмму с опущенной нижней челюстью.
- МРТ и КТ. Результаты МРТ считаются более точными и помогают быстрее определить локализацию сегментов, которые были поражены патологией, наличие или отсутствие межпозвоночных грыж, сдавливание корешков.
- Лабораторные анализы: анализ крови на определение уровня кальция в крови и скорости оседания эритроцитов. Лабораторные исследования назначают самыми первыми, долее, уже на основании этих результатов, врач направляет на аппаратное диагностирование.
Важно дифференцировать остеохондроз позвоночника в ряде других заболеваний с похожей клинической картиной, например: новообразования на позвоночнике онкологического характера, нарушение целостности хрящевой ткани, воспалительные процессы, перемежающая хромота, образование кист на внутренних органах, мочекаменная болезнь, гастрит, пиелонефрит, язва желудка, стенокардия, нарушения нервной системы. С этой целью могут быть назначены исследования органов пищеварения, нервной системы, кровообращения. Применяют такие методы диагностики — кардиограмма, ультразвуковое исследование, элекроэнцефалография, эндоскопическое исследование (органы пищеварения).
Осложнения остеохондроза
Чаще всего течение данного заболевания сопровождается неврологическими осложнениями:
- Стадия. Осложнения, вызванные протрузией — резкие болевые простреливающие ощущения.
- Стадия. Радикулиты, которые характеризуются болевыми синдромами и другой симптоматикой, зависящей от локализации радикулита.
- Стадия. Патологии корешков и спинного нерва, наличие межпозвоночных грыж. Нередко возникает парез мышц, вызывающий вследствие паралич всего тела.
- Стадия. Нарушение циркуляции крови и кровоснабжения всего спинного мозга. Симптомы: постоянные сильные боли в спине, паралич определенных групп мышц, ишемический инсульт спинного мозга.
Лечение остеохондроза позвоночника
Процесс лечения любой разновидности остеохондроза преследует одну цель — обезболить, предотвратить разрушение и деформацию тканей позвоночника. Лечение может быть консервативным или хирургическим. Тип и метод лечения назначается индивидуально для каждого пациента, исходя из поставленного диагноза (стадия, тип заболевания, общее самочувствие пациента).
В остром периоде болевого синдрома рекомендуется расслабление и покой, приписываются противовоспалительные препараты (диклоберл, вольтарен), инъекции спазмолитических смесей, витамин В, препараты для растирки — дип рилиф, живокост и пр. по мере ослабления болевого синдрома может быть назначен курс лечебной физкультуры и физиотерапии (диадинамические токи, электрофорез, магнитотерапия).
Применение консервативных методов лечения длится примерно два месяца. Кроме перечисленных методов лечения могут применяться также массажи, мануальная терапия, рефлексотерапия, вытяжка. Результат консервативного лечения напрямую зависит от настойчивости и исполнительности самого пациента.
Существует также хирургический метод лечения, который используется при наличии межпозвоночных грыж давностью более полугода, сдавливания корешков спинного мозга вследствие уменьшения щели между позвонками. Принцип оперативного лечения заключается в удалении деформированного диска. Реабилитационный период после операции составляет примерно полгода. Реабилитация включает в себя ЛФК, физиотерапию, прием витаминов.
Профилактика остеохондроза позвоночника состоит в борьбе с факторами риска — ведение активного способа жизни, занятие спортом, правильное питание, использование корсетов и специальных поясов при нагрузках на спину, сон на ортопедических матрацах и подушках, избежание переохлаждения и травм.
Источник
Остеохондроз позвоночника – заболевание, характеризующееся дистофически-дегенеративным поражением позвоночного столба, его составных частей – позвонков, межпозвоночных дисков и хрящевых тканей. Остеохондроз вызывает стойкие дисфункциональные изменения опорно-двигательного аппарата, приводящие к серьезному ограничению двигательной активности, а в дальнейшем — к нарушениям работы внутренних органов и инвалидности.

Этиология, патогенез и классификация остеохондроза позвоночника
Этиология – наука, изучающая причины и условия возникновения болезни. Патогенез – учение о механизмах возникновения и течения болезней. Этиология и патогенез связаны между собой, поскольку развитие болезни обычно сопровождается не только этиологическими факторами, но и патогеническими. Остеохондроз позвоночника на 100% подтверждает это правило.
В медицине существует до десятка теорий, касающихся причин возникновения остеохондроза. Такое «изобилие» лишний раз свидетельствует, что полная ясность в этом вопросе до сих пор отсутствует. Впрочем, наибольшее распространение получили две гипотезы: инволюционная и микротравматическая, согласно которым остеохондроз является результатом старения и изнашивания межпозвоночных дисков. В процессе жизнедеятельности в позвоночнике появляются микротравмы, которые со временем и провоцируют развитие болезни, далее идут неправильное питание, приводящее к засорению сосудов, накоплению солей и шлаков, неправильный образ жизни – постоянное сидение перед компьютером, малая подвижность, генетическая наследственность, возраст. Существует даже точка зрения, что остеохондроз и вовсе болезнью не является, а представляет проявления процесса естественного старения организма. Некоторые исследователи склоняются к мысли, что остеохондроз является «платой за цивилизацию и прямохождение». Когда наши предки в результате эволюции стали перемещаться на двух конечностях – изменились векторы нагрузки на участки позвоночного столба, к чему он до сих пор полностью так и не приспособился. Определенная доля истины скорее всего присутствует во всех научных гипотезах, объясняющих этиологию и патогенез такого сложного и коварного заболевание как остеохондроз.
Принято считать, что причины возникновения остеохондроза скрываются в постоянных перегрузках опорно-позвоночной системы и накоплении ею дистрофических изменений. Механизмы развития остеохондроза позвоночника проходят чаще всего по такому сценарию:
Пульпозное ядро межпозвоночного диска со временем теряет влагу, это приводит к потере упругости и истончению диска, в его фиброзном кольце появляются трещинки, уменьшается расстояние между позвонками, что вызывает смещение в суставных и соединительных тканях, соединяющих позвонки. Поражение соединительной ткани, смещение и компрессия вызывают воспалительные реакции нервной системы, развитие отеков, происходит растяжение суставных сумок (фасеточных капсул), диск уже не в состоянии прочно фиксировать позвонки по отношению друг к другу. Начинается нестабильность сегментов позвоночного столба, которая может провоцировать развитие корешкового синдрома, функциональных блоков. Это обычно происходит при неосторожном повороте головы (шейный остеохондроз), неправильной осанке (в грудном отделе позвоночника), приседании (поясничный остеохондроз). Межпозвоночная грыжа образуется обычно при смещении диска назад – может произойти разрыв продольной задней связки и выпячивание участка диска в сторону спино-мозгового канала. Если при этом в прорыв выходит и пульпозное ядро, то такое повреждение называется разорвавшейся грыжей – боли при этом на порядок сильнее. Также остеохондроз провоцирует разрастание костных сегментов – остеофитов на позвонках, они могут стать провокатором развития корешкового синдрома, компрессии спинного нерва со всеми прилагающими в таких случаях последствиями.
Несмотря на то, что остеохондроз является третьим по распространенности заболеванием (после гриппа и бытового травматизма) и первым среди хронических заболеваний, его классификация была разработана относительно недавно – в 80-90 годах минувшего столетия. По отделам позвоночника остеохондроз классифицируется на:

- Шейный;
- Грудной;
- Поясничный;
- Крестцовый;
- Смешанный или распространенный – когда заболевание охватывает одновременно несколько два или более отделов позвоночного столба.
Классификация остеохондроза позвонка
Классифицируется остеохондроз также и по стадиям заболевания:
- Симптомы заболевания первой стадии выглядят как легкое недомогание, дискомфорт в проблемных областях, пощелкивание позвоночных дисков, их нестабильность и тошнота.
- Вторая стадия характеризуется протрузией дисков, «проседанием» позвонков защемлением нервных окончаний, характерными болевыми ощущениями, синдромами нарушения чувствительности и движений свободных тела.
- Третья стадия – возникновение межпозвоночных грыж, начало процесса, при котором происходят дегенеративные изменения позвонков.
- Четвёртая – ярко выраженные деформационные изменения позвоночного столба, разрастание костной ткани (остеофитов), резкое ограничение двигательной активности, сильные боли при движении.
Существует классификация развития остеохондроза на основе состояния межпозвоночных дисков:
- Стадия первая – внутреннее перемещение дискового ядра несколько больше нормы, это приводит к некоторому растяжению, сжатию фиброзного кольца диска.
- Стадия вторая – микропорывы, трещины фиброзного кольца.
- Стадия третья – разрыв кольца, образование грыжи, воспалительные процессы, компрессия, корешковый синдром, сильные боли.
- Четвертая стадия – глубокое поражение дисков и прилегающих тканей с присоединением сопутствующих заболеваний – спондиелеза, спондилоартроза и других.
Факторы, способствующие заболеваемости остеохондрозом
Заболеванию остеохондрозом способствуют:
- Возраст. У людей старше 35 риск заболевания с каждым годом растёт. Это связано с замедлением обменных процессов в организме.
- Травмы позвоночника – перенесенные в молодости, они провоцируют развитие заболевания в местах повреждений.
- Лишний вес – дополнительная нагрузка негативно сказывается на амортизационных способностях хрящей и межпозвоночных дисков, ускоряя их изнашивание.
- Плоскостопие – ведет к повышению ударных нагрузок при ходьбе и беге, ускорению износа дисков и другим повреждениям.
- Гены – свой вклад может внести и наследственная предрасположенность.
- Аутоимунные и эндокринные заболевания – провоцируют нарушение обменных процессов, повреждение хрящевых тканей.
Диагностика и медикаментозная терапия остеохондроза
Современные методы диагностического обследования включают в себя очень широкий инструментальный спектр, позволяющий провести абсолютно качественную диагностику. Это, на выбор лечащего специалиста, может быть:
- Рентгенография;
- МРТ (магнитно-резонансная томография), КТ (компьютерная томография);
- УЗИ (ультразвуковое исследование);
- Лабораторные анализы (кровь, моча) – для определения состава крови, сопутствующих заболеваний.

Терапия остеохондроза назначается индивидуально для каждого пациента. В период обострения (часто мучает бессонница) рекомендуются противовоспалительные препараты, витаминные комплексы и инъекции спазмолитических препаратов. После снятия болевых синдромов наступает время физиотерапевтических процедур, мануальной и вертебрологической терапии, а также лечебной гимнастики. В тяжелых случаях к консервативным методам лечения может быть показано хирургическое вмешательство. Ясно, что в подобных ситуациях больного с остеохондрозом даже не возьмут в армию.
Источник
