Этиология ювенильного хронического артрита
Патогенез ювенильного ревматоидного артрита интенсивно изучают в последние годы. В основе развития болезни лежит активация как клеточного, так и гуморального звена иммунитета.
Чужеродный антиген поглощается и перерабатывается антигенпрезентующими клетками (дендритными, макрофагами и другими), которые, в свою очередь, презентируют его (или информацию о нём) Т-лимфоцитам. Взаимодействие антигенпрезентирующей клетки с CD4+ лимфоцитами стимулирует синтез ими соответствующих цитокинов. Интерлейкин-2 (ИЛ-2), вырабатываемый при активации Т-хелперов 1-го типа, взаимодействует со специфическими ИЛ-2-рецепторами на различных клетках иммунной системы. Это вызывает клональную экспансию Т-лимфоцитов и стимулирует рост В-лимфоцитов. Последнее приводит к массированному синтезу иммуноглобулинов G плазматическими клетками, повышению активности естественных киллеров и активирует макрофаги. Интерлейкин-4 (ИЛ-4), синтезируемый Т-хелперами 2-го типа, вызывает активацию гуморального звена иммунитета (синтез антител), стимуляцию эозинофилов и тучных клеток, а также развитие аллергических реакций.
Активированные Т-лимфоциты, макрофаги, фибробласты и синовиоциты способны вырабатывать определённый набор провоспалительных цитокинов, которые играют существенную роль в развитии системных проявлений и в поддержании хронического воспаления в суставах.
Цитокины при ювенильном ревматоидном артрите
Цитокины — это группа полипептидов, являющиеся медиаторами иммунного ответа и воспаления. Они активируют рост, дифференцировку и активацию клеток. Цитокины могут продуцироваться большим количеством клеток, те из них, которые синтезируются лейкоцитами, называются интерлейкинами. В настоящее время известно 18 интерлейкинов. Лейкоциты также продуцируют интерферон-гамма и факторы некроза опухоли альфа и бета.
Все интерлейкины разделяются на две группы. К первой группе относятся ИЛ-2, ИЛ-3, ИЛ-4, ИЛ-5, ИЛ-9 и ИЛ-10, они обеспечивают иммунорегуляцию, в частности пролиферацию и дифференцировку лимфоцитов. Ко второй группе относятся ИЛ-1, ИЛ-6, ИЛ-8 и ФНО-альфа. Эти цитокины обеспечивают развитие реакций воспаления. Предшественник Т-лимфоцитов (ТИО) дифференцируется на два основных типа Т-хелпероа. Степень поляризации и гетерогенности Т-лимфоцитов отражает природу антигенных стимулов, направленных наопределенные клетки. Поляризация Th1/2 определяется при инфекцион болезнях: лейшманиозе, листериозе, инфицированности микобактерия гельминтами, а также при наличии неинфекционных персистирующих антигенов, в частности при аллергии и аутоиммунных болезнях. Более того, степень поляризации лимфоцитов повышается при хронизации иммунных ответов. Дифференцировка Т-хелперов возникает в основном под воздействием двух цитокинов — ИЛ-12 и ИЛ-4. Иитерлейкин-12 продуцируется моноцитарными антигенпрезентирующими клетками, в частности дендритными, и вызывает дифференцировку Th0 в Th1, которые принимают участие в активации клеточного звена иммунитета. Интерлейкии-4 способствует дифференцировке Th0 в Th2, которые активируют гуморальное звено иммунитета. Эти 2 пути дифференцировки Т-лимфоцитов антагонистичны. Например, ИЛ-4 и ИЛ-10, продуцируемые Тh2 типом, ингибируют активацию Тh1-типа.
Тh1 синтезируют интерлейкин-2, интерферон-гамма и фактор некроза опухоли-бета, которые вызывают активацию клеточного звена иммунитета. Th2-тип синтезируют ИЛ-4, ИЛ-5, ИЛ-б, ИЛ-10 и ИЛ-13 — цитокины, способствующие активации гуморального звена иммунитета. Th0 могут продуцировать все виды цитокинов.
Цитокины условно подразделяются на про- и антивоспалительные, или ингиторы цитокинов. К провоспалительным цитокинам относятся ИЛ-1, ФНО-альфа, ИЛ-6, интерферон-гамма, к антивоспалительным — ИЛ-4, ИЛ-10 и ИЛ-13, также рецептор-антагонист ИЛ-1, трансформирующий ростовой фактор-бета растворимый рецептор к факторам некроза опухолей. Дисбаланс про- и а воспалительных цитокинов лежит в основе развития процесса воспаления может быть острым, как, например, при болезни Лайма, когда отмечается эначительное повышение ИЛ-1 и ФНО-альфа, а также длительным, как при аутоиммунных заболеваниях. Длительно существующий дисбаланс цитокинов может быть следствием наличия персистирующего антигена или генетически детерминированного дисбаланса в цитокиновой сети. При наличии последнего после иммунного ответа на триггерный агент, которым может быть вирус или бактерия, гомеостаз не восстанавливается и развивается аутоиммунное заболевание.
Анализ особенностей клеточного ответа при различных вариантах течения ювенильного ревматоидного артрита показал, что при системном варианте имеет место смешанный Thl/Th2-1 ответ с преобладанием активности хелперов первого типа. Пауциартикулярный и полиартикулярный варианты течения ювенильного ревматоидного артирита в большей степени ассоциируются с активацией гуморального звена иммунитета и продукцией антител» следовательно, с преимущественной активностью хелперов 2-го типа.
Учитывая, что биологический эффект цитокинов зависит от их концентрации и взаимоотношений с их ингибиторами, был проведен ряд исследований, цель которых — выявить корреляцию активности различных вариантов течения ювенильного ревматоидного артрита с цитокинами. Результаты, полученные в ходе исследований, были неоднозначными. В большинстве работ было показано, что системный вариант заболевания коррелирует с повышением уровня растворимого рецептора ИЛ-2, а также ИЛ-6 и его растворимого рецептора, который усиливает активность самого цитокина, антагониста ИЛ-1, синтез которого стимулируется ИЛ-6, Синтез ИЛ-6 также усиливается ФНО-альфа. Анализ уровней растворимых рецепторов ФНО 1-го и 2-го типов показал их повышение и корреляцию с активностъю системного варианта течения ювенильного ревматоидного артрита.
У больных же с пауциартикулярным ювенильным ревматоидным артритом и спондилоартропатией преимущественно выявлялся повышенный уровень ИЛ-4 и ИЛ-10, что ассоциируется с отсутствием развития значительных эрозивных изменений в суставах, соответственно инвалидизации пациентов, и лучшим исходом зтого варианта течения Заболевания в отличие от полиартикулярного и системного ювенильного ревматоидного артрита.
Иммунопатогенез ювенильного хронического артрита
Неизвестный антиген воспринимается и обрабатывается дендритными клетками и макрофагами, которые, в свою очередь, презентируют его Т-лимфоцитам.
Взаимодействие антигенпрезентирующей клетки (АПК) с СD4+-лимфоцитами стимулирует синтез ими соответствующих цитокинов. Интерлейкин-2, вырабатывающийся при активации Thl, связывается со специфическими ИЛ-2-рецепторами, которые экспрессируются на различных клетках иммунной системы. Взаимодействие ИЛ-2 со специфическими рецепторами вызывает клональную экспансию Т-лимфоцитов, усиливает рост В-лимфоцитов. Последнее приводит к неконтролируемому синтезу иммуноглобулинов G (IgG) плазматическими клетками, повышает активность естественных киллерных клеток (ЕК) и активирует макрофаги. Интерлейкин-4, синтезирующийся Тh2-клетками, приводит к активации гуморального звена иммунитета, проявляющейся синтезом антител, а также к активации эозинофилов, тучных клеток и развитию аллергических реакций.
Активированные Т-лимфоциты, макрофаги, фибробласты и синовиоциты вырабатывает также провоспалительные цитокины, которые играют ведущую роль в развитии системных проявлений и поддержании хронического воспаления в суставах.
Различные клинические и биологические проявления системного ювенильного ревматоидного артрита, включающие лихорадку, сыпь, артрит, лимфаденопатию, атрофию мышц, похудание, анемию, синтез острофазовых белков, активацию Т- и В-клеток, фибробластов, клеток синовиальной оболочки и костную резорбцию, связывают с повышенным синтезом и активностью интерлейкина-1 (ИЛ-1) альфа и бета, фактора yекроза опухоли альфа (ФНО-альфа) и интерлейкина-6 (ИЛ-б).
Провоспалительные цитокины не только определяют развитие экстраартикулярных проявлений, но и активность ревматоидного синовига.
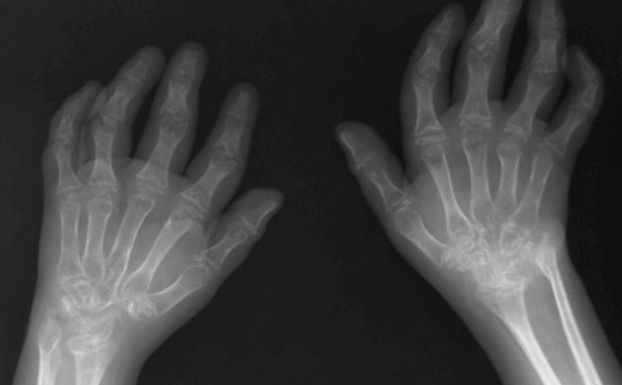
Ревматоидный синовит с первых же проявлений имеет тенденцию к хронизации с последующим развитием деструкции мягких тканей, хряща и кости. Причины разрушения хрящевой и костной ткани привлекают особое внимание. Деструкция всех компонентов cустава вызывается формированием паннуса, состоящего из активированных макрофагов, фибробластов и активно пролиферирующих синовиальных клеток. Активированные макрофаги и синовиоциты продуцируют большое количество про воспалительных цитокинов: ИЛ-1, ФНО-альфа, ИЛ-8, гранулоцитомакрофагальный колониестимулирующий фактор и ИЛ-б. Провоспалительные цитокины играют ведущую роль в поддержании хронического воспаления и деструкции хряща и кости при ювенильном ревматоидном артрите. Интерлейкин-1 и ФНО-альфа стимулируют пролиферацию синовиоцитов и остеокластов, усиливают синтез простатандинов, коллагеназы и стромелизина клетками синовиальной оболочки, хондроцитами и остеобластами, а также индуцируют синтез и экскрецию других цитокинов клетками синовиальной мембраны, в частности ИЛ-6 и ИЛ-8. Интерлейкин-8 усиливает хемотаксис и активирует полиморфно-ядерные лейкоциты. Активированные лейкоциты вырабатывают большое количество протеопитических ферментов, что усиливает процесс резорбции хряща и кости. При ювенильном ревматоидном артрите не только хрящ, но и кость могут разрушаться на расстоянии от паннуса из-за влияния цитокинов, которые вырабатываются имиунокомпетентными клетками и клетками синовиальной оболочки.
Т-лимфоциты, стимулированные в процессе иммунной реакции, вырабатывают остеокластактивирующий фактор, который повышает функцию остеокластов и тем самым увеличивает резорбцию кости. Выделение этого фактора усиливается под влиянием простагландинов. Их продукция при ювенильном ревматоидном артрите значительно повышается различными типами клеток: макрофагами, нейтрофилами, синовиоцитами, хондроцитами.
Таким образом, неконтролируемые реакции иммунной системы приводят к развитию хронического воспаления, подчас необратимым изменениям в суставах, экстраартикулярным проявлениям и инвалидизации больных. Учитывая, что этиологический фактор ювенильного ревматоидного артрита неизвестен, его этиотропная терапия невозможна. Из этого следует закономерный вывод, что контроль над течением этого тяжелого инвалидизирующего процесса можно получить только благодаря патогенетической терапии, целенаправленно влияющей на механизмы его развития, в частности подавляющей аномальные реакции иммунной системы.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Источник

- 7 Августа, 2018
- Ревматология
- Волощук Наталя
В современной педиатрии одной из актуальных проблем выступает диагностирование и лечение болезней суставов воспалительного характера. Среди всех ревматических заболеваний, развивающихся в детском возрасте, самым распространенным является ювенильный хронический артрит (ЮХА). Он представляет собой аутоиммунное заболевание, характеризующееся длительным воспалением сустава у ребенка до шестнадцати лет, что возникает по неизвестным причинам.
Эта болезнь является серьезной и требует своевременного лечения, а также постоянного поддержания особого образа жизни. Проблемой недуга выступает сложность определения всех мест воспаления и выбор соответствующих медицинских препаратов для их устранения.
Описание
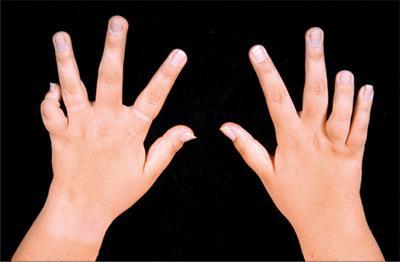
ЮХА относится к аутоиммунным болезням суставов. Он носит хроническую форму и обуславливается длительным протеканием с периодическими проявлениями патологических процессов. Независимо от того какие суставы поражаются, у ребенка наблюдается болезненность и отек тканей. Это приводит к скованности при движениях, деформации суставов и вывихам.
Данный вид артрита имеет продолжительность больше трех месяцев. В медицине прослеживается связь его появления с перенесенными ОРВИ, прививками, приемом гаммаглобулина, травмами и т. д.
При этом заболевании иммунная система ребенка по неизвестным причинам воспринимает ткани организма как чужеродные и хочет их уничтожить. При этом развивается воспаление негнойного характера синовиальных оболочек, что способствует увеличенному выделению суставной жидкости. Со временем синовиальные оболочки спаиваются с суставным хрящом, вызывая его эрозию. Из-за этого хрящ разрушается. Продолжительность процесса может быть разной у всех больных.
Этиология и эпидемиология
Развивается чаще всего ювенильный хронический артрит у детей в возрасте от двух до шести лет. Недуг встречается в 0,4 случаев из одной тысячи детей или 16:100000 детей до шестнадцати лет. Больше всего страдают от заболевания девочки.
Отмечается, что близкие родственники заболевших, как правило, имеют коллагенозы и ревматоидные артриты. Смертельный исход от болезни составляет 1 %. Очень часто ЮХА приводит к инвалидизации.
Разновидности заболевания
В медицине существует классификация ювенильных артритов:
- Пауциартикулярный ЮХА. Он характеризуется поражениями от одного до четырех суставов одновременно: коленного, голеностопного, локтевого и лучезапястного. Чаще всего болеют девочки до пяти лет.
- Спондилоартрит ювенильный. Обуславливается поражением коленного, голеностопного и бедренного суставов, а также воспалением сухожилий.
- Полиартикулярный ювенильный хронический артрит, при котором поражаются более четырех суставов, чаще всего верхних и нижних конечностей. Болезнь считается опасной, а при постановке диагноза на ранних стадиях заболевания возникают трудности.
- Системный ЮХА, характеризующийся отсутствием симптомов на ранней стадии. Проявляется недуг ночными лихорадками, зудящими высыпаниями, увеличением гланд.
Опасность болезни

Такие болезни, как ЮХА, считаются тяжелыми, но, к счастью, редко приводят к смерти. Основную же опасность представляет разрушение хряща в суставе, в результате чего может наступить инвалидность. Ювенильный артрит может способствовать и потере зрения.
Но при правильном и своевременном лечении заболевания можно достичь ремиссии. Для этого необходимо придерживаться определенного образа жизни, постоянно находиться под наблюдением специалистов и принимать медикаментозные препараты, чтобы не было рецидивов.
Причины
Поскольку данный вид артрита относится к группе аутоиммунных болезней, то основной причиной его развития являются нарушения в иммунной системе ребенка. Толчком к появлению недуга на фоне сниженного иммунитета могут стать определенные факторы:
- Попадание в организм вирусной или бактериальной инфекции.
- Повреждение сустава вследствие травм.
- Генетическая предрасположенность к болезни.
- Переохлаждение или перегрев.
- Последствия плановых прививок.
- Заболевания эндокринной системы.
Признаки и симптомы
Родители должны пристально наблюдать за здоровьем своих детей, обращая внимание на первые признаки артрита, поскольку от этого зависит оперативность назначения медикаментозного лечения. ЮХА распознать тяжело, поэтому рекомендуется при первых жалобах обратиться к медику для проведения обследования и постановки диагноза.
При данном заболевании возможно замедление роста ребенка, иногда суставы могут развиваться с разной скоростью, в результате чего у ребенка может отличаться длина конечностей.
В медицине принято выделять основные признаки артрита:
- Появление в ночное время лихорадки, сопровождающейся пятнистой сыпью.
- Слабость и быстрая утомляемость, частые приступы головной боли.
- Болевые ощущения в суставах, их припухлость. Но при этом маленькие дети не жалуются на боль.
- Со временем происходит деформация суставов, внутренних органов, увеличение лимфатических узлов.
Типичным признаком для недуга выступает патология шейного отдела позвоночника и челюстных суставов, что часто приводит к недоразвитию либо нижней, либо верхней челюсти.
Диагностика
Перед тем как врач скажет, чем лечить артрит, ему необходимо поставить точный диагноз. Для этого нужна консультация не только педиатра, но и ревматолога, травматолога, а также окулиста, который проведет обследование глазного яблока. После этого назначают анализы крови, иммунологических показателей. Также внимательно изучается анамнез и история болезни. Ювенильный артрит может иметь генетическую природу, поэтому необходимо выяснить, нет ли в семье страдающих болезнями суставов. Проводят такие исследования:
- УЗИ внутренних органов;
- рентгенография, КТ суставов, забрюшинного пространства и грудной клетки;
- электрокардиограмма и пункция костного мозга;
- исследование желудка и пищевода;
- эзофагогастоскопия.
Лечение
Рассматривая вопрос о том, чем лечить артрит, необходимо отметить, что лечится он как медикаментами, так и вспомогательной терапией. Опытный врач назначает четыре группы медицинских препаратов, которые имеют разные действия на организм.
Сюда относят противовоспалительные нестероидные средства, которые нацелены на купирование болей и воспаления сустава, способствуют восстановлению его функций. Также применяются глюкокортикоиды, иммунодепрессанты и биологические агенты. Но их отмена часто провоцирует обострение недуга. Поэтому рекомендуется принимать лекарственные средства даже в период ремиссии, чтобы заболевание снова не обострилось.
К таким лекарственным средствам относят, например, «Метотрексат», «Сульфасалазин» и прочие.
Вспомогательное лечение
Не менее важным при лечении такого заболевания, как ювенильный хронический артрит, является вспомогательная терапия, которая включает:
- двигательную активность и лечебную физкультуру (плаванье, пешие прогулки и т. д.);
- соблюдение диеты;
- физиотерапию (электрофорез, криотерапия, лазер и прочее);
- массаж для восстановления кровообращения;
- ортопедическую коррекцию.
Хирургическое вмешательство может быть произведено в том случае, когда суставы не выполняют своих функций из-за деструктивного поражения. В этом случае проводят эндопротезирование сустава, артропластику и прочее.
Необходимо отметить, что ювенильный хронический артрит нельзя полностью вылечить. Но регулярное наблюдение у специалиста и правильно подобранное лечение дает возможность получить ремиссию на длительный временной период, улучшив тем самым качество жизни.
Цели лечения
Поскольку данное заболевание полностью не излечивается, медики назначают терапию, имеющую определенные цели. К ним относят:
- снижение воспалительного процесса;
- купирование суставного синдрома;
- сохранение функций суставов;
- снижение побочных эффектов от лечения медицинскими препаратами.
Очень важно замедлить разрушение сустава и избежать дальнейшей инвалидизации человека, достичь длительной ремиссии и, конечно же, улучшенить качество жизни пациентов.

Профилактика
Первичной профилактики заболевания не существует, так как причины его появления до конца не изучены. Вторичная профилактика нацелена на предупреждение рецидивов недуга.
Рекомендуется систематические наблюдение у ревматолога, который при помощи лабораторных анализов поможет распознать обострение болезни как можно раньше. Тогда врачом будет предложено усиленное лечение, направленное на снижение прогрессирования недуга. Также необходимо избегать перегрева и переохлаждения организма, защититься от инфекций.
От плановых вакцинаций врачи рекомендуют отказываться, чтобы не спровоцировать развитие ювенильного артрита, симптомы которого описаны выше. Ребенку необходимо правильно питаться, исключив из рациона жирную, острую и мучную пищу.
Образ жизни больного
Как было сказано, больному артритом ребенку нельзя делать прививки, но Манту никакой опасности не представляет, несмотря на введение в организм туберкулина. Детям нельзя давать препараты, которые направлены на стимуляцию иммунной системы. Пациентов с ювенильным артритом необходимо ограничить:
- от сильных физических нагрузок;
- перегрева и переохлаждения;
- контакта с инфекциями и вирусами;
- взаимодействиями с различными животными, которые могут переносить инфекции;
- эмоциональных и психологических нагрузок;
- перемены климата.
Прогноз
При данном заболевании наблюдаются частые рецидивы, которые неблагоприятно влияют на прогноз заболевания. Часто наступает инвалидизация. Ребенок становится ограниченным в физической активности, не может полностью себя обслуживать и самореализовать. Это происходит чаще всего, когда недуг проявился в раннем возрасте.
У таких пациентов часто развивается патология органов зрения (глаукома, катаракта и др.) спустя пять лет после начала заболевания. Через 11 лет после первого проявления недуга у некоторых детей наблюдалось развитие увеита, из них у 15 % наступала полная слепота. Одним из серьезных осложнений при ЮХА является амилоидоз и тяжелая функциональная недостаточность.
У половины всех больных прогноз можно считать благоприятным, поскольку ремиссия может продолжаться несколько лет. У трети пациентов наблюдается постоянно рецидивирующее течение болезни. Смертность при ЮХА невысока, и зависит от развития амилоидоза или осложнений неинфекционного характера из-за проведения глюкокортикоидной терапии длительный период времени.
Все вышеперечисленное говорит о том, что некоторые больные требуют с ранних сроков развития патологии постоянного наблюдения и лечения, чтобы предотвратить развитие серьезных нарушений, которые в будущем могут повлиять на физическую и социальную адаптацию человека.
Таким образом, причины ювенильного артрита не установлены на сегодняшний день. Заболевание проявляется в детском возрасте (до 16 лет) и часто ведет к инвалидности. По МКБ-10 недуг имеет номер М08-М09. В настоящее время продолжается изучение возможных причин развития болезни.
Источник
