Юношеский ревматоидный артрит код

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ювенильный ревматоидный артрит.
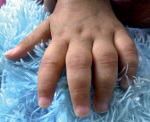
Ювенильный ревматоидный артрит
Описание
Ювенильный ревматоидный артрит — хроническое воспалительное заболевание суставов у детей до 16 лет с неизвестной этиологией и сложным патогенезом, характеризующееся неуклонно прогрессирующим течением и сопровождающееся у некоторых больных вовлечением внутренних органов, нередко заканчивающееся инвалидизацией.
Среди ревматических заболеваний детского возраста ювенильный ревматоидный артрит занимает по распространённости первое место. Заболевание наблюдают в различных регионах земного шара с частотой от 0,05 до 0,6% в популяции. Первичная заболеваемость также колеблется в значительных пределах, составляя от 6 до 19 случаев на 100 000 детского населения.
Симптомы
Линическая картина ювенильного ревматоидного артрита разнообразна. Начало заболевания может быть острым или подострым. При остром начале обычно повышается температура тела, появляется болезненность, а затем отёк в одном или нескольких суставах, чаще симметричных. Однако симметричность поражений иногда становится очевидной не сразу, а в течение нескольких дней или недель от начала болезни. Поражаются, как правило, крупные суставы — коленные, голеностопные, лучезапястные, но иногда с самого начала болезни страдают мелкие суставы рук и ног (плюснефаланговые, межфаланговые). Типично для ювенильного ревматоидного артрита поражение суставов шейного отдела позвоночника. Все суставы резко болезненны, отёчны, в редких случаях кожа вокруг них гиперемирована. Температура тела постепенно повышается и может достигать 38-39 °С. При этом нередко на коже туловища и конечностей появляется полиморфная аллергическая сыпь, увеличиваются периферические лимфатические узлы, печень и селезёнка. В общем анализе крови выявляют анемию, часто нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 40-60 мм/ч, повышение концентрации Ig, преимущественно IgG.
Острое начало болезни обычно свойственно тяжёлым формам — генерализованной суставной или суставно-висцеральной (системной) форме болезни с часто рецидивирующим течением и неблагоприятным прогнозом. Эту форму чаще наблюдают у детей дошкольного и младшего школьного возраста, но она может возникать и у подростков.
Подострое начало болезни характеризуется менее яркой симптоматикой. Артрит, как правило, начинается с одного сустава — коленного или голеностопного. Сустав распухает, нарушается его функция, иногда даже без выраженной болезненности. У ребёнка изменяется походка, а дети до 2 лет перестают ходить. Наблюдают так называемую утреннюю скованность в суставах, выражающуюся в том, что больной после ночного сна чувствует некоторое время затруднение при движениях в суставах и самообслуживании. Он с трудом встаёт, походка его замедленна. Утренняя скованность может продолжаться от нескольких минут до 1 ч и более. Процесс в течение длительного времени может ограничиваться одним суставом (ревматоидный моноартрит). Такая форма заболевания, особенно у девочек дошкольного возраста, нередко сопровождается ревматоидным поражением глаз — ревматоидным увеитом, односторонним или двусторонним. При ревматоидном увейте затронуты все оболочки глаза, вследствие чего резко падает острота зрения вплоть до полной его потери, причём иногда в течение полугода. В редких случаях развитие ревматоидного увеита может предшествовать суставному процессу, что чрезвычайно затрудняет своевременную диагностику.
Подострое начало болезни может протекать и с вовлечением в процесс нескольких суставов — чаще 2-4. Такую форму болезни называют олигоартикулярной. Боли в суставах могут быть умеренными, как и экссудативные изменения. В процесс могут вовлекаться, например, два голеностопных и один коленный сустав, и наоборот. Температура тела не повышается, полиаденит умеренный. Эта форма ювенильного ревматоидного артрита протекает более доброкачественно, с менее частыми обострениями.
В последующем, при прогрессировании болезни, возможны две основные формы — преимущественно суставная и суставно-висцеральная в соотношении 65-70% и 35-30% соответственно.
Суставно-висцеральная форма.
Суставно-висцеральная (системная форма) включает пять признаков: упорная высокая лихорадка, полиморфная аллергическая сыпь, лимфаденопатия, гепатолиенальный синдром, артралгии/артрит. Эта форма ювенильного ревматоидного артрита имеет два основных варианта — синдром Стилла, чаще развивающийся у детей дошкольного возраста, и синдром Виселера-Фанкони, обычно наблюдаемый у школьников.
Длительно рецидивирующее течение ювенильного ревматоидного артрита может осложниться вторичным амилоидозом, чему способствует постоянная циркуляция в кровеносном русле иммунных комплексов. Амилоид откладывается в стенках сосудов, в почках, печени, миокарде, кишечнике, что приводит к нарушению их функций. Чаще всего амилоидоз поражает почки, о чём свидетельствует стойкая протеинурия с развитием в последующем хронической почечной недостаточностью.
Суставная форма.
При суставной форме прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением подвижности в них. До 25% детей становятся инвалидами.
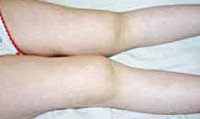
Ювенильный ревматоидный артрит
Диагностика
Диагностика ювенильного ревматоидного артрита часто представляет трудности, особенно на ранних этапах болезни.
Причины
Этиология ювенильного ревматоидного артрита до настоящего времени неизвестна. Среди его причин рассматривают совокупность различных факторов внешней среды (вирусная и бактериальная инфекции, травма сустава, переохлаждение организма, инсоляция, введение белковых препаратов и ). В основе неадекватной ответной реакции у больных ювенильным ревматоидным артритом лежит их «сверхчувствительность к различным факторам внешней среды», в результате чего формируется сложный иммунный ответ, приводящий к развитию прогрессирующего заболевания. Определённую роль играет и семейно-наследственная предрасположенность к ревматическим заболеваниям. Исследования последних десятилетий выявили связь ювенильного ревматоидного артрита с наличием у больных DR-локуса HLA с преобладанием DR4 у пациентов с системными формами болезни и DR5 — с преимущественно суставным вариантом болезни.
Лечение
Лечение при ювенильном ревматоидном артрите необходимо проводить комплексно и поэтапно. В активный период болезни больные нуждаются в стационарном лечении, в неактивный — в амбулаторном наблюдении и санаторно-курортном лечении. Значительную часть времени больные лечатся в амбулаторных условиях в связи с длительностью болезни. В поликлинике дети продолжают получать сочетанную терапию, включающую медикаментозное лечение, ЛФК, курсы массажа и физиотерапии. Только длительное и непрерывное лечение под контролем врача и медицинской сестры может дать положительный эффект.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Утратил силу — Архив
Также:
H-P-015

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Юношеский ревматоидный артрит (M08.0)
Общая информация
Краткое описание
Ювенильный ревматоидный артрит — это системное заболевание соединительной ткани, клинически проявляющееся прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу эрозивно-деструктивного полиартрита и сочетающееся у ряда больных выраженными внесуставными проявлениями.
Код протокола: H-P-015 «Ревматоидный артрит у детей»
Профиль: педиатрический
Этап: стационар
Код (коды) по МКБ-10:
М05 Серопозитивный ревматоидный артрит
М06 Другие ревматоидные артриты
М08 Юношеский (ювенильный) артрит
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клинико-анатомическая характеристика:
1. Преимущественно суставная форма (с поражением или без поражения глаз):
— моноартрит;
— олигоартрит (2-3 сустава);
— полиартрит.
2. Суставно-висцеральная форма:
— с ограниченными висцеритами (поражение ретикулоэндотелиальной системы, сердца, сосудов, почек, легких, серозных оболочек, кожи, глаз, амилоидоз внутренних органов);
— синдром Стилла;
— аллергосептический синдром (Висслера-Фанкони).
3. Ревматоидный артрит в сочетании с:
— ревматизмом;
— диффузными заболеваниями соединительной ткани.
Клинико-иммунологическая характеристика:
1. Серопозитивный (ревматоидный фактор — положительный).
2. Серонегативный (ревматоидный фактор — отрицательный).
1. Быстро прогрессирующее.
2. Медленно прогрессирующее.
3. Без заметного прогрессирования.
Степень активности процесса:
— активность I, II, III степени;
— ремиссия.
Рентгенологическая стадия артрита:
I – околосуставной остеопороз, признаки выпота в полость сустава, уплотнение периартикулярных тканей, ускорение роста эпифиза пораженных суставов;
II – те же изменения, сужение суставной щели, единичные костные узуры;
III – распространенный остеопороз, выраженная костно-хрящевая деструкция, вывихи, подвывихи, системное нарушение роста костей;
IV- изменения, присущие 1-3 стадиям, и анкилозы.
Функциональная способность больного:
I – способность к самообслуживанию сохранена;
II — способность к самообслуживанию утрачена по состоянию опорно-двигательного аппарата:
а) сохранена;
б) частично утрачена;
в) полностью утрачена;
III – способность к самообслуживанию нарушена по состоянию глаз или внутренних органов.
Диагностика
Физикальное обследование:
1. Артрит продолжительностью 3 мес. и более.
2. Артрит второго сустава, возникший через 3 мес. и позже.
3. Симметричность поражения мелких суставов.
4. Контрактура.
5. Тендосиновит или бурсит.
6. Мышечная атрофия.
7. Утренняя скованность.
8. Ревматоидное поражение глаз.
9. Ревматоидные узелки.
10. Выпот в полости сустава.
Лабораторные исследования:
1. Положительный ревматоидный фактор.
2. Положительные данные биопсии синовиальной оболочки.
3. Общее количество положительных признаков при классическом ЮРА – 8 признаков, определенном ЮРА — 4 признака, при вероятном ЮРА – 3 признака.
Инструментальные исследования
Рентгенологические признаки:
— остеопороз, мелкокистозная перестройка костной структуры эпифиза;
— сужение суставных щелей, косные эрозии, анкилоз суставов;
— нарушение роста костей;
— поражение шейного отдела позвоночника.
Показания для консультации специалистов: по показаниям.
Перечень основных диагностических мероприятий:
1. Электрокардиография.
2. Эхокардиография.
3. Рентгенография грудной клетки (одна проекция).
4. Рентгенография пораженных суставов (если не проведено перед госпитализацией).
5. УЗИ органов брюшной полости.
6. Иммунограмма.
7. Определение С-реактивного белка.
8. Определение ревматоидного фактора.
9. Определение LE –клеток.
10. Определение общего белка и белковых фракций.
11. Общий анализ мочи.
12. Определение сиаловой пробы.
13. Определение тимоловой пробы.
14. Определение АЛТ.
15. Определение АСТ.
16. Определение билирубина.
17. Определение глюкозы.
18. Определение мочевины.
19. Определение креатинина.
20. Консультация офтальмолога.
Перечень дополнительных диагностических мероприятий:
1. Эзофагогастроскопия.
2. УЗИ суставов.
3. Суточное мониторирование ЭКГ по Холтеру.
4. Определение антител к нативной ДНК.
5. Коагулограмма.
6. Кровь на стерильность.
7. Анализ мочи по Аддису-Каковскому.
8. Анализ мочи по Зимницкому.
9. Суточная экскреция белка с мочой.
10. Суточная экскреция солей с мочой.
11. ПЦР исследование суставной жидкости.
12. Цитологическое исследование суставной жидкости, экссудатов и транссудатов.
13. Посев биологических жидкостей с отбором колоний.
14. Анализ чувствительности микробов к антибиотикам.
15. ИФА на вирусы, хламидии, микоплазмы.
16. ИФА на зоонозы.
17. ИФА на маркеры гепатита.
18. Миелограмма.
19. Биопсия на амилоидоз.
20. Магниторезонансная томография суставов.
21. Артроскопия с биопсией синовиальной оболочки.
22. Определение электролитов — калий,натрий.
23. Адгезия и агрегация тромбоцитов.
24. Определение лактатдегидрогеназы, креатинфосфокиназы.
25. Определение диастазы.
26. Определение холестерина.
27. Туберкулиновая проба.
28. Консультация хирурга – ортопеда.
29. Консультация фтизиатра (фтизиоостеолога).
Необходимый объем обследования перед плановой госпитализацией:
1. Общий анализ крови.
2. Консультация кардиоревматолога.
3. Рентгенография пораженных суставов.
Дифференциальный диагноз
| Признак | Ревматоидный артрит | Остеоартроз |
Возраст к началу заболевания | Обычно моложе 40 лет | Чаще старше 40 лет |
Особенности телосложения | Чаще астенический тип | Чаще гиперстенический |
| Начало | Чаще острое | Постепенное |
| Температура тела | Субфебрильная | Нормальная |
Утренняя скованность | Общая | Преимущественно в области пораженного сустава |
Характер воспалительного процесса в дебюте | Преобладают экссудативные явления | Преобладают пролиферативные явления |
Характер воспалительного процесса | Стойкий | Нестойкий |
Подкожные ревматоидные узелки | У 25% больных | Отсутствуют |
Рентгенологические данные | Остеопороз, эрозии, остеолиз и анкилозы | Остеосклероз, остеофиты |
РФ в сыворотке крови и синовиальной жидкости | У 80-90% больных | Отсутствует |
Биопсия синовии | Пролиферация кроющих клеток, плазмоклеточная инфильтрация, гиперплазия | Фиброзная или жировая дистрофия синовиальной оболочки |
Синовиальная жидкость | Воспалительного характера | Невоспалительного характера |
Лечение
Цели лечения:
— снижение (купирование) активности процесса;
— нормализация температуры тела;
— регрессия островоспалительных изменений суставов, висцеральных изменений;
— снижение СОЭ;
— уменьшение утренней скованности;
— улучшение функциональной активности суставов.
Немедикаментозное лечение: создание лечебно-двигательного режима, полноценная диета.
Медикаментозное лечение:
1. Нестероидные противовоспалительные препараты:
— диклофенак калия* по 0,015-0,025-0,05 г — 2 -3 раза в сутки;
— индометацин 2- 2,5-3 мг/кг/сут.;
— нимесулид 5 г/кг/сут.;
— ибупрофен* 30 — 40 мг/кг/сут.;
— напроксен 10-20 мг/кг/сут.
2. Глюкокортикостероиды:
— преднизолон* назначают в суточной дозе 1-2 мг на кг (20 — 30- 60 мг) до достижения терапевтического эффекта, как правило, в течение 2 -3 нед., с последующим снижением дозы (1,22- 2,5 мг каждые 5 – 7 дней) до поддерживающей дозы 12,5-15 мг в сутки — длительно.
3. Иммуносупрессивные препараты:
— при суставной нетяжелой форме назначается аминохинолиновые производные: хингамин* (хлорохин) 4 мг/кг/сут. (но не более 250 мг в сутки) – 1 раз в сутки (на ночь); гидроксихлорохин (плаквенил) в дозе 8 мг/кг/сут. (но не более 400 мг в сутки) – 1 раз в сутки (на ночь), курсом не менее 6 – 8 месяцев;
— при тяжелом течении суставно-висцеральной формы назначается иммуносупрессивная терапия: метотрексат* — препарат выбора- 2,5-5-7,5-10-15 мг в неделю, в зависимости от поверхности тела; азатиоприн* 1,5-2,0 мг/кг/сут., в 1-2 приема, циклоспорин А* 2,5-4 мг/кг/сут., в 2 приема, внутривенный человеческий иммуноглобулин — 0,4-0,5 г/кг на курс (трехкратное введение через день), циклофосфамид* 1,0-2,5 мг/кг/сутки.
4. При очень высокой активности суставно-висцеральной формы, аллергосептических вариантах прибегают к методам интенсивной терапии: экстракорпоральные методы лечения — гемосорбция, плазмоферез, пульс-терапия – метилпреднизолон* из расчета 20-30 мг/кг однократно (1000 мг), циклофосфамид* по 1,0 гр. в/в 1 раз в сутки, в течение 3-х дней.
5. Локальная терапия:
— внутрисуставное введение бетаметазона дипропионат или водная суспензия триамцинолона ацетонида в мелкие суставы по 0,1-0,2 мл препараты, в более крупные — до 0,5-1,0 мл 1 раз в неделю, не более 2-3 пункций;
— аппликации (диметилсульфоксид 50% р-р, мази, содержащие нестероидные противовоспалительные препараты);
— при снижении активности процесса назначается физиолечение — электрофорез с преднизолоном* и диметилсульфоксидом, массаж, ЛФК.
6. Лечение и профилактика остеопороза:
— препараты кальция в сочетании с витамином Д3 – 0,5 — 2,0 гр. в сутки;
— оссеино-гидроксиапатитный комплекс 1-2 таб., 2 раза в день, ретаболил 5-20 мг в/м 1 раз в 2-3 недели.
7. Посиндромная терапия висцеритов (по показаниям):
— кардиотрофические препараты — рибоксин 0,4-0,8 г в сутки, кокарбоксилазы гидрохлорид 0,025 -0,05 -0,1 г в/м или в/в — 1 раз в день, карнитина хлорид 20% р-р, по 10-40 капель – 3 раза в день, милдронат по 0,25 г — 2 — 4 раза в день;
— диуретики — фуросемид* 1-3 мг/кг в день, спиронолактон* 3,3 мг/кг/сут., в 2-3 приема;
— гепатопротекторы — урсодезоксихолевая кислота* 10 мг/кг в сутки, эссенциале по 1- 2 капс. 3 раза в день.
8. Микроэлементы, витамины и препараты других групп:
— препараты калия (панангин, аспаркам) — 1-3 таблетки в сутки;
— аскорбиновая кислота* 0,05-0,250 г/сут.;
— токоферола ацетат* 50-100 мг/сут.;
— фолиевая кислота* по 0,001 г, 2-3 раза в день;
— комбинированный препарат, содержащий гидроокись алюминия и окись магния* — 2,0 — 5 мл, 4 раза в день;
— препараты для стимуляции функции надпочечников: этимизол по 0,1 г, 2-3 раза в день, глицирам 0,025-0,05 г, 2-3 раза в день.
9. Антикоагулянты, дезагреганты и препараты, улучшающие микроциркуляцию (по показаниям):
— гепарин натрия* 40 000-80 000 ЕД в сутки, 4 раза в день, в/в или п/к;
— дипиридамол 1,5-5 мг/кг/сут., в 2-3 приема;
— декстран* 10-15 мл/кг.
10. При обнаружении персистенции вирусов, хламидий, микоплазмы, при бактериальных и грибковых осложнениях — противовирусная и антибактериальная терапия по чувствительности:
— ацикловир* 0,1-0,2 г, 5 раз в день;
— индуктор эндогенного интерферона – циклоферон – 12,5% по 6-10 мг/кг/сут., в/м, через день;
— эритромицин* 0,4-1,0 г в сутки, в 4 приема;
— азитромицин*10 мг/кг, 1 раз в день, курсом 3 дня;
— спирамицин* 1,5-9,0 млн. МЕ в сутки;
— рокситоромицин 5 мг/кг/сут., в 2 приема — 10 дней;
— кларитромицин* 15/мг/кг/сут. в 2 приема — 10 дней;
— доксициклин* по 0,1 г/сут.;
— сульфаметоксазол + триметоприм* 30 мг/кг/сут. по сульфаметоксазону;
— ципрофлоксацин* 0,125-0,25 г – 2 раза в день;
— амоксициллин+клавулановая кислота* по 0,125-0,5 г — 3 раза в день;
— цефазолин* 20-50-100 мг/кг/сут.;
— цефтриаксон* 50-100 мг/кг/сут.;
— цефуроксим* 40 мг/кг/в сутки, дробно в 2 приема;
— цефтазидим* 1-6 г/сутки — 10 дней;
— метронидазол* 250-500 мг в сутки;
— флуконазол* 6-12 мг/кг/сут.
Профилактические мероприятия: систематическое обследование суставов.
Дальнейшее ведение: диспансерное наблюдение, в некоторых случаях направление на МСЭК.
Перечень основных медикаментов:
1. *Диклофенак калия 12,5 мг, 25 мг, 100 мг, 150 мг табл.; 75 мг/3 мл раствор для инъекций; 50 мг суппозитории ректальные, 100 мг мазь
2. *Ибупрофен 200 мг, 400 мг табл.
3. *Преднизолон 30 мг/мл раствор для инъекций; 5 мг табл.
4. *Хлорохин 100 мг, 150 мг табл.
5. *Азатиоприн 50 мг табл.
6. *Циклоспорин А 25 мг, 100 мг капс.
7. *Метилпреднизолон 4 мг таблетки; 40 мг, 125 мг, 250 мг, 500 мг порошок для приготовления инъекционного раствора
8. *Бетаметазона дипропионат 1 мл амп.
9. *Фуросемид 40 мг, табл.; 20 мг/2 мл, амп.
10. *Урсодезоксихолевая кислота 250 мг табл.
11. *Аскорбиновая кислота 50 мг, 100 мг, 500 мг табл.; 5%, 10% в ампуле 2 мл, 5 мл раствор для инъекций
12. *Токоферола ацетат 1 мл 5%, 10%, 30% масляный раствор в амп.; 50% 1 мл масляный раствор в капс.
13. *Декстран-60 200 мл, 400 мл во флаконе, раствор для инфузий
14. Ацикловир 200 мг, 800 мг табл.
15. *Эритромицин 250 мг, 500 мг, табл.; 250 мг/5 мл пероральная суспензия
16. *Азитромицин 125 мг, 500 мг табл.; 250 мг капс.; 200 мг/100 мл во флаконе, раствор для инфузий
17. *Сульфаметоксазол+ триметоприм 480 мг/5 мл амп.; 120 мг, 480 мг табл.
18. *Ципрофлоксацин 250 мг, 500 мг табл.
19. *Амоксициллин+клавулановая кислота таблетки, покрытые оболочкой 250 мг/125 мг, 500 мг/125 мг, порошок для приготовления суспензии для приема внутрь 125 мг/31,25 мг/5 мл, 200 мг/28,5 мг/5 мл, 400 мг/57 мг/5 мл
20. *Цефазолин 1000 мг порошок для приготовления инъекционного раствора
21. *Цефтриаксон 250 мг, 500 мг, 1 000 мг, во флаконе, порошок для приготовления инъекционного раствора
22. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр.
23. *Цефтазидим порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 гр.
Перечень дополнительных медикаментов:
1. Индометацин 25 мг табл.
2. Напроксен мг, табл.
3. *Метотрексат 2,5 мг табл.
4. *Циклофосфамид драже 50 мг; 200 мг, 500 мг во флаконе, порошок для приготовления инъекционного раствора
5. Витамин Д3 10 мл раствор масляный; 10 мл раствор водный
6. Кокарбоксилазы гидрохлорид 50 мг, амп.
7. *Спиронолактон 25 мг; капсула 50 мг табл.
8. *Фолиевая кислота 1 мг табл.
9. *Гепарин натрия 5 000, 25 000 МЕ раствор натриевая соль для инъекций
10. Циклоферон – 12,5% 1000 мгамп.
11. *Спирамицин 1,5 млн ЕД, 375 тыс ЕД, 750 тыс ЕД гранулы для суспензии; 1,5 млн ЕД порошок для инфузий
12. *Кларитромицин 250 мг, 500 мг табл.
13. *Доксициклин 100 мг капс.
14. *Метронидазол 250 мг табл.; 0,5 мг/100 мл во флаконе раствор для инфузий
15. *Флуконазол 50 мг, 150 мг капс.; 100 мл раствор во флаконе для в/в введения
Индикаторы эффективности лечения: снижение активации воспалительного процесса.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Госпитализация
Показания для госпитализации:
1. Среднетяжелые и тяжелые формы с активностью 2-3 степени.
2. Суставно-висцеральные формы с системными проявлениями (синдром Стилла, аллергосептический синдром (Висслера — Фанкони)).
3. Тяжесть суставной симптоматики (развитие артрозов, контрактур, подвывихов).
4. Непрерывно рецидивирующее течение заболевания.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. Клинические рекомендации плюс фармакологический справочник. М, 2004 год.
2. Клинические рекомендации для практикующих врачей. М, 2002 год.
3. Management of early rheumatoid arhtitis, National clinical guideline, Scottish Intergollegiate
Guidelines Network, December 2000.
4. Clinical practice guideline for the management of rheumatoid arthritis. Spanish society of
Rheumatology. 2001.
5. Н.Н.Кузьмина, А.В.Шайков «Ювенильный ревматоидный артрит: терминологические и
классификационные аспекты», Ж. Научно-практическая ревматология, №1, 2000г.
6. В.А. Насонова, Н.В.Бунчук. Ревматические болезни, М., 1997г.
7. Е.В.Шекшина, Р.М. Балабанова, “Суставной синдром при вирусных гепатитах В и С и
ревматоидный артрит: проблемы диагностики и лечения”, Научно-практическая
ревматология, №2, 2005г.
8. American College of Rheumatology Ad Hoc Commitee on Clinical Guidelines for the
management of rheumatoid arthritis.Atrhtr. Rheum., 1996, 39, 713-722.
9. Рациональная фармакотерпия ревматических заболеваний. Рук-во для практикующих
врачей.Под редакцией В.А.Насоновой, Е.Л. Насонова, Москва, 2003г.
- Список использованной литературы:
Информация
Список разработчиков: Нусипбекова С.С., НЦ педиатрии и детской хирургии МЗ РК
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
