Ювенильный артрит активность 1 степени
Содержание:
- Что такое ювенильный артрит?
- Симптомы ювенильного артрита
- Причины ювенильного артрита
- Диагностика ювенильного артрита
- Лечение ювенильного артрита
- Прогноз заболевания и профилактика
Что такое ювенильный артрит?
Ювенильный артрит – это заболевание, развивающееся у детей, не достигших 16-летнего возраста. При его развитии у пациентов наблюдается характерное опухание синовиальной оболочки, происходящее из-за воспалительного процесса. Ювенильный артрит можно классифицировать как аутоиммунное заболевание, при прогрессировании которого иммунная система пациента по ошибке начинает процесс саморазрушения.
Согласно имеющимся данным мировой статистики ювенильный артрит диагностируется при осмотре юных пациентов в 0,6% случаях.
Многочисленные исследования, проводимые специалистами всемирно-известных медицинских учреждений, показали следующее:
ювенильный артрит не развивается у детей, не достигших 2-х летнего возраста;
у девочек данное заболевание диагностируется в 2 раза чаще, чем у мальчиков;
очень часто пациенты, проходившие лечение ювенильного артрита, теряют трудоспособность в юном возрасте;
олиноартритом 1 стадии (форма ювенильного артрита) болеют 35-40% пациентов;
олиноартритом 2 стадии (форма ювенильного артрита) болеют 10-15% пациентов мужского пола, достигших 8-ми летнего возраста.
Современная медицина определяет следующие виды ювенильного артрита:
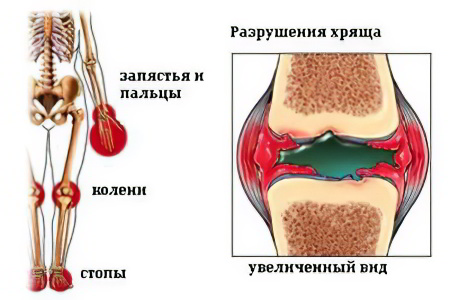
Системный артрит. Эта форма заболевания часто именуется болезнью Стилла, при прогрессировании которой происходит поражение жизненно-важных систем человеческого организма (сердца, органов желудочно-кишечного тракта, лимфоузлов). У пациентов наблюдается характерная симптоматика: высыпания на кожном покрове, повышение температурного режима.
Олигоартрит. Данная форма заболевания имеет ещё одно название – пауциартикулярный (юношеский) артрит. Во время первых 6-ти месяцев развития олигоартрита у пациентов происходит поражение 1-5 суставов. В большинстве случаев параллельно развиваются различные патологические процессы. Чаще всего эта форма болезни диагностируется у юных девочек, и по мере их взросления может полностью исчезнуть.
Полиартрит. При развитии этой формы болезни у пациентов наблюдается поражение более 5-ти суставов. Полиартикулярный артрит чаще диагностируется у девочек и может поражать: суставы нижних и верхних конечностей, челюсти, область шеи и затылка.
Артрит, который развивается после перенесённых травм. Некоторые пациенты, которым диагностирована эта форма артрита, на протяжении нескольких лет страдали от кожных болезней. Иногда при таком артрите происходит поражение костей, сухожилий, позвоночника и суставов. Чаще всего данное заболевание выявляется у мальчиков, не достигших 8-ми летнего возраста, у которых в семье мужчины болеют спондилитом.
Ювенильный артрит классифицируется по клинико-анатомическим способностям:
суставная форма артрита, при которой поражается боле 5-ти суставов (если развивается олигоартрит, у пациента поражается до 4-х суставов);
суставно-висцеральная форма, при которой выявляются синдромы: Висслера-Фанкони, Стилла;
форма артрита с ограниченными висцеритами, при которой у больных поражаются жизненно-важные органы (лёгкие, сердце и т. д.).
Симптомы ювенильного артрита
Ювенильный артрит часто протекает бессимптомно, но в некоторых случаях сопровождается характерной симптоматикой:
болевые ощущения в области поражённых суставов;
скованность движений (появляется обычно после пробуждения от сна);
опухание суставов;
хромота;
изменение походки;
повышение температурного режима;
слабость, вялость;
высыпания на кожном покрове;
резкая потеря веса;
замедление роста;
фебрильная лихорадка;
изменение длины верхних или нижних конечностей;
проблемы с глазами (боли, покраснение, воспалительные процессы, ухудшение зрения);
раздражительность, частая смена настроения и т. д.
Причины ювенильного артрита
К причинам, провоцирующим развитие ювенильного артрита, можно причислить следующие факторы:
перенесённые пациентом вирусные и инфекционные заболевания, которые провоцируют аутоиммунную реакцию в организме;
наследственная предрасположенность к артритам;
активное функционирование иммунной системы пациента, на фоне чего происходит разрушение тканей суставов;
переохлаждение организма;
длительное нахождение на солнце;
нарушение графика профилактических прививок;
травмы суставов;
генетическая предрасположенность пациента к артриту и т. д.
Осложнения
У многих пациентов, проходивших комплексное лечение ювенильного артрита, могут развиваться различные осложнения:
вторичный амилоидоз миокарда и органов желудочно-кишечного тракта;
синдром активации макрофагов (иногда заканчивается летальным исходом);
задержка роста;
лёгочная и сердечная недостаточность;
потеря зрения;
деформация суставов;
потеря подвижности (полная или частичная);
инвалидизация пациента и т. д.
Диагностика ювенильного артрита

Диагностика ювенильного артрита начинается со сбора анамнеза заболевания. Узкопрофильный специалист – ревматолог, проводит личный осмотр пациента, узнаёт о его образе жизни, наследственных заболеваниях, вредных привычках и т. д. При проведении осмотра специалист пальпирует области поражённых суставов. В обязательном порядке врач должен обозначить в медицинской карте больного все симптомы заболевания и жалобы пациента.
После первичного осмотра пациент направляется на дополнительную диагностику. Для этого ему придётся пройти лабораторное и аппаратное обследование:
Клинический и биохимический анализы крови (целью исследования является определение показателей эритроцитов, тромбоцитов, лейкоцитов и т. д.).
Общий анализ мочи.
Анализ крови, целью которого является выявление бактерий, присутствие которых может свидетельствовать об инфицировании кровяного русла.
Анализ, выполняемый хирургом-ортопедом, которым проводится забор образцов синовиальных тканей и жидкости.
Анализ образцов костного мозга для выявления лейкемии.
Рентгенография, во время которой специалисты выявляют переломы и другие повреждения костной ткани.
Компьютерная или магнитно-резонансная томография.
Сканирование костных и суставных тканей, посредством которого можно выявить любые изменения в их структуре.
Тестирование на наличие: болезни Лайма; различных вирусных инфекций; на определение скорости оседания эритроцитов; на выявление антител, которые провоцируют развитие артрита и т. д.
Во время проведения диагностических мероприятий пациентам проводится особое тестирование, цель которого заключается в выявлении антинуклеарных антител. Такой тест показывает аутоиммунную реакцию человеческого организма, при которой происходит саморазрушение иммунитета.
Современная медицина определяет 4 степени данного заболевания:
высокая – 3;
средняя – 2;
низкая – 1;
стадия ремиссии – 0.
В том случае, когда при выявлении ювенильного артрита у пациента не будет обнаружена ярко выраженная симптоматика и признаки данного заболевания, врач должен будет поставить диагноз на основании исключения других болезней:
волчанки;
злокачественных новообразований;
переломов костей;
инфекционных заболеваний;
фибромиалгии;
болезни Лайма.
По теме: Народные методы лечения артрита
Лечение ювенильного артрита
Ювенильный артрит может развиваться следующим образом:
медленно;
умерено;
стремительно.
Лечение данного заболевания специалист назначает только после проведения комплекса исследований, целью которых является подтверждение диагноза. Метод терапии напрямую будет зависеть от типа ювенильного артрита и стадии его развития.
Пациентам, проходящим терапию от ювенильного артрита, запрещается:
любая двигательная активность (прыжки, бег, активные игры, физические нагрузки);
пребывание на открытом солнце;
ограничивается употребление в пищу: белков, соли, жиров, углеводов, сладостей.
Традиционный курс лечения включает следующие медицинские препараты:
обезболивающие (аспирин, индометацин);
противовоспалительные;
иммунотерапия (больным внутривенно вводится иммуноглобулин);
препараты стероидной группы (для уменьшения припухлости сустава и купирования болевого синдрома);
при выявлении различных инфекций пациентам проводится соответствующая терапия антибактериальными медицинскими препаратами;
при обострении заболевания назначаются НПВС (нимесулид, диклофенак и т. д.), глюкокортикостероиды (например, преднизолон);
трансплантация стволовых клеток.
Часто назначаемые препараты при лечении ювенильного артрита:
Нестероидные средства (обладающие противовоспалительным действием). В 25-35% случаях данный препарат оказывает положительное воздействие на пациента. Курс лечения составляет в среднем 4-6 недель. К группе нестероидных препаратов относятся: толметин, напроксен, мелоксикам, ибупрофен. В качестве побочного эффекта можно отметить расстройства функций органов желудочно-кишечного тракта, головные боли и увеличение активности ферментов печени.
Глюкокортикоиды. Препараты этой группы имеют ряд побочных эффектов. Чаще всего оказывается негативное воздействие на костную систему. При инъекциях данного препарата часто назначаются седативные лекарственные средства.
Метотрексат. Дозировка этого препарата в процессе терапии может плавно увеличиваться (максимально до 15 мг/м кВ. в неделю). Эффективность метотрексата напрямую зависит от формы ювенильного артрита и стадии его развития. В качестве побочных эффектов можно отметить: появление язвочек на слизистой полости рта, тошноту, расстройства функций органов желудочно-кишечного тракта и т. д.
Лефлуномид и сульфасалазин. Данные медицинские препараты приносят наибольший результат при лечении ювенильного артрита. У пациентов на протяжении многих лет сохраняется стойкий эффект терапии, даже после отмены препаратов.
Циклоспорин А. Назначается пациентам при лихорадочных состояниях.
Ингибиторы. В эту группу медицинских препаратов входят очень эффективные средства борьбы с ювенильным артритом. Они способны увеличивать плотность костных тканей и замедлять в них деструктивные изменения.
Антагонисты. При лечении пациентов посредством антагонистов, содержащих в больших количествах кальций, были замечены положительные и стойкие результаты.
В обязательном порядке такой категории пациентов показаны физиотерапевтические процедуры:
массаж;
лазерная терапия;
лечебная физкультура;
грязевые ванны;
парафиновые или озокеритовые аппликации;
фонофорез (при задействовании лекарственных препаратов);
УФО и т. д.
Пациентам, у которых ювенильный артрит протекал в тяжёлой форме, часто показано протезирование повреждённых суставов. Это обусловлено тем, что во время прогрессирования данного заболевания у них произошла ярко выраженная деформация суставов, на фоне которой развились тяжёлые анкилозы.
При прохождении курса терапии пациенты должны придерживаться правильного питания. Они должны принимать витаминно-минеральные комплексы, в составе которых присутствуют витамины группы С, РР, В.
В ежедневном рационе больного должны быть следующие продукты:
высокое содержание жиров растительного происхождения;
кисломолочные продукты;
фрукты;
овощи.
Прогноз заболевания и профилактика

Категория пациентов, которым был диагностирован ювенильный артрит, должны понимать, что это заболевание будет напоминать о себе на протяжении всей жизни. Чтобы предотвратить серьёзные последствия они должны получить качественное и адекватное лечение, с последующей реабилитацией.
На протяжении всей оставшейся жизни пациенты должны с регулярной периодичностью проводить профилактические мероприятия:
не переохлаждаться;
минимизировать контакт с больными инфекционными заболеваниями;
отказаться от профилактических прививок;
не принимать стимуляторы иммунной системы;
вести здоровый образ жизни;
не менять климатический пояс;
заниматься лечебной физкультурой и т. д.

Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
На современном этапе развития педиатрической ревматологии одной из актуальных проблем, наряду с вопросами ранней диагностики, совершенствования методов лечения хронических воспалительных заболеваний суставов у детей, является изучение отдаленных исходов и прогноза у пациентов с ювенильным артритом (ЮА). Общепринятое понятие исхода как окончания болезни (смерть или выздоровление) не используется при хронических заболеваниях, т.к. они нечасто являются причиной смерти, а выздоровления практически не наблюдается [1]. Поэтому многие авторы под термином «исход» при ЮА понимают состояние пациента через определенный промежуток времени от дебюта заболевания, как правило, составляющий не менее 7–10 лет [2–6]. При отсутствии определенных стандартов для описания исхода ЮА большинство исследователей применяют такие показатели, как клинические проявления, функциональный статус, лабораторные параметры, а в последние годы – также показатели качества жизни [7–12].
В настоящее время ЮА рассматривается как гетерогенная группа заболеваний, имеющих различные клинические проявления и отличное друг от друга течение патологического процесса [A. Martini 2003, A. Ravelli 2004], следовательно, и исход отдельных вариантов заболевания неодинаков. Ряд авторов считают, что различия в исходе болезни и прогноз напрямую зависят как от формы начала, так и от возраста в дебюте болезни [R.E. Petty 1998, A. Martini 2003]. По мнению других, более важное значение имеет вариант течения патологического процесса, который меняется у 1/3 пациентов с ЮА [G.B. Andersson 1995, Е.Ю. Логинова 2000, B. Flato 2003, A. Ravelli 2003, 2004].
До настоящего времени дискутируется вопрос относительно активности заболевания и возможности формирования ремиссии у пациентов спустя 10 и более лет от начала. Также неоднозначны данные о состоянии опорно–двигательного аппарата и формировании серьезных функциональных нарушений при большой длительности заболевания, хотя в последние годы отмечается четкое снижение числа инвалидизированных пациентов в связи с внедрением тактики раннего назначения базисных противовоспалительных препаратов (БПВП), а также появлением новых противоревматических средств, например, биологических агентов, для лечения ЮА. Кроме того, в работах, посвященных исходам ЮА, представлены разрозненные сведения относительно общего физического развития пациентов, экстраартикулярных проявлений болезни, рентгенологических изменений у пациентов, длительно страдающих хроническими воспалительными заболеваниями суставов.
В настоящее время имеются исследования, посвященные эволюции и исходам ЮА у лиц, достигших взрослого состояния [9,12–15]. Как правило, исход в группе больных, длительно страдающих ЮА, но еще не вышедших за рамки детского и подросткового возраста, оценивается по тем же параметрам, что и у взрослых больных, за исключением заполнения специфичных для детского возраста опросников по функциональному статусу. Однако в литературе последних 10–20 лет исследования, отражающие исход ЮА в детском возрасте, немногочисленны [2,16]. Авторы, как правило, отслеживают эволюцию ЮА у пациентов в разные периоды, не разделяя их на категории детей или взрослых.
Все вышеизложенное послужило основанием для проведения исследования, касающегося эволюции ЮА с большой длительностью болезни в рамках детского возраста, а также особенностей течения различных его вариантов.
Цель исследования:
Оценить эволюцию, исходы ЮА у пациентов с давностью заболевания 10 и более лет в пределах детского и подросткового возраста.
Задачи исследования:
1. Представить клинико–лабораторную характеристику пациентов с различными вариантами ЮА через 10 и более лет от начала заболевания.
2. Провести сравнительный анализ исходов при различных вариантах ЮА.
Материал и методы
Основу работы составили наблюдения за 96 пациентами с ЮА, находившимися на стационарном лечении в детском отделении ГУ Института ревматологии РАМН в период с 2002–2005 гг.
Критериями включения в исследование являлись: наличие ЮА (ювенильный ревматоидный артрит или ювенильный хронический артрит), возраст до 18 лет, длительность заболевания 10 и более лет.
Возраст детей колебался от 11 до 18 лет (средн. 14,3±2,0 лет), это были преимущественно девочки (83%). Длительность болезни составила от 10 до16 лет (сред. 12,0±2,0 лет). Все больные обратились в ГУ Институт ревматологии РАМН в среднем через 2 года от начала заболевания.
При формировании групп были выделены системный, полиартикулярный (РФ+ и РФ–) и олигоартикулярный варианты ЮА, причем последний имел два субтипа: олигоартрит персистирующий (число вовлеченных в процесс суставов не превышало 4 на протяжении всего заболевания) и олигоартрит, распространившийся (5 и более пораженных суставов) через 6 и более месяцев от начала болезни. Общая характеристика больных представлена в таблице 1.
При всех вариантах болезни преобладали девочки (68–88%). Существенных различий между выделенными группами по возрасту на момент обследования и длительности заболевания не отмечалось. В более раннем возрасте первые признаки болезни появились у детей с олигоартритом (1,8±1,0 года), особенно по сравнению с пациентами с РФ–позитивным полиартритом (5,1±2,8 года).
Включенные в исследование пациенты были обследованы по общепринятой в ревматологии схеме. Оценивались клинико–лабораторные параметры, характер дебюта и течения заболевания, степень активности процесса, наличие ремиссии, функциональный и социальный статусы больных ЮА через 10 лет от начала болезни.
Результаты
У большинства пациентов (95%) заболевание с первых дней манифестировало с артрита. У 3% детей отмечались жалобы на артралгии, а впоследствии развился артрит. В дебюте болезни почти у половины больных (41%) в процесс были вовлечены преимущественно крупные суставы, у 1/3 отмечалось поражение суставов нижних конечностей. У 63% пациентов на ранней стадии болезни сформировался симметричный артрит, в большей степени это было характерно для больных системной и полиартикулярной формами. В этих же группах довольно рано в процесс вовлекались тазобедренные суставы и шейный отдел позвоночника (ШОП) (35 детей).
Анализ параметров исхода у детей и подростков, страдающих ЮА 10 и более лет, позволил выявить, что у большинства пациентов, имевших олигоартрит в дебюте (50 детей), в дальнейшем количество пораженных суставов превысило 5 с формированием полиартрита (распространившийся олигоартрит), у остальных детей и подростков суставной синдром рецидивировал, но не прогрессировал в количественном отношении (пациенты с персистирующим олигоартритом). Полиартрит уже на ранней стадии болезни имели 25% больных, среди них серопозитивность по РФ отмечалась только у 5 пациентов. В целом было выявлено, что с течением времени все формы ЮА (олигоартикулярная – у 82% пациентов, полиартикулярная – у 58%, системная – у 45%) имели тенденцию к распространению суставного синдрома и формированию полиартикулярного варианта поражения, что согласуется с результатами зарубежных исследований [2,11,17].
На момент обследования у большинства (55%) пациентов активных артритов выявлено не было, хотя присутствовали функциональные нарушения, связанные с перенесенным ранее артритом. У 43 детей имелись признаки артрита, но число воспаленных суставов не превышало 4. Наличие активного полиартрита (более 4 воспаленных суставов) было более характерным для пациентов с распространившимся олигоартритом и позитивным по РФ полиартритом.
Как показано на рисунке 1, системные проявления заболевания в дебюте ЮА отмечались у 22 детей (23%). В дальнейшем они рецидивировали у 19 пациентов, а на момент исследования присутствовали лишь у 3 больных и были представлены отдельными проявлениями или их сочетаниями. Достоверно чаще имели место такие признаки системности как лихорадка, сыпь, полиадения, гепатоспленомегалия, значительно реже встречались серозиты. Необходимо отметить, что из 76 пациентов с суставной формой ЮА у 6 признаки системности, например, лихорадка и полиадения, появились в течение болезни и отражали активность патологического процесса.
Из других экстраартикулярных проявлений следует обратить внимание на патологию органов зрения. В течение болезни поражение глаз было диагностировано офтальмологом у 37% пациентов (36 детей), преимущественно в виде увеита (35 человек) и трактовалось как проявление основного заболевания. Оно встречалось при олигоартрите (персистирующем и распространившемся) и серонегативном по РФ полиартрите (47–55% больных). Поражение глаз появлялось в среднем через 5,7±3,8 года от дебюта болезни. Были наблюдения развития увеита спустя длительный период от начала артрита (максимально через 11 лет). Следует отметить, что увеит не выявлялся ни у одного больного с РФ позитивным полиартритом или системной формой заболевания. Увеит, как правило, был хроническим и двусторонним. На момент обследования у большинства больных воспалительный процесс в глазах был неактивным или на стадии ремиссии. Осложнения (катаракта, глаукома, синехии и др.) были зарегистрированы у 28 человек. Катаракта у 8 больных системной формой ЮА была связана с приемом ГК препаратов.
Что касается других внесуставных проявлений заболевания, то существенных отклонений со стороны внутренних органов у больных не отмечалось. Самое серьезное осложнение ЮА – вторичный амилоидоз – был диагностирован у 2 мальчиков–подростков, страдавших системной формой.
Оценивая состояние пациентов через 10 лет от начала болезни, следует отметить, что более чем у половины пациентов сохранялась активность заболевания. У 47% больных патологический процесс рецидивировал и прогрессировал, у 24% отмечалась стабилизация. Около 1/3 детей (29%) находились в состоянии ремиссии, причем половина из них продолжала получать противоревматические препараты.
Нами было обращено внимание на то, что у половины детей (55%) отмечались ремиссии и на протяжении болезни, в том числе у 20 пациентов при отсутствии какого–либо лечения. Ремиссии были в различные сроки от дебюта (от 1 года до 12 лет), а продолжительность их варьировала от 1 года до 6,5 лет (сред. 4,0±3,0 года). Полная ремиссия (при отсутствии противоревматического лечения) достоверно чаще регистрировалась у больных персистирующим олигоартритом (30,4%), чем у пациентов с другими формами ЮА (рис. 2). Медикаментозная ремиссия, встречавшаяся у трети (34%) детей с ЮА, у большинства из них (89%) была связана с приемом базисных препаратов (чаще метотрексата) и наступала в среднем через 3,2±2,8 года от начала данного вида терапии (от 6 мес. до 8,5 лет). Средняя длительность ремиссии на фоне лечения составила 3,0±2,0 года (от 1 до 7 лет). Достоверно значимых различий по частоте наступления медикаментозной ремиссии при различных вариантах ЮА выявлено не было.
При обследовании больных через 10 лет от дебюта болезни было констатировано, что наличие сохраняющейся активности или отсутствия таковой не зависело ни от формы дебюта, ни от характера течения ЮА (р>0,05). В группе пациентов с сохраняющейся активностью на момент обследования преобладали больные, имеющие невысокую (I и II) степень активности (84%). Лишь у 16% детей заболевание продолжало быть высокоактивным. Минимальная активность заболевания достоверно чаще определялась у пациентов с олигоартритом по сравнению с системной и полиартикулярной формами ЮА.
Положительный РФ на момент обследования отмечался у 4 пациентов (4%) в титрах 1/40–1/160. Это были больные с распространившимся олигоартритом – 2, полиартритом – 1, системной формой – 1 больной. В течение заболевания РФ регистрировался у 22 больных (23%). АНФ на протяжении болезни выявлялся у 55 детей, причем достоверно чаще у пациентов с распространившимся олигоартритом (47%) и серонегативным полиартритом (22%). Через 10 и более лет от начала ЮА АНФ определялся у 16% детей (в титрах от 1/20 до 1/160). При этом отмечалась достоверная связь между его наличием и поражением глаз, но не было корреляции с формой ЮА.
Анализ рентгенологической картины показал, что I стадию или минимальные рентгенологические изменения в суставах имели треть детей (33%), среди которых преобладали больные с персистирующим олигоартритом. II стадия была выявлена почти у четверти пациентов (25%). Наиболее выраженный деструктивный процесс в области суставов (III и IV стадии) был отмечен у 42% больных, чаще с системной формой и РФ позитивным полиартритом. Рентгенологически подтвержденный анкилоз, преимущественно суставов запястья и ШОП, был диагностирован у 17% больных.
У 35% больных, страдающих ЮА, течение артрита привело к развитию асептического некроза (рис. 3). Наиболее частой его локализацией у подавляющего большинства пациентов (91%) являлись головки бедренных костей, в основном у больных системной формой ЮА.
При изучении рентгенологической картины заболевания при длительном течении ЮА было обращено внимание на признаки остеоартроза (сужение суставной щели + наличие остеофитов) у 68% детей. Они отмечались преимущественно в наиболее пораженных суставах и были расценены нами как вторичные на фоне длительно текущего воспалительного процесса. Чаще выявлялись у пациентов с системной формой и РФ позитивным полиартритом. Наличие признаков вторичного остеоартроза у пациентов имело прямую связь с выраженностью деструктивных изменений в суставах (p<0,02), но не коррелировало со степенью функциональных нарушений в них (R=0,02, p=0,7).
Оценка функционального состояния детей и подростков по шкале Штейнброкера показала, что функциональная способность большинства из них была сохранной (ФК I и II: 34% и 41,6%). У 23% пациентов было возможно только выполнение обычных занятий или самообслуживание (ФК III), и лишь у 1 ребенка к моменту включения в исследование функциональные возможности были ограничены инвалидным креслом. Наиболее сохранными в функциональном отношении были пациенты с персистирующим олигоартритом, а самые выраженные нарушения имели больные полиартикулярной и системной формами ЮА, однако статистически это было недостоверно (рис. 4).
При заполнении русской версии опросника CНAQ 20% больных отметили, что не имеют функциональных нарушений (CHAQ=0), причем большинство из них были пациенты с персистирующим олигоартритом. У 19% детей присутствовали минимальные нарушения (CHAQ=0,1–0,5), у трети – выявлена умеренная степень ФН (CHAQ=0,6–1,5). Значительные функциональные ограничения (CHAQ>1,5) испытывали 28% больных, среди которых преобладали пациенты с системной формой ЮА (рис. 5). Полученные данные свидетельствуют о том, что среди пациентов с олигоартикулярной по дебюту формой наиболее благоприятное течение и исход имели пациенты с персистирующим олигоартритом (средн. CHAQ=0,3 балла), в то время как течение и исход заболевания у больных с распространившимся олигоартритом (средн. CHAQ=0,8 балла) приближались к полиартикулярной (средн. CHAQ=1,0 балл) и системной (средн. CHAQ=1,3 балла) формам ЮА, являясь более серьезными.
76% детей (73 пациента) в связи с заболеванием были признаны инвалидами. У подавляющего большинства это было обусловлено тяжелыми деструктивными изменениями в суставах, приведшими к выраженным функциональным нарушениям (69 человек). 4 ребенка были инвалидизированы по состоянию органов зрения.
Несмотря на длительность заболевания, физическое развитие более половины больных, включенных в исследование, соответствовало возрасту. Однако 48% детей отставали от своих сверстников или значительно отличались от них внешне ввиду диспропорционального развития. Отставание в физическом развитии более часто встречалось у больных полиартикулярной и системной формами заболевания, однако статистически не отличалось от пациентов с другими формами ЮА. В то же время при персистирующем олигоартрите физическое развитие всех пациентов достоверно чаще соответствовало возрасту, в отличие от других групп.
73% детей учились в обычной школе наравне с ровесниками, хотя часть из них занимались по индивидуальной программе. Вынуждены были обучаться на дому или посещать вспомогательную школу 26% детей, в основном страдающих системной формой или серопозитивным полиартритом.
Заключение
Таким образом, в результате проведенного исследования мы установили, что через 10 и более лет от начала ЮА у 71% пациентов детского и подросткового возраста сохранялась воспалительная активность заболевания, однако выраженность ее была невысокой (I и II степени), особенно у больных с олигоартритом. С течением времени все формы ЮА имели тенденцию к распространению суставного синдрома и формированию полиартикулярного варианта поражения. Полиартикулярная и системная по дебюту формы ЮА являлись наиболее неблагоприятными по прогнозу (наличие активности заболевания, экстраартикулярных проявлений, амилоидоз), рентгенологическому (III–IV стадия) и функциональному (ФК III–IV, CHAQ >1,5 баллов) исходам. Среди пациентов с олигоартикулярной по дебюту формой наиболее благоприятное течение и исход имели пациенты с персистирующим вариантом, в то время как течение и исход заболевания у больных с распространившимся олигоартритом приближались к полиартикулярной и системной формам ЮА. Вышеизложенное свидетельствует о том, что определенные категории больных требуют уже с ранних сроков заболевания тщательного наблюдения и активного лечения, чтобы избежать серьезных нарушений со стороны опорно–двигательного аппарата, влияющих на физическую и социальную адаптацию пациента в будущем.
Литература
1. Каратеев Д.Е. Автореф. дисс. на соиск. д.м.н., Москва, 2002
2. Andersson Gare B., Fasth A. The natural history of juvenile chronic arthritis: a population based cohort study. II. Outcome. J. Rheumatol., 1995, 22, 308–319
3. Prahalad S., Passo M.H. Long–term outcome among patients with JRA. Front Biosci., 1998, 21, 3, 13–22
4. Guillaume S., Prieur A.M., Coste J. et al. Long–term outcome and prognosis in oligoarticular–onset juvenile idiopathic arthritis. Arthr. Rheum., 2000, 43(8), 1858–1865
5. Oen K., Malleson P.N., Cabral D.A. et al. Disease course and outcome of juvenile rheumatoid arthritis in a multicenter cohort. J. Rheumatol., 2002, 29(9), 1989–1999
6. Minden K., Niewerth M, Listing J, et al. Long–term outcome in patients with juvenile idiopathic arthritis. Arthr. Rheum., 2002, 46, 2392–2401
7. Ruperto N., Levinson J.E., Ravelli A. et al. Long–term health outcomes and quality of life in American and Italian inception cohorts of patients with juvenile rheumatoid arthritis. I. Outcome status. J. Rheumatol., 1997, 24 (5), 945–951
8. Spiegel L.R., Schneider R., Lang B.A. et al. Early predictors of poor functional outcome in systemic–onset JRA. A multicenter cohort study. Arthr. Rheum, 2000, 43, 2402–2409
9. Packham J.C., Hall M.A. Long–term follow–up of 246 adults with JIA: functional outcome. Rheumatology, 2002, 41, 1428–1435
10. Oen K., Reed M., Malleson P.N. et al. Radiologic outcome and its relationship to functional disability in JRA. J. Rheumatol., 2003, 30, 832–840
11. Ravelli A., Martini A. Early predictors of outcome in JIA. Clin. and Exp. Rheumatol., 2003, 21, suppl. 31, 89–93
12. Логинова Е.Ю., Фоломеева О.М. Клинико–функциональные психосоциальные исходы и трудоспособность при ювенильном идиопатическом артрите у взрослых пациентов. Науч.–практич. ревматол., 2004, 2, 53–58.
13. Koivuniemi R., Leirisalo–Repo M. Juvenile chronic arthritis in adult life: a study of long–term outcome in patients with juvenile chronic arthritis or adult rheumatoid arthritis. Clin Rheumatol., 1999, 18(3), 220–226
14. Zak M., Pedersen F.K. Juvenile chronic arthritis into adulthood: a long–term follow–up study. Rheumatology (Oxford), 2000, 39(2), 198–204
15. Foster H.E., Marshall N., Myers A. et al. Outcome in adults with juvenile idiopathic arthritis: a quality of life study. Arthr. Rheum., 2003, 48(3), 767–775
16. Lomater C., Gerloni V., Gattinara M. et al. Systemic onset JIA: a retrospective study of 80 consecutive patients followed for 10 years. J. Rheumatol., 2000, 27, 491–496
17. Flato B., Lien G., Smerdel A. et al. Prognostic factors in juvenile rheumatoid arthritis: a case–control study revealing early predictors and outcome after 14.9 years. J. Rheumat., 2003, 30(2), 386–393
Источник
