Ювенильный ревматоидный артрит прогнозы

 Течение ювенильного артрита непредсказуемо и зависит от многих факторов: пол, возраст начала болезни, наличие иммунных комплексов.
Течение ювенильного артрита непредсказуемо и зависит от многих факторов: пол, возраст начала болезни, наличие иммунных комплексов.
Ювенильный артрит — серьезное аутоиммунное заболевание, проявляющееся у детей до 16 лет. Характеризуется гиперпродукцией синовиальной жидкости.
Этиология
Причины возникновения заболевания до конца не изучены. Существует множество теорий. Самыми распространёнными их них являются : вирусная, наследственная. Установлена взаимосвязь между появлением заболевания и прививанием детей профилактическими прививками сразу после перенесенной ОРВИ.
Именно по этой причине больным идиопатическим артритом запрещено использовать любые вакцины, кроме пробы Манту. Наследственную теорию подтверждает возникновение ювенильного артрита у гомозиготных близнецов.
Об опасности детского ювенильного артрита >>
Клиника
Различают несколько вариантов заболевания: олигоартикулярный (при поражении до 4 суставов), полиартикулярный (при поражении более 5). Главным проявлением этого патологического процесса является поражение суставов. Чаще всего поражаются коленные, голеностопные, локтевые, мелкие суставы кисти – крайне редко.
При объективном обследовании можно увидеть увеличение в объеме пораженного сустава, покраснение, повышение температуры над поверхность пораженного сегмента. Дети жалуются на ограничение подвижности.
На начальных стадиях при начатом своевременном грамотном лечении данный процесс обратим. В далеко зашедших случаях изменения суставов приобретают необратимый характер: формируются анкилозы (неподвижное сращение).
Также процесс может затрагивать позвоночник, ребенок не может кончиками пальцев дотянуться до стоп, согнуть шею и т. д.
На рентгенограмме – сужение суставной щели, дефигурация.
Выделяют также системный вариант. Здесь возможно поражение всех органов и систем.
Увеит. Проявляется светобоязнью, слезоточивостью, нарушением зрения, неровность контура зрачка
Перикардит. Характеризуется глухостью тонов сердца, расширением границ сердца, жалобами на сжимающие боли. Поражение лёгких в виде пневмонита.
Вовлечение почек вплоть до почечной недостаточности.
Сыпь с непредсказуемой локализацией : конечности, лицо, живот, спина. Быстро появляется на высоте лихорадки и также быстро исчезает.
Остеопороз. Характеризуется болями в костях, частыми переломами. Одним из серьезных последствий является компрессионный перелом позвоночника.
Повышение температуры тела, как правило, в утренние часы, сопровождающееся лихорадкой. Повышение температуры тела может длиться недели, месяца и даже годы, часто предшествует основным симптомам болезни.

Лабораторная диагностика и инструментальная диагностика
Для диагностики заболевания врач назначит группы анализов.
- Общий анализ крови. Анемия (снижение количества гемоглобина и эритроцитов), лейкоцитоз (увеличение количества лейкоцитов), повышение скорости оседания эритроцитов.
- Общий анализ мочи – без изменений.
- Биохимический анализ крови.
- Электрокардиограмма.
- Иногда можно обнаружить ревматоидный фактор, что свидетельствует о неблагоприятном прогнозе.
- Рентгенограмма – сужение суставной щели, эрозии, расширение границ сердца.
Лечение
Цели лечения:
- подавление воспаления;
- увеличение качества жизни;
- замедление деструкции суставов;
- сохранение подвижности и трудоспособности;
- достижение ремиссии;
- снижение побочных эффектов лекарственной терапии.
Лечение ревматоидного артрита должно иметь комплексный подход : диета, медикаментозная терапия, лечебная физкультура, ортопедическая коррекция.
 Медикаментозная терапия делится на симптоматическую и патогенетическую.
Медикаментозная терапия делится на симптоматическую и патогенетическую.
К симптоматическим средствам относятся нестероидные противовоспалительные препараты и глюкокортикоиды.
НПВС (Диклофенак, Нимесулид, Мелоксикам) хорошо купируют симптомы заболевания, но имеют ряд побочных эффектов. Поэтому должны назначаться не более 6 – 12 недель до постановки диагноза. После установленного диагноза необходимо сочетание с иммуносупрессивными препаратами.
Глюкокортикоиды (Преднизолон). Мощные гормональные средства. Имеют хорошо выраженный противовоспалительный эффект, могут применяться внутрь, внутривенно, внутрисуставно. Но спектр их побочных действий огромен, в связи с чем применение у детей затруднено.
К патогенетической терапии относится иммуносупрессивная (Метотрексат, Циклоспорин А). Эта терапия направлена на замедление течения болезни и занимает ведущее место в лечение ювенильного артрита.
Терапия должна быть длительной, непрерывной и начинаться сразу после постановки диагноза.
Хирургическое лечение
При развитии анкилозов – протезирование суставов.
Еще о лечении ювенильного артрита у детей >>
Профилактика
Во избежании прогресса заболевания рекомендуется придерживаться особых правил.
- Противопоказано использование профилактических прививок (за исключением Манту).
- Не переохлаждаться.
- Избегать инсоляций.
- Избегать контакты с инфекциями.
- Не использовать препараты, увеличивающие иммунный ответ (Интерферон).
Прогноз ювенильного артрита на будущее у детей
Течение ревматоидного артрита непредсказуемо и индивидуально, но можно дать общие замечания по поводу прогноза на основании имеющихся данных. У детей с ранним развитием заболевания и наличии ревматоидного фактора прогноз менее благоприятный. У 15% возможно развитие слепоты. Смертность низкая, возникает только при отсутствии своевременного лечения.
Также большой проблемой является неприспособленность этих людей в будущем к социальной жизни. Проведенные исследования и прогнозы показали, что таким детям сложно получить образование, а в дальнейшем найти работу. Поэтому требуется психологическая и педагогическая помощь.
Загрузка…
Источник
Первые упоминания и данные о ювенильном ревматоидном артрите и специфики его возникновения и протекания датированы началом двадцатого века. Вначале патологию рассматривали как один из симптомов других болезней.
Однако в результате сложных и длительных исследований удалось доказать то, что юношеский ревматоидный артрит следует классифицировать как отдельный тип нарушения. Патология имеет собственные причины возникновения, симптоматику, диагностику и способы лечения.
Определение заболевания
Ювенильный ревматоидный артрит (ЮРА) – прогрессирующая патология суставов и соединительной ткани воспалительно-деструктивного типа. Болезнь способна поражать все системы организма и конечности, имеющие соединительную ткань.

Чаще всего поражению подвергаются голеностопные, коленные, локтевые, тазобедренные суставы. Встречается распространение нарушения и на межфаланговые ткани.
Аномальные изменения суставов диагностируются преимущественно среди детей и подростков младше шестнадцати лет. При стремительном прогрессировании и отсутствии правильного лечения возможно поражение хрящей и развитие полной неподвижности.
Классификация
Существует три основных классификации артрита данного типа. По распространению поражения выделяют:
- Моноартрит (характеризуется деформацией исключительно одного сустава);
- Олигоартрит (в данном случае поражение затрагивает не более четырех суставов симметрично);
- Ювенильный полиартрит (характеризуется поражением более четырех суставов);
- Системный (развивается одновременно с деструктивными осложнениями).
По определению ревматоидного фактора в крови:
- Серопозитивный. Встречается в десяти процентах случаев диагностирования деструктивных изменений. Поражения при этом обнаруживаются в голеностопных, лучезапястных и коленных суставах. Серьезные осложнения в виде потери подвижности, замедления роста и инвалидности наступают уже спустя полгода после начала развития болезни.
- Серонегативный. Распространенность – до тридцати процентов среди детей и подростков до пятнадцати лет. Поражения приходятся на коленные, шейные, височно-челюстные и локтевые соединения и развиваются симметрично. Течение деструкций в данном случае более благоприятно.
По наличию и типу сопровождающих заболеваний и осложнений:
Стадии прогрессирования
Выделяют четыре возможных стадии развития болезни:
- Начальная. Характеризуется возникновением остеопороза сустава.
- Вторая. На хрящах появляются эрозии, происходит разволокнение ткани, межсуставная щель сужается.
- Третья. Развиваются суставные подвывихи, число и объемы эрозий растут, в области субхондрональной кости происходит разрушение хрящей.
- Поздняя. Подвижность суставов значительно снижается и исчезает вовсе, развивается костный и фиброзный анкилоз.

Симптоматика развития ювенильного ревматоидного артрита
Помимо указанных симптомов, присущих отдельным разновидностям и стадиям развития ювенильного артрита, возможно выделить также и общие признаки:
- Задержка роста и развития ребенка;
- Асимметричность конечностей и пальцев;
- Патологии зрительного аппарата (возникновение конъюнктивита, светобоязнь, глаукома, катаракта, повышенное слезотечение, блефарит);
- Прогрессирование лимфаденопатии;
- Перикардит (цианоз носогубного треугольника, аритмия, «панцирное» сердце);
- Болезни легких и дыхательной системы (одышка, хрип, кашель, легочные спазмы, нехватка воздуха).

На первых этапах прогрессирования патологии также возможно обнаружить следующие симптомы:
- Повышение температуры до 39 градусов;
- Болевой синдром в области поражения, усиливающийся при пальпации;
- Нарушение функциональности суставов;
- Линейная сыпь (возникает практически всегда);
- Увеличение объема пораженного участка;
- Слабость и общее недомогание.
Симптомы несут длительный характер и требуют обязательной реакции родителей, если продолжаются дольше месяца.
Причины возникновения
Основной причиной появления артрита данного типа является неадекватный ответ иммунной системы организма на наличие факторов раздражения, среди которых выделяют:
- Долгое пребывание под прямыми солнечными лучами;
- Бактериальное или вирусное инфекционное заражение;
- Травмы;
- Несвоевременная вакцинация;
- Переохлаждение организма.

Важной предпосылкой также является генетическая предрасположенность.
Методы диагностики
Без правильно поставленного диагноза, определения типа и стадии ювенильного ревматоидного артрита терапия назначена быть не может. При этом медицинское обследование должно быть проведено как можно скорее. Эта мера необходима для предупреждения серьезных осложнений.
Диагностика включает в себя:
- Анамнез. Используются данные, полученные в результате опроса ребенка и его родственников, а также информация из истории болезни.
- Анализы крови. Выявляется ревматоидный фактор, характеризующийся наличием антител, повышением уровня лейкоцитов и СОЭ.
- Бактериальные посевы. Определяется возможное наличие инфекции.
- Рентгенография. По снимкам выявляется возможное разрушение хрящевой ткани и суставов.
- УЗИ и биопсия. Необходимы для выявления наличия воспалительных процессов синовиальной оболочки.
- Тестирование на прокальцитонин.

Дополнительно для выявления осложнений и сопровождающих факторов может потребоваться компьютерная и магнитно-резонансная томография, эндоскопия, электрокардиограмма и осмотр у офтальмолога.
Методы лечения юнивельного ревматоидного артрита
Вся система терапии заболевания направлена на остановку прогрессирования деструктивных изменений и устранение сопровождающих заболеваний. Лечение основывается на применении консервативных методов и использовании общих рекомендаций.
Классическая медикаментозная терапия
Чаще всего для лечения применяются группы лекарственных препаратов:
- Симптом-модифицирующие антиревматические. Группа основывается на нестероидных противовоспалительных комплексах и глюкокортикостероидах (Преднизолон и Метилпреднизолон). Медикаменты устраняют воспаления и предупреждают развитие висцеральных нарушений.
- Подавляющие иммунитет. Включает иммуносупрессивные медикаменты и инъекции иммуноглобулина, использование Метотрексата.

У лечения данными медикаментами есть существенные недостатки:
- Применение Метилпреднизолона дает лишь временный эффект и требует систематического использования;
- Гормональные медикаменты серьезно влияют на другие системы организма и вызывают неприятные последствия (лишний вес, артериальная гипертензия, нарушение гормонального баланса, замедление роста, синдром Яценко-Кушинга);
- Иммуноглобулин и Метотрексат эффективны только на ранних стадиях прогрессирования артрита.
Для устранения симптомов нельзя применять ацетилсалициловую кислоту, поскольку лекарство способно привести к развитию синдрома Рея, вызывающего осложнения на головной мозг.
Новые медикаменты
Генная инженерия представила препараты нового поколения, более успешно справляющиеся с задачей остановки и подавления развития ювенильного ревматоидного артрита. Успешно протестированы следующие лекарственные средства:
- Ингибиторы патогенеза ФНО-б;
- Медикаменты, подавляющие рецепторы ИЛ-6 (моноклональный Тоцилизумаб, Актемра).
Препараты в настоящее время проходят тесты и совершенствуются. Их применение на практике не вызвало серьезных побочных эффектов и осложнений. Лекарства хорошо переносятся пациентами.
Физиотерапия
Среди наиболее эффективных физиотерапевтических методов выделяют:
- Иглоукалывания;
- Электрофорез;
- Терапия с использование электрического тока;
- Воздействие ультразвуком;
- Магнитное воздействие;
- Инфракрасная терапия.

Помимо данных методик рекомендовано использование массажей и лечебной физкультуры. Хирургические способы лечения используются только в запущенной форме патологии.
Народная медицина
Лечение ювенильного ревматоидного артрита у детей возможно с применением нетрадиционных методов. Подходить к приготовлению рецептов народной медицины для детей важно с особой осторожностью. Среди наиболее безопасных средств:
- Овсяный настой. Десять граммов сырья залить стаканом воды кипятка и настаивать около десяти минут. Разделить продукт на три части и употребить в течение трех суток.
- Яблочный уксус. Чайную ложку продукта растворить в стакане кипяченой воды. Пить три раза в сутки.
- Ванны с отваром клюквы. Проварить гость ягод в литре воды и вылить в готовую горячую ванну. Принимать в течение получаса.
- Мазь на основе сала. В равных пропорциях смешать свиной жир и порошок шишек хмеля. Использовать для втирания в болезненные области.
Общие рекомендации по лечению
Для того, чтобы достичь длительной ремиссии болезни и замедлить ее прогрессирования, полезно выполнять следующие правила режима:
- Ограничить физическую активность, избегать травмоопасных движений и ситуаций;
- Не использовать повязок и жгутов для болезненных участков;
- Применять легкую лечебную гимнастику, назначенную лечащим врачом;
- Избегать переохлаждений;
- Выходить на солнце только после использования солнцезащитных кремов и только в головном уборе;
- Соблюдать сбалансированную диету, обогащенную кальцием.

О наступлении этапа ремиссии юношеского артрита, как правило, говорит отсутствие жалоб и системных проявлений у пациента, а также нормальные показатели анализов крови, лучшая подвижность и активность. Если перечисленные характеристики устойчивы в течение полугода, имеет место говорить о течении устойчивой ремиссии.
При возникновении ювенильного артрита у детей прогноз на будущее не всегда благоприятный. Осложнений и рецидивов следует ожидать в случае, если патология затронула несколько суставов, возникла ранее пятилетнего возраста и прогрессирует по серопозитивному варианту.
Заключение
Ювенильный артрит у детей имеет сложную природу возникновения и представляет серьезную опасность для здоровья пациента. Поэтому при возникновении первых симптомов заболевания важно как можно скорей обратиться в больницу для проведения комплексной диагностики.
Скорое выявление типа и стадии артрита позволит избежать серьезных осложнений и затормозить развитие деструктивных изменений.
Источник
Воспаление суставов у детей и подростков младше 16 лет, причину которого установить не удается, называется ювенильным ревматоидным артритом. Этот диагноз ставят, если воспаление длится дольше 6 недель.

Болезнь чаще поражает девочек. Ее распространенность на территории РФ — 62 человека на 100 000 детского населения. Ежегодно в нашей стране регистрируется около 40 новых случаев заболевания. Это невысокие цифры, но ЮРА часто приводит к инвалидизации детей. Поэтому его ранняя диагностика и лечение имеют очень большое значение.
Причины и механизм развития
Ученым удалось установить, что ЮРА имеет полигенный тип наследования. Пусковым моментом начала болезни служит инфекция:
- перенесенная острая респираторная или кишечная;
- инфицирование микоплазмами, хламидиями, бета-гемолитическим стрептококком;
- внутриутробное инфицирование вирусами (Эпштейна—Барра, Коксаки, парвовирусом).
Были редкие случаи, когда заболевание возникало после прививок от краснухи, кори, гепатита, паротита.
В основе развития ЮРА лежат дефекты иммунитета. Когда чужеродный антиген встречается с клетками синовиальной оболочки, информация о нем поступает в иммунную систему. Она стимулирует выработку цитокинов (противовоспалительных веществ). Эти вещества вызывают рост и пролиферацию клеток в структурах сустава — макрофагов, плазматических клеток, синовиоцитов, моноцитов, хондроцитов. Они вырабатывают иммуноглобулины, которые воспринимаются как чужеродные, и вновь активируют иммунную систему. После чего снова начинается выработка цитокинов. Физиологическая воспалительная реакция трансформируется в хроническое прогрессирующее воспаление, из-за которого хрящи и кости постепенно разрушаются.
Ювенильным ревматоидным артритом дети болеют, начиная с 2-3 лет. В более раннем возрасте он встречается крайне редко.
Классификация
Существуют разные классификации болезни, в которых можно встретить другие названия ювенильного ревматоидного артрита: юношеский (код по МКБ М08), идиопатический, хронический.
В нашей стране врачи пользуются классификацией Американской коллегии ревматологов, согласно которой выделяют 3 варианта болезни:
1. Системный.
2. Полиартикулярный:
- серопозитивный;
- серонегативный.
3. Олигоартикулярный:
- с ранним началом;
- с поздним началом;
- встречающийся в любом возрасте.
Заболевание имеет 4 степени активности (0 — минимальная, III — максимальная). По течению оно бывает медленно-, умеренно-, быстропрогрессирующим.
Клиника системного ЮРА
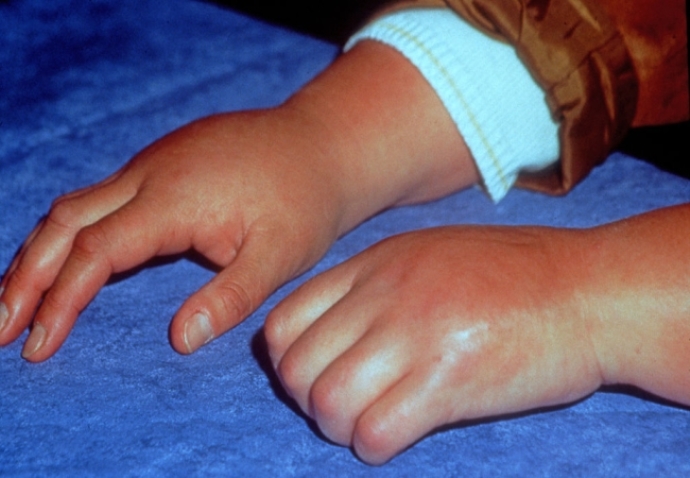
Этот вариант болезни еще называется болезнью Стилла. Он составляет до 20% всех случаев заболевания, встречается одинаково часто у мальчиков и девочек всех возрастов.
Клинически системный ЮРА проявляется:
- артритом — припухлостью, болезненностью суставов, ограничением их подвижности;
- лихорадкой. Температура поднимается до 38-40 градусов, преимущественно по утрам, сопровождается ознобом, проливным потом;
- сыпью. На коже лица, ягодиц, конечностей, по бокам туловища, около суставов появляются пятна и бугорки. На высоте лихорадки их становится больше, после снижения температуры — меньше;
- воспалением серозных оболочек сосудов, сердца, легких, других органов;
- увеличением многих групп лимфузлов;
- увеличением печени, селезенки.
Для постановки диагноза обязательны два условия: наличие артрита и лихорадки на протяжении 2 недель (лихорадка может предшествовать артриту). Из остальных признаков должны присутствовать два или более.
Системный вариант детского ревматоидного артрита протекает с поражением 2-3 или многих суставов. Причем суставной синдром может быть отсроченным, то есть возникать через несколько месяцев и даже лет после внесуставных проявлений.
Болезнь Стилла — тяжелая патология, осложнениями которой бывают:
- задержка роста;
- легочно-сердечная недостаточность;
- амилоидоз;
- инфекции, включая сепсис;
- синдром активации макрофагов. Его суть заключается в том, что макрофаги разрушают кровообразующие клетки в костном мозге. Из-за этого снижается свертываемость крови, нарушаются функции многих органов.
Осложнения болезни Стилла могут привести к гибели ребенка.
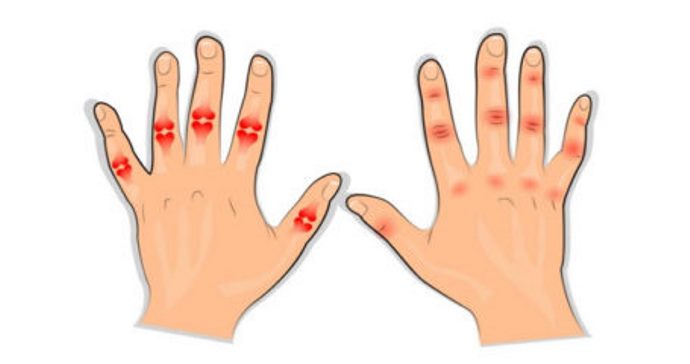
Клиника полиартикулярного ЮРА
Полиартикулярный артрит развивается у 30-40% детей с ЮРА. Он имеет два подтипа:
- серопозитивный;
- серонегативный.
Первый подтип чаще встречается у девочек (80%) 8-15 лет. Для него характерны:
- подострое течение;
- симметричное воспаление коленей, запястий, стоп, кистей, голеностопных суставов;
- изменение структуры хрящей и костей в течение первого полугодия заболевания;
- формирование анкилозов (неподвижности) в запястьях к концу 1-го года болезни.
Серонегативный подтип встречается в три раза реже, в основном, у девочек (90%) 1-15 лет. Его особенности:
- подострое или хроническое, относительно доброкачественное течение;
- симметричное поражение разных суставов, в том числе височно-нижнечелюстных, шейного отдела позвоночника;
- сопутствующий увеит (воспаление сосудистой оболочки глаз);
- иногда увеличение лифузлов, субфебрилитет.
Осложнениями полиартикулярного ревматоидного артрита могут быть задержка роста, сгибательные контрактуры, деструкция суставов. Вероятность их возникновения тем выше, чем младше ребенок.
Клиника олигоартикулярного ЮРА
Олигоартикулярный артрит составляет половину случаев заболевания. Он имеет три подтипа:
1. С ранним началом (от 1 до 5 лет). 85% болеющих — девочки. Поражаются локти, колени, запястья, голеностопы, часто асимметрично. У половины больных развивается иридоциклит (воспаление цилиарного тела, радужки глаз).
2. С поздним началом (8-15 лет). 90% больных — мальчики. Асимметрично поражаются тазобедренные суставы, поясничный отдел позвоночного столба, крестцово-подвздошные сочленения, суставы стоп, пяточной области. У 10% детей возникает иридоциклит.
3. Встречающийся в любом возрасте — доброкачественный, начинается обычно в 6-7 лет, не вызывает деструкции суставов.
К осложнениям олигоартикулярного артрита относятся:
- асимметричный рост конечностей в длину;
- последствия иридоциклита (глаукома, катаракта, слепота);
- инвалидизация.
Лабораторная диагностика
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLADR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
Инструментальная диагностика
При ювенильном ревматоидном артрите с помощью инструментальной диагностики определяют степень повреждения суставов и выявляют внесуставные поражения.
Чтобы установить, насколько изменены суставы, делают рентгенографию. Рентгенологические изменения имеют 4 степени:
I — остеопороз в эпифизах костей;
II — единичные эрозии, сужение суставных щелей, остеопороз;
III — деструкция хряща и костных структур, подвывихи в суставах, костно-хрящевые эрозии;
IV — анкилоз (сращение костей).
Для диагностики внесуставных поражений применяются:
- ЭКГ;
- рентгенограмма легких;
- УЗИ сердца;
- УЗИ почек;
- офтальмологические исследования.
Немедикаментозное лечение
В лечении юношеского ревматоидного артрита большую роль играют:
- Режим.
- Диета.
- ЛФК.
- Ортопедическая коррекция.
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Ежедневная физическая нагрузка необходима для сохранения функции суставов. Детям, страдающим ЮРА, полезно ездить на велосипеде, плавать, гулять. Нежелательны прыжки, бег, активные игры.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Лекарственное лечение
Схемы лечения разных форм ювенильного ревматоидного артрита указаны в национальных клинических рекомендациях. В них задействованы 4 основные группы лекарственных средств:
- НПВС (диклофенак, мелоксикам, нимесулид).
- Глюкокортикоиды (метилпреднизолон).
- Иммунодепрессанты (метотрексат, циклоспорин).
- Биологические препараты, полученные генно-инженерными методами (ритуксимаб, тоцилизумаб, инфликсимаб, этанерцепт).
НПВС и гормоны уменьшают боль и воспаление в суставах, улучшают их функции, но не препятствуют деструкции. Иммунодепрессанты и биопрепараты подавляют иммунное воспаление, предотвращают разрушение суставов.
В зависимости от степени активности артрита лекарства назначаются внутривенно, внутримышечно или внутрь. Инъекции глюкокортикоидов делают также внутрисуставно. По показаниям проводят симптоматическую терапию антибиотиками, антикоагулянтами, антиагрегантами и т.д. Пациентов с увеитом, иридоциклитом лечит не только ревматолог, но и окулист.
Хирургическое лечение
Показаниями к нему являются:
- асептический некроз головок бедренных костей;
- контрактуры, не поддающиеся лечению другими методами.
- анкилозы;
- деформации суставов, значительно ограничивающие подвижность.
Из видов оперативного лечения чаще всего применяются эндопротезирование суставов, капсулотомия (рассекается капсула сустава и санируется его полость), тенотомия (рассекаются сухожилия).
Прогноз
Системный, полиартикулярный и олигоартикулярный ЮРА с ранним началом имеют неблагоприятные последствия. Они часто приводят к деструкции суставов и инвалидизации.
Когда ювенильный ревматоидный артрит сопровождается стойкой лихорадкой, тромбоцитозом или длительно лечится кортикостероидами, у детей прогноз на будущее также ухудшается из-за высокого риска осложнений. Чаще всего это тяжелые инфекции, вторичный амилоидоз.
Остальные формы болезни протекают относительно благоприятно. У 75% детей удается достигнуть долгой ремиссии без потери функции суставов и ограничения жизнедеятельности. Они могут учиться в школе, получить среднее или высшее образование и в дальнейшем работать по профессии.
Источник
