К кому обращаться псориатический артрит
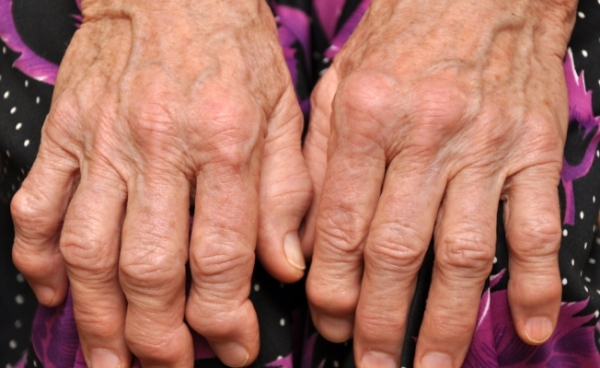
Одной из читательниц блога, имеющей псориатический артрит (PsA), я посоветовала обратиться к ревматологу. А она задала мне вопрос, просила уточнить, чем, на мой взгляд, этот врач может помочь.
Вот что дословно она мне написала (7 июня 2018г).
«Галина, я 8 лет болею псориатическим артритом.
Стараюсь держать болезнь под контролем диетой.Все обострения болезни у меня были в те периоды, когда я не соблюдала диету. Поэтому полностью согласна с Вами, что диета в моем случае должна быть пожизненной.
Вы пишете, что рекомендуете все же посетить ревматолога.
Если можно, уточните, чем на Ваш взгляд этот врач может помочь?По отзывам, ревматологи, прописывают НПВП, гормоны и метотрексат, — все эти лекарства очень опасны для здоровья.
Я планирую принимать какую-либо химию только в самом крайнем случае, а пока удается держать болезнь под контролем, хочется еще пожить со здоровым желудком и почками…
Если честно, за 8 лет ни разу не была у этого врача, и есть сомнения, стоит ли вообще к нему идти, учитывая, что я не хочу садиться на химию?»
Как я поняла, больная, давайте назовем ее Мариной, имела сначала псориаз, а теперь у нее уже псориатический артрит. При этом она не была у ревматолога.
Кто же ей поставил диагноз? Дерматолог, к которому она обращалась по поводу псориаза? Или она все-таки была на приеме у ревматолога?
Я точно не знаю.
Но, даже не имея медицинского образования, я понимаю, что дерматолог – это не ревматолог.
Почему я посоветовала Марине посетить ревматолога?
1.Только ревматолог может правильно диагностировать и лечить PsA.
Если у Марины был псориаз, а через некоторое время появился артрит, то не факт, что это псориатический артрит (PsA), это может быть артрит или ревматоидный артрит (РА).
2.Вот только несколько причин, по которым необходим ревматолог.
1)Ревматолог – это не то же самое, что дерматолог.
Дерматолог лечит бляшки и связанные с ними поражения кожи при псориазе.
2)Ревматолог поставит более точный диагноз
Если у больного появились боли в суставах, то это не обязательно PsA, это может быть артрит, РА, остеоартрит, подагра.
3)PsA и РА имеют сходные симптомы, это затрудняет диагностику, если вы не обратитесь к специалисту.
Помимо физического осмотра, ревматолог проведет серию анализов.
Это могут быть анализы крови такие, как
- ревматоидный фактор (РФ),
- АЦЦП,
- С-реактивный белок.
- Витамин Д (25-ОН).
Возможно, ревматолог назначит вам рентген больных суставов и определение плотности костей.
4)Для больных с псориазом, у которых появился артрит, требуется точная диагностика и лечение для снижения воспаления, которое поражает ваши суставы.
Почему необходимо лечение.
1)Как PsA, так и РА являются аутоиммунными заболеваниями.
Для возникновения АЗ необходимы три компоненты:
- Генетическая предрасположенность
- Дырявый кишечник
- Триггер аутоиммунного процесса.
2)При АЗ рекомендуется питание БГБК (без глютена и без казеина) для «ремонта» дырявого кишечника.
3) Но необходимо искать и убирать триггер аутоиммунного процесса.
Для одних больных это может быть только удаление глютена и казеина из питания. Это помогает многим больным, облегчает их состояние, но не полностью и не всем.
Удаление казеина и глютена из питания позволило мне избавиться от болей при РА. А отсутствие болей позволило мне постепенно отойти от приема преднизолона.
Более того, это позволило мне делать перерывы в приеме метотрексата, так как он имеет накопительный эффект.
4) Вы не хотите принимать лекарства от PsA, так как они вредные для здоровья?
А что Вы знаете о вреде PsA или РА? Как они могут повредить Ваше здоровье, если их не лечить?
Больной человек можете стать инвалидом с разрушенными суставами.
Вы знаете, что РА – это не только болезнь суставов?
Это болезнь сердца и смерть от сердечно-сосудистых заболеваний!
Это болезнь легких и смерть от удушья!
Продолжать или достаточно?
Надо находить триггер заболевания, чтобы избавиться от него.
А если это получается не так быстро, как хочется, то находить золотую середину между вредом от лечения и вредом от осложнения болезни.
Как найти эту золотую середину?
1) Посещать ревматолога хотя бы 1 раз в год. Брать направления на все необходимые анализы и сдавать их.
2) Если необходимо, то начать принимать препараты. Вместо преднизолона – диета БГБК или Палео, еще лучше ИммуноХелс сделать. Это позволит снять боли.
3) Если анализы РФ и АЦЦП повышены, то принимать метотрексат месяца 3-4, а потом сдать анализ и если он снизился, то сделать перерыв в приеме этого лекарства.
То есть необходимо ПОНИМАТЬ свое лечение и контролировать его ВМЕСТЕ с врачом.
Если больной не будет принимать лекарства (метотрексат или другое) для лечения PsA или РА, то это неминуемо приведет к инвалидности.
Не знаю, сумела ли я вас убедить в необходимости посещения врача ревматолога при наличии любого вида артрита у вас.
И не просто разового посещения, а регулярного посещения.
Напишите, была ли эта статья полезной для вас.
31 голос
Средняя оценка: 4.7 из 5
Источник
Псориатический артрит – это хроническое заболевание, которое проявляется воспалением суставов у людей, больных псориазом. Кожные проявления появляются раньше суставных изменений. Заболевание сопровождается болью и скованностью. Поражаются крупные и мелкие суставы, даже пальцы рук. Лечение направлено на достижение стойкой ремиссии.
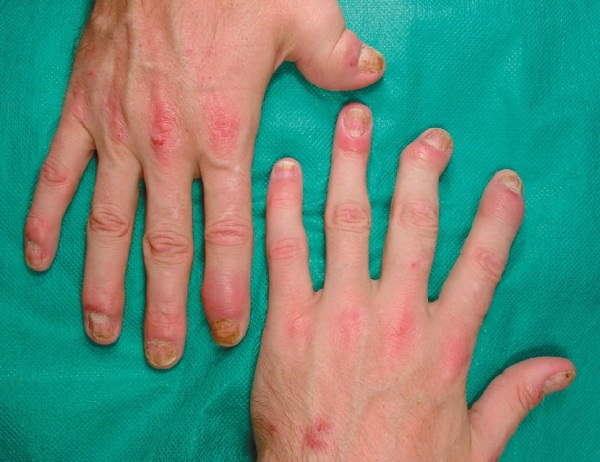
Причины
Псориазный артрит является осложнением псориаза, встречается у 10-30% пациентов с таким аутоиммунным кожным заболеванием. Воспаление суставов – это аномальная реакция иммунной системы. Первые признаки болезни кожи проявляются намного раньше симптомов артрита.
Какие факторы увеличивают риск?
В появлении псориатического артрита важная роль отведена таким факторам:
- Псориаз. Артрит имеет тесную связь с данным кожным заболеванием. Наиболее подвержены к воспалению суставов люди, у которых есть проявления псориаза на ногтях.
- Возраст. В группу риска входят пациенты в возрасте от 30 до 50 лет.
- Наследственность.
Спровоцировать появление заболевания может травма или инфекция.
Симптомы
Болезнь проявляется обострениями и ремиссией. Симптоматика схожа с ревматоидным артритом. Могут поражаться суставы в одной или обеих половинах тела.
Симптомы псориатического артрита:
- тупая боль в области пораженного сустава;
- скованность, особенно по утрам;
- покраснение и отечность;
- повышение температуры кожного покрова, чувство жара на пораженном участке;
- мышечная боль, которая усиливается во время движения;
- изменение цвета кожного покрова конечностей.
Первыми чаще всего поражаются пальцы рук и ног. Они краснеют, отекают, ощущается боль. Симптоматика воспаления суставов сопровождается псориатическими бляшками и угрями.
Диагностика
Диагноз «псориатический полиартрит» ставится ревматологом после обследования. Врач проводит визуальный осмотр, пальпирует суставы на предмет припухлости или болезненности.
Чтобы правильно диагностировать болезнь, нужно дополнительное обследование. В первую очередь врач исключает вероятность ревматоидного артрита. Также патологию дифференцируют с остеоартрозом, болезнью Рейтера или Бехтерева, подагрой.
Диагностика псориатического артрита предполагает такие методы:
- общий анализ крови;
- анализ суставной жидкости;
- анализ на ревматоидный фактор;
- рентген суставов;
- УЗИ;
- МРТ.
На рентген-снимке можно обнаружить разрушение костной ткани, подвывихи мелких суставов.
Лечение
Прогноз на выздоровление во многом зависит от своевременности диагностики и лечения. Терапия направлена на устранение суставного синдрома и псориатических кожных проявлений.
Лечение комплексное. Включает медикаменты, физиотерапевтические процедуры, ЛФК. Важен правильный образ жизни и диетическое питание.
Медикаменты

Медикаментозное лечение предполагает использование таких средств:
- НПВС. Это Диклофенак, Индометацин, Пироксикам, Целекоксиб. Терапия этими препаратами продолжительная.
- Модифицирующие противовоспалительные средства. Хороший эффект дает Метотрексат при псориатическом артрите. Результат виден через несколько недель лечения.
- Глюкокортикоиды. Лекарства вводятся в суставную капсулу. Применяется Кеналог или Гидрокортизон.
- Цитостатики. Подойдет Азатиоприн, Циклофосфан.
- Седативные средства. Это Меновален, Ново-Пассит.
- Ингибиторы ФНО-альфа. К ним принадлежат Голимумаб и Этанерцепт.
Для устранения псориатических проявлений понадобятся гормональные мази.
Совместно с медикаментами стоит посещать ультразвук, делать аппликации парафином, использовать плазмаферез.
Хирургия
Единственным способом хирургического лечения пораженного сустава является эндопротезирование. Металлические протезы ставятся только при сильном повреждении суставного сочленения.
Народные методы
Лечение псориатического артрита народными средствами:
- сок, отвар или настойка из корней сельдерея;
- крем на основе стручкового острого перца;
- вытяжка или мазь из растения грушанка;
- экстракт алоэ вера;
- рыбий жир;
- куркума (не более 1,5-2 г в день).
Народные средства нужно применять не менее месяца.
Образ жизни и диета
Важно вести здоровый образ жизни, ежедневно делать зарядку, разрабатывать суставы. Для уменьшения нагрузки на суставные соединения нужно поддерживать нормальный вес.
Диета при псориатическом артрите является залогом хорошего самочувствия больного. Главная ее цель – поддержание оптимального кислотно-щелочного баланса. До 70% рациона должны занимать щелочеобразующие продукты. Это овощи и фрукты, а также свежеотжатые соки.
Ежедневно нужно выпивать до 2 л минеральной щелочной воды, например, Боржоми.
30% рациона должны занимать отварная рыба, мясо птицы, злаки, обезжиренное молоко, сыр, творог, растительное и сливочное масло.
Питание при псориатическом артрите должно быть сбалансированным. Нельзя переедать, есть нужно 5-6 раз в день небольшими порциями. От жареной, жирной и острой пищи стоит отказаться. Нельзя употреблять алкоголь и курить, следует ограничить потребление сахара и соли.
В список запрещенных фруктов и овощей входит слива, клубника, земляника, смородина, клюква, помидоры, перец, баклажаны. Также стоит исключить из рациона насыщенные рыбные и мясные бульоны, говядину, свинину, морепродукты, икру и рыбу (кроме свежей и отварной).
Осложнения

При псориатическом артрите суставов могут воспаляться сухожилия, хрящевая ткань, слизистая глаз, плевра и даже аорта. Последствия такие:
- дактилит – воспаление пальцев рук и ног;
- конъюнктивит или уевит;
- остеолиз – разрушение костной ткани;
- спондилит – воспаление суставных сочленений между позвонками;
- разрушение и деформация суставов;
- ограничение подвижности;
- мутилирующий артрит – заболевание, при котором разрушаются мелкие кости и деформируются фаланги пальцев;
- сердечно-сосудистые заболевания.
Если поставлен диагноз «псориатический артрит», инвалидность дают или нет? Да, пациент может получить группу. Псориатический полиартрит является неизлечимым заболеванием. Болезнь может развиваться медленно или проявиться внезапно острой симптоматикой.
При отсутствии терапии возможны тяжелые осложнения, в том числе и инвалидизация из-за деформации сустава. Если обострение длится более 4-х месяцев или весь период утраты трудоспособности составляет 5 месяцев в году, то больной может обратиться за оформлением инвалидности. Пациенту положена III группа, при тяжелом течении болезни с нарушением функции сустава – II или I.
Профилактика
Лечить псориатический полиартрит проблематично, поэтому легче предупредить его появление. Необходимо соблюдать такие рекомендации:
- уменьшить нагрузки на суставы, особенно на пальцы рук и стопы;
- отказаться от тяжелой физической работы;
- следить за весом, не допускать ожирения;
- выполнять упражнения ЛФК, заняться плаваньем;
- не допускать переохлаждений;
- отказаться от вредных привычек;
- соблюдать режим труда и отдыха.
Придерживаться советов нужно обязательно пациентам с псориазом и людям, у которых в роду есть больные псориатическим артритом.
Прогноз предугадать невозможно. Состояние пациента зависит от тяжести и частоты появления обострений, а также от своевременности терапии.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про псориатический артрит
Источник
Как получить инвалидность при ревматоидном артрите и какую группу дают?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Ревматоидный артрит (РА) – тяжелое заболевание аутоиммунной этиологии. В процессе развития болезни поражается соединительная ткань на клеточном уровне, как правило дистрофические нарушения происходят в области мелких периферических суставов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Когда общее состояние больного человека постепенно ухудшается, а стадии обострения протекают с увеличением интенсивности симптомов, можно говорить о временной утрате нетрудоспособности. Если даже современные методы лечения, применяемые при ревматоидном артрите, не приносят желаемого выздоровления, проводят медико – социальную экспертизу, по результатам которой пациенту выставляется инвалидность той или иной группы.
Какие факторы влияют на получение инвалидности
Не каждому человеку с диагнозом ревматоидный артрит дают инвалидность. Чтобы дали группу инвалидности необходимо присутствие хотя бы одного из обязательных факторов. Если же у болеющего диагностирована тяжелая стадия РА, а на руках имеются все необходимые справки, он вправе настаивать на получении группы всеми способами, даже, если ему в этом отказывают.
Обязательно проводят медико – социальную экспертизу в таких случаях:
- если заболевание быстро прогрессирует;
- если диагностирована висцерально-суставная форма патологии, которая сопровождается поражением почек или сосудов (иными словами – осложнено развитием нейропатии);
- если диагностирована суставная форма патологии с продолжительными стадиями обострения;
- если человек уже не может заниматься привычной профессиональной деятельностью.
Обязательно учитывают процент возможности самостоятельного обслуживания, двигательной функциональности.
Функциональные классы РА
Понятие «функциональный класс заболевания» и обозначает тот процент для возможности самостоятельного обслуживания, который присваивают больному ревматоидным артритом. Прежде чем рассмотреть непосредственные классы, стоит отметить, что на их определение влияет степень тяжести заболевания, которая зависит от выраженности симптомов и рентгенологической картины.
Согласно тяжести проявляемой симптоматики выделяют следующие степени развития ревматоидного артрита:
- Нулевой степени. Скованность суставов не наблюдается. Для развития заболевания характерен нормальный уровень С-реактивного белка и СОЭ с показателем меньше 15 мм/с.
- Второй степени. Скованность суставов возникает только в утреннее время (после пробуждения) и присутствует не более 1 часа. С-реактивный белок повышен в несколько раз. Показатель СОЭ – 30 мм/с.
- Третьей степени. Чувство скованности может наблюдаться весь день. С-реактивный белок повышен в 3 раза, а показатель СОЭ варьируется в пределах 30-45 мм/с.
- Четвертой степени. Скованность присутствует на протяжении всего дня. В данном случае диагностируют повышение С-реактивного белка в 4 раза, а СОЭ достигает 45 мм/с и выше.
Исходя из того, какая рентгенологическая картина наблюдается при развитии ревматоидного артрита, болезнь может иметь один из следующих типов:
- первый: возникает околосуставный остеопороз;
- второй: кроме остеопороза наблюдается сужение околосуставной щели;
- третий: вышеперечисленные симптомы дополняются образованием множественных узур;
- четвертый: наблюдается остеопороз, сужение околосуставной щели, узуры, а также костные анкилозы.
На основании того, какова рентгенологическая картина и выраженность симптоматики, определяют функциональный класс больного ревматоидным артритом, согласно которому в дальнейшем и определяется положена или нет инвалидность конкретному пациенту:
- Первый класс. Человек в состоянии сам себя обслуживать: одеваться, кушать, совершать личную гигиену. Также больной может заниматься профессиональной и непрофессиональной деятельностью, к примеру, работать и учиться, ходить в спортивные секции и др.
- Второй класс. Человек в состоянии сам себя обслуживать, заниматься любым легким видом спортивной деятельности, но освоить некоторые профессии ему не под силу.
- Третий класс. Самостоятельное обслуживание сохраняется, но осуществление профессиональной и непрофессиональной деятельности ограничено.
- Четвертый класс. Человек не в состоянии сам себя обслуживать: требуется посторонняя помощь. Занятие профессиональной и непрофессиональной деятельностью невозможно.
Определить, к какому классу относится тот или иной человек, страдающий РА, сможет только квалифицированный врач.
Определение группы: медико-социальная экспертиза
На медико-социальную экспертизу больному дает направление лечащий врач, который предварительно назначает необходимые диагностические исследования. После прохождения необходимой диагностики человек проходит врачебную комиссию в поликлинике по месту жительства.
После одобрения необходимости установления группы инвалидности посыльный лист направляют в бюро медико-социальной экспертизы, а больного извещают о дате и времени проведения освидетельствования.
Перед тем как определить, можно ли присвоить конкретную группу инвалидности больному ревматоидным артритом, членами экспертной медицинской комиссии учитываются следующие факторы:
- насколько тяжелое течение патологии;
- как часто на протяжении года возникают периоды обострения;
- какие сопутствующие осложнения наблюдаются;
- присутствуют ли внесуставные осложнения;
- какова форма заболевания;
- насколько длительны рецидивы;
- какая стадия патологии согласно рентгенологической картине;
- насколько эффективно терапевтическое лечение.
Исходя из результатов рассмотрения этих факторов, комиссия может вынести вердикт о присвоении человеку, страдающему ревматоидным артритом, одну из следующих групп инвалидности.
III группа – присваивается, если:
- артрит протекает на 1 стадии;
- человек может сам себя обслуживать, передвигаться, работать, но не так эффективно, как до начала развития заболевания;
- больному требуется смена профессии на более легкий труд или улучшение его условий.
II группа – присваивается, если:
- диагностирован ревматоидный артрит 2 или 3 степени;
- человек не может полностью себя обслуживать, а нуждается в посторонней помощи;
- передвижение без вспомогательных средств ограничено;
- вести профессиональную деятельность больной может лишь в стадию ремиссии и только в домашних условиях.
I группа – присваивается, если:
- болезнь протекает на тяжелой стадии;
- самостоятельное передвижение невозможно: человек прикован к постели либо передвигается только с помощью инвалидного кресла;
- самообслуживание и ведение профессиональной деятельности невозможно;
- больной нуждается в постоянном уходе.
Точно определить группу инвалидности можно только проведя лабораторные и инструментальные исследования, а также тщательно изучив историю заболевания.
В каких случаях назначают пересмотр результатов комиссии
В том случае, если человек не согласен с результатом МСЭ, он имеет право обжаловать решение, написав заявление и направив его в то самое бюро, которое рассматривало заявку об установлении группы инвалидности.
Бюро обязано в течение 3 дней после получения заявления направить его в главное управление, приложив все имеющиеся документы. В главном офисе выносят решение о проведении новой медико-социальной экспертизы. Если человек не согласен и с новым результатом комиссии, он может обжаловать его, подав еще одно заявление в главное бюро, которое направляет всю документацию в федеральный отдел.
Проведение повторного освидетельствования необходимо не только для того, чтобы подтвердить ранее установленную инвалидность, но и для того, чтобы скорректировать реабилитационную программу, провести контроль динамики изменений в общем состоянии здоровья больного.
Периодичность переосвидетельствования будет отличаться в том или ином случае, что определяется в зависимости от группы инвалидности:
- инвалиды 3 группы должны проходить комиссию 1 раз в год;
- инвалиды 2 группы должны проходить комиссию также 1 раз в год;
- инвалиды 1 группы должны проходить комиссию 2 раза в год;
- дети-инвалиды обязаны пройти комиссию 1 раз до конца того периода, на который была определена инвалидность.
Если инвалидность была установлена на неопределенный срок, то есть бессрочно, пройти процедуру повторного освидетельствования тоже можно, написав соответствующее заявление.
Конечно, получить группу инвалидности не так просто, что подтверждено реальными историями из жизни:
Получение группы при иных формах артрита
При септическом артрите, который вызван инфицированием сустава бактериями, вирусами, паразитами или грибками, инвалидность устанавливают лишь в случае выраженного нарушения функционирования пораженных областей.
Реактивный артрит, являющийся следствием перенесенных инфекций вне суставов, может стать причиной постановки инвалидности также при тяжелом поражении и выраженном нарушении их функций. Как правило, при развитии реактивного артрита человеку определяют временную нетрудоспособность на период лечения.
Подагрическая форма артрита развивается на фоне повышения уровня мочевых кислот и отложения таковых в суставах, тканях, их окружающих, внутренних органах. Медико-социальная экспертиза проводится, если у больного наблюдается выраженное нарушение функционирования пораженных суставов. Какая группа будет наиболее целесообразной в том или ином случае, комиссия решает с учетом степени выраженности нарушений.
Псориатическая форма артрита развивается вследствие такого кожного заболевания, как псориаз. Вторичная патология имеет хроническое течение. Лечение таковой направляют лишь на облегчение симптомов и увеличение стадий ремиссии. Первичные признаки псориатического артрита не выступают причиной для направления человека на медико-социальную экспертизу. Ее проведение назначают только при потере способности человека к самостоятельному обслуживанию и ведению привычного образа жизни.
Любое суставное заболевание при несвоевременном диагностировании и отсутствии терапии может привести к инвалидности. Именно по этой причине важно обращаться к врачу при первых настораживающих симптомах.
Чем отличается артрит от артроза?
Артрит и артроз – это заболевания, которые протекают с поражением крупных и мелких суставов. Они отличаются друг от друга по причине возникновения, характеру течения, прогнозу, лечебной тактике. Правильный диагноз может поставить специалист после осмотра и дополнительного обследования пациента.
Артрит
Воспалительное поражение сустава принято называть артритом. В патологический процесс обычно вовлекается не только сочленение, но и окружающие мягкие ткани (связки, сухожилия мышц, кожа). Заболевание встречается в любом возрасте, может развиваться у детей и пожилых людей. Обычно артрит диагностируют у молодых пациентов в возрасте 18-40 лет.
Виды артрита:
- посттравматический – возникает после травмы конечности;
- инфекционный – развивается вследствие заноса патогенных бактерий из раны или внутренних органов;
- при системных заболеваниях – появляется на фоне аутоиммунного поражения соединительной ткани.
Важно! Запущенные формы артрита могут трансформироваться в артроз и приводить к стойкому ограничению движений в суставе.
Системные заболевания составляют большую группу артритов, которые характеризуются хроническим рецидивирующим течением, требуют длительного лечения, часто приводят к инвалидности. К аутоиммунному поражению суставов относится:
- ревматоидный артрит;
- реактивный артрит;
- псориатический артрит;
- болезнь Шегрена;
- болезнь Бехтерева;
- системная красная волчанка;
- ревматический артрит.
Для артрита характерно воспалительная реакция сустава и окружающих мягких тканей:
- отек в области сочленения;
- покраснение кожи над суставом;
- повышение местной температуры;
- накопление воспалительного экссудата в суставной полости;
- боль в ночное время, при движении;
- скованность движений по утрам.
Чаще диагностируют артрит пальцев рук и ног, артрит коленного сустава, поражение позвоночника и костей таза. Для системных болезней характерно поражение не только опорно-двигательной системы, но и висцеральных органов (почек, сердца, печени), органа зрения.
Артроз
Дегенеративно-дистрофическое поражение суставов называют артрозом. Заболевание возникает вследствие нарушения обменных процессов в организме. Артроз чаще встречается у пожилых людей, что связано с возрастным увяданием тканей и органов. В последние десятилетия медики отмечают, что возрастные изменения в организме начинаются у молодых людей до 40 лет – заболевание «молодеет» в связи с неправильным питанием и образом жизни. При артрозе нарушается синтез синовиальной жидкости, ухудшается питание хряща и других компонентов сустава. Это приводит к разрушению хрящевого слоя, суставных поверхностей костей и нарушению движений в пораженном сочленении.
Клинические признаки заболевания:
- хруст при движении;
- скованность движений в течение дня;
- болевые ощущения при физической нагрузке, после непродолжительного отдыха дискомфорт проходит;
- в тяжелых случаях деформация сочленения и отсутствие движений.
Интересно! По статистике в 80% случаев артроз диагностируют у полных людей, ведущих малоподвижный образ жизни. Здоровое питание и регулярные занятия физкультурой – эффективно предупреждают развитие болезни.
При артрозах чаще поражаются крупные суставы – колено, локоть, тазобедренные сочленения.
Какой врач лечит артриты и артрозы суставов
Вне зависимости от типа патологии в первую очередь необходимо обратиться к терапевту. При подозрении на артрит врач направляет его к ревматологу. Последний обследует поврежденный сустав, ставит диагноз и назначает лечение. Рассмотрим, какие специалисты занимаются терапией суставов.
Ревматолог
Это главный специалист по суставам. Обычно к нему обращаются с артритами, артрозами, бурситами, артропатиями, болезнью Бехтерева, подагрой и прочими заболеваниями суставов и околосуставных тканей.
На заметку! При посещении ревматолога нужно иметь с собой направление от терапевта и результаты анализов, назначенных им, амбулаторную карту.
Сначала доктор выясняет, какие участки сустава повреждены. Исходя из результатов осмотра, он проводит диагностику и назначает последующие исследования: рентген, УЗИ, МРТ, общеклинический и биохимический анализ крови и мочи, при необходимости ПЦР и другие обследования.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артролог
Это также специалист, занимающийся лечением суставов. Однако это уже узкоспециализированный медик хирургического профиля. Он редко встречается в обыкновенных клиниках и занимается сложными случаями поражения суставов, связок, сухожилий.
Ортопед-травматолог
Это доктор, специализирующийся на патологиях опорно-двигательного аппарата в целом – в его компетенции лечение и исправление всевозможных деформаций, искривлений и других проблем с костями и суставами механического характера.
Например, при артрите или деформирующем артрозе при помощи специальных бандажей и держателей нагрузка на поврежденные участки становится меньше, и передвижение перестает быть таким болезненным. А наложение шин при ревматоидном воспалении позволяет не допустить ранней деформации суставов. Без ортопеда не обойтись и в спортивной медицине.
На заметку! Ортопедия – раздел хирургии, изучающий диагностику, терапию и профилактику изменений в костно-мышечной системе из-за травм, врожденных пороков, болезней.
Хирург
Многие пациенты относятся к болям в суставах несерьезно и обращаются к врачу слишком поздно. Поражение может быть настолько обширным, что его можно будет вылечить только при помощи оперативного вмешательства. В таких случаях за дело берется хирург, который обычно работает в двух направлениях – операции по сохранению сустава и протезирование.
Основные причины болей в колене
Увы, многие люди не спешат обращаться к врачу при болях в колене, а просто стараются меньше нагружать больную конечность. Однако ограничение движения – неправильный подход; оно, безусловно, необходимо в качестве временной меры, но важнее всё же выявить причину заболевания и своевременно устранить её.
К числу важнейших факторов, способных спровоцировать боли в колене, относят:
- чрезмерные нагрузки;
- травмы;
- артропатии (артриты и артрозы);
- тендинит;
- ревматоидный артрит;
- чрезмерные нагрузки;
- другие факторы.
Как отличить артрит от артроза?
Методы лечения артроза и артрита отличаются. Артрит характеризуется наличием очага воспаления, вызывающие такие симптомы, как:
- покраснение кожных покровов;
- болезненность, припухлость пораженного сустава;
- местная и общая высокая температура;
- общее недомогание;
- повышенное потоотделение;
- редко конъюнктивит.
Чем лечить артрит суставов и какую тактику выбрать определяет врач узкой специализации, в зависимости от причин возникновения недуга.
Какой врач лечит артрит, зависит от разновидности заболевания
Лечение подразумевает использование комплексной терапии, в состав которой входят:
- Медикаментозная.
- Физиотерапевтическая.
- Лечебная физкультура.
- Санаторно-курортное лечение.
- Народная медицина.
- Диета.
- Оперативные методы лечения.
Некоторые виды артрита, такие, как инфекционный, имеют весьма благоприятный прогноз, их возможно излечить, при условии своевременной диагностики и ранней правильной терапии.
Артрозы относятся к заболеваниям вторичного типа, обусловленные изменениями костей и суставов:
- как исход патологического воспалительного процесса;
- перенесенных ранее болезней или в силу возрастных изменений;
- нарушения обменных процессов организма.
Часто возникновение артрозов связывают с чрезмерной механической нагрузкой, в результате которой повреждается губчатое рыхлое вещество костей, нарушается целостность сосудов, появляется характерный хруст в пораженном суставе. При дальнейшем развитии недуга происходит деформация и разрушение пораженных костей, изменение их структуры.
Ведущими врачами у пациентов с диагнозом «подагрический артрит» могут стать ревматолог, эндокринолог и диетолог
В поздних стадиях артроз неизлечим. Однако при правильно выбранной схеме терапии возможно остановить дальнейшее развитие недуга, избежать необратимых изменений со стороны работы опорно-двигательного аппарата.
В лечении артроза хорошо зарекомендовали себя:
- кортикостероиды, предотвращают разрушение костной ткани;
- ходропротекторы, стимулирующие регенерацию хрящевой ткани;
- НПВП, тормозящие процесс воспаления;
Обезболивающие препараты, иногда путем внутрисуставного введения.
Источник
