Как делать перевязку при бурсите
Лечение бурсита напрямую зависит от его формы. Оно может быть консервативным или хирургическим, а может сочетать эти методы. Весь период лечения занимает от 2-х до 5 недель. Основные принципы лечения — покой, медикаменты, физиотерапия и ЛФК с элементами массажа. Коротко остановимся на каждом аспекте.
- Иммобилизация сустава
Прежде всего, сначала важно защитить воспаленный участок, чтобы не раздражать его еще больше и не провоцировать дополнительное трение. Временная иммобилизация помогает этому. Иммобилизация не должна быть слишком долгой, иначе она может привести к появлению контрактур. Обычно применяется следующая фиксация:
- давящая повязка с помощью эластического бинта;
- мягкий или жесткий бандаж
- лонгета, легкий гипс
Надо помнить, что сустав необходимо разрабатывать! Но приступать к его разработке необходимо только после консультации с врачом, тщательно выполняя все его рекомендации, чтобы не усугубить процесс.
- Компрессы и мази
Врач может назначить компрессы, гели и мази местного назначения, которые уменьшают воспаление. Использование охлаждающих мазей и гелей, холодных пакетов или льда способствует тому, что воспаленная бурса успокаивается, боль уменьшается.
Предостережение:
Не размещайте холодные аппликации или лед непосредственно на коже, так как может произойти обморожение, и не используйте их более 15 минут. Холодные примочки и компрессы можно повторять каждый час. Криотерапию надо применять только по назначению врача!
- Противовоспалительные препараты
После консультации с врачом могут быть приняты нестероидные противовоспалительные препараты и анальгетики (например, ибупрофен или диклофенак). Они облегчают боль и борются с воспалением. Но необходимо помнить о противопоказаниях — нарушение кровообращения и поражение слизистой желудка. Антибиотики полным курсом назначаются при присоединении инфекции и после определения флоры на чувствительность.
- Аспирация жидкости (прокол, дренаж)
Если острое воспаление уменьшилось, и бурса продолжает ощущаться как водная подушка, например, над кончиком локтя, может потребоваться аспирация жидкости (прокол). С помощью шприца врач удаляет от 5 до 20 миллилитров жидкости и вводит внутрь бурсы кортизон. Затем применяется давящая повязка, так что бурса не заполняется снова. При пункции в нестерильных условиях можно ввести патогенные микроорганизмы внутрь, что может привести к бактериальному воспалению. Поэтому врач должен быть опытным и очень осторожным в отношении стерильных условий труда. При лечении бактериального бурсита, врач вскрывает синовиальную сумку хирургическим разрезом, дренирует ее и назначает антибиотики.
- Лечение сопутствующих заболеваний
Если основные заболевания, например артрит, подагра, туберкулез или гонорея, спровоцировали бурсит, то терапия также направлена и на лечение этих основных заболеваний.
- Физиотерапия
Физиотерапия в лечении бурсита эффективно дополняет базовое лечение. Она проводится только после купирования острого процесса и при уверенности, что в сумке нет гноя.
В Европейском Центре ортопедии и терапии боли услугам пациента широкий спектр физиотерапевтических процедур, направленных на активизацию обменных процессов:
- магнитотерапия;
- электрофорез;
- фонофорез;
- ударно-волновая терапия;
- аппликации парафина;
- озонотерапия
Опытные врачи определят необходимый курс физиотерапии и распишут схему лечения в соответствии с проявлениями болезни.
- Удаление бурсита хирургическим путем
Если бурсит становится хроническим, то есть он длится дольше чем от трех до шести недель, помогает оперативное вмешательство. Полное иссечение бурсы может быть показано в связи с нагноением сумки и окружающих ее тканей. Швы удаляют через 7-10 дней. После операции показана последующая иммобилизация, возможно, компрессионная повязка и антибиотикотерапия. Восстановление после операции обычно длится 1-2 недели.
- Лечебная физкультура
ЛФК при бурсите направлена на разработку проблемного соединения и на его более быстрое восстановление. Набор необходимых упражнений будет зависеть от локализации бурсита, возраста пациента и сопутствующей патологии.
Если вовремя не обратиться к врачу, могут возникнуть осложнения. Так, хронический бурсит способствует появлению спаек, которые ограничивают функции сустава, возможно развитие болезненной патологии — пяточной шпоры, кисты костной ткани. Если присоединится инфекция — возможно развитие сепсиса. Прогноз лечения бурсита всегда благоприятный. Рецидивы достаточны редки. Но важно своевременно попасть к специалисту. Только в этом случае можно избежать серьезных осложнений.
Источник
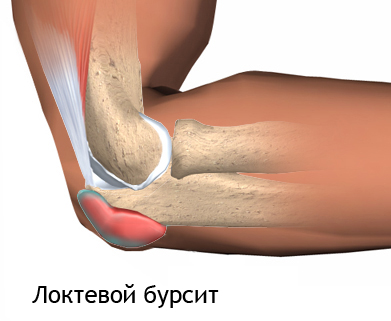
Локтевой бурсит — это воспаление поверхностной слизистой сумки локтевого отростка. Иначе он называется «локоть шахтёра» или «локоть ученика». Он может быть инфицированным и асептическим, острым и хроническим.

В области локтевого сустава расположены три слизистые сумки: одна поверхностная сумка — в области локтевого отростка, другая — между сухожилием трехглавой мышцы и задним отделом суставной капсулы и третья (внутрисухожильная) располагается в толще сухожилий m. Triceps.
У детей до 7 лет слизистой сумки ещё нет, она появляется в 7-10 лет и часто бывает односторонней (на доминирующей руке). Затем происходит увеличение её в размерах по мере роста человека. В норме передняя стенка сумки плотно связана с костью, но уже после первого воспаления она может отделиться от кости и оставаться отделённой в дальнейшем.
Классификация бурсита
- По локализации: подкожной локтевой, лучелоктевой, межкостной локтевой сумки.
- По течению: острые, подострые, хронические.
- По характеру воспалительной жидкости: серозные, геморрагические, фибринозные, гнойные.
- «Септический» бурсит встречается в 1/3 случаев локтевого бурсита. В 10% инфицирование связано с введением стероидов.
Причины развития бурсита
Нередко причиной локтевого бурсита служит первичная травма при падении. Некоторые пациенты отмечают эпизоды длительной компрессии этой области при занятиях за письменным столом или связанные с особенностями труда (шахтёры в забое). При ревматоидном артрите, подагре бурсит развивается как реакция на отложение солей в синовиальной сумке.
Инфицирование возможно при заносе микробов через ранку, ссадину, гнойничок, фурункул в области локтя.
Симптомы бурсита
Клиника острого бурсита достаточно выражена: в области локтевого отростка располагается опухолевидное образование, которое иногда может достигать размера крупного грецкого ореха.
Движения в суставе обычно не сильно ограничены. При максимальном сгибании больной ощущает определённый дискомфорт. При отсутствии воспаления кожа над ним не изменена, но даже при отсутствии выраженного воспаления создаётся впечатление о некотором местном повышении кожной температуры.
При нагноении слизистой сумки признаки воспаления выражены очень чётко: яркая гиперемия, болезненность при пальпации, выраженный отёк, распространяющийся на предплечье, в редких случаях могут быть признаки распространения инфекции по лимфатических сосудам с развитием подмышечного лимфаденита.
При пальпации минимальная болезненность, определяется тестоватая консистенция или флюктуация. В последующем возможны два исхода: выздоровление или переход острого бурсита в хронический.
Хронический бурсит локтевого сустава может быть, как исходом острого процесса, так и развиваться первично, без предшествующего острого воспаления. В первом случае воспалительные явления постепенно снижаются, кожа приобретает нормальную окраску, температура нормализуется. Боли уменьшаются, но беспокоят при физической нагрузке. Ограничение (незначительное) объёма движений сохранено.
Хронический бурсит проявляется в утолщении стенок сумки, образовании грануляций, перегородок, ворсинок. Нередко пальпаторно обнаруживаются плотные узелки, состоящие из фибрина.
При малейшей травме этой области присоединяется геморрагический компонент, являющийся провоцирующей причиной для обострения или инфицирования.
При хроническом бурсите может выявляться костная шпора — остеофит в области верхушки локтевого отростка, которая может служить как механической причиной, поддерживающей воспаление, так и результатом этого воспаления. Инфицирование может происходить через ранку, ссадину или при дерматите. Встречаются разные формы остеофита.
Диагностика бурсита
Подозрение на неспецифический и специфический бурсит является показаниям для пункции бурсы с последующим исследованием пунктата. При пункции в подавляющем большинстве острых случаев удаётся получить вязкую жидкость с геморрагическим компонентом.
При микроскопическом исследовании её обнаруживается высокий процент (до 80%) моноцитов и небольшое число лейкоцитов и эритроцитов. При гнойных процессах определяется чувствительность выделенных возбудителей инфекции к антибиотикам.
При специфическом воспалении выполняются специальные серологические и бактериологические исследования. При подозрении на специфический бурсит пациента направляют на консультацию к венерологу или фтизиатру.
При подозрении на подагру назначают консультацию ревматолога.
В сомнительных случаях выполняют МРТ суставов.
Лечение локтевого бурсита
Лечение острого бурсита: на локтевой сустав накладывают тугую повязку, выписывают противовоспалительные препараты, рекомендуют покой и прикладывание холода к пораженной области. В отдельных случаях выполняют пункцию синовиальной сумки.
Применяется пункция с удалением содержимого, промыванием полости антисептиками, и введением 1 мл гордокса или 20 ед. пролонгированных кортикостероидов. Введение таких гормональных препаратов, как депо-медрол, кеналог при первичной пункции является перспективным.
После пункции на 48 часов накладывается давящая повязка. Иногда эту процедуру повторяют 2-3 раза. При первом посещении можно повременить с производством пункции и наложить компресс с водорастворимой мазью, осмотр больного производиться через день.
Во многих случаях при повторном осмотре все проявления острого неинфицированного бурсита исчезают.
При развитии хронического бурсита могут возникать показания к оперативному лечению. Операция заключается в тщательном иссечении слизистой сумки.
При гнойном бурсите лечение проводится в поликлинике или в условиях хирургического стационара. При инфицированном бурсите после эвакуации гноевидной жидкости, которая при посеве даёт рост патогенной флоры (в 94% случаев — staphylococcus aureus), а при микроскопии — преобладание полиморфно-клеточных лейкоцитов, полость сумки многократно промывают антисептиками и раствором антибиотиков, а перед извлечением иглы полость дополнительно вводят 1 г полусинтетических пенициллинов.
При выраженном отёке и гиперемии с повышением температуры и, тем более, при целлюлите и регионарном лимфадените назначают парентеральный курс антибактериальной терапии в течение 1 недели.
После пункции сустав контролируют на следующий день и при необходимости процедуру повторяют до ликвидации признаков воспаления. Последнее время с успехом пользуются компрессами с водорастворимыми мазями (левасин, левомиколь, диоксиколь), меняя повязки 2 раза в сутки.
При инфицированном (гнойном) бурсите в комплекс лечения во всех случаях включается иммобилизация сустава (задняя лонгета, шины на велькро).
Стремительное развитие артроскопии привело к применению артроскопической бурсэктомии. Хорошо выполненная артроскопическая бурсэктомия более эффективна и безопасна, чем открытое вмешательство. При такой операции проводится иссечение локтевой сумки, а затем для иммобилизации сустава накладывается шина.
В период восстановления в локте формируется новая синовиальная сумка. Сегодня бурсэктомия проводится амбулаторно либо во врачебном кабинете. Однако, если пациент страдает от диабета, тогда врач рекомендует госпитализацию независимо от вида оперативного вмешательства.
При обнаружении кристаллов мочевой кислоты возможно назначение таких противоподагрических препаратов, как аллопуринол, артрикор, колхицин.
Источник
Кожа защищает органы и системы человека от проникновения чужеродных организмов, выполняя не только терморегулирующую и обменную функции, но и протекционную. Однако сама она практически не защищена от механических повреждений, в результате которых образуются ссадины, порезы и другие раны, сопровождающие человека на протяжении всей жизни. Чтобы они проходили как можно быстрее, используют перевязки, о главных особенностях которых и пойдет речь в этой статье. Прочитав ее, Вы научитесь правильно их выполнять и узнаете, чем может быть чревато пренебрежение этой важной процедурой.
Зачем делать перевязку
Процедура является многопрофильной, она одновременно преследует несколько целей. Все они будут рассмотрены более подробно ниже:
- Защита. Раны нуждаются в том, чтобы их оградили от попадания грязи и пыли. Только в условиях, максимально приближенных к стерильным, они будут заживать по-настоящему быстро
- Дезинфекция. Ежедневно (а иногда и по несколько раз в сутки) меняя повязки в перевязочных, медперсонал проводит обработку раны антисептическими составами, что сводит к минимуму появление заражений, нагноений и прочих патологических процессов
- Фиксация медпрепаратов. Мази и гели, ввиду своей консистенции, не могут самостоятельно держаться на поверхности раны, поэтому они остро нуждаются в надежной фиксации. Ее обеспечивают, делая перевязку
Профильные специалисты в перевязочных решают одну из вышеперечисленных задач или все сразу. Этот процесс является неотъемлемой частью постоперационного периода, в тех случаях, когда имело место оперативное вмешательство.
Подготовка к процедуре
В каждой перевязочной медицинского учреждения присутствует набор лекарств, расходных материалов и специальных средств, которые используют для обработки ран и тейпирования. Выполнять с их помощью перевязки удобно и быстро. Вот наиболее востребованные позиции:
- Антисептики. Применяется йод, зеленка, перекись водорода, хлоргекседин и чистый этиловый спирт. В особых случаях рану засыпают порошком стрептоцида или обрабатывают фукорцином, обладающим кроме противомикробного антигрибковым эффектом, наличие которого при определенных условиях является необходимым
- Ватные диски, тампоны, марлевые салфетки. В перевязочных их используют в процессе промывания раны и в качестве основы для нанесения мазей, гелей и других медикаментозных препаратов. Их структура позволяет проникать воздуху, но не дает препаратам просачиваться наружу
- Заживляющие, противовоспалительные и прочие специальные препараты. Наносятся на рану в процессе перевязки. Применяются как узкопрофильные средства, так и лекарства широкого спектра действия
- Бинты и пластыри. Эти расходные материалы являются незаменимыми. Они полностью воздухопроницаемы и достаточно прочные, чтобы обеспечить необходимую фиксацию
- Медицинские инструменты. Выполняя перевязку, врачи используют щипцы, ножницы, зажим или пинцет, иногда — скальпель
Имея под рукой такой набор, сделать вполне сносную перевязку, при наличии необходимых знаний и навыков, можно и в домашних условиях. Поэтому врачи, если видят, что больной идет на поправку, разрешают ему не посещать перевязочную.
Этапы выполнения перевязки
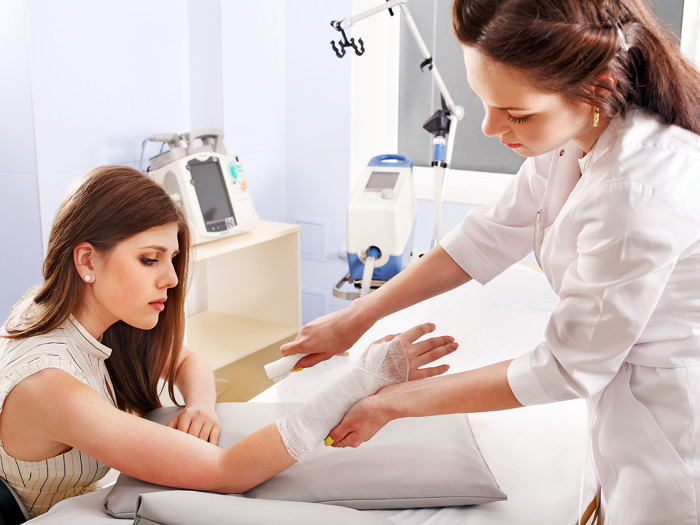
В медицинской литературе перевязка определяется как комплекс мероприятий лечебно-диагностического характера, проводимых при наличии различного рода повреждений кожных покровов. В условиях стационара выполняется в специально отведенных для этого помещениях — перевязочных. При отсутствии угроз здоровью допускается проводить процедуру амбулаторно или в домашних условиях. В процессе выполнения процедуры порядок действий специалистов может варьироваться, но обычно выполняется в такой последовательности:
- Осмотр. Проводится врачом. В ходе визуального обследования доктор определяет состояние тканей, на основании чего можно делать выводы по поводу необходимости применения тех или иных препаратов
- Обработка. Чтобы выполнять ее правильно, необходимо перед каждой процедурой промывать рану, обрабатывать антисептическим раствором и накладывать противовоспалительные/заживляющие/регенерирующие средства (в случае необходимости). Иногда очистки и дезинфекции бывает достаточно
- Бинтование. Это один из наиболее ответственных этапов. От качества его выполнения зависит комфорт пациента. Если бинт наложить слишком туго, кровь будет плохо циркулировать, что негативно скажется на регенерации тканей, а при слабом бинтовании рана может загрязниться, а препараты — вытечь наружу
От чего зависит скорость заживления раны
На этот процесс влияют одновременно несколько факторов:
- Масштабы повреждения тканей. Скорость регенерации кожи, мышц и соединительных тканей обратно пропорциональна величине их повреждения. Чем больше рана, тем дольше она будет рубцеваться и тем чаще нужно выполнять перевязку
- Наличие хронических заболеваний. Некоторые недуги, дисфункции и патологии препятствуют процессам заживления. Если они имеют место, целесообразно сначала делать процедуры, которые уменьшат их деструктивное влияние
- Возраст пациента. Следует понимать, что у молодых обменные процессы проходят интенсивнее, что позволяет рубцеваться ранам значительно быстрее
Правильно подобранные медицинские препараты и регулярные перевязки, которые выполняются в соответствии с предписаниями Минздрава и СанПин, способны существенно ускорить процесс заживления раны любой этиологии. При соблюдении базовых требований не имеет значения, будут ли они выполняться в больнице или дома.
Видео
Чтобы не сомневаться в правильности выполнения перевязки, рекомендуем заказать перевязку на дом в нашей компании. Квалифицированные специалисты выполнят процедуру качественно и быстро!
Звоните в любое время суток:
Источник
ЧТО ПРОИСХОДИТ?
Название синовиальной сумки происходит от латинского слова bursa (бурса). На русский язык переводится именно как «сумка». Она состоит из уплощенной полости, которая заполнена синовиальной жидкостью. По существу эта жидкость представляет собой суставную смазку, выполняющую функцию амортизатора для предотвращения трения суставных поверхностей и смягчения механического воздействия на суставные элементы. Таким образом, синовиальная жидкость защищает суставные структуры от изнашивания. Сама бурса располагается между костями, мышцами и сухожилиями. Всего в организме человека находится около 160 таких синовиальных сумок. И, если у человека не развивается бурсита, он даже не задумывается о существовании у него каких-то там «сумок». Но, к сожалению, возникновение бурсита вовсе не редкость. Чаще всего он возникает в плечевых, локтевых и коленных суставах, реже — в бедренных суставах.
КАКОВЫ ПРОЯВЛЕНИЯ БУРСИТА?
В месте развития бурсита в синовиальной сумке скапливается синовиальная жидкость, которая может быть наполнена кровью. Постепенно бурса начинает чрезмерно увеличиваться в размерах, а жидкость приобретает желтовато-красноватый оттенок.
Если бурса находится ближе к поверхности тела, образующийся мешок выпячивается наружу. В этом случае человек визуально наблюдает отечность, припухлость, иногда до 10 см в диаметре. Иногда такой «мешок» с жидкостью буквально свисает, например, под локтем. И не заметить его просто невозможно. В любом случае при бурсите обязательно присутствует отек, который возникает из-за накопления жидкости в межклеточном пространстве.
Часто пациенты жалуются на болевые ощущения в месте воспаления бурсы. Боль имеет ноющий, стреляющий, иногда сильный и пульсирующий характер, усиливающаяся ночью. Иногда боль отдает в руку или ногу (в зависимости от локализации патологического процесса). Покраснение воспаленного и отекшего места — еще один симптом бурсита. А воспалительный процесс приводит к увеличению лимфатических узлов, расположенных поблизости от места развития бурсита. Возможно и местное повышение температуры в воспаленном суставе. При его пальпации определяется упругое флюктуирующее (состоящее из жидкости) плотное образование. Нередко имеет место повышение температуры тела. Даже до 38-40°С. Естественно, все это сопровождается общим недомоганием и чувством слабости, появляются симптомы общей интоксикации.
В ЧЕМ ПРИЧИНЫ ЗАБОЛЕВАНИЯ
Чаще всего это — травмы, в т.ч. и те, что не привели к переломам. Спровоцировать бурсит могут и ушибы, сопровождающиеся синяками, и растяжения. Инфицирование организма при ссадине, ране, через которую попадает инфекция. Ношение натирающей обуви тоже может привести к развитию бурсита. Для многих, особенно неподготовленных людей, чрезмерные нагрузки на опорно-двигательный аппарат при занятиях спортом, тяжелой физической работе, поднятии тяжестей, ношении высоких каблуков, плоскостопии — также почва для этого заболевания.
Стать причиной бурсита может даже повышенная масса тела, т.к. она увеличивает нагрузку на суставы нижней части организма, особенно колени. Еще в роли провокаторов могут выступить такие заболевания, как ангина, фарингит, ларингит, трахеит, бронхит, отит, синусит, грипп, ОРВИ. Конечно, спровоцировать бурсит способны воспалительные заболевания суставов, фурункулез, рожистое воспаление, остеомиелит.
Нарушение обменных процессов в организме, повышенное количество соли в области суставов, подагра тоже — факторы риска для возникновения бурсита.
С возрастом риск развития бурсита самой разной локализации повышается. Просто потому, что по мере старения организма в стенке синовиальной сумки откладываются соли. Бурса уплотняется и делается менее эластичной. Кроме того, чем старше становится человек, тем слабее становится его иммунная система, снижаются защитные силы организма. Это тоже сказывается на частоте заболеваемости. А наличие совокупности предрасполагающих факторов увеличивает вероятность развития осложнений.
БУРСИТ БУРСИТУ РОЗНЬ
Как и многие заболевания, бурсит может быть острым и хроническим. Наиболее активно проявляет себя так называемый острый бурсит, развивающийся, как правило, стремительно. Буквально за 1-2 дня. При этом присутствуют практически все симптомы данного патологического процесса.
Хронический бурсит характеризуется невыраженной симптоматикой, небольшими болями, отсутствием двигательной скованности воспаленного сустава, но в то же время периодическими обострениями. При хроническом бурсите припухлость также продолжает увеличиваться. Она может быть как упругой и напряженной, так и дряблой, мягкой. Иногда при пальпации определяются уплотнения хрящевой плотности и рубцовые тяжи. Однако при хроническом бурсите ни красноты, ни повышения температуры не наблюдается. Хронический бурсит является следствием перенесенного ранее или не долеченного острого бурсита.
Так как причины возникновения этого заболевания разные, оно подразделяется на инфекционный (септический) и травматический (асептический) бурсит. При бурсите инфекция проникает либо вследствие нарушения целостности кожных покровов, либо через лимфатические пути или кровь. Возбудителями инфекции становятся гонококки, стафилококки, стрептококки, пневмококки. А также бруцеллез, туберкулезная или кишечная палочка.
СТАВИМ ДИАГНОЗ
При первых же признаках проявления бурсита, особенно, если имеются причины его возникновения, нужно обратиться к хирургу, травматологу, ревматологу или ортопеду. Так как хирург наравне с терапевтом является врачом первичного звена, этот доктор консультирует любых пациентов во время своих приемных часов по системе ОМС в районной поликлинике. С травматологами тоже все просто. Для того чтобы попасть на прием к ним, достаточно обратиться в травматологический пункт. А вот ревматологи и ортопеды в наших поликлиниках, во-первых, в дефиците, а во-вторых, они относятся к категории врачей вторичного звена и без направления от хирурга или травматолога, а также без предварительной записи к ним не попасть. Однако огорчаться не стоит. Хирург или травматолог вполне справится с проблемой диагностики и лечения.
Первым и порой достаточным этапом диагностики является визуальный осмотр врача. Он проводит пальпацию воспаленного участка, спрашивает о наличии тех причин, которые могли спровоцировать возникновение бурсита. Нередко врач для уточнения диагноза назначает пациенту рентгенографию (рентген) и общий анализ крови. Случается, когда хирург или травматолог дает пациенту направление на бурсографию (рентгенографию с введением контрастного вещества), артрографию (эндоскопию колена), ангиографию кровеносных сосудов (этот метод контрастного рентгенологического исследования позволяет дать характеристику состоянию кровеносных сосудов организма) и (или) УЗИ. В некоторых случаях, при необходимости уточнения диагноза врач может направить на компьютерную томографию (КТ) или магнитнорезонансную томографию (МРТ).
ЛЕЧИМ!
Тактика лечения бурсита зависит от вида воспаления. Однако в любом случае это будет комплексная терапия. В нее входит:
- Обеспечение больной конечности функционального покоя. Так сустав, в области которого возникло воспаление сумки, должен быть фиксирован в стабильном положении для исключения движений и нагрузок на измененные ткани. Для этого применяются давящая повязка из эластического бинта, жесткий или мягкоэластический ортез (налокотник, наколенник), косыночная повязка, гипсовая или лонгета из скотчкаста (специального ортопедического материала).
- Медикаментозная терапия. Базовые средства, которыми лечат бурсит, — нестероидные противовоспалительные препараты. Их обязательно назначают всем больным, но с учетом имеющейся сопутствующей патологии (с осторожностью применяют у лиц с заболеваниями желудка и двенадцатиперстной кишки).
Для купирования болевого синдрома применяют нестероидные противовоспалительные препараты (НПВП) и анальгетики — «Индометацин», «Напроксен», «Хлотазол». Если боль при бурсите не проходит, несмотря на применение препаратов из группы НПВП, назначается прием гормональных препаратов — глюкокортикоидов, из которых можно выделить «Преднизолон», «Гидрокортизон».
Для снятия мышечных спазмов, которые могут происходить при сильных болях в суставах, применяют миорелаксанты («Баклофен», «Сирдалуд», «Мидокалм»). Для снятия температуры тела можно применить «Ибупрофен», «Нурофен», «Парацетамол», а для вывода отложенных в бурсах солей применяют противоподагрические препараты. Например, «Аллопуринол», «Алломарон», «Милурит». Наиболее широко используются инъекционные и таблетированные формы, содержащие диклофенак, мелоксикам, нимесулид, ибупрофен, парацетамол.
Антибиотики назначают при наличии признаков гнойного бурсита или отсутствии положительного эффекта проводимого противовоспалительного лечения. В этом случае используют, например, такие препараты, как амоксил, аугментин, левофлоксацин, цефуроксим, цефтриаксон. Вспомогательными средствами для противовоспалительной терапии бурсита являются глюкокортикоиды (гидрокортизон, метилпреднизолон, дексаметазон) коротким курсом (2-3 раза). И только при выраженных острых бурситах — для оказания мощного противовоспалительного эффекта. Дополнить противовоспалительную терапию можно препаратами для местного применения. Это мази или гели: нимид, ремисид, долобене, диклак, индовазин, фастум и др.
Для уменьшения отека и воспаления околосуставной сумки можно прикладывать к ней теплые компрессы на основе спирта (в разведении 1:1 с фурацилином, физиологическим раствором или новокаином). Эффективны также компрессы с димексидом, который необходимо разводить 1:3.
- Физиотерапия. Сюда входит целый набор процедур: злектрофорез лекарственных препаратов, УВЧ, магнитотерапия, фонофорез, аппликации парафина. Может назначаться и облучение ультрафиолетом, УВТ (лечение акустическими волнами) и парафиново-озокеритовые аппликации. Но проводить такие процедуры можно только после уменьшения воспалительных проявлений и отсутствия нагноительного процесса. Назначают больным бурситом и лечебную физкультуру (ЛФК). Занятия направлены на разработку сустава, на его более быстрое заживление и реабилитацию. Но упражнения нужно делать только под руководством врача или инструктора ЛФК.
- Оперативное лечение. Его назначают в двух случаях.
Первый — это нагноение околосуставной сумки или окружающих тканей. В этой ситуации хирург проводит разрез гнойной полости, удаляет гнойное жидкое содержимое и делает иссечение нежизнеспособных тканей. В ходе оперативного лечения врач обязательно оставляет дренаж. Он позволяет ране полноценно очиститься, а потом своевременно закрыться. Вторым показанием для хирургического вмешательства может стать формирование хронического бурсита. Таким больным полностью удаляют проблемную сумку. Швы обычно снимают через 10 дней после операции. Оперативное лечение проводится в условиях стационара.
В любом случае пациенту с бурситом рекомендуется обильное питье (2-3 л жидкости в сутки). Для укрепления иммунитета врачи советуют принимать иммуномодуляторы и аптечные витаминные комплексы, витамин С (аскорбиновая кислота). Кстати, большое количество этого витамина содержится в таких продуктах, как шиповник, калина, малина, смородина, клюква, цитрусовые и т.д.
Нужно соблюдать и диету. В частности, надо ограничивать себя в употреблении поваренной соли. Не рекомендуется употреблять острые, жирные и копченые продукты питания, пищу из фастфудов, маргарин, бобовые, грибы, специи, шоколад, алкогольные напитки, какао, крепкий кофе и чай. Предпочтение следует отдавать крупам, нежирным сортам мяса и рыбы, нежирной молочной продукции, овощам, фруктам, цитрусовым, орехам, семечкам, меду, мармеладу, минеральной воде, зеленому чаю.
ПРОФИЛАКТИКА — ОНА И ПРИ БУРСИТЕ ПРОФИЛАКТИКА
Люди, предрасположенные к возникновению бурсита, должны своевременно давать отдых суставам, носить специальные защитные повязки. Это касается даже тех, кто регулярно занимается спортом.
Всем и всегда надо проводить обработку возникающих ран в области суставов, не допускать их инфицирования.
Необходимо своевременное лечение любых инфекционных заболеваний, гнойничковых поражений кожи.
Обувь необходимо подбирать удобную, соответствующую размеру. А хождение на высоких каблуках нужно чередовать с обувью на комфортных танкетках 3-5 см.
Источник
