Как протекает болезнь подагра

Определение подагры волнует людей с глубокой древности. Данная патология не зря получила название «болезнь аристократов» или даже «болезнь королей». Во многом она обусловлена неуемностью в потреблении пищи. В последнее время распространенность ее несколько снизилась, но она продолжает поражать достаточно большое количество людей в разных странах. Современные препараты могут эффективно бороться с заболеванием, но лечение надо начинать на ранних стадиях, когда не проявились опасные осложнения.

Сущность болезни
Данное заболевание имеет метаболический характер и вызывается нарушением мочекислого обмена, что приводит к повышенному уровню мочевой кислоты в крови и отложению ее натриевых солей (уратов) в различных тканях (особенно в суставах). Специфическое поражение в результате указанных аномалий — развитие острого артрита рецидивирующего типа и формирование характерных подагрических узлов, получивших название тофус.
Мочевая кислота является результатом метаболических превращений пуринов, основная часть которых попадает в человеческий организм с продуктами питания. У здорового человека почки вырабатывают защитные ферменты, повышающие растворяющую способность мочи, что обеспечивает выведение мочевой кислоты при мочеиспускании, коллоидный баланс и исключает кристаллизацию уратов.

Подагра развивается, когда организм не справляется с продуктами пуринового метаболизма, и возникает белковый дисбаланс. При концентрации мочевой кислоты в крови свыше 0,35 ммоль/л у женщин и 0,43 ммоль/л у мужчин фиксируется гиперурикемия, т.е. начинается проявление подагры. Одновременно наблюдается выпадение микрокристаллов уратов в суставных тканях, на стенках сосудов, в почках. При прогрессировании болезни соли накапливаются в сердечных тканях и в глазах.
Развитие подагры обусловлено двумя механизмами:
- чрезмерное поступление пуринов, когда организм не справляется с таким объемом (метаболический тип);
- почечные нарушения, когда орган продуцирует недостаточное количество защитного фермента (почечный тип).
Иногда оба механизма могут срабатывать совместно.

Распространенность патологии достигает 2% от всего взрослого населения (в России — менее 0,5%). Мужчины страдают значительно чаще, причем пик заболеваемости приходится на возраст 45 – 55 лет. Подагра у женщин чаще фиксируется в климактерический период. Молодые люди страдают значительно реже.
Виды патологии и причины появления
По этиологии подагра подразделяется на 2 типа:
- первичная;
- вторичная патология.
Первичная или идиопатическая подагра обусловлена наследственными нарушениями пуринового метаболизма на генном уровне. У таких людей с рождения ощущается недостаток ферментов, регулирующих ресинтез нуклеотидов из пуринов, что и вызывает накопление мочевой кислоты. Стимулируют активизацию патогенных процессов такие факторы:
- чрезмерная калорийность пищи при гипотонии образа жизни;
- избыточное потребление продуктов с высоким содержанием пуринов;
- злоупотребление алкоголем;
- сильные и продолжительные психологические нагрузки.

Вторичная подагра порождается заболеваниями, нарушающими выработку необходимых ферментов или элиминацию мочевой кислоты. Можно выделить следующие основные причины:
- гематологические, эндокринные и обменные болезни;
- опухолевые образования;
- патологии почек, сердечно-сосудистой системы;
- псориаз.
Заболевание этого типа может быть вызвана приемом некоторых медикаментозных препаратов.
Неправильное питание считается наиболее распространенным этиологическим фактором подагры. «Болезнь аристократов» может провоцироваться чрезмерным потреблением мяса и рыбы, причем наиболее опасно в этом плане мясо молодых животных. Первичный тип болезни могут породить и другие продукты, богатые пурином:
- кофе;
- какао;
- шоколад;
- бобовые культуры;
- пиво;
- виноград.
Атипичные формы проявления патологии
Подагра — болезнь, которая очень опасна своими атипичными клиническими формами. Особо выделяются такие варианты развития патологии суставного типа:
- Ревматоидная форма с продолжительным подагрическим приступом и основной локализацией в кистевых и средних суставах.
- Псевдофлегмонозная форма с поражением средних и крупных суставов в виде артрита с явными симптомами: отеки, гиперемия, лихорадочное состояние, изменение в анализе крови.
- Полиартрит, имеющий ревматический или аллергический характер.
- Периартрическая форма с поражением сухожилий и бурс. Продолжительность приступа может составлять от 3 до 40 суток.
Характерные симптомы
Подагра у женщин и мужчин имеет аналогичную клиническую картину развития болезни. Начинается заболевание с острого приступа в форме артрита. Он происходит неожиданно и чаще всего в ночное время в первом плюснефаланговом суставе ступни. Факторами обострения являются:

Фото 1. Подагра на ногах
- переедание и неправильное питание;
- нервный стресс;
- физическое переутомление;
- травмы;
- резкое климатическое изменение;
- злоупотребление алкоголем;
- прием некоторых лекарств.
Когда развивается подагра, фото 1 наглядно иллюстрирует симптоматику.
Подагрический приступ проявляется интенсивным болевым синдромом, блокированием подвижности стопы. Быстро развивается отек, причем он вначале выделяется покраснением, которое затем приобретает синюшный оттенок. Возникает ощущение, что нога попала в капкан. Любая попытка движения ступней сопровождается непереносимой болью. Она усиливается даже при прикосновении к суставу.
 Симптоматические проявления нарастают в течение нескольких часов. В этот период поднимается температура тела (вплоть до 40 °C), возникает озноб, лихорадочное состояние. В крови прогрессирует лейкоцитоз, а СОЭ значительно увеличивается. К утру проявления ослабевают, но могут повториться ночью опять. Первый подагрический приступ может длиться 3 – 4 суток. После этого симптомы исчезают, а двигательная способность сустава полностью восстанавливается через 5 – 7 суток.
Симптоматические проявления нарастают в течение нескольких часов. В этот период поднимается температура тела (вплоть до 40 °C), возникает озноб, лихорадочное состояние. В крови прогрессирует лейкоцитоз, а СОЭ значительно увеличивается. К утру проявления ослабевают, но могут повториться ночью опять. Первый подагрический приступ может длиться 3 – 4 суток. После этого симптомы исчезают, а двигательная способность сустава полностью восстанавливается через 5 – 7 суток.
Частота рецедива заболевания
Подагра — болезнь, которая не имеет хронического течения, но у нее обнаруживается выраженный рецидивный характер. Если не принимается мер по адекватному лечению, то подагрический приступ, как правило, происходит вновь через несколько месяцев (иногда, несколько лет). Между этими проявлениями каких – либо признаков заболевания не обнаруживается. Новый приступ возникает неожиданно, как первый, и протекает аналогично.
Со временем рецидивы обострения учащаются, что ведет уже к выраженным признакам запущенного артрита. На поздних стадиях появляются стабильные суставные деформации в результате разрушительного действия кристаллов уратов и возникновения вторичного остеоартроза. Это проявление обусловлено деструкцией хрящей и костей и инфильтрацией солями близлежащих к суставу тканей.

Постепенно в процесс подключаются и другие суставы. Если первая стадия болезни обычно выражается, как подагра на ногах, то развитие патологии ведет к генерализованной форме, когда поочередно повреждение получают разные суставы. Тазобедренный сохраняет интактность. Поражению подвергаются сухожилия и слизистые сумки (особенно локтевого сустава).
По тяжести течения болезни проводится такая классификация:
- Легкая степень: приступы фиксируются не чаще, чем через 6 месяцев, при этом поражается 1 – 2 сустава.
- Степень средней тяжести: количество приступов 4 – 6 в год, а число одновременно пораженных суставов увеличивается до 3 – 4, обнаруживаются многочисленные небольшие тофусы и камни в почках.
- Тяжелая степень: приступы чаще, чем через 2 месяца, с многочисленными пораженными суставами, а также выраженная деформация.
Осложнения при отсутствии лечения
Когда развивается подагра, осложнения могут проявляться не только в суставах. Какие органы может затронуть болезнь? Одним из вариантов развития заболевания является отложение уратов под кожным покровом. В этом случае формируются плотные, четко ограниченные, возвышенные узлы (тофусы). Такие проявления чаще всего обнаруживаются через 6 – 8 лет после первого типичного приступа, но иногда с ними можно столкнуться и через 1,5 – 2 года.
Величина тофусов может быть различной (от 5 – 6 мм до 5 – 8 см). Основные зоны локализации:
- уши;
- локоть;
- колено;
- кисти рук;
- стопы ног.
Отдельные узлы имеют тенденцию сливаться в единое образование. Как правило, они безболезненны, но могут изъязвляться и вскрываться с образованием свищей, из которых наблюдаются белесые выделения. Они нередко становятся очагом вторичной инфекции разного типа.
Осложненное течение подагры порой приводит к формированию подагрической почки. В таких обстоятельствах возможны серьезные последствия — почечная недостаточность, почечная гипертония. В последнем случае узлы образуются в канальцах, что ведет к почечнокаменной болезни, нефриту и инфицированию мочевыводящих путей.
 Образование камней в почках — это достаточно характерное осложнение подагры. Первые признаки такого явления могут обнаружиться уже при первом подагрическом приступе. Возникновение тофусов в почечной паренхиме, помимо уратных камней, способствует развитию таких патологий:
Образование камней в почках — это достаточно характерное осложнение подагры. Первые признаки такого явления могут обнаружиться уже при первом подагрическом приступе. Возникновение тофусов в почечной паренхиме, помимо уратных камней, способствует развитию таких патологий:
- интерстициальный нефрит;
- гломерулосклероз;
- атеросклероз с последующим перерастанием в нефроцирроз.
К внесуставным проявлениям подагры относятся такие аномалии: поражение сухожилий, острые разновидности люмбаго и радикулитов, фарингиты, ириты, флебиты.
Достаточно часто рассматриваемая болезнь провоцирует ожирение, артериальную гипертонию, ишемическую болезнь сердца.
Диагностика
Подагра диагностируется по результатам химического или микроскопического анализа образцов при выявлении наличия кристаллов уратов в синовиальной жидкости или суставных тканях. Кроме того, должны обнаруживаться следующие критерии (не менее 2 – х):
- наличие не менее двух приступов с опуханием суставов и болевым синдромом;
- поражение большого пальца стопы;
- обнаружение тофусов;
- быстрая реакция на введение Колхицина.

Рентгенография на начальной стадии болезни не дает нужной информации. Изменения в суставах, доступные рентгенографическому определению, возникают только через 4 – 5 лет после начала болезни. Однако при течении болезни средней и тяжелой степени рентген позволяет выявить сужение суставной щели, костные дефекты, уплотнение тканей.
При проведении диагностических исследований важно произвести дифференцирование от патологий, имеющих схожие симптомы. К таким заболеваниям можно отнести следующие:
- хондрокальциноз;
- артриты реактивного, псориатического и ревматического типа;
- сесис.
Методы лечения болезни
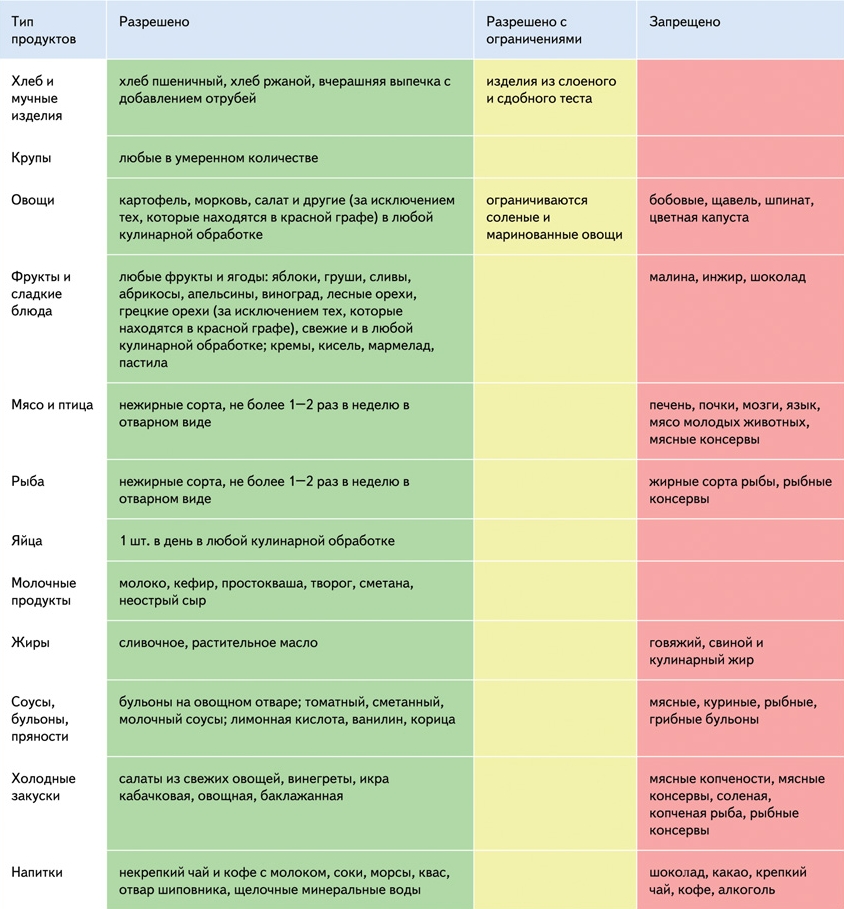
Лечение подагры начинается с диеты. Основу лечения составляет медикаментозная терапия, которая зависит от стадии болезни. Основная задача — снижение концентрации мочевой кислоты и купирование острого подагрического приступа.
Соблюдение диеты
При организации правильного питания обеспечивается диета №6. Под строгий запрет попадают продукты с высоким содержанием пуринов: мясные бульоны и экстракты, субпродукты (особенно, почки, печень), бобовые культуры, цветная капуста, рыба, алкоголь, крепкий чай и кофе. Ограничивается употребление соли, но увеличивается питьевой режим. Важное значение имеют витамины при подагре.

Медикаментозное лечение
Снижение содержания мочевой кислоты в организме достигается назначением таких препаратов:
- Аллопуринол;
- Фебуксостат (Аденурик);
- Пеглотиказа;
- Пробенецид (Сантурил, Бенемид).
При купировании острого приступа болезни назначаются средства, позволяющие быстро устранить боли, снять отеки и обеспечить подвижность сустава. К таким препаратам следует отнести прежде всего Колхицин и его аналоги:
- Колхикум;
- Колхимин.
 Эффективное воздействие обеспечивают глюкокортикостероидные средства:
Эффективное воздействие обеспечивают глюкокортикостероидные средства:
- Кортизон;
- Гидрокортизон;
- Преднизон;
- Преднизиолон.
Также используются препараты нестероидного типа:
- Диклофенак;
- Ибупрофен.
Профилактические мероприятия
Профилактика подагры предусматривает оптимизацию образа жизни. Самое важное: обеспечить правильное питание. Частое переедание, употребление продуктов с большим содержанием пуринов — это верный путь к подагре. Питание всегда должно быть сбалансированным. Если среди близких родственников наблюдались подагрические приступы, то к собственному питанию следует отнестись очень серьезно. Не следует допускать появления излишней массы тела.
 Алкогольные напитки и курение существенно снижают выведение мочевой кислоты из организма. Избавление от вредных привычек считается важным профилактическим условием. Следует сократить потребление крепкого чая и кофе.
Алкогольные напитки и курение существенно снижают выведение мочевой кислоты из организма. Избавление от вредных привычек считается важным профилактическим условием. Следует сократить потребление крепкого чая и кофе.
Обязательное профилактическое требование — активный образ жизни. Подагра наиболее часто поражает мелкие суставы. Для того чтобы уменьшить вероятность этого явления, следует увеличить подвижность таких суставов. Эффективная мера профилактики — ежедневные гимнастические упражнения. Просто необходимо чаще бывать на свежем воздухе и осуществлять пешие прогулки.
Подагра — болезненная патология, вызывающая серьезные осложнения.
Правильный образ жизни помогает избежать такой болезни. Если все-таки она появилась, то необходимо своевременно начать лечение, причем строго по назначению врача. Болезнь не зря называют аристократической: оптимизация питания значительно снижает риск заболевания, даже когда есть наследственные предпосылки.
Источник
Энциклопедия / Заболевания / Нарушения обмена веществ / Подагра
Подагра (подагрический артрит) – это обменная патология организма, при которой затрагивается обмен пуринов (производные мочевой кислоты), что приводит к избыточному отложению солей мочевой кислоты в некоторых тканях организма.
Именно в результате этих отложений формируются нарушения функций органов и тканей. Особенно страдают суставы, почки и некоторые другие органы (кости, связки, печень).
Подагра известна давно, протекает с периодами ремиссий и подагрических приступов, чаще поражает мужчин среднего возраста, женщины страдают не более чем в 1-2% от всех случаев подагры.
Основа подагры – это генетически унаследованный дефект в обменных процессах мочевой кислоты, дефект ферментов, помогающих ее утилизации и выведению, а также дефекты в системе внутреннего синтеза пуриновых веществ.
Помимо генетических причин, для развития подагры не менее важны еще и факторы риска, внешние влияния, которые предрасполагают к развитию подагры:
- повышенное поступление пуриновых оснований с пищей при злоупотреблении мясными продуктами,
- ожирение и избыточный вес,
- алкоголизм, неумеренное употребление вина,
- вредные привычки, малоподвижность.
Возможно развитие и вторичной подагры
- на фоне опухолевых процессов с изменением обмена пуринов,
- на фоне повышенного распада белков тела,
- при лечении тиазидными диуретиками (дихлотиазид, политиазид),
- при применении цитостатиков (доксорубицин, фторурацил, гидроксимочевина, циклофосфан).
Приступы подагры могут провоцироваться стрессовыми реакциями на алкоголь, цитрусы, вирусные инфекции, физические или психические нагрузки, травмы и переохлаждение, ушибы, колебания давления, прием препаратов.
Чаще всего при подагре поражаются почки и суставы, поэтому, можно выделить
- подагрический артрит
- подагрическое поражение почек.
Также выделяют три типа подагрических нарушений, исходя из уровня мочевой кислоты в моче:
- метаболическая форма с самым высоким количеством мочевой кислоты.
- почечная форма, умеренное количество мочевой кислоты с повышением солей,
- смешанная форма – много и мочевой кислоты и ее солей, которые дают кристаллы.
Подагра это хроническое и прогрессирующее заболевание, оно может протекать в три сменяющихся последовательно стадии –
- острый артрит подагрического происхождения,
- стадия межприступной подагры,
- тофусная хроническая стадия подагры.
Подагрический артрит возникает внезапно: ночью или утром, возникают жгучие, пульсирующие или рвущие боли одного или нескольких суставов, обычно на ногах и поражение их несимметрично.
Достаточно часто первым поражается сустав большого пальца ноги.
Поражение обычно захватывает стопу или голеностоп, колени, суставы пальцев на руках, локти. Может быть набухание вен около сустава, повышение температуры и озноб.
Из-за сильной боли и отека, движения сустава почти невозможны. Днем боли несколько стихают, а к ночи снова возникают, что приводит к неврозу и раздражительности.
Через 3-4 суток боли стихают, сустав приобретает синюшный оттенок, постепенно спадает отек.
Во время приступов изменяются анализы крови — в крови выявляется воспаление с ускорением СОЭ, высокими лейкоцитами и повышением белков острой фазы воспаления.
Приступы могут возникать в разный период — от одного раза в полгода до нескольких лет. По мере прогрессирования подагры частота приступов нарастает, они становятся более длинными и менее острыми, но в процесс вовлекаются все новые суставы.
Хроническая подагра
Хроническая подагра формирует участки тофусов – это узелковые скопления солей в тканях примерно через 5-7 лет от начала заболевания.
Тофусы возникают внутри ушных раковин, в зоне суставов кистей и стоп, локтей, коленей, их размеры могут быть от пары миллиметров до горошины и более. По мере прогрессирования изменяются суставы, возникают их деформации, искривления, ограничение подвижности и боли при движении.
Кроме суставов поражаются почки. Изменения тем сильнее, чем выше уровень мочевой кислоты и уратов в моче, и чем длительнее болезнь.
Возникает так называемая уратная нефропатия с воспалением тканей почек, выделением солей, отложением песка и камушков и формированием мочекаменной болезни.
Возникают периоды почечной колики с болями в пояснице, тошнотой и рвотой, а также может развиться вторичный пиелонефрит, с лихорадкой, лейкоцитами в моче, явлениями дизурии и общим тяжелым состоянием.
Ураты могут откладываться не только в лоханке почки, но и в ткани почки, ее корковом и мозговом слое, это приводит к постепенному атрофированию функций почек и развитию почечной недостаточности.
Могут быть поражения сухожилий с отложением в них солей, при этом развивается краснота и отек в зоне сухожилий, сильная боль и проблемность движений.
Также выше риск развития ишемической болезни сердца, у части больных возникает сильное ожирение.
Основа диагноза – типичные приступы подагры с поражением суставов. Дополняют данные анализов крови с признаками острого воспаления, анализы мочи с высоким уровнем уратов и мочевой кислоты, креатинина, в пунктате из сустава обнаружение уратных солей.
При острой подагре
Для первичной диагностики необходимо исследование суставной жидкости. При приступах подагры она прозрачна, снижена ее вязкость, лейкоцитов в ней до 75%, обнаруживаются кристаллы мочевой кислоты.
При длительно текущей подагре
Обязательно проведение рентгена с обнаружением определенных признаков в клинике:
- максимум воспаления в первые сутки,
- несколько атак артрита,
- поражение одного сустава,
- краснота сустава,
- воспаление в первом суставе большого пальца ноги,
- подозрение на тофус,
- увеличение уровня в крови и моче уратов,
- типичные признаки поражения суставов на рентгене.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении острого подагрического артрита очень важны покой и прохладные обертывания.
Важное место занимает колхицин, назначаемый по 0,5 мг каждый час до стихания артрита, или до появления побочных явлений (рвоты, поноса), но не менее 6–8 мг/сут.
Для лечения острого приступа подагры колхицин применяют не более суток.
Индометацин, ибупрофен, напроксен, пироксикам применяют обычно в больших дозах и коротким курсом (2–3 дня). Следует соблюдать особую осторожность при сопутствующих заболеваниях печени и почек, особенно у пациентов пожилого возраста.
Лечение противоподагрическими препаратами проводят при первичной подагре пожизненно, при вторичной – в зависимости от устранимости ситуации, провоцирующей развитие подагры.
При пониженном выведении уратов, сохраненной функции почек и отсутствии мочевых камней возможно применение аллопуринол + бензбромарон, применяемый по 1 таблетке 1 р./сут., пробенецид.
Общепризнанным урикостатическим (т.е. блокирующим продукцию уратов) препаратом считают аллопуринол.
Аллопуринол назначают в стартовой дозе 100 мг/сут. с последующим постепенным увеличением дозы до 300 мг/сут. за 3-4 нед.
При повышенном выведении мочевой кислоты с мочой и/или подагрическом поражении почек предпочтение отдают аллопуринолу.
Более подробная статья о питании при подагре здесь
Продукты, потребление которых необходимо исключить:
- алкогольные напитки (особенно пиво),
- внутренние органы животных (печень, почки).
Пищевые продукты, потребление которых следует ограничить:
- рыба (икра, балтийская сельдь, сардины и др.; в диете допустима более крупная рыба),
- ракообразные,
- мясо (телятина, свинина, птица, бульоны),
- некоторые овощи (горох, бобы, грибы, цветная капуста, спаржа, шпинат).
Пищевые продукты, которые можно употреблять без ограничений:
- зерновые (хлеб, каши, отруби),
- молочные продукты (молоко, сметана, сыр),
- все фрукты и фруктовые соки,
- жиры (масло, маргарин, кулинарный жир),
- кофе, чай,
- шоколад,
- большинство овощей (картофель, салат, капуста, помидоры, огурцы, тыква, лук, морковь, свекла, редис, сельдерей),
- сахар (но: вызывает прибавку массы тела!),
- специи.
Подагра – это хроническое прогрессирующее заболевание, полного излечения добиться нельзя, но можно привести болезнь в состояние длительной ремиссии.
Приступы обычно лечатся за 2-4 недели, но могут возникать раз в полгода и чаще, поэтому прием препаратов, снижающих уровень мочевой кислоты и ее солей, может быть даже пожизненным.
Источник: diagnos.ru
Источник
