Как возникает шейный остеохондроз

Введение
 Шейный остеохондроз – болезнь очень распространенная и коварная, имеющая множество последствий. Это деструктивные изменения, дегенерация, дистрофия шейных позвонков.
Шейный остеохондроз – болезнь очень распространенная и коварная, имеющая множество последствий. Это деструктивные изменения, дегенерация, дистрофия шейных позвонков.
Причин такого поражения множество – и анатомические (особое строение шейного отдела), и приобретенные (болезни, травмы, нарушение обменных процессов, неправильный, малоподвижный образ жизни и пр.), и возрастные (естественное старение организма).
От чего появляется?
Шейный отдел – «слабое звено» позвоночника. Любые движения, даже минимальная нагрузка – ходьба, работа по дому, в огороде и т. д., приводят к тому, что позвоночник получает нагрузку. Как известно, позвоночник выполняет несколько функций: опорную, защитную и амортизационную за счет «связок» (межпозвонковых дисков). Нарушение работы одной из них вызывает развитие болезни.
Перегрузка шеи
Постоянная перегрузка шеи – основная причина шейного остеохондроза, обусловленная физиологическими и анатомическими особенностями строения.
Перегрузка возможна в следующих случаях:
- нарушение осанки (патологически устойчивое изменение положение тела при ходьбе, стоянии и сидении);
- сидение в неправильной позе;
- индивидуальная манера ходьбы (с неровным позвоночным столбом).
Важно: эти факторы вызывают чрезмерную нагрузку на диски, мышцы и связки, что, в конечном счете, приводит к смещению позвонков, нарушению кровотока и защемлению позвоночных артерий.
Формирование патологических изменений позвонков
В течение жизни хрящи постепенно изнашиваются, они, как все ткани организма человека, теряют влагу, становятся хрупкими, происходят микронадрывы и расслоение волокон.
В результате формируются патологические изменения позвонков:
- изменение высоты межпозвонковых дисков вызывает защемление спинномозгового нерва;
- спондилез – изменение самих тел позвонков, при этом диск деформируется, его толщина уменьшается, краевые костные разрастания вызывают раздражение и боль;
-
 нестабильность шейного отдела – дефицит функции связочного аппарата, нарушение фиксации и амортизационных свойств позвонков шеи;
нестабильность шейного отдела – дефицит функции связочного аппарата, нарушение фиксации и амортизационных свойств позвонков шеи; - системные заболевания соединительной ткани (ревматоидный артрит и другие аутоиммунные нарушения);
- дефицит питания костной ткани, остеопороз, появление краевых остеофитов, и, как следствие, деформация поверхности позвонков;
- грыжа межпозвонкового диска – патология, при которой диск теряет эластичность, становится хрупким, чрезмерная нагрузка вызывает его выпячивание (грыжу).
Травмы
Различные травмы могут стать причиной развития недуга:
- врожденные диспластические патологии, возникающие во время внутриутробного развития плода (дисплазия, болезнь Киммерли – поражение в области соединения позвонков и черепа);
- нестабильность шейного отдела позвоночника развивается на фоне диспластического синдрома;
- родовые травмы (преждевременные или затяжные роды, наложение щипцов, любые неосторожные действия акушера);
- переломы конечностей;
- механические травмы (удар головой при падении, дорожно-транспортные и спортивные, травмы на производстве и пр.).
Внимание! Шейный отдел позвоночника даже при незначительных ударах головой часто травмируется. Если появляется боль в шее при падении – немедленно обращайтесь к врачу!
Сбои в гормональном фоне
Гормональные нарушения – косвенная причина, прямое влияние гормонального фона на дегенерацию шейных позвонков в неврологии не доказано.
Согласно гормональной теории происхождения ШОХ дистрофические поражения межпозвонковых дисков чаще встречаются у женщин, поскольку гормональным сбоям подвержены больше именно женщины. Сторонники этой теории говорят о том, что клинический характер синдрома деформации шейных позвонков чаще приобретает на фоне гормональных нарушений.
Факторы риска «гормонального» ШОХ:
- скачок развития в подростковом возрасте;
-
 гормональная перестройка во время климакса у женщин 50 – 60 лет (возможны изменения хрящевой ткани, сужение суставной щели);
гормональная перестройка во время климакса у женщин 50 – 60 лет (возможны изменения хрящевой ткани, сужение суставной щели); - употребление гормональных препаратов;
- поражения коры надпочечников и структур головного мозга.
Специалисты предполагают, что преждевременное старение и изнашивание позвоночных дисков также связано с обменными процессами, биохимическими сдвигами, нарушением питания межпозвоночных дисков.
В зоне риска оказываются пациенты старше 45 – 50 лет. Замедленный обмен веществ, слабое кровообращение способствуют процессам регенерации позвонков.
Справка. Недостаток гиалуроновой кислоты, витаминов группы В, С, Д и белка в организме негативно сказывается на структуре тканей межпозвоночного диска.
Генетическая предрасположенность
По данным статистики у 93% пациентов с диагнозом шейный остеохондроз имеют место наследственные заболевания и патологии:
- болезнь Киммерли;
- аномалия Киари;
- артериальная гипотензия;
- болезни сердца и сосудов головного мозга;
- хронические заболевания желудка и кишечника (нарушение полноценного усвоения питательных веществ);
- болезни позвоночника у родителей и близких родственников.
Заболевания опорно-двигательного аппарата
- Артроз (чаще полиостеоартроз) – преждевременное старение хрящевой ткани, в том числе дегенеративные изменения в шейном отделе позвоночника;
- детский эндемический артроз возникает из-за недостатка кальция, проявляется в деформации суставов, замедлении роста, возможна временная утрата подвижности позвонков;
- болезнь Бехтерева — воспалительный процесс, поражает мелкие суставы позвоночника, приводит к постепенному окостенению межпозвонковых дисков, в клиническом случае – позвоночник становится абсолютно неподвижным;
-
 искривление позвоночника (сколиоз, кифоз, кифосколиоз) – нарушение осанки приводит к необратимым изменениям позвонков и дисков позвоночника, является причиной появления признаков ранней стадии заболевания;
искривление позвоночника (сколиоз, кифоз, кифосколиоз) – нарушение осанки приводит к необратимым изменениям позвонков и дисков позвоночника, является причиной появления признаков ранней стадии заболевания; - плоскостопие влияет на осанку, формирует неправильную походку, тем самым способствует развитию шейного остеохондроза;
- остеопороз – деформация (уменьшение) костной ткани из-за нарушения фосфорно-кальциевого обмена влияет на состояние костной структуры позвонков, увеличивается риск возникновения межпозвоночных грыж.
В каком возрасте чаще возникает?
По данным ВОЗ появлению шейного остеохондроза подвержены люди среднего возраста — 35 – 45 лет. Чем старше человек, тем больше увеличивается риск появления деформирующих изменений позвонков и дисков.
Объясняется это явление естественными возрастными изменениями и снижением физической активности. По последним данным патология резко возрастает на 3 – 4 десятке жизни.
Факторы риска
Первопричины и источники развития шейного остеохондроза:
- нарушение осанки;
- травмы;
- непосильные физические нагрузки;
- тяжелая (физическая) или сидячая работа;
- малоподвижный образ жизни;
- регулярные переохлаждения;
- нарушение метаболических процессов в организме;
- стрессы, переутомление, нервное истощение;
- индивидуальные особенности (короткая или длинная шея);
- обменные нарушения, отравления и интоксикация организма, болезни кишечника и желудка, обезвоживание;
- беременность и лактация (естественные потери «запасов» кальция, питательных веществ, смещение центра тяжести тела);
- авитаминоз, несбалансированное питание.
Влияние образа жизни
Шейный остеохондроз – возрастные изменения, болезнь приобретенная, но нельзя не учитывать влияние образа образ жизни на развитие и прогрессирование изменений позвоночника:
- лишний вес, ожирение ведет к перегрузкам позвоночника;
- вредные привычки (алкоголь, курение) нарушают обмен веществ,
- вредные химические соединения отравляют организм, действуют разрушительно на структуру хрящевой и костной ткани;
- болезнь современности – гиподинамия – ограниченность движения приводит к раннему изнашиванию позвонков, ослабеванию мышечного корсета;
- сидячая работа, пассивный отдых за компьютером или у телевизора;
-
 неудобная поза во время отдыха и сна, высокая подушка и слишком мягкий матрас нарушает распределение нагрузки на шейный отдел;
неудобная поза во время отдыха и сна, высокая подушка и слишком мягкий матрас нарушает распределение нагрузки на шейный отдел; - даже привычка носить сумку в одной руке или на одном плече, тесная или неудобная обувь на высоких каблуках влияет на положение позвонков.
Важно помнить, ни одно чудодейственное лекарство, иглоукалывание, «живительные» капельницы, мануальная терапия без активного движения и специальной физкультуры, не избавит от болезненных проявлений и ограничения движений в области шеи.
Почему ШОХ «молодеет»
Неврологи говорят о том, что шейный остеохондроз «помолодел» настолько, что ранние признаки болезни появляются уже в школьном возрасте.
В чем причина?
- школьники и студенты много времени проводят за учебниками и компьютером;
- слабая физическая подготовка, низкий уровень тонуса мышц;
- вредная еда – фасфуд, чипсы, сдоба, копчености и пр., недостаток витаминов и минералов, необходимых для строения и формирования костной и хрящевой ткани;
- длительная езда за рулем нарушает кровоток в шейных позвонках.
Как следствие, развивается шейный остеохондроз, ухудшается зрение, повышается давление, появляется головная боль.
Справка. Специалисты отмечают появление зрительного компьютерного синдрома у людей, работающих за компьютером ежедневно более 30 – 50 минут (без перерыва).
Почему происходит обострение
Стремительному развитию и обострению ШОХ способствуют:
- возрастные изменения, изнашивание позвонков;
- нарушение метаболических процессов;
-
 прием лекарств, влияющих на гормональный баланс;
прием лекарств, влияющих на гормональный баланс; - недостаток кальция;
- нарушение циркуляции крови, болезни сосудов;
- проблемы дыхательной, пищеварительной системы;
- сезонные перепады температуры (шею нужно держать в тепле);
- обострение может вызвать ныряние в прорубь, контрастный душ, переохлаждение после бани и сауны.
Как предупредить заболевание
Специальных рецептов и методов не существует, нужно только лишь искоренять повседневные (неправильные) привычки, скорректировать режим и питание:
- нельзя читать лежа или под наклоном – чем больше угол наклона, тем большая нагрузка на шейные позвонки;
- каждые 20 – 30 мин. нужно делать перерыв в работе с компьютером (мышцы и связки должны расслабляться);
- легкий самомассаж шеи и элементарные упражнения (даже на рабочем месте) укрепляют мышцы и снижают риск болезни;
- физическая активность (спорт, прогулки на свежем воздухе, плавание) предотвращают развитие хронического шейного остеохондроза;
- рыба, молочные продукты, орехи, сыры, зелень, овощи и фрукты насыщают организм кальцием и магнием, запасают витаминами, необходимыми для скелета.
Ознакомиться с методикой лечения остеохондроза профессора Бубновского можно в видео:
Важно: с раннего школьного возраста необходимо проверяться у ортопеда, чтобы вовремя скорректировать нарушение осанки.
К сожалению, шейный остеохондроз приобрел характер эпидемии, поражающей людей любого возраста, социального положения, профессии, достатка и образа жизни. И только внимательное отношение к своему здоровью поможет избежать серьезных последствий и обострений, ведь предупредить болезнь куда легче, чем избавиться от нее.
Источник
Патологические изменения суставных хрящей, приводящие к дистрофии межпозвоночных дисков шейного отдела, носят название остеохондроза. Заболевание возникает по разным причинам, имеет схожую с другими болезнями симптоматику, не всегда легко распознаётся и таит в себе скрытую опасность для здоровья человека, поэтому нуждается в грамотной профилактике.
Чем опасен остеохондроз шейного отдела позвоночника?
Позвоночный столб представляет собой опору для всего корпуса и нуждается в бережном обращении.
Недаром говорят — позвоночник надо беречь!
Шейный отдел является, с одной стороны, наиболее подвижной частью позвоночника. В то же время, он достаточно уязвим, подвержен лёгкому травмированию из-за слаборазвитой шейно-мышечной структуры и анатомических особенностей строения позвонков.
- Во-первых, шейные позвонки различаются между собой по строению.
- Во-вторых, близость расположения их друг к другу обусловливает передавливание нервов и сосудов даже в случае небольшого взаимосмещения позвонков.
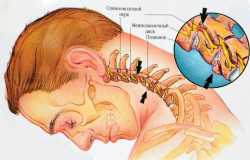 И сосуды, в частности — позвоночные артерии, и нервные волокна проходят через отверстия поперечных позвоночных отростков и активно участвуют в иннервации головного мозга. Пережимание сосудов лишает мозг кровоснабжения, а это может привести к тяжёлым мозговым нарушениям.
И сосуды, в частности — позвоночные артерии, и нервные волокна проходят через отверстия поперечных позвоночных отростков и активно участвуют в иннервации головного мозга. Пережимание сосудов лишает мозг кровоснабжения, а это может привести к тяжёлым мозговым нарушениям.
Кроме того, деформация нервных корешков и сосудистых сплетений может спровоцировать смещение позвоночного диска. При этом он, как правило, выпячивается назад либо в бок, что чревато образованием грыжи. На этой стадии диск сохраняет свою целостность, однако опасность заключается в направленности грыжи внутрь межпозвоночного канала.
На следующей стадии дегенерация затрагивает позвоночные суставы. Вокруг них возникают костные наросты, которые постепенно закрывают собой просветы каналов, существующих между позвонками.
Надо учитывать, что каналы шейного отдела значительно более узкие, в силу анатомического строения, чем в других частях позвоночника. Поэтому малейшего выпячивания диска бывает достаточно для появления компрессии. Сосудистые и нервные образования сдавливаются, мышцы в ответ на раздражение чрезмерно напрягаются, усиливается давление позвонков друг на друга.
Описанные процессы приводят к патологическим ишемическим последствиям, поскольку страдают спинной и головной мозг, не получающие необходимого питания.
Читайте также: Удаление и лечение межпозвоночной грыжи лазером
Почему развивается заболевание?
Прежнее отношение к остеохондрозу, как к заболеванию людей пожилых с симптоматикой, нарастающей параллельно увеличению возраста, сменилось сегодня на иное, актуальное для нынешнего времени. Болезнь явно «помолодела». С характерными для остеохондроза жалобам в наши дни к врачам обращаются вполне молодые люди в возрасте от 18 и до 30-35 лет, и даже дети.
Всеобщая компьютеризация и повсеместное вождение автомобиля способствуют пополнению рядов пациентов, страдающих шейным остеохондрозом.
Среди множества причин заболевания следует выделить главные
- Недостаточная физическая подготовка, особенно это касается неразвитости костно-мышечной системы.
- Малоподвижный, сидячий (длительное сидение за рулём или у экрана монитора, телевизора) образ жизни.
- Наследственный фактор.
- Нарушение осанки, в том числе по причине плоскостопия.
- Чрезмерная масса тела.
- Искривление позвоночника, в том числе по причине травмирования в результате переломов или ушибов.
- Длительное пребывание человека в стрессовом состоянии.
-
 Плохая экология.
Плохая экология. - Переохлаждения, а также инфекционные поражения.
- Недостаток в питании витаминов, микроэлементов.
- Нехватка в организме жидкости.
- Ношение тяжелых грузов.
- Продолжительное нахождение в вынужденной неудобной позе, когда идёт нагрузка на шейный отдел позвоночника (в том числе во время сна на «неправильной» подушке).
- Врождённая нестабильность позвоночных сегментов.
Перечисленные факторы приводят к тому, что у человека начинаются проблемы с шеей, поскольку развивается корешковый синдром. Из-за происходящих в организме дегенеративных изменений хрящевая ткань межпозвоночных дисков утрачивает присущие ей от природы эластичность, физиологически нормальные размер и форму.
Человек начинает испытывать головную боль, болезненность в области шеи, головокружения, мелькание в глазах «мушек», шум в ушах и многие другие симптомы, при появлении которых следует срочно обратиться к врачу для установления точного диагноза!
Профилактика
Профилактика шейного остеохондроза заключается в грамотной организации рабочего места и всего рабочего процесса, соблюдении правильного рациона питания, в занятиях плаванием, йогой, выполнении несложных гимнастических упражнений и массажа, ночном отдыхе на подушке, повторяющей физиологический изгиб шеи.
-
 Плавание и йога являются превосходной профилактикой остеохондроза шейного отдела позвоночника. Заниматься ими можно самостоятельно или под наблюдением опытного тренера.
Плавание и йога являются превосходной профилактикой остеохондроза шейного отдела позвоночника. Заниматься ими можно самостоятельно или под наблюдением опытного тренера. - Питательный рацион следует составлять таким образом, чтобы ежедневно употреблять в пищу фрукты, овощи, достаточное количество чистой питьевой воды, продукты, богатые витаминами, кальцием и магнием. Не следует злоупотреблять жирным, солёным, копчёным, алкоголем, табакокурением. Из меню рекомендуется исключить продукты, способствующие появлению лишнего веса, отёков, а также те, которые плохо выводятся из организма.
- Режим выполнения любой работы следует организовать таким образом, чтобы через каждые 45-60 минут делать пятиминутные паузы, заполняя их выполнением физических и дыхательных упражнений.
Круговые вращательные движения шеи делать не рекомендуется! Они могут повлечь травму шеи!
- Во время физической разминки нужно обязательно походить, подвигаться, поделать наклоны головы вперед, повороты её в стороны, вверх и вниз.
Рекомендуется также делать вытягивание позвоночника. Упражнение удобно выполнять стоя или лёжа на спине, вытянув с усилием руки и ноги в противоположные стороны так, чтобы всё тело вместе с позвоночником растягивалось в длину.
Также полезны приседания и прогибы.
Следует выбирать несложные упражнения и выполнять их в соответствии с возрастом и в меру своих сил, не перенапрягаясь!
Целью гимнастики является расслабление мышц шеи, плеч, снятие чрезмерного мышечного напряжения, возникающего при долго продолжающемся однообразном положении корпуса, а также укрепление шейно-плечевого мышечного корсета. При этом улучшается подвижность позвонков и кровообращение всей воротниковой зоны.
Гимнастикой следует заниматься регулярно, каждое упражнение нужно делать по 5-8 раз, наблюдая за собственными ощущениями.
При выполнении физкультурного комплекса не должно быть никакой боли!
- Массаж околоплечевой или околошейной зоны можно выполнять самому либо обратиться за помощью к массажисту.
- Для качественного, не травмирующего шею ночного сна или дневного отдыха рекомендуется ортопедическая подушка с анатомически правильной формой, способствующей расслаблению мышц головы и шеи. Грамотно подобранная подушка предохраняет нервы и сосуды от сдавливания.
Профилактика шейного остеохондроза актуальна для студентов, для подростков школьного возраста и для всех, кто длительно находится за компьютером, за столом или станком в сидячем положении!
Если у вас есть дети, то очень важно с самого раннего детства следить за правильностью их осанки и корректировать её при малейших нарушениях или искривлениях. Это также является эффективной профилактикой шейного остеохондроза.
Читайте также: Лечение остеохондроза шейного отдела позвоночника
Источник
Энциклопедия / Заболевания / Суставы и кости / Остеохондроз / Шейный остеохондроз
Шейным остеохондрозом называют прогрессирующее дистрофически-дегенеративное поражение межпозвоночных дисков в области 1-7 позвонков, относящихся к шейному отделу.
В результате шейного остеохондроза происходит деформация, истощение, а затем и поражение тел позвонков. Это нарушает нормальное кровоснабжение и нервную проводимость в области шеи и в тех участках, которые иннервируются корешками нервов шейного отдела.
Шейный остеохондроз может быть как изолированным, так и сочетаться с остеохондрозом других отделов – грудного, поясничного и крестцового.
Причины возникновения дистрофических и дегенеративных изменений межпозвоночных дисков пока еще изучены недостаточно. Предположение о том, что остеохондроз – старческое явление подтверждения не нашло. Он встречается даже у детей и подростков.
Выделяется ряд предрасполагающих к развитию остеохондроза факторов. К ним можно отнести:
- малоподвижность и сидячий образ жизни,
- сидячие виды работы со статичной нагрузкой на шею,
- избыточный вес, недостаточное физическое развитие,
- диспластические процессы соединительной ткани,
- нарушение кровообращения в области шеи,
- травмы шеи,
- сколиоз, дефекты осанки, неудобные подушки и матрасы,
- наследственная предрасположенность, дефекты обмена веществ.
Шейный отдел позвоночника из-за особенностей скелета, прямохождения, а также из-за большого размера головы является особо уязвимым для развития остеохондроза – позвонки в нем наиболее мелкие по сравнению с другими отделами позвоночника, а мышечный каркас не сильно выражен.
Наиболее характерным симптомом, на который жалуются больные – боль в шейном отделе. В зависимости от зоны поражения боль может локализоваться
- в ключице и плече;
- по всему шейному отделу позвоночника;
- на передней поверхности грудной клетки.
Боли при шейном остеохондрозе обусловлены особенностями шейного отдела.
Первые признаки шейного остеохондроза незначительны и малоспецифичны:
- боли в области шеи к вечеру,
- ощущение тяжести в голове, головные боли в затылочной зоне,
- чувство онемения или покалывания в плечах и руках,
- хруст в области шеи при поворачивании головы, щелканье позвонков.
Ведущие симптомы:
Вегетативно-дистонический
- довольно сильные «прострельные» боли в шее и, особенно, в области чуть ниже затылка;
- боль возникает после длительного пребывания в одном положении (например, после сна);
- мышцы шеи постоянно напряжены;
- наблюдаются трудности с отведением руки в сторону;
- на пораженной стороне пальцы руки скованы в движениях.
Поскольку происходит сдавление позвоночных артерий, наблюдаются неврологические проявления: головная боль, тошнота, нередки обмороки.
Спинальный симптом
боли локализуются за грудиной слева.
Данный вид болей следует отличать от болей стенокардических (при стенокардии приносит облегчение нитроглицерин, при остеохондрозе – нет).
При постепенном нарушении строения межпозвоночных дисков происходит их компрессия (сдавление) и возникают ущемления корешков нервов, а также сужение или ущемление артерий и вен, которые проходят в области тел позвонков.
Это приводит к формированию особых синдромов – корешкового и ишемического.
- поражение корешков первого шейного позвонка (С1): нарушения затрагивают затылок, снижая кожную чувствительность;
- поражение С2 дает болевой синдром в области темени и затылка;
- поражение С3 дает боль в шее со стороны ущемления, снижение чувствительности в языке и подъязычных мышцах, в некоторых случаях с нарушением речи и потерей контроля над языком;
- поражение С4 и С5 дает боли в плече и ключице, снижение тонуса мышц головы и шеи, икоту, нарушения дыхания и боли в сердце;
- поражение С6 бывает чаще всего, давая боли от шеи к лопатке, предплечью, вплоть до больших пальцев рук, может страдать чувствительность кожи:
- поражение С7 дает сходные симптомы с болями в шее, задней части плеча, вплоть до тыла кисти, нарушение силы рук и снижение рефлексов.
Нарушения кровообращения из-за сдавления сосудов в области шейных позвонков дают головные боли вплоть до мигренозных, сильные головокружения, нарушения зрения и шум в ушах, мелькание мушек перед глазами, расстройства вегетативных функций.
Могут быть проявления кардиального синдрома со сдавливающей болью сердца, недостатком воздуха и сердцебиениями, нарушениями ритма.
Серьезными осложнениями шейного остеохондроза являются
- выпячивание межпозвоночных дисков с формированием грыжи (протрузии);
- разрыв межпозвоночного диска с ущемлением нервов и сосудов, возможно сдавление спинного мозга, что может привести к летальному исходу;
- также могут быть радикулопатии (поражения корешков), формирование остеофитов (шипов на телах позвонков) с проявлением парезов и параличей.
При наличии вышеописанных жалоб необходимо обращение к врачу-ортопеду или неврологу.
Прежде всего, врач оценит подвижность и болезненность в области шеи, чувствительность и другие расстройства функций. Затем потребуется рентгенография шейного отдела в нескольких проекциях, при необходимости – компьютерная томография или магнитно-резонансное сканирование при подозрении на грыжи.
При нарушении кровообращения понадобятся реоэнцефалография и исследование глазного дна.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Сегодня существуют как традиционные, так и нетрадиционные методы лечения остеохондроза в шейном отделе позвоночника.
В основном применяют консервативные методы:
- симптоматическая терапия анальгетиками (баралгин, анальгин, кеторол) для снятия болевого синдрома
- прием противовоспалительных препаратов нестероидного ряда (диклофенак, индометацин, мелоксикам) – для снятия воспаления и отека тканей
- для устранения спазмов мышц применяют спазмолитики – но-шпу, препараты для улучшения кровообращения — мидокалм, трентал.
При лечении шейного остеохондроза применяют вещества, восстанавливающие структуру межпозвоночных дисков – хондропротекторы (терафлекс, артрацин).
Показан курс витаминотерапии группы В, применимы наружные средства для терапии – гели и мази, кремы с противовоспалительными, разогревающими и обезболивающими компонентами – вольтарен, диклогель, никофлекс. Показаны стимуляторы регенерации межпозвонковых дисков – терафлекс или хондроксид.
При лечении шейного остеохондроза рекомендовано ношение специального воротника (воротник Шанца).
Осложнения шейного остеохондроза с межпозвоночными грыжами, нарушающими чувствительность и кровообращение, могут лечиться оперативно.
Длительность лечения зависит от запущенности состояния, так как остеохондроз – это прогрессирующее хроническое заболевание. Лечение может быть длительным, а профилактические курсы проводиться пожизненно.
Значительно облегчить состояние при остеохондрозе поможет правильное питание. Подробнее о принципах диеты при остеохондрозах в нашей отдельной статье.
Упражнения для лечения шейного остеохондроза:
- Самовытяжение: в положении с прямой спиной необходимо опускать плечи как можно ниже, при этом шею нужно вытягивать вверх. Необходимо совершать не менее 10 подходов не реже 3-х раз в день.
- Самомассаж: обхватить полотенцем шею, взяв его за концы и тянуть за них поочередно, разминая мышцы шеи. При этом необходимо следить, чтобы полотенце не скользило по шее (не натирало ее).
- Гимнастика для шейного отдела при остеохондрозе: показаны небольшие сгибания шеи, а также повороты и наклоны головы. За раз делается по 5-7 наклонов в каждую сторону. Наиболее полезно это упражнение выполнять после самомассажа шейного отдела позвоночника.
Основа здоровья шейного отдела позвоночника – это крепкая и здоровая спина, физическая активность, удобная постель с анатомическими подушками и матрасом, правильная осанка и правильное питание.
Стоит избегать травм шеи и поднятия тяжестей. Необходимо сочетать длительное сидение с периодами отдыха и разминки.
Данная статья опирается на материалы книги «Заболевания позвоночника», под ред. д.м.н., проф. Елисеева Ю. Ю., М,: 2008
Источник: diagnos.ru
Источник
