Кальций при псориатическом артрите
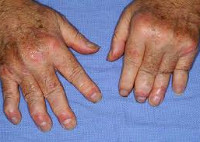
Псориатический артрит — это хроническое системное прогрессирующее заболевание, ассоциированное с псориазом, относится к группе серонегативных спондилоартропатий, сопровождающихся синовиитом различной степени выраженности, включающим пролиферацию синовиальной оболочки в сочетании с суставным выпотом [1-3].
Характерная клиника для псориатического артрита формируется за счет развития эрозивного артрита, костной резорбции, множественных энтезитов и спондилоартрита [4].
Распространенность псориаза в популяции составляет от 2% до 8%, а псориатического артрита у больных псориазом колеблется от 13,5% до 47%. Псориатический артрит развивается в возрасте 20-50 лет, с равной частотой как у мужчин, так и у женщин [1, 5].
По данным современной литературы современное течение псориатического артрита характеризуется торпидным, резистентным к проводимой терапии течением, с формированием инвалидизирующих форм, с утратой трудоспособности в 30% случаев [1, 6, 7].
В настоящее время в патогенезе как псориаза, так и псориатического артрита ведущая роль отводится иммунной системе и генетической предрасположенности. Так, основным феноменом является формирование сложной сети взаимодействий иммунокомпетентных клеток, кератиноцитов, клеток синовиальной оболочки и цитокинов, относящихся к наиболее значимым маркерам нарушения процессов иммунорегуляции при воспалительных заболеваниях [1, 8]. При псориатическом артрите, как и при других спондилоартритах, наблюдаются разнообразные изменения профиля про- и противовоспалительных цитокинов, которые образуют регуляторную сеть и, оказывая плейотропное действие, участвуют в патогенетических механизмах данного вида артрита, являясь индукторами воспаления и тканевой деструкции [1, 2, 9].
Генетическая детерминанта псориатического артрита, по данным отечественных и зарубежных исследователей, чаще всего определяется комплексом антигенов гистосовместимости и его определенными гаплотипами [10]. Кроме того, при псориатическом поражении суставов большое значение придается антигенам B27, B38, DR7, DR4, Cw6 и другим. Считается, что наличие антигена В38 ассоциируется с быстрым прогрессированием костно-хрящевой деструкции уже в ранний период развития заболевания, антигены В17 и Cw6 являются прогностическим фактором ограниченного числа пораженных суставов, антигенная структура В57 — множественного количества суставов, DR4 ассоциируется с деструктивным полиартритом [2, 4, 11].
Полиморфизм псориатических изменений кожи в сочетании с разнообразными формами поражения суставов, позвоночника и зачастую внутренних органов явился причиной разнообразной терминологии, встречающейся в научной литературе: псориатическая артропатия, псориатический артрит с системными и внесуставными проявлениями, псориатическая болезнь и др. [12, 13]. Однако при постановке диагноза следует помнить, что по МКБ-10 данная патология определяется как псориатический артрит (L 40.5). Выделяют следующие клинико-анатомические варианты суставного синдрома псориатического артрита [14]:
- дистальный;
- моноолигоартрический;
- остеолитический;
- спондилоартритический.
Степень активности псориатического артрита характеризуется следующими номинациями:
- минимальная — характеризуется незначительными болями при движении. Утренняя скованность либо отсутствует, либо не превышает 30 минут. Температура тела соответствует физиологическим показателям, скорость оседания эритроцитов (СОЭ) не более 20 мм/час;
- умеренная — характеризуется болевым синдромом как в покое, так и при движении. Утренняя скованность достигает 3 часов, кроме того, в области суставов возможен умеренный экссудативный отек. Температура тела субфебрильная, СОЭ до 40 мм/час, возможен лейкоцитоз и палочкоядерный сдвиг;
- максимальная — характеризуется сильными болями в покое и при движении. Утренняя скованность превышает 3 часа. В области периартикулярных тканей отмечается стойкий отек. Температура фебрильная, выявляется значительное превышение биохимических лабораторных показателей [14].
Клинико-анатомический вариант поражения суставов устанавливается по преобладанию одного из симптомокомплексов в клинической картине заболевания. Так, например, при дистальном варианте будут преобладать изолированные поражения дистальных межфаланговых суставов [15, 16]. Асиметричное поражение будет наблюдаться при олигоартрической локализации процесса. Характерная локализация — это крупные суставы, чаще всего коленные. При полиартрическом варианте процесс будет носить симметричный характер и поражаться будут как крупные, так и мелкие суставы. Для остеолитического варианта псориатического поражения суставов будет характерна костная резорбция: внутрисуставная, акральный остеолиз, истинная костная атрофия. Для спондилоартрического варианта характерно развитие сакроилеита и анкилозирующего спондилоартрита [14].
Помимо типичных форм, существуют атипичные варианты течения острого псориатического артрита:
- ревматоидноподобная форма, характеризуется поражением мелких суставов кистей, лучезапястных суставов и длительным течением;
- псевдофлегманозная форма, проявляется моноартритом с резко выраженным воспалительным процессом в области сустава и окружающих тканей, сопровождается высокой температурной реакцией, ознобом, лейкоцитозом, увеличением СОЭ;
- подострая форма моноартрита типичной локализации с незначительной болью;
- первичное поражение сухожилий, суставных сумок, чаще всего ахиллобурсит.
При псориатическом артрите могут регистрироваться различные коморбидные состояния. Наиболее часто наблюдаются артериальная гипертензия, ишемическая болезнь сердца, ожирение и сахарный диабет.
Для диагностики псориатического артрита актуальными являются биохимические исследования крови и рентгенологические исследования суставов и позвоночника. Рентгенологические изменения при псориатическом артрите будут представлены следующими изменениями [14]:
- неравномерное сужение суставной щели;
- истончение, нечеткость, частичное или полное разрушение замыкающих пластинок;
- краевая деструкция в виде узур;
- остеопороз эпиметафизов;
- периостальные наслоения в области метафизов, вывихи и подвывихи;
- анкилозы;
- повышение интенсивности и потеря структуры периартикулярных мягких тканей;
- остеолиз эпифизов мелких костей.
Для того чтобы выставить диагноз «псориатический артрит», актуальными диагностическими критериями можно считать следующие [14]:
- псориатические высыпания на коже;
- псориаз ногтевых пластинок;
- псориаз кожи у близких родственников;
- артрит трех суставов одного и того же пальца кистей;
- подвывих пальцев рук;
- асиметричный хронический артрит;
- параартикулярные явления;
- сосискообразная конфигурация пальцев стоп и кистей;
- параллелизм течения кожного и суставного синдромов;
- боль и утренняя скованность в позвоночнике, сохраняется на протяжении не менее трех месяцев;
- серонегативность по ревматоидному фактору;
- акральный остеолиз;
- анкилоз дистальных межфаланговых суставов кистей и/или межфаланговых суставов стоп;
- рентгенологические признаки сакроилеита;
- синдесмофиты или паравертебральные оссификаты.
Критерии исключения псориатического артрита:
- отсутствие псориаза;
- серопозитивность по ревматоидному фактору;
- ревматоидные узелки;
- тофусы;
- тесная связь суставного синдрома с урогенитальной и кишечной инфекцией.
Дифференциальную диагностику при псориатическом артрите проводят с болезнью Бехтерева, реактивным артритом, подагрой, недифференцированной спондилоартропатией.
Лечебный маршрут псориатического артрита должен быть комплексным, так как при отсутствии адекватной терапии возможна деформация суставов с последующей инвалидизацией пациента. Основные цели лечения при псориатическом артрите: снижение активности воспалительного процесса в суставах, позвоночнике и энтезисах — местах прикрепления сухожилий; уменьшение проявлений псориаза кожи и ногтей; замедление прогрессирования разрушения суставов; сохранение качества жизни и активности пациентов [16, 17]. Несмотря на то, что в настоящее время не существует лекарственных средств для полного излечения псориатического артрита, современные препараты позволяют управлять болезнью, снимая симптомы заболевания. В качестве симптоммодифицирующих препаратов используются нестероидные противовоспалительные препараты (мелоксикам, нимесулид, целекоксиб, диклофенак и др.), глюкокортикостероидные средства (преднизолон, бетаметазон, триамцинолон). Препаратами выбора болезньмодифицирующих лекарственных средств являются метотрексат, циклоспорин, сульфасалазин, лефлуномид [14].
В период ремиссии или минимальной выраженности псориатического артрита показано санаторно-курортное лечение (Сочи, Мацеста, Пятигорск, Кемери, Кисловодск, Талги, Немиров, Краинка, Миргород) и бальнеотерапия (сероводородные, радоновые, сульфидные ванны). Бальнеотерапия используется крайне осторожно и только под наблюдением врача, в противном случае возможно обострение суставного синдрома.
Пациентам с псориатическим артритом в период ремиссиии рекомендуют вести подвижный образ жизни и ежедневно заниматься лечебной физкультурой.
Таким образом, современное течение псориатического артрита проявляет тенденцию к более раннему началу заболевания, с малопредсказуемым течением и склонностью к формированию инвалидизирующих форм. Однако улучшить прогноз течения псориатического артрита позволяет систематический врачебный контроль и целенаправленная терапия с контролем лабораторных показателей.
Литература
- Бадокин В. В. Перспективы применения ингибиторов ФНО-а при псориазе и псориатическом артрите // Клиническая фармакология и терапия. 2005. № 14. С. 76-80.
- Кунгуров Н. В. и соавт. Генетические факторы этиологии и патогенеза псориаза // Вестник дерматологии и венерологии. 2011. № 1. С. 23-27.
- Юсупова Л. А., Филатова М. А. Современное состояние проблемы псориатического артрита // Практическая медицина. 2013. № 3. С. 24-28.
- Беляев Г. М. Псориаз. Псориатическая артропатия (этиология, патогенез, диагностика, лечение, профилактика). М.: МЕД-пресс-информ. 2005. 272 с.
- Бадокин В. В. Современная терапия псориатического артрита // Consilium Medicum. 2005. Т. 7. № 3.
- Довжанский С. И. Генетические и иммунологические факторы в патогенезе псориаза // Российский журнал кожных и венерических болезней. 2006. № 1. С. 14-18.
- Коноваленко A. A. Состояние иммунной системы у больных осложненными формами псориаза // Медицинская панорама. 2008. № 2. С. 64-66.
- Мельников А. Б. Псориатический артрит: клиническая картина, диагностика и терапия // Клиническая дерматология и венерология. 2010. № 5. С. 17-24.
- Коротаева Т. В. Лефлуномид в терапии псориатического артрита (ПсА) // Фарматека. 2007. № 6. С. 24-28.
- Кубанова A. A. с соавт. Иммунные механизмы псориаза. Новые стратегии биологической терапии // Вестник дерматологии и венерологии. 2010. № 1. С. 35-47.
- Бакулев А. Л. Применение гепатопротекторов при псориазе: сравнительная клинико-лабораторная и ультрасонографическая оценка эффективности // Вестник дерматологии и венерологии. 2010. № 1. С. 112-117.
- Кочергин Н. Г. Итоги работы Первой всемирной конференции по псориазу и псориатическому артриту // Русский медицинский журнал. Дерматология. 2006. Т. 14, № 15. С. 1151-1155.
- Пирузян А. Л. Молекулярная генетика псориаза // Вестник РАМН. 2006. № 3. С. 33-43.
- Клинические рекомендации. Дерматовенерология. Под ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2010. 428 с.
- Коротаева Т. В. Стандарты терапии псориатического артрита // Научно-практическая ревматология. 2009. № 3. С. 29-38.
- Аковбян В. А. с соавт. Применение кальципотриола в терапии псориаза // Вестник дерматологии и венерологии. 2007. № 3. С. 45-46.
- Шостак Н. А. Псориатический артрит: новые подходы к лечению // Клиницист. 2008. № 2. С. 41-45.
З. Ш. Гараева1, кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
Е. И. Юнусова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
1 Контактная информация: garaeva-zuhra@rambler.ru
Источник
Псориатический артрит (псориатическая артропатия) — ассоциированное с кожной формой псориаза воспалительное поражение суставов. Псориатический артрит характеризуется наличием кожных бляшек, артралгиями, скованностью суставов, болями в позвоночнике, миалгиями, последующей деформацией позвонков и суставов. Псориатическая артропатия диагностируется преимущественно по клиническим и рентгенологическим признакам. Лечение псориатического артрита проводится длительно и системно с помощью противовоспалительных, сосудистых средств, хондропротекторов, физиотерапии, реабилитационных мероприятий. Прогрессирующее течение псориатического артрита приводит к инвалидизации пациента.
Общие сведения
Псориатический артрит сопровождает течение псориаза у 5-7% пациентов; реже клиника артрита предшествует кожным проявлениям. Этиологические факторы псориатического артрита неизвестны. Среди причин рассматриваются аутоиммунные и генетические механизмы, средовые факторы, в частности, инфекции. В пользу наследственной теории псориатического артрита свидетельствует выявление у 40% ближайших родственников пациентов с псориазом суставного синдрома. Включение механизмов иммунной реактивности при псориатическом артрите находит подтверждение в лабораторных тестах. Предполагается участие вирусных и бактериальных агентов в развитии псориатического артрита.
Факторами, предрасполагающими к возникновению псориатической артропатии, относятся наличие подтвержденного псориаза, наследственная склонность, возраст от 30 до 50 лет.

Псориатический артрит
Классификация псориатического артрита
Классифицируют пять форм клинического течения псориатического артрита:
- олигоартрит с асимметричным вовлечением суставов;
- артрит, поражающий дистальные межфаланговые суставы;
- ревматоидоподобный симметричный артрит;
- мутилирующая форма артрита с тяжелой необратимой деформацией суставов;
- спондилит.
Симптомы псориатического артрита
У большей части пациентов (70%) суставный синдром развивается вслед за кожными проявлениями псориаза; в других случаях (около 20%) предшествует поражению кожи; в остальных 10% — появление кожных и суставных симптомов совпадает по времени. Псориатический артрит может развиваться постепенно с общей слабости, артралгии, миалгии либо внезапно — с острого артрита с резкими болями и отечностью суставов. В начальном периоде отмечается заинтересованность межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых суставов.
Суставные боли при псориатическом артрите сильнее в покое и по ночам; характерная утренняя скованность и боль уменьшаются в течение дня и при движении. Олигоартрит с асимметричным вовлечением суставов составляет наиболее частую клиническую форму псориатического артрита. Отличается поражением не более 4-х суставов стоп и кистей, «сосископодобном» опуханием пальцев, развитием тендовагинита сгибателей, багрово-синюшной окраской кожи над суставами. Артрит, поражающий дистальные межфаланговые суставы, характеризуется наиболее типичной клиникой псориатического артрита.
Ревматоидоподобный симметричный артрит захватывает от 5 и более суставов (межфаланговых, пястно-фаланговых); приводит к беспорядочной деформации суставов и разнонаправленности длинных осей пальцев. Мутилирующая форма псориатического артрита вызывает подвывихи, необратимую деформацию и укорочение пальцев стоп и кистей за счет остеолиза мелких костей. Данный вариант течения псориатического артрита нередко встречается у пациентов с тяжелой кожной симптоматикой и сочетается со спондилоартритом. Спондилит — форма псориатического артрита, поражающая различные отделы позвоночника. Псориатический спондилит может наблюдаться изолированно или в сочетании с поражением суставов конечностей.
Различные варианты течения псориатического артрита могут сопровождаться мышечными и фасциальными болями, поражением акромиально-ключичных и грудинно-ключичных, сочленений, ахиллобурситом, поражением глаз (иридоциклитом, конъюнктивитом), реже — амилоидозом почек. Злокачественное развитие псориатического артрита включает тяжелые поражения кожи и позвоночника, генерализованный полиартрит и лимфаденопатию, лихорадку по гектическому типу, кахексию, вовлечение висцеральных органов, глаз, нервной системы.
Диагностика псориатического артрита
При подозрении на псориатический артрит пациенту необходима консультация ревматолога и дерматолога.
Специфическими критериями диагностики псориатического артрита являются: заинтересованность пальцев стоп и кистей с одновременным поражением нескольких суставов; диффузная припухлость и деформация пальцев; поражение первых пальцев стоп; талалгии; псориатические бляшки на коже и изменения ногтей; случаи семейного псориаза; наличие рентгенологических признаков; проявления сакроилеита; отрицательный тест на ревматоидный фактор. Обязательным критерием является псориатический анамнез у пациента или родственников.
В периферической крови при псориатическом артрите определяется лейкоцитоз, гипохромная анемия, нарастание СОЭ; в венозной крови — увеличение уровня сиаловых кислот, серомукоида, фибриногена, γ- и α2-глобулинов. Для псориатического артрита характерен отрицательный результат исследования крови на РФ, обнаружение иммуноглобулинов в синовиальных оболочках и коже, нарастание в крови уровней IgA и IgG, определение ЦИК. При исследовании синовиального выпота обнаруживается повышенный цитоз и нейтрофилез, рыхлость муцинового сгустка, низкая вязкость суставной жидкости.
На рентгенографии суставов при псориатическом артрите выявляются эрозирование суставной поверхности заинтересованной кости, уменьшение ширины суставной щели; признаки остеопороза, остеолиза с разноосевым смещением костей пальцев, анкилоза суставов, паравертебральной кальцификации. При необходимости проводится артроскопия и диагностическая пункция сустава.
Лечение псориатического артрита
Специфическая терапия псориатического артрита отсутствует, в связи с чем лечение ориентировано на уменьшение явлений воспаления, боли и предотвращение потери функции сустава. Препаратами основного ряда при псориатическом артрите служат НПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случае их плохой переносимости, осложнений со стороны почек, ЖКТ, обострения кожного псориаза целесообразно назначение селективных ингибиторов ЦОГ-2 (мелоксикама, нимесулида, целекоксиба). Выраженная скованность суставов устраняется назначением миорелаксантов ( толперизона гидрохлорида, баклофена, тизанидина).
В системную терапию псориатического артрита включается прием глюкокортикоидов. Для достижения быстрого и выраженного эффекта (уменьшения боли, увеличения амплитуды движений) возможно внутрисуставное введение глюкокортикостероидов. К базисным препаратам, модифицирующим течение псориатического артрита, относятся метотрексат, лефлуномид, сульфасалазин, колхицин, микофенолата мофетил и др. Механизм их действия направлен на предупреждение поражения здоровых суставов. Базисные препараты применяются совместно с НПВС под контролем переносимости. При тяжелых формах псориатического артрита проводится иммуносупрессивная терапия азатиоприном, циклоспорином; моноклональными антителами к ФНО-α — инфликсимабом, этанерцептом.
Использование экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, мембранного плазмафереза и др.), а также ВЛОК и УФОК при псориатическом артрите показано для снижения активности заболевания, увеличения периодов ремиссии, сокращения сроков лекарственного лечения.
Эффективным физиотерапевтическим методом при псориатическом артрите является ПУВА-терапия (фотохимиотерапия), включающая пероральный прием фотосенсибилизирующего препарата с последующим наружным облучением УФ-лучами. В комплексе физиотерапевтического лечения при псориатическом артрите проводятся сеансы магнитотерапии, транскутанной лазеротерапии, электрофореза, фонофореза с глюкокортикостероидами, р-ром диметилсульфоксида, ЛФК. Грубые деформации и анкилозы с необратимыми нарушениями функций суставов являются показаниями к эндопротезированию суставов.
Прогноз и профилактика псориатического артрита
Течение псориатического артрита хроническое с высокой вероятностью инвалидизирующего исхода. Современные методы терапии позволяют добиваться ремиссии и снижать темпы прогрессирования болезни. Отягощают прогноз развитие псориатического артрита в детском и молодом возрасте, тяжелая форма кожного псориаза, полиартикулярные поражения.
Ввиду неизученности этиологии псориатического артрита предупредить заболевание невозможно. К мерам вторичной профилактики относятся систематическая противорецидивная терапия и врачебный контроль с целью сохранения функциональности суставов.
Источник
