Карта вызова остеохондроз шейного отдела позвоночника

Остеохондроз шейного отдела (код по МКБ 10 М 42.03) часто становится причиной таких неприятных симптомов, как головная боль, шум в ушах, головокружение. Патология относится к распространенным и может поражать даже молодых людей, но чаще всего диагностируется у пациентов после 40 лет.
Содержание:
- Причины патологии
- Степени остеохондроза шейного отдела
- Симптоматика патологии
- Диагностические мероприятия
Толчком к дегенеративно-дистрофическим изменениям в межпозвоночных дисках становится гиподинамия, возникающая из-за малоподвижного образа жизни. Если вовремя не обратиться к врачу, могут возникнуть такие осложнения, как синдром нижней косой мышцы головы, парестезии (нарушения чувствительности) кожи подзатылка и затылка.
Причины патологии
Различают шейный остеохондроз физиологический и патологический. В первом случае пульпозное ядро с возрастом постепенно заменяется фиброзной тканью и теряет большую часть амортизационных свойств. Во втором фиброзное кольцо покрывается мелкими трещинами, межпозвонковый диск уплощается, провоцируя нестабильность пораженного отдела позвоночника.
Даже у молодых людей начало остеохондроза связывают со старением организма, что неудивительно в условиях гиподинамии. Однако толчком к прогрессированию болезни могут стать самые разные факторы:
- лишний вес;
- длительная однообразная поза (опущенная вниз у офисных работников или отклоненная назад у людей строительных специальностей, таких как маляры, голова);
- затяжной стресс, депрессия;
- «простуженная» шея;
- аномалии в строении позвоночника;
- травмы шейного отдела;
- аутоиммунные патологии, приводящие к дегенеративно-дистрофическим процессам в межпозвонковых дисках.

На заметку. Самостоятельное лечение шейного остеохондроза чревато инвалидизацией. Комплекс терапевтических мероприятий должен подобрать врач.
Степени остеохондроза шейного отдела
Течение заболевания условно делят на три стадии:
- 1 стадия – наблюдается некоторая скованность, но двигательная активность не ограничена, зрачки больного сильно расширены;
- 2 стадия – межпозвонковый диск проседает, теряет амортизационные свойства, тела позвонков сближаются, больной ощущает сильную боль в шее, которая ослабевает, если поддерживать голову руками;
- 3 стадия – сильные боли, разрастания остеофитов, потеря подвижности шейным отделом, онемении кожи над пораженными участками позвоночника, а также верхних конечностей.
На заметку. Не стоит запускать шейный остеохондроз. На третьей стадии единственным вариантом лечения становится оперативное вмешательство.
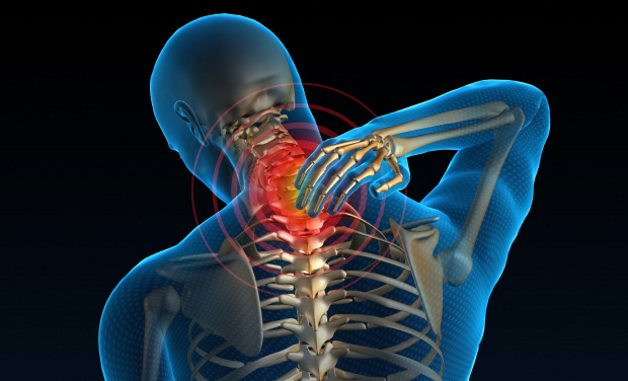
Симптоматика патологии
Симптомы шейного остеохондроза подразделяются на несколько синдромов (сочетание нескольких симптомов);
- нижней косой мышцы головы;
- позвоночной артерии;
- вертебральный;
- корешковый;
- кардиальный.
Внимательно посмотрите видео ниже. В нем доступным языком рассказывается. что такое шейный остеохондроз.
Синдром нижней косой мышцы головы
Нижняя косая головная мышцы крепится к позвонкам CI и CII, соответственно к поперечному и остистому отросткам. Она обеспечивает плавные повороты головы, заменяя собой вращательные мышцы. Так называемое «отлеживание шеи» – это ни что иное, как спазм нижней косой мышцы по причине развития шейного остеохондроза. Результатом становится:
- пережатие позвоночной артерии;
- пережатие большого затылочного нерва.
Пережатие позвоночной артерии
Больной испытывает ломящую (ноющую) боль в затылочной части головы либо в верхней части шеи (цервикокраниалгия). Болевой синдром постоянный, без приступов. В случае длительной нагрузки на спазмированные мышцы в шейно-воротниковой зоне могут наблюдаться парестезии – чувство онемения, а также «бегание мурашек», покалывание, жжение в зоне макушки головы и затылка (зона снятия шлема).
При пальпации аксиса выявляется ощутимая болезненность в месте крепления косой мышцы. При проведении новокаиновой блокады и постизометрической релаксации (остеопатическая коррекция) симптомы исчезают, что позволяет врачу с точностью до 100% поставить диагноз. Также наблюдается болевой синдром в области глаз в сочетании со светобоязнью либо звукобоязнью (не всегда), головокружение.
Пережатие большого затылочного нерва
Боли постоянные, интенсивные, стреляющие. Наблюдается вынужденное положении головы – цервикокраниалгическая кривошея. Боль может усиливаться, но не резко, а постепенно, обычно при длительном пребывании в неудобной позе либо при повороте головы в сторону, противоположную спазмированной мышце.
На фото ниже видно явное изменение нормального положения тела (цервикокраниалгическая кривошея).
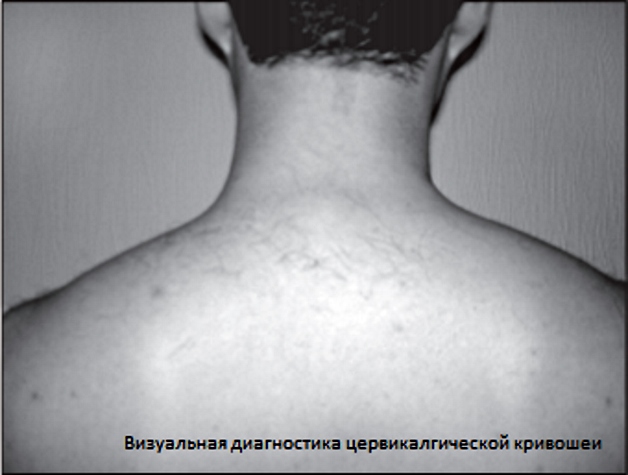
На заметку. Шейный остеохондроз требует дифференции с мигренью и невралгией тройничного нерва.
Синдром позвоночной артерии
Это симптокомплекс, вызванные снижением кровообращения в базилярной и позвоночной артериях, что провоцирует:
- головную боль;
- тугоухость;
- зрительные нарушения – полное отсутствие зрения (кратковременное или долговременное), выпадение полей, мушки перед глазами, внезапные потемнения;
- астенический синдром (перепады настроения, плаксивость, быстрая утомляемость, вялость, апатия);
- головокружение;
- обмороки.
На заметку. При длительном сдавливании артерий развивается стойкая ишемия головного мозга, которая характеризуется тошнотой, рвотой, нарушением координации движений.
Вертебральный синдром
Возникает при компрессии сосудов, питающих головной мозг, остеофитами, обычно на уровне позвонков CV и CVI, намного реже в сегментах CIV и CV, CVI и CVII. Связано это с физиологическим строением – артерия располагается близко к этим сегментам.
Симптоматика:
- головные боли – разная от ноющей до пульсирующей, постоянной или приступообразной, затрагивается зону от лба до затылка;
- головокружения;
- потеря ориентации в пространстве;
- зрительные нарушения;
- проблемы со слухом.
Также как и при синдроме позвоночной артерии при длительном сдавливании сосудов в головном мозге отмечаются ишемические очаги. Человек может при резком наклоне или повороте головы упасть, сохраняя ясность сознания (дроп-атака).
Корешковый синдром
Симптомы различаются в зависимости от того, какие нервные корешки сдавлены:
- CI – головная боль. онемение затылка;
- CII – симптоматика ущемление на уровне CI плюс ослабление мышц подбородка;
- CIII – боль в шее (обычно с одной стороны), возможны проблемы с глотанием, ощущение онемения руки со стороны поражения;
- CIV – боли в шейно-плечевой зоне, в районе ключицы и лопатки;
- CV – слабость плечевого сустава на стороне поражения, болевой синдром с внутренней стороны плеча, онемение этой же зоны;
- CVI – боль затрагивает большую зону – от пораженной стороны шеи до кончиков пальцев руки, расположенной на той же стороне, слабеет бицепс;
- CVII – те же симптомы, что и CVI, слабеет трицепс.
Кардиальный синдром
Симптоматика напоминает приступ стенокардии, что часто приводит к неправильной постановке диагноза и, соответственно, неверному лечению. Спазм сердечной мышцы – рефлекторный ответ на пережатие нервных корешков в нижней части шеи. При кардиальном синдроме раздражается большая грудная мышца и (или) диафрагмальный нерв.
Симптомы вне обострения:
- длительные, внезапно возникающие, боли, которые усиливаются при кашле, чихании;
- реакция на нитроглицерин и подобные препараты отсутствует;
- ЭКГ не показывает нарушения кровообращения;
- «быстрый пульс» и экстрасистолия (сильные удары с последующим «замиранием» сердца).

Симптомы при обострении:
- головные боли;
- болевой синдром в подвздошной зоне;
- нарушение зрительных и слуховых функций;
- усиление тонуса шейных мышц;
- в зоне поражения больной ощущает покалывания, зябкость, жжение;
- резкие перепады настроения, усталость, апатия, трудности с концентрацией внимания.
Диагностические мероприятия
Основной метод диагностики при шейном остеохондрозе – магнитно-резонансная томография. Он безопасен и высоко информативен. При помощи МРТ-диагностики можно:
- увидеть пережатые сосуды и нервы;
- рассмотреть межпозвонковые диски вплоть до состояния пульпозного ядра;
- оценить нагрузку на шейный отдел;
- выявить деформации тел позвонков.
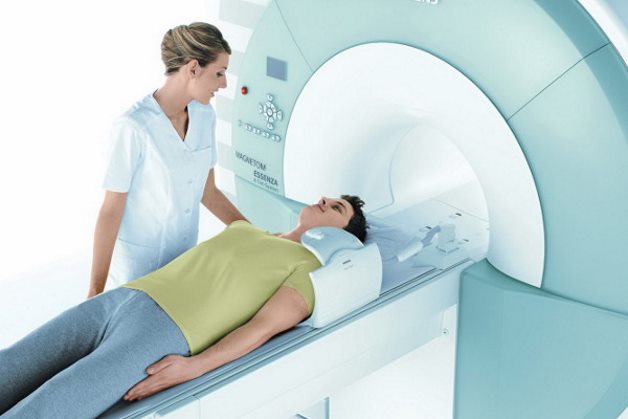
Врач начинает общение с пациентом с беседы и физикального осмотра. В ходе сбора анамнеза уточняются субъективные признак, беспокоящие пациента, по которым ставится предварительный диагноз.
На заметку. Кроме МРТ может назначаться рентген (в прямой и боковой проекциях) и компьютерная томография (с контрастом и без), а также УЗ-диагностика сосудов шеи, дуплексное сканирование.
Шейный остеохондроз – тяжелая патология, требующая квалифицированного подхода к диагностике и лечению. Ставит себе диагноз и заниматься самостоятельной терапией – это путь к инвалидности.
Источник
Notice: Trying to access array offset on value of type bool in /home/m/menemtpu/pocki.top/public_html/wp-content/themes/root/inc/admin-ad.php on line 49 Notice: Trying to access array offset on value of type bool in /home/m/menemtpu/pocki.top/public_html/wp-content/themes/root/inc/admin-ad.php on line 283 Notice: Trying to access array offset on value of type bool in /home/m/menemtpu/pocki.top/public_html/wp-content/themes/root/inc/admin-ad.php on line 328
Симптомы остеохондроза позвоночника
Остеохондрозом позвоночника называется разрушительный процесс суставов. Во время заболевания происходит повреждение межпозвоночных дисков, а хрящевая ткань постепенно грубеет, теряя свою эластичность. Остеохондроз позвоночника становится причиной боли в спине в 75% случаев. Сегодня эта проблема касается каждого второго в возрасте старше 25-ти лет.
Обычно остеохондроз протекает с преимущественным поражением определенного отдела позвоночника:
- остеохондроз шейного отдела позвоночника:
- острые режущие боли в шее и руке, усиливающиеся при минимальной нагрузке на руку, кашле;
- чувство онемения, жжения, покалывания в руке, которое распространяется от плеча к пальцам;
- затылочная головная боль (чаще в утренние часы), распространяющаяся на теменно-височную область, усиливающаяся при движениях шеи;
- шум в ушах, головокружение, снижение остроты зрения и слуха при резком повороте головы.
- остеохондроз грудного отдела позвоночника:
- ноющая тупая (жгучая) боль в области спины, между лопатками;
- сильная боль при поколачивании остистых отростков позвонков;
- межреберная боль, усиливающаяся при глубоком дыхании.
- остеохондроз поясничного отдела позвоночника:
- пояснично-крестцовая боль с распространением на ногу или боль только в ноге;
- тупая ноющая боль, усиливающаяся при резких движениях, при попытке поднятия тяжести, тряской езде, длительном пребывании в стоячем положении;
- онемение, покалывание ног, чувство бегания мурашек, зуд.
Следует знать, что симптомы остеохондроза довольно схожи с многими симптомами грозных заболеваний (инфаркт миокарда, почечная колика, внематочная беременность…), поэтому, при впервые возникшем приступе заболевания необходим вызов кареты скорой помощи, чтобы оперативно установить предварительный диагноз, и получить неотложную медицинскую помощь при ее необходимости.
Поскольку лечение остеохондроза наиболее эффективно на первых этапах заболевания, то при наличии вышеуказанных симптомов необходим визит к врачу.
Лечение остеохондроза
Диагноз ставится на основе общего врачебного осмотра и дополнительных исследований больного:
- рентгенография позвоночника;
- МРТ при подозрении на позвоночную грыжу;
- ультразвуковая допплерография.
В остром периоде болезни, при сильных болях рекомендован постельный домашний режим. Для уменьшения болей поясницу фиксируют поясом штангиста или противорадикулитным корсетом, при поражении шейного отдела позвоночника применяют воротник Шанца. Применение каких-либо посторонних источников тепла противопоказано. Рекомендовано использовать тепло собственного тела, сохранив его при помощи шерстяной ткани.
При уменьшении болей лечение дополняется процедурами в поликлинике: массаж, физиотерапия… После выздоровления обязательно нужно выполнять физические упражнения, направленные на укрепление мышц спины, не допускать переохлаждения поясницы и шеи.
В крайних ситуациях проводится хирургическое лечение, заключающееся в декомпрессии спинного мозга и спинномозговых корешков, удалении части межпозвонкового диска или грыжи диска:
- показания к срочной операции — сдавливание спинного мозга, сопровождающееся параличом мышц конечностей;
- показания к плановой операции — рецидивирующее течение хронического остеохондроза, не поддающееся консервативной терапии.
- лечь на жесткую постель;
- приложить на 5-7 минут холод (мешочек со льдом) к очагу болезненности, что способствует уменьшению отека;
- лечение льдом можно продолжать в течение 2 суток, после этого переходят на лечение теплом (электрогрелка, мешочек с солью, синяя лампа);
- вставать с кровати надо осторожно, не нагружая мышцы спины — лучше всего скатываться медленно и осторожно;
- спать необходимо на твердой постели (проще всего подстелить под матрас чертежную доску, если таковая имеется, или лист ДСП);
- спать в позе «плода» в утробе матери или буквы S;
- если нет язвенной болезни, можно в качестве обезболивающего средства принимать настой коры ивы белой 3-4 раза в день по 100 мл.
- делать по 10-15 отжиманий 2-3 раза в день от пола;
- плавание по суше — лежа на полу на животе поднять левую руку и ногу и держать в поднятом положении 2-3 секунды, затем опустить и проделать ту же процедуру с правой рукой и ногой;
- хорошо помогает при острых болях в спине «настоящее» плавание в бассейне с теплой водой;
- в положении лежа на спине, положите руки на плечи, приподнимите голову и плечи так высоко, как только сможете, оставайтесь в таком положении 2-3 секунды, опустите голову и плечи на пол и отдохните несколько секунд (повторить 3-4 раза);
- крутите педали велотренажера несколько раз в день по 3-5 минут, для снижения боли и разработки мышц спины.
ВНИМАНИЕ! Приведенная на данном сайте информация носит справочный характер. Ставить диагноз и назначать лечение может только врач-специалист в конкретной области.
Лекарства при остеохондрозе
Медпрепараты принимаются по назначению врача и под его контролем:
- обезболивающие и противовоспалительные препараты для приема внутрь: вольтарен, бруфен ретард, флексен, долак, кетанов, кеторол, анальгин, баралгин М, апонид, нимесил, эразон, темпалгин;
- седативные препараты: экстракт валерианы, настойка пустырника, ново-пассит, беллоид, белласпон, персен;
- обезболивающие и противовоспалительные препараты для наружного применения: вольтарен эмульгель, дикловит, долгит, фастум гель, флексен, альдоспрей, финальгель, бутадион;
- отвлекающие и раздражающие препараты: апизартрон, випросал В, капсикам, финалгон, эспол, эфкамон.
Источник
Остеохондроз шейного отдела (код по МКБ 10 М 42.03) часто становится причиной таких неприятных симптомов, как головная боль, шум в ушах, головокружение. Патология относится к распространенным и может поражать даже молодых людей, но чаще всего диагностируется у пациентов после 40 лет.
Содержание:
- Причины патологии
- Степени остеохондроза шейного отдела
- Симптоматика патологии
- Диагностические мероприятия
Толчком к дегенеративно-дистрофическим изменениям в межпозвоночных дисках становится гиподинамия, возникающая из-за малоподвижного образа жизни. Если вовремя не обратиться к врачу, могут возникнуть такие осложнения, как синдром нижней косой мышцы головы, парестезии (нарушения чувствительности) кожи подзатылка и затылка.
Причины патологии
Различают шейный остеохондроз физиологический и патологический. В первом случае пульпозное ядро с возрастом постепенно заменяется фиброзной тканью и теряет большую часть амортизационных свойств. Во втором фиброзное кольцо покрывается мелкими трещинами, межпозвонковый диск уплощается, провоцируя нестабильность пораженного отдела позвоночника.
Даже у молодых людей начало остеохондроза связывают со старением организма, что неудивительно в условиях гиподинамии. Однако толчком к прогрессированию болезни могут стать самые разные факторы:
- лишний вес;
- длительная однообразная поза (опущенная вниз у офисных работников или отклоненная назад у людей строительных специальностей, таких как маляры, голова);
- затяжной стресс, депрессия;
- «простуженная» шея;
- аномалии в строении позвоночника;
- травмы шейного отдела;
- аутоиммунные патологии, приводящие к дегенеративно-дистрофическим процессам в межпозвонковых дисках.
На заметку. Самостоятельное лечение шейного остеохондроза чревато инвалидизацией. Комплекс терапевтических мероприятий должен подобрать врач.
Степени остеохондроза шейного отдела
Течение заболевания условно делят на три стадии:
- 1 стадия – наблюдается некоторая скованность, но двигательная активность не ограничена, зрачки больного сильно расширены;
- 2 стадия – межпозвонковый диск проседает, теряет амортизационные свойства, тела позвонков сближаются, больной ощущает сильную боль в шее, которая ослабевает, если поддерживать голову руками;
- 3 стадия – сильные боли, разрастания остеофитов, потеря подвижности шейным отделом, онемении кожи над пораженными участками позвоночника, а также верхних конечностей.
На заметку. Не стоит запускать шейный остеохондроз. На третьей стадии единственным вариантом лечения становится оперативное вмешательство.
Симптоматика патологии
Симптомы шейного остеохондроза подразделяются на несколько синдромов (сочетание нескольких симптомов);
- нижней косой мышцы головы;
- позвоночной артерии;
- вертебральный;
- корешковый;
- кардиальный.
Внимательно посмотрите видео ниже. В нем доступным языком рассказывается. что такое шейный остеохондроз.
Синдром нижней косой мышцы головы
Нижняя косая головная мышцы крепится к позвонкам CI и CII, соответственно к поперечному и остистому отросткам. Она обеспечивает плавные повороты головы, заменяя собой вращательные мышцы. Так называемое «отлеживание шеи» – это ни что иное, как спазм нижней косой мышцы по причине развития шейного остеохондроза. Результатом становится:
- пережатие позвоночной артерии;
- пережатие большого затылочного нерва.
Пережатие позвоночной артерии
Больной испытывает ломящую (ноющую) боль в затылочной части головы либо в верхней части шеи (цервикокраниалгия). Болевой синдром постоянный, без приступов. В случае длительной нагрузки на спазмированные мышцы в шейно-воротниковой зоне могут наблюдаться парестезии – чувство онемения, а также «бегание мурашек», покалывание, жжение в зоне макушки головы и затылка (зона снятия шлема).
При пальпации аксиса выявляется ощутимая болезненность в месте крепления косой мышцы. При проведении новокаиновой блокады и постизометрической релаксации (остеопатическая коррекция) симптомы исчезают, что позволяет врачу с точностью до 100% поставить диагноз. Также наблюдается болевой синдром в области глаз в сочетании со светобоязнью либо звукобоязнью (не всегда), головокружение.
Пережатие большого затылочного нерва
Боли постоянные, интенсивные, стреляющие. Наблюдается вынужденное положении головы – цервикокраниалгическая кривошея. Боль может усиливаться, но не резко, а постепенно, обычно при длительном пребывании в неудобной позе либо при повороте головы в сторону, противоположную спазмированной мышце.
На фото ниже видно явное изменение нормального положения тела (цервикокраниалгическая кривошея).
На заметку. Шейный остеохондроз требует дифференции с мигренью и невралгией тройничного нерва.
Синдром позвоночной артерии
Это симптокомплекс, вызванные снижением кровообращения в базилярной и позвоночной артериях, что провоцирует:
- головную боль;
- тугоухость;
- зрительные нарушения – полное отсутствие зрения (кратковременное или долговременное), выпадение полей, мушки перед глазами, внезапные потемнения;
- астенический синдром (перепады настроения, плаксивость, быстрая утомляемость, вялость, апатия);
- головокружение;
- обмороки.
На заметку. При длительном сдавливании артерий развивается стойкая ишемия головного мозга, которая характеризуется тошнотой, рвотой, нарушением координации движений.
Вертебральный синдром
Возникает при компрессии сосудов, питающих головной мозг, остеофитами, обычно на уровне позвонков CV и CVI, намного реже в сегментах CIV и CV, CVI и CVII. Связано это с физиологическим строением – артерия располагается близко к этим сегментам.
Симптоматика:
- головные боли – разная от ноющей до пульсирующей, постоянной или приступообразной, затрагивается зону от лба до затылка;
- головокружения;
- потеря ориентации в пространстве;
- зрительные нарушения;
- проблемы со слухом.
Также как и при синдроме позвоночной артерии при длительном сдавливании сосудов в головном мозге отмечаются ишемические очаги. Человек может при резком наклоне или повороте головы упасть, сохраняя ясность сознания (дроп-атака).
Корешковый синдром
Симптомы различаются в зависимости от того, какие нервные корешки сдавлены:
- CI – головная боль. онемение затылка;
- CII – симптоматика ущемление на уровне CI плюс ослабление мышц подбородка;
- CIII – боль в шее (обычно с одной стороны), возможны проблемы с глотанием, ощущение онемения руки со стороны поражения;
- CIV – боли в шейно-плечевой зоне, в районе ключицы и лопатки;
- CV – слабость плечевого сустава на стороне поражения, болевой синдром с внутренней стороны плеча, онемение этой же зоны;
- CVI – боль затрагивает большую зону – от пораженной стороны шеи до кончиков пальцев руки, расположенной на той же стороне, слабеет бицепс;
- CVII – те же симптомы, что и CVI, слабеет трицепс.
Кардиальный синдром
Симптоматика напоминает приступ стенокардии, что часто приводит к неправильной постановке диагноза и, соответственно, неверному лечению. Спазм сердечной мышцы – рефлекторный ответ на пережатие нервных корешков в нижней части шеи. При кардиальном синдроме раздражается большая грудная мышца и (или) диафрагмальный нерв.
Симптомы вне обострения:
- длительные, внезапно возникающие, боли, которые усиливаются при кашле, чихании;
- реакция на нитроглицерин и подобные препараты отсутствует;
- ЭКГ не показывает нарушения кровообращения;
- «быстрый пульс» и экстрасистолия (сильные удары с последующим «замиранием» сердца).
Симптомы при обострении:
- головные боли;
- болевой синдром в подвздошной зоне;
- нарушение зрительных и слуховых функций;
- усиление тонуса шейных мышц;
- в зоне поражения больной ощущает покалывания, зябкость, жжение;
- резкие перепады настроения, усталость, апатия, трудности с концентрацией внимания.
Диагностические мероприятия
Основной метод диагностики при шейном остеохондрозе – магнитно-резонансная томография. Он безопасен и высоко информативен. При помощи МРТ-диагностики можно:
- увидеть пережатые сосуды и нервы;
- рассмотреть межпозвонковые диски вплоть до состояния пульпозного ядра;
- оценить нагрузку на шейный отдел;
- выявить деформации тел позвонков.
Врач начинает общение с пациентом с беседы и физикального осмотра. В ходе сбора анамнеза уточняются субъективные признак, беспокоящие пациента, по которым ставится предварительный диагноз.
На заметку. Кроме МРТ может назначаться рентген (в прямой и боковой проекциях) и компьютерная томография (с контрастом и без), а также УЗ-диагностика сосудов шеи, дуплексное сканирование.
Шейный остеохондроз – тяжелая патология, требующая квалифицированного подхода к диагностике и лечению. Ставит себе диагноз и заниматься самостоятельной терапией – это путь к инвалидности.
Источник
Если у вас возникли неприятные ощущения в шейном отделе, самое время задуматься о приеме к врачу
Шейный отдел позвоночника состоит из семи верхних позвонков, связанных между собой межпозвоночными дисками. Признаки остеохондроза шейного отдела позвоночника характеризуются множеством неприятных ощущений в области шеи и воротниковой зоны.
Симптомы заболевания разнообразны. Зачастую признаки остеохондроза распространяются на другие части тела, защемление нервных корешков влияет на всю структуру.
Причины развития болезни
На сегодняшний день все причины недуга не изучены окончательно. Основные из них:
- малоподвижный образ жизни;
- неправильное питание;
- ожирение;
- неправильная осанка;
- неправильный обмен веществ;
- неудобная постель;
- опухоли позвоночника;
- вибрация.
Распространённой причиной резких болей являются мышечные спазмы, эти явления возникают из-за неправильного распределения нагрузки на позвоночный столб.
Инфекционные заболевания, ревматоидный артрит, возрастной износ шейных позвонков, функциональное нарушение связок тоже могут быть причинами возникновения недуга.
Дистрофия приводит к мелким травмам позвонков, не проявляющихся в первое время. Со временем эти повреждения суммируются и приводят к аномальному износу позвонков, ослаблению соединительной ткани. Когда это происходит, внезапный стресс, травма, все это может вызвать остеохондроз. Процесс дегенерации иногда называют спондилёзом шейного отдела позвоночника.
Симптоматические проявления, сопровождающие больного
На рисунке показана схема позвоночного столба
Остеохондроз шеи протекает достаточно медленно. В некоторых случаях признаки шейного остеохондроза не проявляются, поэтому зачастую его обнаруживают на последних стадиях развития. Некоторые пациенты утверждают, что слышали хруст в шейном отделе, после чего возникала боль.
Наиболее часто встречающиеся симптомы:
- Боль в шейном отделе.
- Головокружение.
- Краниалгия.
- Глоточные симптомы.
- Нехватка воздуха.
- Нарушение зрения.
- Нестабильность артериального давления.
- Изменение температуры тела.
Указанные выше симптомы являются предвестниками и других болезней. Признаки схожи с симптомами заболеваний сердечно-сосудистой системы. В связи с этим врачи могут поставить неправильный диагноз, поэтому требуют прохождения рентгенографического исследования, МРТ, КТ.
Последним стадиям остеохондроза шейного отдела характерно сильное нарушение подвижности: шея не сгибается, мышцы становятся упругими, при поворотах больной испытывает адские мучения. Болевой синдром распространяется на область шеи и воротниковую зону.
Неврологические проявления недуга
Дегенеративные изменения диска и сегментов позвоночника приводят к ряду различных патологических состояний, вызывающих проблемы в повседневной жизни. К ним относятся: ригидность затылочных мышц, цервикалгия, корешковый синдром, стеноз позвоночного канала. Незначительные травмы могут вызвать остеохондроз, сопровождаются болью в течение нескольких дней, затем исчезают либо продолжают беспокоить.
Рассмотрим патологические состояния:
- Ригидность затылочных мышц возникает из-за дефектов межпозвоночных дисков. Ригидность вызвана нарушением иннервации мышц шейного отдела.
- Цервикалгия — боли, возникающие в области шеи, сопровождающиеся сильнейшими спазмами. Вызывает напряжение мышц до такой степени, что подвижность сильно ограничивается.
- Корешковый синдром возникает из-за раздражения нерва, появляющегося вследствие дегенеративных изменений позвоночного столба.
- Стеноз позвоночного канала является серьёзной проблемой, вызванной дегенерацией позвоночных сегментов в шейном отделе. Это состояние вызывают остеофиты на поздних стадиях развития остеохондроза. При стенозе костные образования приобретают форму шпор, делая позвоночный канал меньше. Шпоры начинают давить на нервные корешки позвоночника, вызывая симптомы онемения, покалывания, боли в конечностях.
Особенности болевого синдрома и головокружения
Боль в шейном отделе позвоночного столба — одна из распространённых проблем, затрагивающих людей во всём мире. Недавнее исследование показало, что 7 из 10 людей страдают от тяжёлых последствий боли. Было отмечено, что большинство людей, страдающих от болей, пренебрегают её проявлениями, не обращаясь за помощью.
Если у вас частые боли в шейном отделе, это повод задуматься
Боль может начинаться в любой из структур шеи (мышцах, нервах, амортизирующих дисках), вызывает дискомфорт при движении шеей. Симптомы боли являются первым «звоночком» о его наличии. Врачи называют такие боли механическими (приходят при поворотах шеей).
Симптомы болей характеризуются следующими проявлениями:
- сдавливание шеи;
- спазматические ощущения;
- ноющие боли ниже шеи;
- раздражённость;
- бессонница.
Пациенты, страдающие болями, жалуются на плохое самочувствие после физических нагрузок. Болевой синдром приобретает стреляющий характер.
Зачастую симптомы боли проявляются наряду с головокружением. Головокружение — нарушение равновесия. Оно часто сопровождается чувством неуверенности, является следствием падений. Выделяют следующие симптомы головокружения:
- Потеря ориентации.
- Снижение слуха, звон в ушах.
- Неуверенная походка.
- Ощущение падения.
- Тошнота и рвота.
- Потливость.
Мигрень шеи на фоне заболевания
Синдром шейной мигрени — один из видов болевого синдрома. Получил синдром такое название, потому что симптомы мигрени и краниалгии схожи. Клинический признак в обоих случаях один — болевой синдром одной половины головы.
Боль начинается с затылочной доли, достаточно быстро переходя на теменную и височную области с одной стороны. Существуют случаи, когда мигрень затрагивала лобную долю, с иррадиацией в глазное яблоко. Подобное состояние больного может длиться двое суток, ни один анальгетик не помогает. Причём малейшие повороты шеей, глазами, головой усиливают мигрень. Необходимо устранение причины, а не симптомов.
Его причина прячется в нарушении кровообращения в шейном отделе позвоночника, вызывая сильнейшие спазмы.
Симптомы боли при запущенном остеохондрозе шеи:
- отдающий болевой синдром в лопатку, предплечье;
- мигрень имеет тупой, давящий характер;
- боли в области сердца;
- нарастающие болевые ощущения.
Если существует нарушение кровообращения мозга, то мигрени становятся хроническими. Появляется ощущения комка в горле.
Единственный способ облегчить состояние пациента, обеспечить максимальную неподвижность шейного отдела позвоночника. Назначать лечение бесполезно, необходимо лечить заболевание всеми доступными способами. Тогда симптомы прекратятся, боли начнут проходить. Остеохондроз шейного отдела требует квалифицированную помощь. Своевременное обнаружение болезни предотвратит проявление многих симптомов. Эффективное лечение поспособствует уменьшению болей.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться статьей:
Источник
Жалобы на колющие боли в левой половине грудной клетки средней интенсивности,
без иррадиации. Боли усиливаются при поворотах туловища, глубоком вдохе. Других
жалоб нет.
Анамнез. Со слов пациента,
страдает ГБ, ИБС, остеохондрозом позвоночника. Постоянно лекарства не
принимает, эпизодически – энап, коринфар, найз, нитроглицерин. В поликлинике
наблюдается редко. Последние несколько дней отмечаются вышеуказанные боли,
самостоятельно принимал анальгин, найз, местно – кетонал с небольшим
положительным эффектом. Сегодня боли усилились, вызвал СМП. До приезда «скорой»
прием лекарств отрицает. Подобные боли были ранее, назначалось амбулаторное
лечение, название препаратов не помнит. Аллергоанамнез не отягощен.
Эпиданамнез: выезд из Москвы
последний месяц, пребывание в тропических странах последние 3 года, контакт с
инфекциями отрицает.
Объективно. Общее состояние средней
тяжести, сознание ясное. Шкала Глазго 15 баллов. Положение активное – в
пределах квартиры. Кожные покровы сухие, обычной окраски. Тургор в норме. Сыпи
нет. Зев чистый. Миндалины не увеличены. Лимфоузлы не пальпируются. Пролежней нет.
Отёков нет. Температура 36,5.
Органы дыхания: ЧДД 18 в минуту,
одышки и патологического дыхания нет. Аускультативно: дыхание везикулярное,
прослушивается во всех отделах легких. Хрипов нет. Крепитации нет. Перкуторный
звук легочный над всей поверхностью. Кашля и выделения мокроты нет.
Органы кровообращения: Пульс 70 в
минуту, ритмичный. Наполнение удовлетворительное, ЧСС 70 минуту, дефицита
пульса нет. АД 120/80 мм, привычное — 120/80 мм, максимальное – 140/90
мм. Тоны сердца приглушены. Шума нет. Шума трения перикарда нет. Акцента тонов
нет.
Органы пищеварения. Язык влажный,
чистый. Форма живота правильная, живот мягкий, не напряжен, безболезненный при
пальпации. Симптомы Образцова, Ровзинга, Ситк
