Клинические проявления при остеохондрозе
Остеохондроз — клиническая картина
Остеохондрозом называем дегенеративное поражение позвоночника. В ходе этого заболевания разрушаются межпозвоночные диски, суставы и связки позвоночника.
Остеохондроз является крайне распространенным заболеванием. Риск развития этой болезни значительно возрастает с возрастом, поэтому в некоторой степени остеохондроз можно рассматривать как процесс старения позвоночника.
Клинические проявления остеохондроза (симптомы болезни) включают статические (нарушение осанки) и неврологические нарушения. На поздних стадиях болезни клиническую картину дополняют трофические и сосудистые расстройства внутренних органов. Ниже рассмотрим основные симптомы остеохондроза.
Механизм развития симптомов при остеохондрозе
Болезнь остеохондроз развивается медленно, но необратимо. При этом симптомы болезни появляются в строгой зависимости от степени разрушения позвоночного столба и повреждения нервных структур.
Как известно, при остеохондрозе в первую очередь повреждаются межпозвоночные диски и суставы позвоночника. Разрушение межпозвоночного диска приводит к уменьшению его высоты и выпячиванию студенистого ядра (эластичное тело, расположенное в центре межпозвоночного диска) с образованием грыжи.
Основные симптомы остеохондроза, в зависимости от механизма их образования, можно разделить на несколько основных групп:
- Статические – нарушение формы позвоночника, ходьбы и сидения из-за нестабильности определенного сегмента позвоночного столба. При значительном поражении межпозвоночного диска у больных остеохондрозом развивается патологическая подвижность позвоночника (обычно ограниченная пораженным сегментом), которая в свою очередь приводит к деформации позвоночника по типу сколиоза (выпячивание позвоночника в сторону), кифоза (патологическое выпячивание позвоночника назад), лордоза (патологическое выпячивание позвоночника вперед). Ограничение подвижности у больных остеохондрозом вызвано главным образом повреждением мелких суставов позвоночника.
- Неврологические – нарушение чувствительной и моторной (двигательной) иннервации периферических отделов (туловище, конечности). Основным неврологическим признаком остеохондроза является болевой синдром, развивающийся либо в случае раздражения, либо в случае сдавления (компрессии) корешков спинного мозга. В начале заболевания боли носят локальный характер (болезненность ощущается в пораженном сегменте позвоночника). При вовлечении в процесс задней части межпозвоночного диска и образовании межпозвоночной грыжи боли распространяются на периферию – кожные сегменты, иннервируемые поврежденным спинномозговым корешком. Знание соматотопии (сегментарное распределение иннервации тела) помогает определить место поражения позвоночника исходя только из специфики болевого синдрома. При сильной компрессии спинномозгового корешка может развиться выпадение его функции – полная потеря чувствительности в сегменте тела, иннервируемом этим корешком. Двигательные нарушения при остеохондрозе развиваются гораздо реже чувствительных. Обычно они развиваются при компрессии передних (двигательных) корешков спинного мозга. Тип двигательного нарушения зависит от степени повреждения последних – от легкого пареза до паралича. Иногда двигательные нарушения (например, спастическая кривошея) развиваются рефлекторно – в ответ на раздражение чувствительного корешка возникает стойкое сокращение мышц в пораженном сегменте.
- Сосудистые нарушения могут развиваться двумя способами: из-за компрессии кровеносного сосуда или из-за нарушения его симпатической иннервации. Первый тип сосудистых нарушений чаще всего развивается в шейном отделе, в котом шейные артерии, питающие спинной и головной мозг, проходят в узком канале, образованном отверстиями поперечных отростков шейных позвонков. При остеохондрозе происходит деформация этого канала за счет разрастания соединительной и костной ткани. Сдавление шейных артерий проявляется головной болью, периодическими головокружениями и даже эпизодами потери сознания. Сосудистые нарушения симпатического характера развиваются в случае раздражения симпатического нервного сплетения (эта часть нервной системы вызывает спазм кровеносных сосудов). В результате этого периферические сосуды подвергаются длительному спазму, что в свою очередь вызывает нарушение циркуляции крови в органах и тканях.
- Трофические нарушения носят смешанный нейро-сосудистый характер: с одной стороны дистрофические процессы в органах и тканях возникают из-за недостатка крови, а с другой стороны из-за нарушения иннервации.
Начальные стадии остеохондроза характеризуются сегментарным повреждением позвоночного столба. Клинические проявления болезни зависят от места повреждения позвоночника. Как известно, позвоночный столб состоит из следующих сегментов: шейный отдел (7 позвонков), грудной отдел (12 позвонков), поясничный отдел (5 позвонков), крестцовый отдел (5 позвонков) и копчиковый отдел (2-4 позвонка). Ниже рассмотрим, какие симптомы остеохондроза развиваются при поражении определенного сегмента позвоночника.
Симптомы остеохондроза при поражении шейного отдела позвоночника
Статические нарушения шейного отдела представлены подвывихами позвонков и ограничением подвижности этого отдела позвоночника.
Неврологические нарушения при остеохондрозе шейного отдела позвоночника проявляются в виде болей и нарушений чувствительности в области шеи, плеч и рук. Гораздо реже могут возникать боли по типу кардиалгии (боли в области сердца) и френикохолецистопатии (боли в области желчного пузыря). Обычно болевой синдром охватывает сразу несколько зон сразу (например, затылок, плечо и рука). Как правило, боли усиливаются при выполнении движений в шейном отделе позвоночника. Наиболее тяжелые нарушения возникают при сильном сжатии спинномозговых корешков на этом уровне – парез и паралич рук.
Сосудистые нарушения при остеохондрозе шейного отдела представлены головной болью, потерей сознания, нарушениями зрения.
Симптомы остеохондроза при поражении грудного отдела позвоночника
Болевой синдром при остеохондрозе грудного отдела позвоночника охватывает область грудной клетки и верхней части живота. Больные жалуются на острую боль в спине и боку, которая усиливается во время движений, а также при перемене погоды и в ночное время. В некоторых случаях, болевой синдром при остеохондрозе грудного отдела позвоночника, может быть настолько выраженным, что возникает подозрение на такие заболевания как острый аппендицит, острый холецистит, почечная колика. В грудном отделе спинного мозга расположены важные вегетативные центры, регулирующие деятельность внутренних органов, поэтому остеохондроз этого отдела позвоночника может сопровождаться нарушением функции трахеи (сухой кашель, потеря голоса), желудка («голодные» ночные боли в желудке), сердца (приступы стенокардии, нарушения ритма).
Симптомы остеохондроза при поражении пояснично-крестцового отдела позвоночника
Проявления остеохондроза этого сегмента позвоночника во многом схожи с симптомами поражения других отделов позвоночника. Наиболее распространенным является болевой синдром, который в данном случае локализуется в области поясницы и нижних конечностей. Как правило, боли носят хронический характер и усиливаются при выполнении движений (например, поворот в туловища).
Люмбаго – один их характерных симптомов остеохондроза поясничного отдела позвоночника. Это сильные, «простреливающие» боли, которые возникают в основном во время физических усилий и проходят спустя несколько минут после появления.
При поражении отдельных корешков сегментов спинного мозга боли могут носить ограниченный характер, локализуясь в одной из конечностей или определенной части конечности.
Вегетативные нарушения при пояснично-крестцовом остеохондрозе представлены нарушением деятельность внутренних органов: недержание или задержка мочи, атония прямой кишки, нарушения половой функции у мужчин, нарушения менструального цикла у женщин.
Зависимость симптомов от периода заболевания
В развитии остеохондроза различают периоды обострения и ремиссии. В свою очередь период обострения складывается из трех фаз: фаза прогрессирования, стационарная фаза и фаза регресса клинических симптомов.
Обострение остеохондроза может быть вызвано физическими нагрузками, сильным стрессом или переутомлением. В период обострения наблюдается усиление всех симптомов болезней: появление сильных болей, нарушения деятельности внутренних органов, сосудистые расстройства. В стационарной фазе периода обострения симптомы достигнув максимума проявления, начинают постепенно спадать – переход в фазу регрессии симптомов.
В период ремиссии симптомы заболевания носят стертый характер и проявляются только при выполнении физических нагрузок или при длительном поддержании неудобной позиции тела.
Длительное течение остеохондроза приводит к инвалидизации человека. Само по себе заболевание сопровождается значительными физическими страданиями, а осложнения этой болезни могут быть очень опасными для здоровья. Часто симптомы начальный стадий остеохондроза списываются на так называемое «отложение солей в спине». Стоит сразу заметить, что такой болезни не существует. При первом появлении описанных выше симптомов нужно обратиться за консультацией к врачу. Правильно назначенное лечение может значительно замедлить течение болезни и помочь избежать возникновения осложнений.
Библиография:
- Жарков П.Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей М. : Медицина, 1994
- Епифанов В.А. Остеохондроз позвоночника: диагностика, лечение, профилатика) : Рук.для, М. : МЕДпресс-информ, 2004
- Каменев Ю.Ф. Боль в пояснице при остеохондрозе позвоночника, Петрозаводск : ИнтелТек, 2004
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Источник
Дата публикации 31 октября 2017Обновлено 2 апреля 2020
Определение болезни. Причины заболевания
От редакции: «остеохондроз позвоночника» — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет.[1]
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Дегенеративные изменения позвоночника происходят вследствие:
- избыточной статической или динамической нагрузки на позвоночник (например, поднятие тяжестей);
- наследственной предрасположенности;
- подтвержденных травм позвоночника в прошлом.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы остеохондроза
Основной симптом остеохондроза — болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
- локальная местная боль;
- отраженная (рефлекторная боль), связанная с поражением костно-мышечных (фасциальных) структур;
- корешковый синдром (радикулопатия), вызванный раздражением или сдавлением спино-мозговых корешков;
- миелопатия – боль, возникшая в результате сдавления спинного мозга или его сосудов.[3][4]
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация.[5]
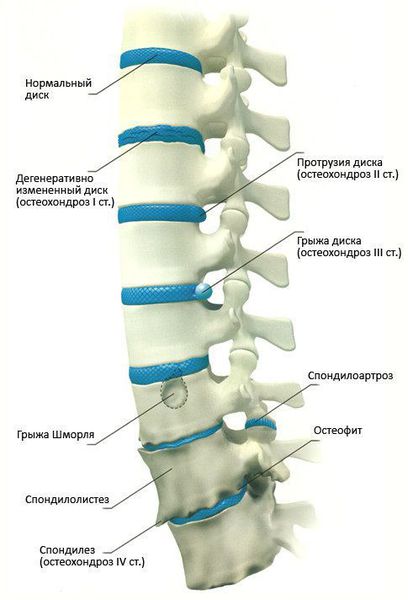
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
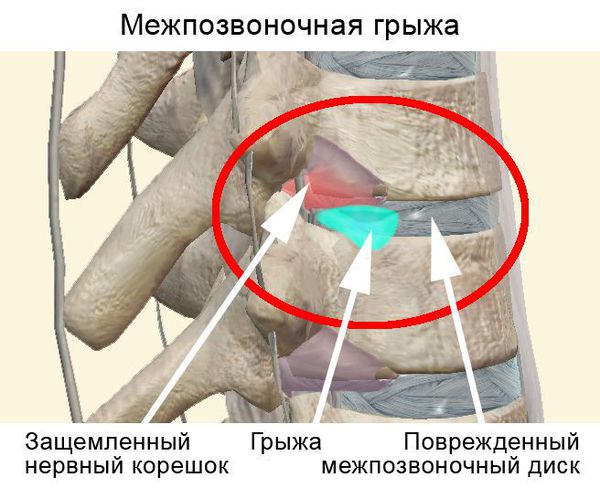
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска).[6]
Классификация и стадии развития остеохондроза
С точки зрения локализации выделяют следующие разновидности заболевания:
- люмбалгия — боль в поясничном (пояснично-крестцовом) отделе спины;
- люмбоишиалгия — боль в спине, отдающая в ноги;
- люмбаго — поясничный прострел, т.е. острая интенсивная боль в пояснице;
- торакалгия — боль в грудной клетке;
- цервикалгия, цервикобрахиалгия — боль в шее и верхних конечностях.
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
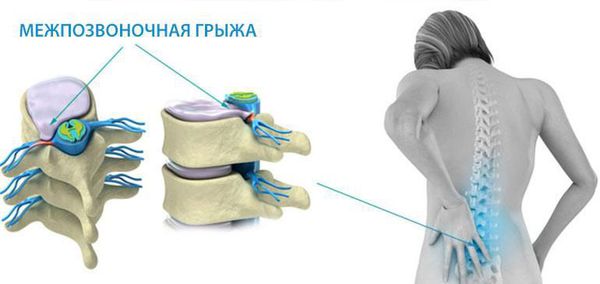
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки.[7]
Осложнения остеохондроза
- Симптом люмбаго. На ранних стадиях отмечается возникновение периодических болей как реакции на какое-либо действие, например, как результат резкого движения, поднятия тяжестей, сильной нагрузки (длительной прогулки), долгого нахождения в обездвиженном положении. Этот вид боли знаком многим и описывается как «прихватило». Отличается редким возникновением, активизацией при движении и практически не проявляется в статичном положении. У этого вида боли нет серьезных последствий, и он самостоятельно проходит в течение недели.
- Люмбалгия. Этот вид боли имеет свойство обостряться при переохлаждении, имея интенсивные проявления во время движения. Не является реакцией на нагрузку на позвоночник, при неподвижном состоянии не прекращается, хотя стихает, оставляя ноющее ощущение.
- Люмбоишиалгия. Боль отдает в соседние отделы. Поясничный остеохондроз характеризуется иррадированием боли в ногу, грудной — в область руки или сердца; шейный проявляется мигренями.
- Судороги. Им часто подвергается трехглавая мышца голени. Помимо прочего, отмечается появление очень сильной боли при прикосновении в области спины или ноги.
- Кокцигодиния. Иррадирует в область копчика или паха. Боль ноющего, жгучего, сверлящего характера, которая может резко ограничить физическую активность больного.[8]
Диагностика остеохондроза
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
- патологическую подвижность позвонков;
- смещение их тел;
- обызвествление диска (отложение солей);
- равномерное сужение межпозвонковой щели в поясничном и шейном отделах, а в грудном отделе сужение клиновидное;
- образование остеофитов (краевых разрастаний);
- образование на границе с пораженным диском уплотнения (краевого склероза).
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм.[9]
Лечение остеохондроза
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, методы постизометрической релаксации (например, мануальной терапии или иглорефлексотерапии).
Одним из наиболее эффективных средств быстрого купирования болевого синдрома остановки прогрессирования заболевания является местное инъекционное введение анестетиков и противовоспалительных препаратов (паравертебральные блокады). Данная процедура проводится только квалифицированным врачом, т.к. при инъекционном введении лечебного состава задействуются специальные триггерные точки в околопозвоночном пространстве).
Также для снятия местного воспаления могут применяться аппликации с противовоспалительными средствами.
Оперативное вмешательство показано только в редких случаях,[10] когда имеет место:
- острое сдавление межпозвонковых корешков в нижних отделах позвоночника (так называемый, синдром «конского хвоста»), сопрвождающееся нарастанием нижнего парапареза (обездвиживания нижних конечностей) и нарушением тазовых функций (мочеиспускания, дефекации, эрекции);
- сдавление спиномозговового корешка, вызывающее нарастающий парапарез (обездвиживание конечностей);
- тяжелый болевом синдром, не поддающийся консервативному лечению в течение 6-8 недель;
- стеноз (сужение) позвоночного канала, латерального кармана или межпозвонкового отверстия.
При лечении хронических болевых синдромов применяются медикаментозные средства: аналгетики, противовоспалительные препараты, миорелаксанты, расслабляющие спазмированные мышцы. В некоторых случаях, если боль носит затяжной характер, применяются антидепрессанты и антиконвульсанты.
Наибольшую эффективность показывают курсовые лечебно-диагностические блокады, при которых происходит местное введение лекарственных средств в пораженный участок позвоночника.
Немедикаментозная терапия включает в себя массаж, лечебную гимнастику, мануальную терапию, физиотерапию и иглорефлексотерапию. Здесь следует особенно подчеркнуть, что некоторые из этих методов категорически нельзя применять в острой фазе заболевания.
Отсюда следует, что комплекс мер терапии остеохондроза должен назначаться только врачом индивидуально каждому пациенту.[11]
Прогноз. Профилактика
Как показывает практика, у большинства проявлений остеохондроза при правильно проведенной терапии происходит разрешение в течение 6 недель.
Однако неправильно подобранное лечение или самолечение может привести к тому, что болевой синдром перейдет в хроническую форму и будет способствовать отягощающим изменениям в позвоночнике в будущем.
При появлении болей в спине или конечностях прежде всего необходимо обратиться к квалифицированному специалисту для правильной постановки диагноза и назначения адекватного лечения.
Наиболее эффективным и действенным способом лечения большинства проявлений болей в спине является медикаментозная и инъекционная терапия, а также иглорефлексотерапия. Физиотерапия, в том числе лазеротерапия, массаж, спинальные манипуляции оказывают незначительный и нестойкий эффект, а в некоторых случаях могут быть и вовсе противопоказаны.
Современные методы лечения остеохондроза основаны на принципе преемственного лечения: то есть, быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов. В целях профилактики возникновения и развития остеохондроза можно порекомендовать, прежде всего, снижение массы тела (при ожирении) и регулярную физическую активность.
Регулярные занятия с техникой динамической мышечной стабилизации (йога, пилатес в рамках аэробной нагрузки) составляет основу реабилитации и профилактики болей в спине, способствует повышению сил и выносливости мышц позвоночника.[12]
Источник
