Клиника и лечение остеохондроза

Остеохондроз — болезнь позвоночника, сопровождающаяся дегенеративно-дистрофическими изменениями межпозвоночного диска, поражением тел смежных позвонков, вовлечением в процесс суставов и связочного аппарата позвоночного столба.
В неврологической практике остеохондроз делится по локализации на шейный, грудной и поясничный. По механизму развития болевого синдрома выделяют рефлекторную и компрессионную форму недуга. Первая из них возникает из-за рефлекторного напряжения иннервируемой мускулатуры, обусловленного тоническими, сосудистыми, вегетативными и дистрофическими нарушениями. Вторая является следствием сдавливания, натяжения, деформации корешков, нервов, сосуда или спинного мозга.
Заболевание характеризуется хроническими ноющими болями в области спины, онемением и ломотой конечностей. Болевые ощущения усиливаются при чрезмерной двигательной активности. Вследствие этого у больного возникает скованность движений, спазмирование мускулатуры пораженной зоны.
Шейный остеохондроз обычно сопровождается болями в руках и плечах, головокружениями, шумами в голове. Поражение грудного сектора позвоночника — болезненностью в области грудной клетки, сердца и других внутренних органов. Пояснично-крестцовые боли нередко отдают в ноги и органы малого таза.
В случае поражения нервных корешков отмечается стреляющая боль в комбинации с расстройством чувствительности, слабостью иннервируемой мускулатуры, понижением рефлексов.
Диагностические исследования
Диагностическое обследование при подозрении на остеохондроз помимо изучения жалоб пациента и сбора анамнеза включает проведение тщательного физикального осмотра. Во время него врач-невролог выявляет специфические клинические признаки недуга. Особое внимание уделяется правильной интерпретации неврологической симптоматики.
Также при постановке диагноза обязательно учитываются результаты инструментальных исследований:
- обзорной и функциональной спондилографии;
- контрастной миелографии и дискографии;
- компьютерной томографии (эффективна для обнаружения межпозвоночной грыжи или стеноза позвоночного канала);
- магнитно-резонансной томографии (обычно используется для диагностики протрузии и сдавления спинного мозга);
- электромиографии.
По отдельным показаниям назначаются консультации нейрохирурга, онколога, ревматолога, физиотерапевта. Дифференциальная диагностика проводится в отношении остеопороза, травматических повреждений и опухолей позвоночника, деформирующего спондилоартрита, ревматоидного артрита, отраженных болей при болезнях внутренних органов, коксартроза и др.
Основные этапы лечения
Лечение остеохондроза осуществляется по следующим направлениям:
- соблюдение режима поведения — больному рекомендуется избегать длительного сидения, подъема тяжестей;
- медикаментозное лечение — назначаются нестероидные противовоспалительные средства, миорелаксанты, хондропротекторы, противоотечные и улучшающие периферическую микроциркуляцию препараты;
- лечебная физкультура и гимнастика;
- иглорефлексотерапия и массаж;
- оперативное лечение (необходимость и объем хирургического вмешательства устанавливается нейрохирургом индивидуально для каждого пациента).
Источник
Остеохондроз позвоночника — это хроническое заболевание, при котором происходят дегенеративные изменения позвонков и находящихся между ними межпозвонковых дисков. В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) — МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
Этиология и патогенез
В той или иной степени остеохондроз позвоночника развивается у всех людей в возрасте и является одним из процессов старения организма. Раньше или позже в межпозвонковом диске возникают атрофические изменения, однако травмы, заболевания и различные перегрузки позвоночника способствуют более раннему возникновению остеохондроза. Наиболее часто встречается остеохондроз шейного отдела и остеохондроз поясничного отдела позвоночника.
Разработано около 10 теорий остеохондроза: сосудистая, гормональная, механическая, наследственная, инфекционно-аллергическая и другие. Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Считается, что основным моментом в возникновении остеохондроза является постоянная перегрузка позвоночно-двигательного сегмента, состоящего из двух соседних позвонков с расположенным между ними межпозвонковым диском. Такая перегрузка может возникать в результате двигательного стереотипа — осанка, индивидуальная манера сидеть и ходить. Нарушения осанки, сидение в неправильной позе, ходьба с неровным позвоночным столбом вызывают дополнительную нагрузку на диски, связки и мышцы позвоночника. Процесс может усугубляться из-за особенностей строения позвоночника и недостаточности трофики его тканей, обусловленных наследственными факторами. Чаще всего пороки в строении встречаются в шейном отделе (аномалия Кимерли, краниовертебральные аномалии, аномалия Киари) и приводят к сосудистым нарушениям и раннему появлению признаков остеохондроза шейного отдела позвоночника.
Возникновение остеохондроза поясничного отдела чаще связано с его перегрузкой при наклонах и подъемах тяжести. Здоровый межпозвоночный диск может выдерживать значительные нагрузки благодаря гидрофильности находящегося в его центре пульпозного ядра. Ядро содержит большое количество воды, а жидкости, как известно, мало сжимаемы. Разрыв здорового межпозвонкового диска может произойти при силе сдавления более 500 кг, в то время как измененный в результате остеохондроза диск разрывается при силе сдавления в 200 кг. Нагрузку в 200 кг испытывает поясничный отдел позвоночника человека весом 70 кг, когда он удерживает 15-ти килограммовый груз в положении наклона туловища вперед на 200. Такое большое давление обусловлено малой величиной пульпозного ядра. При увеличении наклона до 700 нагрузка на межпозвонковые диски составит 489 кг. Поэтому часто первые клинические проявления остеохондроза поясничного отдела позвоночника возникают во время или после подъема тяжестей, выполнения работы по дому, прополки на огороде и т. п.
При остеохондрозе пульпозное ядро теряет свои гидрофильные свойства. Это происходит из-за нарушений в его метаболизме или недостаточного поступления необходимых веществ. В результате межпозвонковый диск становится плоским и менее упругим, в его фиброзном кольце при нагрузке появляются радиальные трещины. Уменьшается расстояние между соседними позвонками и они смещаются по отношению друг к другу, при этом происходит смещение и в фасеточных (дугоотростчатых) суставах, соединяющих позвонки.
Разрушение соединительной ткани фиброзного кольца диска, связок и капсул фасеточных суставов вызывает реакцию иммунной системы и развитие асептического воспаления с отечностью фасеточных суставов и окружающих их тканей. Из-за смещения тел позвонков происходит растяжение капсул фасеточных суставов, а измененный межпозвонковый диск уже не так прочно фиксирует тела соседних позвонков. Формируется нестабильность позвоночного сегмента. Из-за нестабильности возможно ущемление корешка спинномозгового нерва с развитием корешкового синдрома. При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
Грыжа межпозвоночного диска образуется, когда диск смещается назад, происходит разрыв задней продольной связки и выпячивание части диска в спинномозговой канал. Если при этом в спинномозговой канал выдавливается пульпозное ядро диска, то такая грыжа называется разорвавшейся. Выраженность и длительность болей при такой грыже значительно больше, чем при неразорвавшейся. Грыжа диска может стать причиной корешкового синдрома или сдавления спинного мозга.
При остеохондрозе происходит разрастание костной ткани с образованием остеофитов — костных выростов на телах и отростках позвонков. Остеофиты также могут вызвать сдавление спинного мозга (компрессионную миелопатию) или стать причиной развития корешкового синдрома.
Симптомы остеохондроза позвоночника
Главным симптомом остеохондроза позвоночника является боль. Боль может быть острой с высокой интенсивностью, она усиливается при малейшем движении в пораженном сегменте и поэтому заставляет пациента принимать вынужденное положение. Так при остеохондрозе шейного отдела позвоночника пациент держит голову в наименее болезненной позе и не может ее повернуть, при остеохондрозе грудного отдела боль усиливается даже при глубоком дыхании, а при остеохондрозе поясничного отдела пациенту сложно садиться, вставать и ходить. Такой болевой синдром характерен для сдавления корешка спинномозгового нерва.
Примерно в 80% случаев наблюдается тупая боль постоянного характера и умеренной интенсивности. В подобных случаях при осмотре врачу необходимо дифференцировать проявления остеохондроза позвоночника от миозита мышц спины. Тупая боль при остеохондрозе обусловлена избыточным компенсаторным напряжением мышц, удерживающих пораженный позвоночно-двигательный сегмент, воспалительными изменениями или значительным растяжением межпозвонкового диска. У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела — медленно садятся и встают, избегают наклонов туловища.
Все симптомы остеохондроза, проявляющиеся только в районе позвоночного столба, относятся к вертебральному синдрому. Все изменения, локализующиеся вне позвоночника, формируют экстравертебральный синдром. Это могут быть боли по ходу периферических нервов при сдавлении их корешков на выходе из спинного мозга. Например, люмбоишиалгия — боли по ходу седалищного нерва при остеохондрозе поясничного отдела позвоночника. При остеохондрозе шейного отдела позвоночника это сосудистые нарушения в вертебро-базилярном бассейне головного мозга, вызванные сдавлением позвоночной артерии.
Осложнения остеохондроза позвоночника
Осложнения остеохондроза связаны с грыжей межпозвонкового диска. К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
Диагностика остеохондроза позвоночника
Диагностику остеохондроза позвоночника проводит невролог или вертебролог. На начальном этапе производят рентгенографию позвоночника в 2-х проекциях. При необходимости могут сделать съемку отдельного позвоночного сегмента и съемку в дополнительных проекциях. Для диагностики межпозвонковой грыжи, оценки состояния спинного мозга и выявления осложнений остеохондроза применяют магнитно — резонансную томографию (МРТ позвоночника). Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.

МРТ поясничного отдела позвоночника. 1- выраженная дегидратация межпозвонковых дисков во всех сегментах. 2- дегидратация в сегментах L3-L4, L4-L5 справа (разные пациенты)
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (вызванные потенциалы, электронейрография, электромиография) применяют для определения степени и локализации поражения нервных путей, наблюдения за процессом их восстановления в ходе терапии.
Лечение остеохондроза позвоночника
В остром периоде показан покой в пораженном позвоночно-двигательном сегменте. С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
В медикаментозной терапии остеохондроза применяют нестероидные противовоспалительные препараты (НПВП): диклофенак, нимесулид, лорноксикам, мелоксикам, кеторалак. При интенсивном болевом синдроме показаны анальгетики, например, анальгетик центрального действия флупиртин. Для снятия мышечного напряжения используют миорелаксанты — толперизон, тизанидин. В некоторых случаях целесообразно назначение противосудорожных препаратов — карбамазепин, габапентин; антидепрессантов, среди которых предпочтение отдают ингибиторам обратного захвата серотонина (сертралин, пароксетин).
При возникновении корешкового синдрома пациенту показано стационарное лечение. Возможно локальное введение глюкокортикоидов, противоотечная терапия, применение вытяжения. В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
Операции на позвоночнике показаны прежде всего при значительном сдавлении спинного мозга. Оно заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение микродискэктомии, пункционной валоризации диска, лазерной реконструкции диска, замены пораженного диска имплантатом, стабилизации позвоночного сегмента.
Источник
Остеохондроз — процесс естественного «износа», старения позвоночника, связанное с развитием дистрофических изменений таких как нарушение питания, обезвоживание, разрушение структуры межпозвонковых дисков и утраты их функций. Первые признаки остеохондроза наблюдаются на апогее физического развития человека 23-25 лет, но как патологическое состояние, болезнь в виде боли, ограничении объёма движений в позвоночнике, нарушение осанки встречаются в самом работоспособном и деятельном возрасте 30-60 лет. Боль в спине как проявление остеохондроза чаще протекает в виде приступов, реже около 10% как хроническая боль.
В соответствии с тем, какой отдел позвоночника поражён, принято выделять разные виды остеохондроза:
- шейный;
- грудной;
- поясничный.
Остеохондроз позвоночника возникает вследствие разных факторов, которые приводят к нарушению внутреннего строения межпозвоночных дисков, их дегидратации и как следствие утрате амортизационных и связующих свойств межпозвонковых дисков благодаря которым позвоночник человека гибок и подвижен и при этом выполняет важную конструктивную и опорную функции для всего организма человека.
Развитие этой патологии приводит к возникновению изменений и в самих позвонках.
Если вы хотите знать, как лечить остеохондроз, обращайтесь в клинику ЦЭЛТ! Мы располагаем самыми современными и эффективными методами, которые позволят вернуть здоровье вам и вашему позвоночнику.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Причины
К сожалению, на сегодняшний день причины, вызывающие изменения в структуре межпозвонковых хрящей, дисков до конца не изучены. Как правило, его первые проявления возникают у пациентов старше 30-35-ти лет. Развитию патологии нередко предшествуют травмы спины и перегрузки позвоночника. Помимо этих выделяют и целый ряд других причин:
- неправильное поднятие тяжестей, за счёт мышц спины;
- резкие, «неподготовленные» движения на «холодные» не прогретые мышцы спины;
- переохлаждение;
- курение, как фоновый фактор;
- длительный, тяжёлый физический труд, без соблюдения правил эргономики;
- избыточный вес, ожирение;
- нарушения осанки, чаще врождённые;
- нестабильность позвонков;
- неправильное распределение нагрузки на позвоночник вследствие патологий стоп(-ы) и ношения неудобной обуви;
- психо-эмоциональные перегрузки, стрессы;
- очаги хронических инфекций в организме (кариес, хронические ангины, гаймориты, фронтиты, фурункулёз и др.);
- несбалансированное питание;
- малоподвижный образ жизни, гиподинамия;
- возрастные изменения.
Наши врачи

Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 38 лет
Записаться на прием
Клинические проявления
Симптомы остеохондроза выражаются в наличии постоянных болей ноющего характера, локализующихся в поражённом отделе позвоночника. Нередко их спутником становится ощущение ломоты и онемения верхних или нижних конечностей. Помимо этого, клинические проявления включают в себя следующее:
- усиление боли при попытке подвернуться или наклониться, поднятии большого веса, кашле, чихании, натуживании;
- спазм мышц;
- ограничение двигательной активности.
В случае, если в процессе развития патологии были поражены спинномозговые нервы, корешки, к вышеперечисленному добавляются следующие симптомы:
- болевые ощущения стреляющего, режущего характера в поражённой области, в руке, ноге.
- ощущение слабости в верхних или нижних конечностях;
- нарушения чувствительности, онемение кожи верхних/нижних конечностей;
- снижение рефлексов.
Диагностика
Перед тем как назначить лечение остеохондроза, специалисты ЦЭЛТ проводят комплексное диагностическое исследование, позволяющее правильно поставить диагноз, выяснить причину заболевания и его прогноз.
Предварительный диагноз ставится на первичном осмотре у врача (невролога, мануального терапевта, альголога, нейрохирурга) который после беседы и осмотра пациента определяет уровень, вид и степень поражения позвоночника либо выявляет другие причины заболевания. Помимо этого, прибегают к инструментальной диагностике:
- рентгенографии;
- магнитно-резонансной томографии;
- компьютерной томографии.
Они позволяют уточнить данные, полученные во время первичного осмотра, точно определить уровень поражения и выявить скрытые, сопутствующие болезни.
Лечение
В клинике ЦЭЛТ для лечения клинических проявлений остеохондроза применяется весь спектр современных методов от широкого диапазона консервативных до малоинвазивных, эндоскопических хирургических операций которые позволяют:
- исключить болевую симптоматику;
- устранить компрессию нервных корешков;
- предупредить развитие дистрофических изменений позвоночника.
При составлении плана консервативного лечения наши специалисты учитывают целый ряд факторов:
- степень поражения и выраженности болевого синдрома
- возрастные изменения;
- изменения в эндокринной системе;
- сопутствующие заболевания.
Консервативное лечение включает в себя следующее:
- подбор и приём медикаментов из разных групп, для комплексной терапии;
- ЛФК;
- физиотерапия;
- профессиональный массаж;
- мануальная терапия;
- миофасциальный релизинг;
- вытяжение позвоночника.
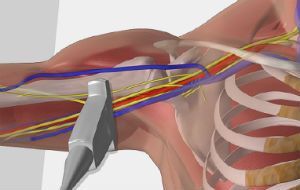
- Стоимость: 4 000 руб.
- Продолжительность: 15 минут
Одним из эффективных методов, практикуемых нашими специалистами уже не первый год, является блокада. Эта малоинвазивная процедура подходит для тех случаев, когда имеется ярко выраженный болевой эффект. Введение лекарственного средства путём инъекции непосредственно в поражённую область позволяет избавиться не только от него, но и от спазмов мышц, отёка и воспаления.
В случае, если консервативное лечение не принесло желаемых результатов, прибегают к хирургическому вмешательству.
Высококвалифицированные специалисты Клиники Боли: альгологии, неврологи, нейрохирурги, мануальные терапевты, травматологи-ортопеды и массажисты клиники ЦЭЛТ направят все свои усилия на то, чтобы помочь вам восстановить своё здоровье и вернуться к нормальному образу жизни!
Источник
